Analizar el cribado del cáncer de cuello uterino en Cantabria, evaluando la cobertura y los costes del cribado, y calculando los costes directos conocidos de la enfermedad y los costes indirectos debidos a su mortalidad.
MétodosEn 189.111 mujeres entre 21 y 65 años de edad (población susceptible de cribado del cáncer de cuello uterino) del padrón del año 2011 de Cantabria se realizó un estudio descriptivo transversal cuantitativo y cualitativo de las citologías realizadas, y se analizaron los costes directos e indirectos debidos al tumor.
ResultadosDurante los años 2006 a 2011, el 51% de las mujeres del grupo de estudio se realizó una citología, y el 26% dos. En 2011 se hicieron 31.554 citologías en Cantabria y sus costes directos fueron de 2.904.760 €. Los costes directos asistenciales debidos al tumor fueron de 567.567 €, promedio anual para el periodo 2008-2010. Los costes indirectos anuales (promedio 2001-2008) del cáncer de cuello uterino ascienden a 386.122,02 €, en el escenario de referencia considerado.
ConclusiónSólo un 26% de las mujeres de Cantabria se realizan citologías con la periodicidad aconsejada en el protocolo oportunista vigente. Los datos de costes presentados en este trabajo pueden ser útiles para futuras evaluaciones económicas.
To analyze cervical cancer screening performed in Cantabria by evaluating the coverage and costs of screening and by calculating the available direct costs of the disease and the indirect costs of cervical cancer mortality.
MethodsScreening for cervical cancer is performed in women aged between 21 and 65. According to the census for 2011 in Cantabria, there were 189.111 women in this age group. We performed a cross sectional, quantitative and qualitative study of the Pap smears performed and analyzed the direct and indirect costs of cervical cancer.
ResultsBetween 2006 and 2011, 51% of women studied had one Pap smear, and 26% had two. In 2011, 31.554 Pap smears were performed in opportunistic screening in Cantabria, and the direct cost was 2,904.760 €. The annual direct cost of cervical cancer (average 2008-2010) was 567.567 €. The annual indirect costs (average 2001-2008) of cervical cancer was 386.122.02 €, in the reference scenario considered.
ConclusionsOnly 26% of women in Cantabria attended screening within the intervals recommended in the current opportunistic protocol. The cost data provided in this study may be useful for future economic evaluations.
El cáncer de cuello uterino es el segundo más habitual en las mujeres y el séptimo en la población general, con aproximadamente 500.000 casos nuevos anuales. En España, la tasa de incidencia poblacional media es de 7,6 por 100.000 mujeres y año, la mayoría en edad activa (35-50 años)1. Su agente causal, el virus del papiloma humano2, tiene un largo periodo de latencia (10-15 años desde la displasia leve al cáncer invasor). La supervivencia a 5 años es del 90% si se diagnostica en estadios iniciales, frente al 14% cuando se diagnostica en estadios avanzados3. Cumple los criterios establecidos por el Consejo de la Unión Europea1,4 de enfermedad susceptible de diagnóstico precoz sistemático.
La citología cervical tiene una sensibilidad del 30% al 87% y una especificidad del 98%5,6. Su realización adecuada reduce la incidencia y la mortalidad por cáncer de cuello uterino6,7. Las guías internacionales aconsejan iniciar el cribado a los 21-25 años de edad. Estudios realizados en España y otros países del entorno indican que mientras parte de las mujeres se someten a pruebas de frotis cervical con alta frecuencia, algunas no lo hacen nunca8–10. Actualmente, su detección en España se realiza según las recomendaciones nacionales e internacionales1,11, con un alto grado de acuerdo entre las comunidades autónomas sobre la metodología y los sistemas de información, lo que hace posible una evaluación conjunta y la comparación de resultados12.
La evaluación económica de cualquier intervención sanitaria es clave en el proceso de toma de decisiones, porque permite conocer qué opciones, entre las eficaces, son las más eficientes13,14. Siempre debemos considerar el valor de los recursos consumidos junto al valor de los resultados producidos.
Cantabria sigue un protocolo oportunista de detección de cáncer de cuello uterino desde hace más de 20 años. Sus protocolos se revisan periódicamente, siendo el último publicado de 201115 que define los criterios de inclusión, enmarcado en el «II Plan de Actuación: Salud de las Mujeres»16. Consideramos de interés efectuar un estudio descriptivo del cribado oportunista del cáncer de cuello uterino realizado en Cantabria. Para ello, los objetivos del presente estudio son: 1) evaluar la cobertura y los costes del cribado realizado durante 2006-2011, y 2) evaluar los costes disponibles de la enfermedad durante los últimos años.
MétodosTipo de estudioEstudio descriptivo transversal de la actividad oportunista de diagnóstico precoz del cáncer de cuello uterino en Cantabria entre 2006 y 2011, y de los costes disponibles de esta enfermedad (directos en 2008-2010 e indirectos en 2001-2008).
PoblaciónLa población susceptible de estudio, ajustándonos a los criterios del Protocolo de Cantabria 2011, son las mujeres entre 21 y 65 años de edad. El Instituto Nacional de Estadística (INE), según el padrón de 2011, informa de 303.249 mujeres en Cantabria: 52.345 menores de 20 años, 61.793 mayores de 66 años y 189.111 en el rango de edad de estudio.
La cifra de muertes por cáncer de cuello uterino se obtuvo del Registro de Tumores de Cantabria (Sección de Vigilancia Epidemiológica, Dirección General de Salud Pública, Consejería de Sanidad y Servicios Sociales, Gobierno de Cantabria) para los años 2001-2008. Seleccionamos las muertes con el código C53 de la Clasificación Internacional de Enfermedades (CIE10) de la Organización Mundial de la Salud.
Estudio de citologíasPara el estudio de las citologías cervicales tuvimos en cuenta que Cantabria está dividida en cuatro áreas de salud, asignadas a los Servicios de Anatomía Patológica de tres hospitales de referencia (las áreas III y IV comparten hospital de referencia). Según el protocolo vigente, la primera citología se realiza al ser incluida en el cribado oportunista, la segunda al año y posteriormente una cada 3 años15. Disponemos de datos de 6 años, lo cual permite comprobar la adecuación en cuanto a participación y cobertura en cada franja de edad. Cobertura se refiere a las mujeres con citologías realizadas con la periodicidad recomendada, y participación a las mujeres con alguna citología realizada. En las áreas III y IV hemos realizado una descripción de los diagnósticos.
Cómputo de costes- •
Directos: incluyen recursos sanitarios de la intervención y consumidos por el paciente y su entorno.
- –
Por carga de enfermedad: precisa conocer el número de pacientes atendidas por cáncer de cuello uterino, los recursos consumidos y su coste. Se explota utilizando el Conjunto Mínimo Básico de Datos, que incluye diagnósticos y procedimientos a los que se sometió la paciente, que relacionados con la historia clínica construyen los Grupos Relacionados por el Diagnóstico (GRD), que agrupan pacientes homogéneos (mutuamente excluyentes desde el punto de vista clínico y financiero) según el consumo de recursos y las características clínicas17. Consideramos procesos cuyo diagnóstico principal fueron los códigos 180 y 233.1 del CIE918. Los GRD implicados son 353, 354, 355, 358, 359, 360, 363, 366, 367, 468, 572 y 573. Nuestras fuentes de información fueron la Subdirección de Desarrollo y Calidad Asistencial del Servicio Cántabro de Salud (SCS) y el Servicio de Admisión y Documentación Clínica del Hospital Universitario Marqués de Valdecilla (HUMV). Los costes de radioterapia y de algunas pruebas diagnósticas se obtuvieron aplicando la Orden SAN/12/2011, de 20 de abril, que fija los precios públicos de los servicios sanitarios prestados por el SCS (BOC 85-5 mayo2011), y de datos proporcionados por el Servicio de Oncología Radioterápica del HUMV.
- –
Del cribado: incluyen los costes de consultas de atención primaria aplicando la Orden SAN/12/2011, del material preciso y de la técnica realizada. Estos datos, junto con el número de citologías, fueron proporcionados por los Servicios de Anatomía Patológica y Contabilidad de las áreas II, III y IV, que suponen cerca del 50% de la población de Cantabria. En el área II, con citología convencional, los costes proceden de contabilidad analítica. Las áreas III y IV, con citología líquida, proporcionaron los datos de los costes de material y personal. Puesto que los porcentajes de citologías realizadas son casi idénticos, a pesar de ser las áreas geográficamente más alejadas, y por problemas de gestión de datos informáticos en el área I, se estimó el número de citologías de dicha área. Para los costes del área I se consideró un escenario con todas las citologías convencionales.
- –
- •
Indirectos: definen potenciales pérdidas de productividad que ocasiona la enfermedad, incluyendo los costes derivados de la morbimortalidad.
- –
Los costes de mortalidad valoran las pérdidas de productividad por muerte prematura. Deben conocerse la esperanza de vida al nacer, que es de 85,7 años en las mujeres de Cantabria (publicado en 2011 por el Ministerio de Sanidad, Política Social e Igualdad, correspondiente a 2009); la edad legal de jubilación (actualmente 65 años); la tasa de empleo (2011) y datos de la estructura salarial (2010) por mujer y grupos de edad en Cantabria (INE). Siguiendo la metodología definida por el INE, calculamos los años potenciales de vida perdidos (APVP), que son los que se pierden por fallecer a una edad inusual para su colectivo, y los años potenciales de vida laboral perdidos (APVLP), si en vez de la esperanza de vida al nacer consideramos la edad legal de jubilación19. El análisis de sensibilidad y de posibles escenarios20 permite estimar la productividad laboral perdida por muerte prematura, aplicando a cada muerte la tasa de ocupación y la ganancia salarial esperadas en cada periodo futuro. Calculamos el valor actual de la ganancia salarial perdida por los APVLP considerando una tasa de crecimiento que valora el aumento de productividad, y una tasa de descuento (medida financiera que determina el valor actual del pago futuro). Diseñamos tres escenarios posibles según la tasa de descuento (1%, 3% y 6%) y las tasas de productividad (0%, 1% y 2%). El escenario estándar habitual en este tipo de estudios es una tasa de descuento del 3% y una tasa de productividad del 1%. Para realizar los cálculos multiplicamos el número de muertes para cada edad de fallecimiento por la productividad actualizada en función del crecimiento de productividad, la tasa de empleo y la tasa de descuento. Se considera que el valor actual de las rentas variables evoluciona en progresión geométrica, y se calcula mediante21:
- –
Los costes de morbilidad incluyen pérdidas de productividad debidas a incapacidades laborales temporales o permanentes ocasionadas directamente por el tumor, que no han sido recogidas en este trabajo.
- –
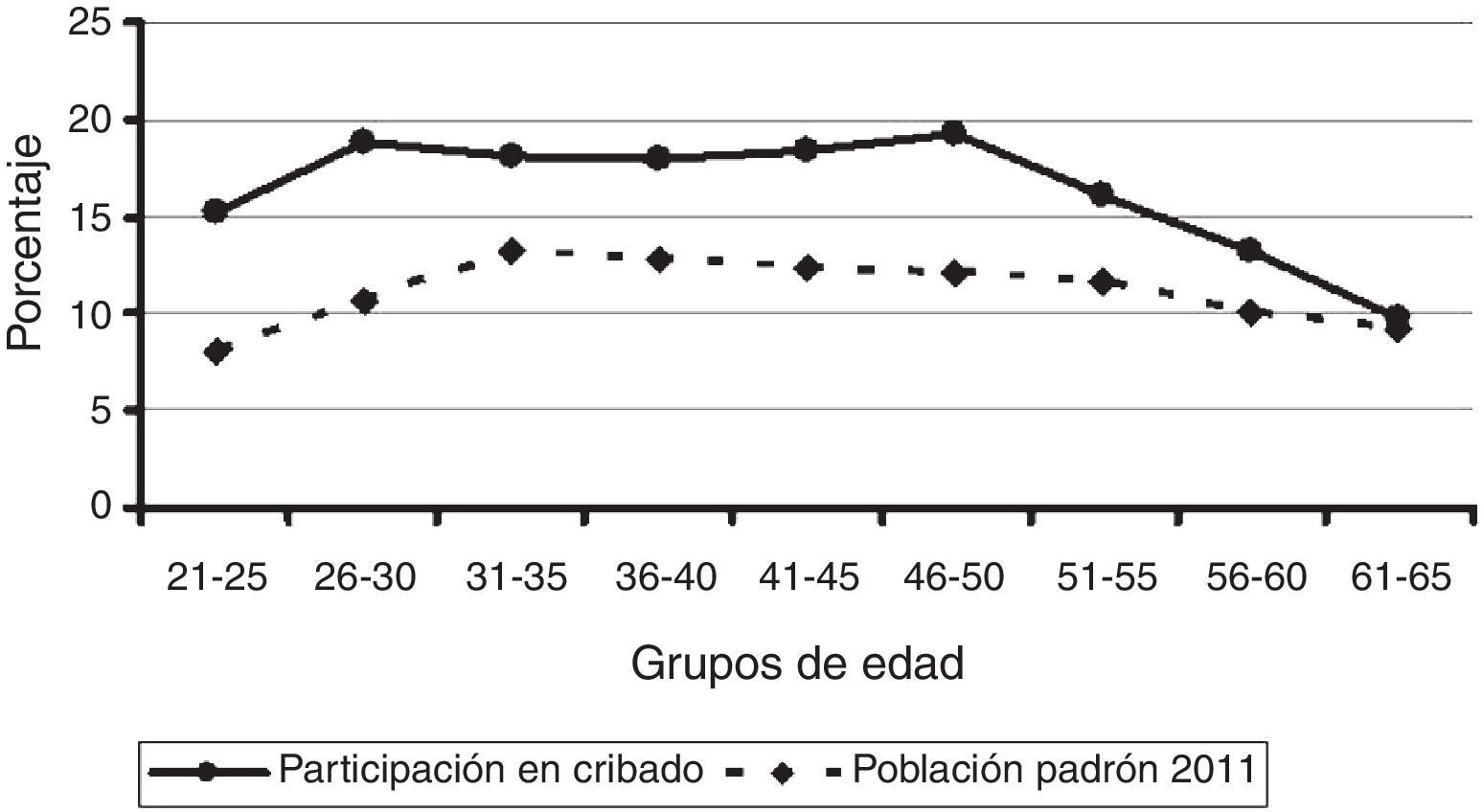
En Cantabria, en el grupo de edad objeto de estudio estaban incluidas 189.111 mujeres. Contabilizamos el número de citologías efectuadas en 2006-2011. La tabla 1 recoge datos poblacionales, el número de citologías realizadas y la participación. Relacionando las citologías realizadas y la edad agrupada quinquenalmente, vemos un descenso de la participación anual con la edad (fig. 1), que pasa del 19% en las décadas tercera y quinta al 10% a partir de la sexta década de la vida.
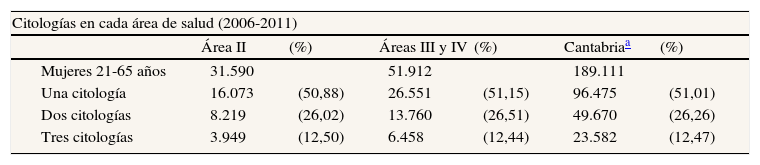
Citologías cervicales realizadas en Cantabria entre 2006 y 2011 a mujeres de 21 a 65 años de edad, agrupadas por áreas de salud. Se indican el número de mujeres de cada área en este grupo de edad, el número de mujeres con una, dos o tres citologías, y los respectivos porcentajes en relación a la población de cada área. Los datos proceden de los Servicios de Anatomía Patológica de los hospitales de las áreas de salud II, III y IV de Cantabria
| Citologías en cada área de salud (2006-2011) | ||||||
| Área II | (%) | Áreas III y IV | (%) | Cantabriaa | (%) | |
| Mujeres 21-65 años | 31.590 | 51.912 | 189.111 | |||
| Una citología | 16.073 | (50,88) | 26.551 | (51,15) | 96.475 | (51,01) |
| Dos citologías | 8.219 | (26,02) | 13.760 | (26,51) | 49.670 | (26,26) |
| Tres citologías | 3.949 | (12,50) | 6.458 | (12,44) | 23.582 | (12,47) |
Durante el periodo de estudio, el 51% de las mujeres se realizó al menos una citología, y el 26,26% al menos dos, que son las necesarias para la adecuada cobertura según el protocolo15 (tabla 1).
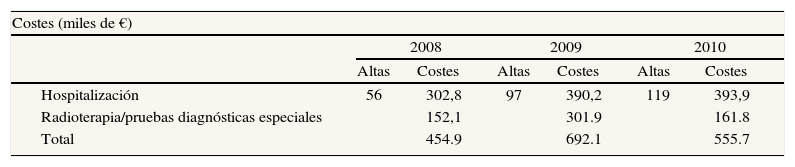
Costes directosLos costes debidos a la carga de la enfermedad fueron computados a partir de los costes asistenciales debidos al cáncer de cuello uterino en 2008-2010 proporcionados por el SCS (tabla 2). No consideramos la quimioterapia, las consultas realizadas fuera del ingreso hospitalario ni los gastos debidos a transporte sanitario.
Costes asistenciales totales debidos al cáncer de cuello uterino en Cantabria durante los años 2008-2010. Los datos proceden de la Subdirección de Desarrollo y Calidad Asistencial del Servicio Cántabro de Salud y de los Servicios de Admisión y Documentación Clínica, y de Oncología Radioterápica, del Hospital Universitario Marqués de Valdecilla
| Costes (miles de €) | ||||||
| 2008 | 2009 | 2010 | ||||
| Altas | Costes | Altas | Costes | Altas | Costes | |
| Hospitalización | 56 | 302,8 | 97 | 390,2 | 119 | 393,9 |
| Radioterapia/pruebas diagnósticas especiales | 152,1 | 301.9 | 161.8 | |||
| Total | 454.9 | 692.1 | 555.7 | |||
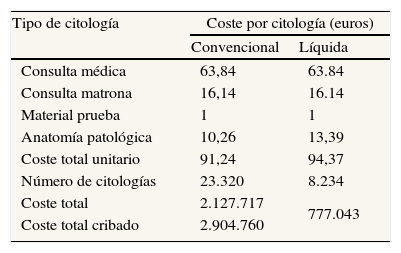
La tabla 3 detalla los costes de realizar una citología de cuello uterino considerando, en los costes de anatomía patológica, las dos opciones actualmente posibles: citología convencional o líquida. Ambos casos tienen costes comunes, como son los derivados de las consultas para realizar las pruebas y del material. La tabla 3 también refleja el coste total del cribado oportunista anual en Cantabria, que estimamos en 2.904.760 €, con un total de 31.554 citologías realizadas en 2011.
Estimación de costes (unitarios y totales) del cribado oportunista del cáncer de cuello uterino en Cantabria en 2011. Los datos proceden de los Servicios de Anatomía Patológica y Contabilidad de los hospitales de las áreas II, III y IV de Cantabria
| Tipo de citología | Coste por citología (euros) | |
| Convencional | Líquida | |
| Consulta médica | 63,84 | 63.84 |
| Consulta matrona | 16,14 | 16.14 |
| Material prueba | 1 | 1 |
| Anatomía patológica | 10,26 | 13,39 |
| Coste total unitario | 91,24 | 94,37 |
| Número de citologías | 23.320 | 8.234 |
| Coste total | 2.127.717 | 777.043 |
| Coste total cribado | 2.904.760 | |
Las áreas III y IV tienen 51.912 mujeres de 21 a 65 años de edad (padrón de 2011), que es nuestra población objeto de estudio. El hospital de referencia (Sierrallana-Tres Mares) realiza anualmente entre 8000 y 9000 citologías cervicales. Para estudiar la cobertura calculamos el porcentaje de mujeres que en 2006-2011 se realizaron una única citología o varias. El 51% se hizo al menos una citología en 6 años, y el 26% una segunda citología en el mismo periodo. Sólo en el 12% de las mujeres se realizaron tres citologías durante el periodo de estudio (tabla 1).
Hemos analizado los diagnósticos de las citologías realizadas en las áreas III y IV durante el periodo 2006-2011 sin limitaciones de edad, y 29.230 mujeres (9% fuera del grupo de 21 a 65 años de edad) acudieron a realizarse la prueba al menos una vez. En total se hicieron 55.715 citologías, de las cuales el 70,54% obtuvieron un resultado negativo y el 27,21% resultados relacionados con otros diagnósticos ajenos al cáncer de cuello uterino. El 2,25% de las citologías realizadas identificaron lesiones relacionadas con cáncer de cuello uterino: el 0,5% fueron positivas para el virus del papiloma humano, el 1,41% fueron diagnosticadas como lesiones escamosas intraepiteliales de bajo grado, el 0,32% correspondían al diagnóstico de lesiones escamosas intraepiteliales de alto grado, y en el 0,03% de los casos el diagnóstico anatomopatológico fue cáncer cervical.
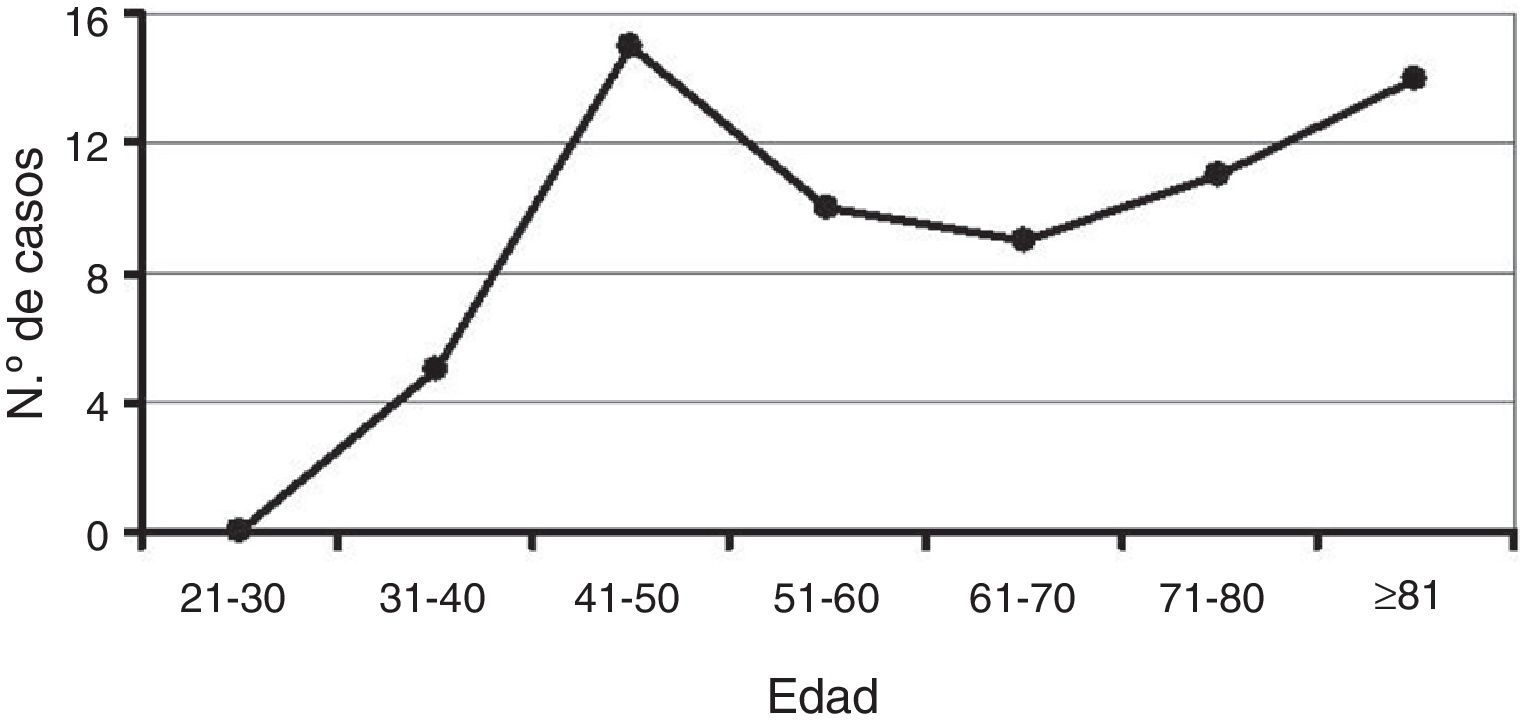
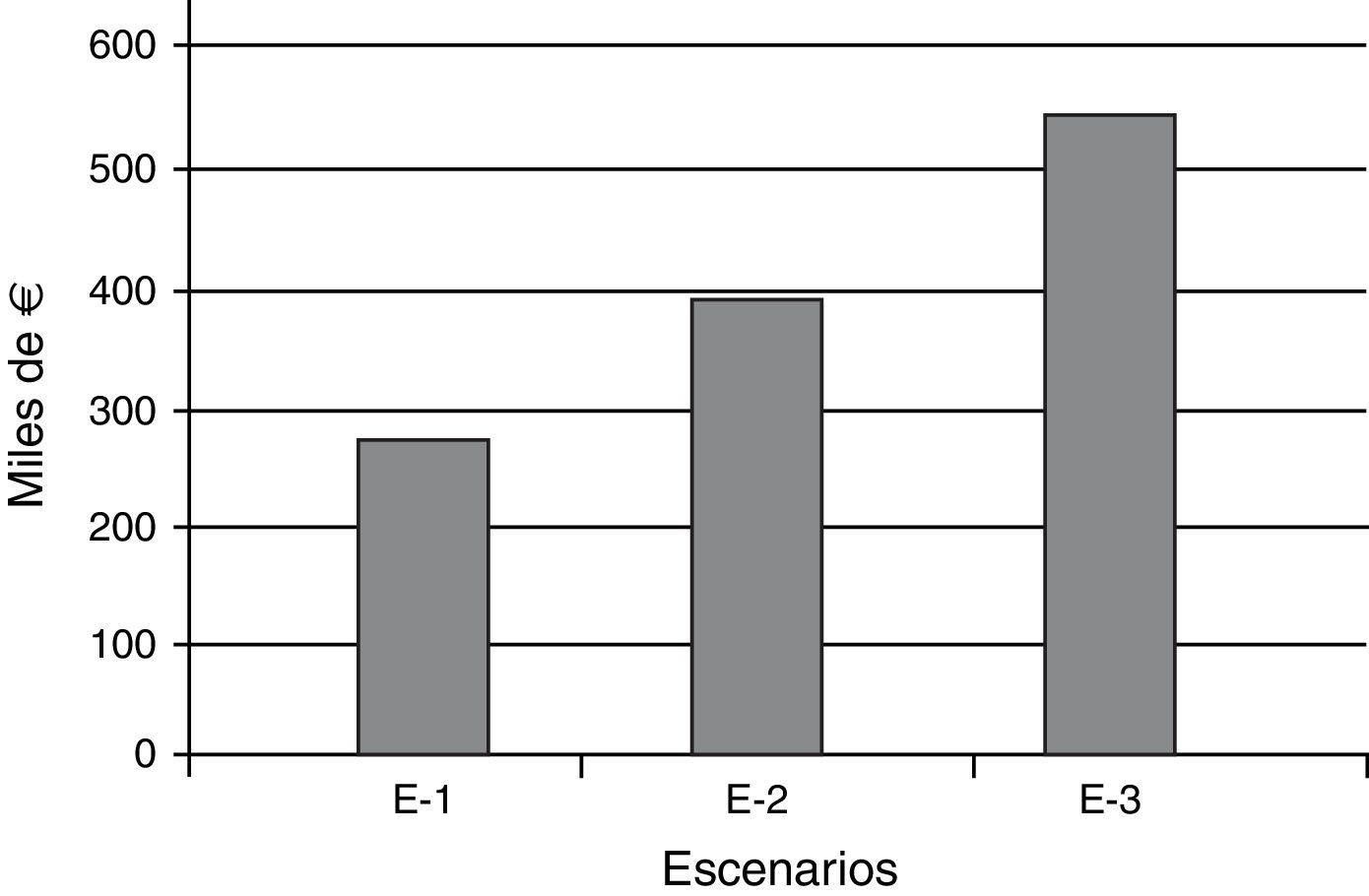
Costes indirectosAl revisar el número de muertes por esta enfermedad en Cantabria se pone de manifiesto un pico entre los 41 y los 50 años de edad, y un aumento del número de muertes a partir de los 71 años (fig. 2). Estos datos permiten calcular que entre 2001 y 2008 Cantabria sufrió pérdidas de 1439 APVP (con un promedio de 180 al año) y 537 APVLP, sin computar las muertes posteriores a la edad legal de jubilación (con un promedio de 67 anuales) debidas a cáncer de cuello uterino. Los costes indirectos generados por la mortalidad se valoran multiplicando los APVLP por la ganancia media anual por trabajador. Podemos estimar en 3.866.758,19 € los costes del cáncer de cuello uterino para el periodo 2001-2008. Si examinamos los diferentes escenarios según el análisis de sensibilidad efectuado, en función de la tasa anual de descuento y de la tasa anual de crecimiento de la productividad laboral, obtendremos una estimación promedio de los costes indirectos de los APVLP por cáncer de cuello uterino (fig. 3). Nuestro escenario de referencia E-2 considera una tasa anual de descuento del 3% y una tasa anual de crecimiento de la productividad laboral del 1%, y los costes indirectos se estiman en 386.122,02 € anuales.
DiscusiónVivimos una época de crisis económica y es fundamental priorizar los gastos en salud, manteniendo políticas sanitarias que permitan la prevención de enfermedades graves con los mejores criterios de eficiencia y coste-oportunidad. Ello implica la necesidad de evaluar con la mayor precisión posible los costes reales de los programas implementados en nuestras comunidades. Conocer los costes reales de nuestros servicios sanitarios permitirá realizar propuestas que rentabilicen mejor los recursos disponibles, eligiendo las alternativas con mayor eficiencia. Afirmar «la salud no tiene precio» no es aceptable. La salud tiene su precio, y estamos obligados a regular el que estemos dispuestos a pagar para obtener determinados beneficios en salud, porque toda actividad sanitaria desarrollada tendrá cuando menos un coste-oportunidad. El impacto económico asistencial del cáncer de cuello uterino (absolutamente evitable) no se ha evaluado suficientemente, así como tampoco los costes de prestar servicios a esas enfermas ni los costes debidos a sus pérdidas laborales. Revisando la literatura se constata la escasez de trabajos centrados en evaluar los costes sanitarios generados por el cáncer de cuello uterino. La mayoría hacen referencia a los costes en el contexto de evaluar los beneficios que puede suponer implantar un programa preventivo mediante vacunación frente al virus del papiloma humano22,23. Este contexto justifica la pertinencia de nuestro estudio, para aumentar el conocimiento sobre los costes originados por el cáncer de cuello uterino y la actividad oportunista de prevención que desarrolla Cantabria.
Una correcta cobertura del cribado del cáncer cervical implica que cada mujer susceptible de ser incluida por su edad debería realizarse, en un plazo de 6 años, al menos dos citologías15. En las áreas II, III y IV de Cantabria (83.502 mujeres) se realizaron, durante 2006-2011, 83.332 citologías. Sin embargo, analizando los datos vemos que sólo el 26% de las mujeres se realizaron dos citologías en ese periodo. Esto parece indicar que cierto porcentaje de citologías carecían de indicación adecuada. Nuestros datos difieren de los obtenidos por la Encuesta Nacional de Salud de 2006, según la cual el 68,96% de las españolas asegura haberse realizado al menos una citología cervical en su vida, el 26,31% de las mujeres cántabras nunca se ha realizado una citología y el 45,14% afirman hacérsela anualmente. No olvidemos que los datos obtenidos mediante una encuesta de salud proporcionan información de la salud percibida por la población7,24,25, que no siempre coincide con los datos objetivos.
Un estudio de cobertura y costes del cribado oportunista del cáncer de cuello uterino permitirá obtener datos que sirvan de referente para priorizar y elegir actuaciones que induzcan un mayor beneficio social. Estimamos que en 2011 se realizaron en Cantabria 31.554 citologías, invirtiendo alrededor de tres millones de euros en el cribado oportunista del cáncer de cuello uterino, sin incluir todas las actuaciones precisas para realizar el diagnóstico definitivo en el 2,25% con resultado de citología patológica. Los trabajos encontrados en la literatura no son directamente comparables con nuestros resultados porque algunos, como el National Health Service de Reino Unido, incluyen conjuntamente los costes del programa de prevención y del tratamiento11, y en otros casos se calcula el coste por paciente25.
En este trabajo mostramos que los costes asistenciales debidos al cáncer de cuello uterino en Cantabria supusieron, en 2008-2010, un promedio anual de 91 casos y 567.567 €, sin representar la totalidad de dichos costes, porque al estar estimados mediante GRD no incluyen prestaciones previas ni posteriores a la hospitalización, como consultas de primaria o especializada, ni fármacos administrados en el hospital de día. Sin embargo, a diferencia de otros autores26,27, sí están incluidas algunas técnicas diagnósticas y terapéuticas, como por ejemplo la tomografía por emisión de protones y la radioterapia. Dificultad añadida para comparar resultados es que los GRD utilizados en estudios similares difieren según los autores26,28. Además, por la baja incidencia del cáncer de cuello uterino, los pequeños incrementos del número de casos ocasionan un gran incremento proporcional de los costes.
La valoración de los costes indirectos es un tema controvertido en las evaluaciones económicas, aunque cada vez son más los análisis que los incluyen19. La utilidad del estudio de estos costes aporta el impacto económico de contabilizar la carga social que conlleva su morbimortalidad. Se han definido varios enfoques, todos sometidos a críticas. El enfoque del capital humano equipara el rendimiento laboral con el salario bruto que obtiene el trabajador; su productividad se pierde según le afecte la enfermedad29. No valora mejoras en salud que no influyen en el trabajo, ni el impacto en el bienestar social. El enfoque de los costes de fricción supone que un trabajador que abandona su actividad apenas provoca pérdida de productividad porque será sustituido por otro; el único coste es la adaptación del nuevo trabajador29. Este método obtiene resultados a corto plazo, y es más interesante en situaciones de alto desempleo. Considerando el escenario E-2, calculamos que los costes indirectos debidos a la mortalidad por cáncer de cuello uterino suponen un promedio de 67 APVLP, que corresponden a 386.122,02 € anuales (2001-2008, en Cantabria). No recogimos los costes indirectos por incapacidad laboral (temporal o permanente), pero considerando publicaciones de otros autores podemos estimar que con el método del capital humano la suma de ambos tipos de incapacidad laboral supone una cuantía en euros similar a la valorada para los APVLP26,29,30. Entre los costes indirectos también se consideran los intangibles (ansiedad, dolor, etc.), aunque no suelen incluirse en los estudios por su difícil valoración31,32.
Debemos asignar recursos donde mayores beneficios en salud produzca una intervención. Los análisis de coste-beneficio son los más genuinos y los preferidos por muchos economistas de la salud. Es imprescindible disponer de datos económicos concretos (como los presentados en este trabajo) sobre los costes ocasionados por el cáncer de cuello uterino para poder realizar la pertinente evaluación coste-beneficio de la implantación de un programa poblacional de diagnóstico precoz de cáncer de cuello uterino diseñado ad hoc.
El cáncer de cuello uterino es una enfermedad prevenible, y la mortalidad por esta causa es evitable. Los servicios de salud desarrollan actividades oportunistas de diagnóstico precoz, aunque pocos trabajos evalúan sus costes sanitarios. La mayoría se centran en evaluar los beneficios de los programas preventivos de vacunación frente al virus del papiloma humano.
¿Qué añade el estudio realizado a la literatura?Se aporta información relevante sobre los costes originados por el programa oportunista de detección precoz del cáncer de cuello uterino y los costes directos e indirectos conocidos debidos a esta enfermedad en Cantabria en los últimos años. Los datos pueden contribuir a una planificación más eficiente de los recursos sanitarios disponibles, y servir de ayuda para realizar futuras evaluaciones económicas de programas poblacionales diseñados ad hoc.
Marisol Rodríguez.
Contribuciones de autoríaTodos los autores han participado en la concepción y el diseño del trabajo, así como en la redacción de los objetivos a conseguir. La recogida de datos, su análisis, interpretación y evaluación se realizó con la particpación coordinada de todos los autores. M.A. ramos Barrón y A.B. García Garrido elaboraron la redacción inicial del manuscrito. La versión definitiva del artículo cuenta con la aprobación de todos los autores.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
A la Dra. María Carmen Ramos Barrón, al Dr. Carlos Gómez Alamillo y a D. Gabriel Gómez Rey sus inestimables comentarios y sugerencias aportados tras la revisión del manuscrito.