Editado por: Carme Borell
Última actualización: Marzo 2023
Más datosEn noviembre de 2008, a petición de la Dirección General de Salud Pública y Sanidad Exterior del Ministerio de Sanidad y Política Social, se constituyó la Comisión para Reducir las Desigualdades Sociales en Salud en España con el cometido de elaborar una propuesta de medidas de intervención para disminuir las desigualdades en salud. El objetivo de este artículo es exponer el trabajo realizado y los documentos elaborados por la Comisión. Los 18 profesionales que la formaban realizaron un análisis de situación sobre las desigualdades en salud y las políticas para reducirlas, revisaron documentos internacionales y consultaron a 56 expertos de distintos ámbitos para elaborar una propuesta de recomendaciones para disminuir las desigualdades en salud. En mayo de 2010, la Comisión presentó el documento «Avanzando hacia la equidad: Propuesta de políticas e intervenciones para reducir las desigualdades sociales en salud en España». En el documento se detallan 166 recomendaciones, divididas en 14 áreas y ordenadas por prioridad. Las recomendaciones evidencian que la reducción de las desigualdades sociales en salud no es posible sin un compromiso para impulsar la salud y la equidad en todas las políticas y para avanzar hacia una sociedad más justa.
In November 2008, at the request of the Directorate General of Public Health of the Ministry of Health and Social Policy, the Commission to Reduce Social Inequalities in Health in Spain was established with a mandate to develop a proposal for interventions to reduce health inequalities. This article aims to present the work carried out and the documents prepared by the Commission. The Commission, consisting of 18 members, conducted a situational analysis of health inequalities and of the policies to reduce them, reviewed international documents and consulted 56 experts from distinct fields to develop a proposal for recommendations to reduce health inequalities. In May 2010, the Commission presented the document “Moving toward equity: a proposal for policies and interventions to reduce social inequalities in health in Spain”. The document listed a total of 166 recommendations, divided into 14 areas and ordered by priority. These recommendations highlight that health inequalities cannot be reduced without a commitment to promote health and equity in all policies and to move toward a fairer society.
En octubre de 2008, a petición de la Dirección General de Salud Pública y Sanidad Exterior del Ministerio de Sanidad y Política Social, se constituyó la Comisión para Reducir las Desigualdades Sociales en Salud en España (CRDSS-E) con el cometido de elaborar una propuesta de medidas de intervención, a corto, medio y largo plazo, para disminuir las desigualdades en salud. En mayo de 2010 la Comisión presentó el documento «Avanzando hacia la equidad: Propuesta de políticas e intervenciones para reducir las desigualdades sociales en salud en España»1, junto con un documento que la CRDSS-E había realizado previamente sobre el análisis de la situación de las desigualdades en salud en España y las políticas para reducirlas en España y Europa2.
El objetivo de este artículo es exponer el trabajo realizado por la Comisión y los contenidos principales de dichos documentos. En primer lugar se introducen algunos conceptos básicos sobre las desigualdades en salud y las intervenciones para reducirlas (apartados basados en los cuatro capítulos de análisis de situación)2. En segundo lugar, se sitúa el contexto y se detalla el proceso de trabajo seguido por la Comisión, que ha contado con la colaboración de distintos grupos de trabajo de expertos. Finalmente, se presentan las recomendaciones para disminuir las desigualdades en salud.
Antecedentes y conceptos sobre las desigualdades sociales en salud y las políticas para reducirlasLas desigualdades sociales en saludLas desigualdades sociales en salud son aquellas diferencias en salud injustas y evitables entre grupos poblacionales definidos por sus aspectos sociales, económicos, demográficos o geográficos3. Estas desigualdades son el resultado de la distinta distribución de circunstancias, oportunidades y recursos relacionados con la salud que tienen las personas4,5, y que se traduce en una peor salud entre los colectivos socialmente menos favorecidos6. Un número creciente de publicaciones ha descrito y analizado las desigualdades sociales en salud existentes en España por clase social7,8, género6,9, etnia10, territorio11,12 y país de origen13,14. Las personas de clases sociales desfavorecidas, las de etnia gitana, las que residen en áreas con mayor privación, las mujeres, y más recientemente la población inmigrante procedente de países pobres, presentan peores condiciones de vida y de trabajo que se manifiestan en la salud. Estas desigualdades entre grupos sociales se dan en forma de gradiente en toda la escala social2.
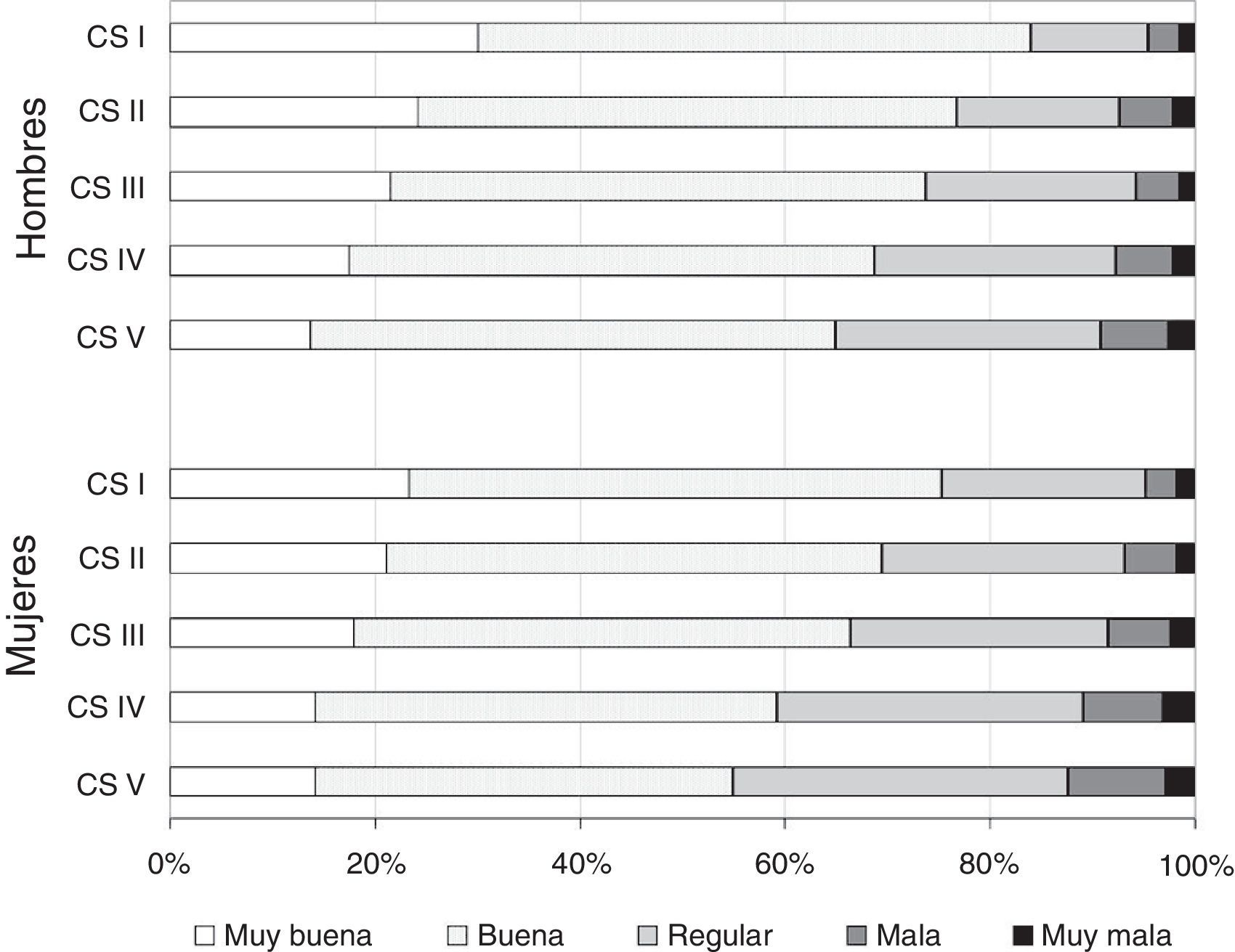
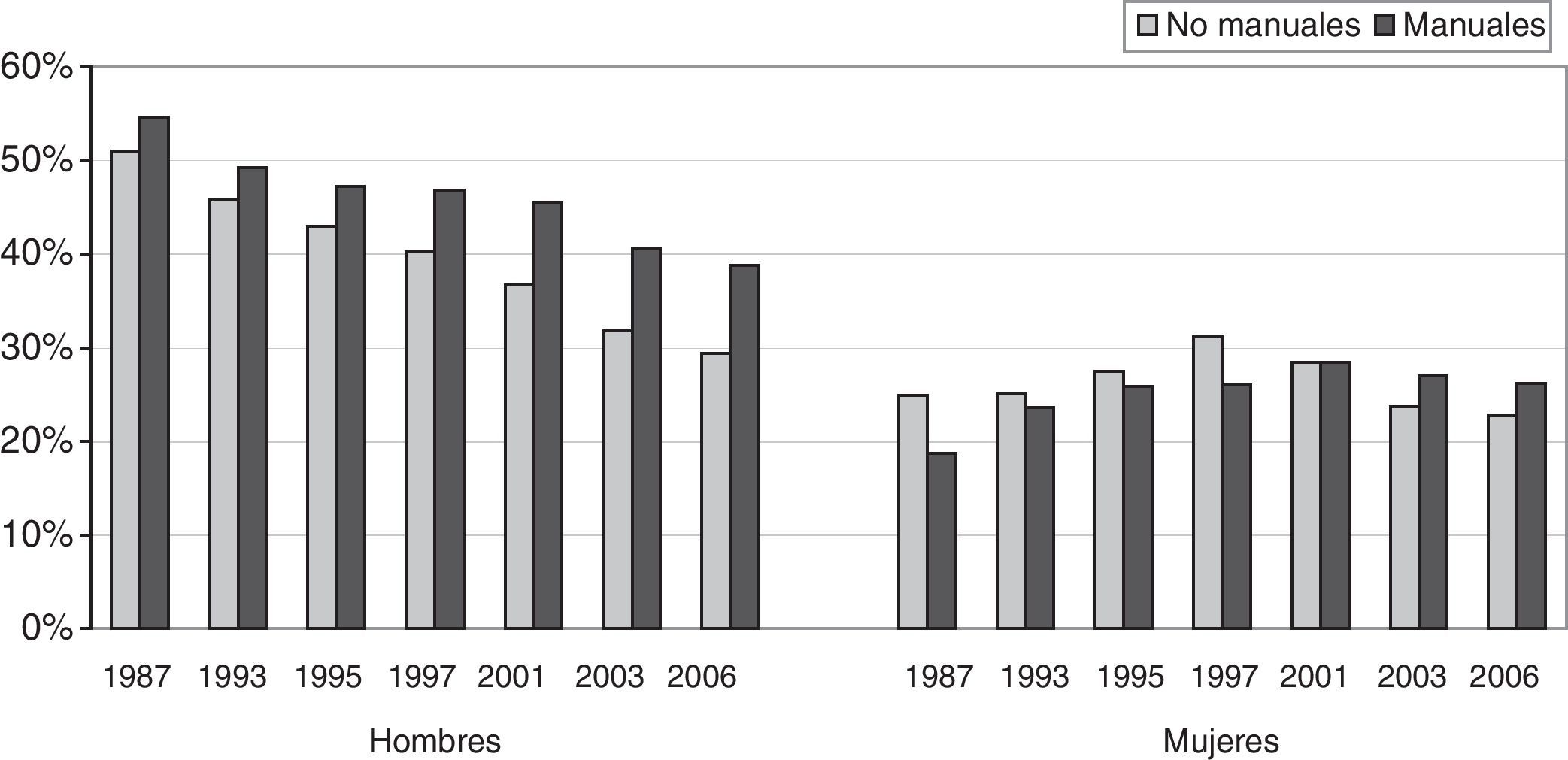
Las figuras 1 y 2 ofrecen dos ejemplos. La figura 1 muestra que la proporción de personas que perciben su salud como regular, mala o muy mala es mayor entre las mujeres que en los hombres, y aumenta de forma gradual desde las clases sociales intermedias hasta las más desfavorecidas, de manera que los efectos de la desigualdad no afectan sólo a un pequeño conjunto de población más vulnerable, sino a toda la población. En la figura 2 se presenta la tendencia en la prevalencia del tabaquismo en España de 1993 a 2006, que siempre es más alta en los hombres, y cada vez más en las personas de clases sociales manuales.
Estado de salud percibido según la clase social en hombres y mujeres mayores de 15 años. España, 2006. Porcentajes estandarizados por edad. CS: Clase social basada en la ocupación, siendo la I (directivos y profesionales) la más favorecida y la V (ocupaciones manuales no cualificadas) la menos favorecida. Fuente: Encuesta Nacional de Salud 2006.
Evolución del consumo de tabaco según la clase social en hombres y mujeres mayores de 15 años. España, 1987-2006. Porcentajes estandarizados por edad.
Clase social basada en la ocupación, agrupándose en «no manuales» las clases I-III y en «manuales» las IV-V. Fuente: Encuestas Nacionales de Salud.
La Comisión sobre Determinantes Sociales de la Salud de la Organización Mundial de la Salus (CDSS-OMS) enfatizó que «la injusticia social está acabando con la vida de muchísimas personas», y que las desigualdades en salud «son el resultado de la situación en que la población crece, vive, trabaja y envejece, y del tipo de sistemas que se utilizan para combatir la enfermedad. A su vez, las condiciones en que la gente vive y muere están determinadas por fuerzas políticas, sociales y económicas»15.
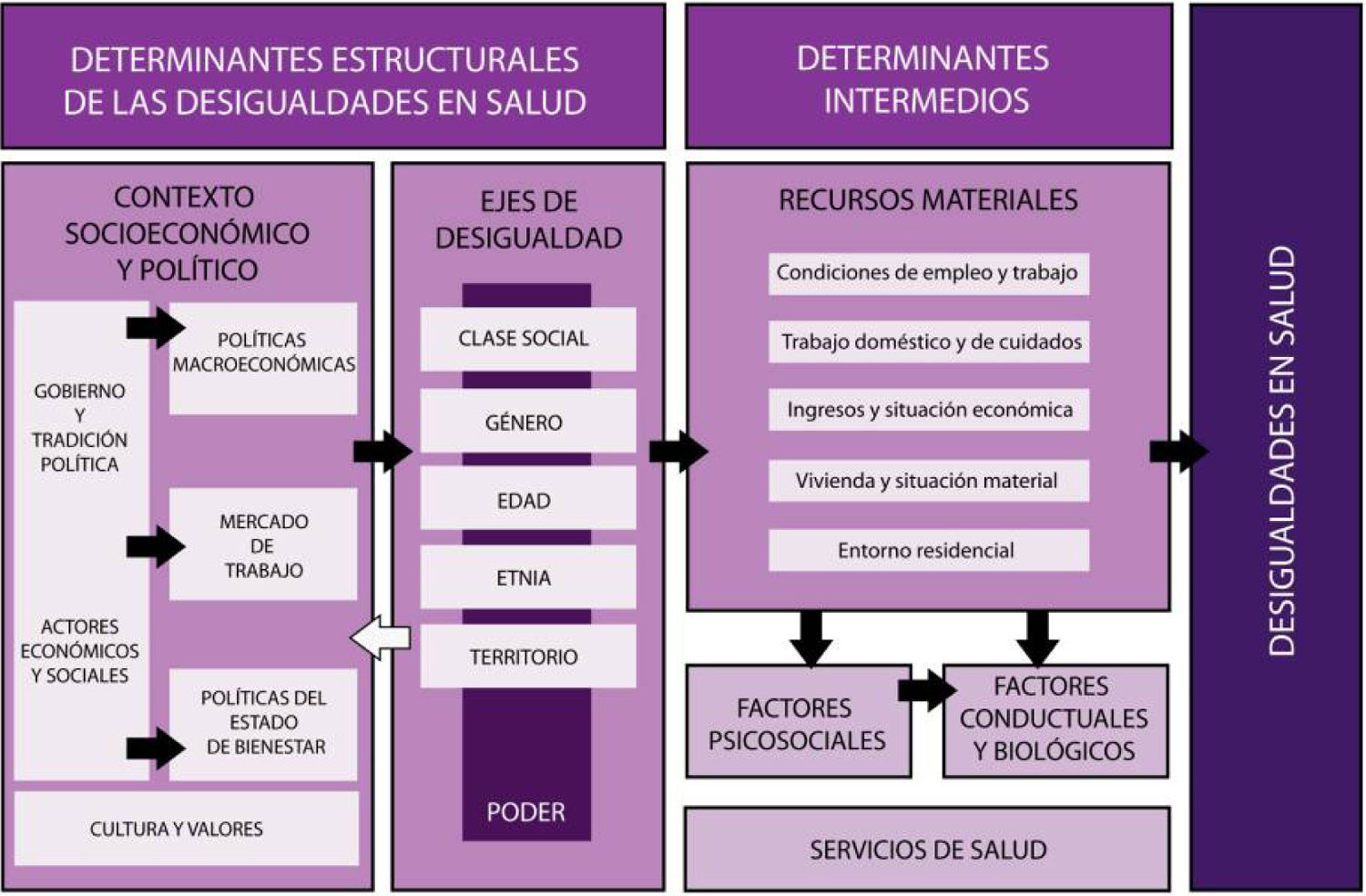
La CRDSS-E adaptó un marco conceptual para explicitar las causas o los factores determinantes de las desigualdades en salud (fig. 3), basado en distintos modelos existentes3,16, que ha orientado la elaboración de las recomendaciones. El marco distingue entre determinantes estructurales e intermedios de las desigualdades en salud. Entre los primeros se encuentra el contexto socioeconómico y político, que se refiere a los factores que afectan de manera importante a la estratificación social y la distribución de poder y recursos dentro de ella17. Los distintos ejes de desigualdad, como son la clase social, el género, la edad, la etnia o la raza, y el territorio de procedencia o de residencia, determinan jerarquías de poder en la sociedad que repercuten en las oportunidades de tener una buena salud a través de la exposición a los llamados determinantes intermedios. Estos factores incluyen, en primer lugar, los recursos materiales, como son las condiciones de empleo (situación laboral, precariedad) y trabajo (riesgos físicos y ergonómicos, organización y entorno psicosocial), la carga de trabajo no remunerado del hogar y de cuidado de las personas, el nivel de ingresos y la situación económica y patrimonial, la calidad de la vivienda y sus equipamientos, y el barrio o área de residencia y sus características. Estos recursos, junto con la posición de poder, tienen un impacto en la salud, tanto directo como indirecto, e influyen en procesos psicosociales tales como la falta de control, la autorrealización o las situaciones de estrés, así como en las conductas individuales que repercuten en la salud18,19. Finalmente, aunque los servicios sanitarios en sí mismos no constituyen el factor principal de generación de las desigualdades en salud, pueden tener un efecto tanto multiplicador como amortiguador de la desigualdad, dependiendo de si su acceso, utilización y calidad son menores, iguales o mayores (a igual necesidad)20 para los grupos sociales menos favorecidos.
Políticas para reducir las desigualdades en saludEl marco conceptual antes descrito sirve de base para definir intervenciones y políticas públicas sanitarias y sociales adecuadas para reducir las desigualdades en salud, tal como han señalado documentos anteriores21,22. Sin embargo, es importante tener presente que estas intervenciones pueden aumentar las desigualdades si no se diseñan intentando maximizar los beneficios en los colectivos más vulnerables23–25.
Respecto a la acción sobre los determinantes sociales de la salud, la CDSS-OMS13 fija tres ejes básicos de acción:
- •
Mejorar las condiciones de vida, es decir, las circunstancias en que la población nace, crece, vive, trabaja y envejece.
- •
Luchar contra la distribución desigual del poder, el dinero y los recursos, esto es, los factores estructurales de que dependen las condiciones de vida, en los ámbitos mundial, nacional y local.
- •
Medir la magnitud del problema, evaluar las intervenciones, ampliar la base de conocimientos26,27, dotarse de personal capacitado en materia de determinantes sociales de la salud y sensibilizar a la opinión pública al respecto.
Diversos países europeos están desarrollando estrategias y políticas para reducir las desigualdades sociales en salud, integrándolas en las políticas y los programas sectoriales. La CRDSS-E ha revisado en detalle las características de las experiencias de Dinamarca, Finlandia, Noruega, Suecia, Holanda, Inglaterra e Irlanda2, tales como los antecedentes históricos, el tipo de aproximación a la reducción de las desigualdades, el grado de legitimación política y de participación multisectorial, y las líneas de acción establecidas. Se han descrito tres aproximaciones complementarias a la reducción de las desigualdades: focalización en mejorar la salud de los grupos más vulnerables, reducción de las desigualdades entre estos grupos y los más favorecidos, y reducción de las desigualdades en toda la población, teniendo en cuenta el conjunto del gradiente social28. Las experiencias recientes respaldan la necesidad de priorizar este último enfoque, con acciones dirigidas a toda la población, pero con intensidad creciente en función del grado de desventaja social («universalismo proporcional»)29,30. Por ejemplo, la acción comunitaria de ámbito local en áreas desfavorecidas es necesaria, aunque no será suficiente si no se acompaña de medidas universales como la existencia de unos sistemas educativo y sanitario universales y gratuitos de calidad, el aumento de los servicios y las prestaciones para la dependencia, etc.; o al revés, las medidas universales «neutrales» pueden no resultar igualitarias en sus efectos si no se complementan con mecanismos de priorización y discriminación positiva25.
La equidad en salud en la agenda política españolaA pesar de que en España hay abundante evidencia, durante las últimas dos décadas, de la existencia de desigualdades sociales en salud5–12,31–34, las políticas para disminuirlas no han entrado hasta hace poco en la agenda política35–37. En los inicios del siglo xxi, la equidad y las desigualdades se han incluido de forma explícita, en mayor o menor medida, en los planes de salud de la mayoría de las comunidades autónomas como una prioridad y un valor que deberían regir las políticas de salud y de servicios sanitarios2. Comunidades como el País Vasco y Andalucía han incluido la reducción de las desigualdades de salud entre los objetivos principales de sus planes de salud. De todos modos, a la inclusión de la equidad como principio no siempre se corresponden propuestas concretas de intervención, aunque en general estas propuestas están aumentando.
En el ámbito nacional, el Ministerio de Sanidad y Política Social ha definido la reducción de las desigualdades como una de sus prioridades de acción en la novena legislatura (2008 en adelante). Además de constituir la CRDSS-E, se intentó dar visibilidad a esta cuestión en la Unión Europea durante la presidencia española del primer semestre de 2010, al fijar como una de sus prioridades la «Innovación en salud pública: monitorización de los determinantes sociales de la salud y reducción de las desigualdades en salud»38. En este marco se elaboró un documento técnico39 que tenía por objeto, partiendo del trabajo ya realizado en el área de la vigilancia de los determinantes sociales de las inequidades en salud y la salud, establecer una serie de consideraciones sobre los próximos pasos para avanzar en este campo. Uno de los principales resultados en Europa de las propuestas de la Dirección General de Salud Pública y Sanidad Exterior son las conclusiones sobre «Equidad y salud en todas las políticas»40, aprobadas el 8 de junio de 2010 en el Consejo de Empleo, Política Social, Sanidad y Consumidores (EPSCO), con las cuales se ha pretendido contribuir a avanzar en la reducción de las desigualdades desde una visión global que integre la salud en todos los ámbitos.
La Comisión para Reducir las Desigualdades Sociales en Salud en EspañaLa Dirección General de Salud Pública y Sanidad Exterior del Ministerio de Sanidad y Política Social, con la finalidad de desarrollar una estrategia nacional, constituyó en noviembre de 2008 la Comisión para Reducir las Desigualdades en Salud en España. A continuación se describe el trabajo desarrollado por la Comisión, así como las recomendaciones contenidas en el documento final, cuya última versión fue entregada en mayo de 2010 a la Dirección General de Salud Pública y Sanidad Exterior.
Proceso seguido por la ComisiónLa Comisión estuvo formada por 18 profesionales relacionados sobre todo con el campo de la salud pública (responsables de planificación de políticas, profesores de universidad, salubristas que trabajan en la administración, responsables de salud de una organización no gunernamental y responsables de políticas de salud pública del ministerio). A continuación se describe el proceso seguido, desde octubre de 2008 hasta mayo de 2010.
- 1)
Análisis de la situación:
Preparación de cuatro trabajos preliminares2 sobre: a) el marco conceptual de los determinantes de las desigualdades en salud y los principios para la acción; b) las evidencias de las desigualdades en salud y sus determinantes en España; c) las políticas para reducir las desigualdades en Europa (Dinamarca, Finlandia, Noruega, Suecia, Holanda, Inglaterra e Irlanda); y d) la incorporación de políticas de reducción de desigualdades en los planes de salud de España. Estos trabajos sirvieron de base para desarrollar las recomendaciones.
- 2)
Primera propuesta de intervenciones:
Con el objetivo de preparar un primer borrador con recomendaciones de intervenciones se revisaron documentos de política internacional para disminuir las desigualdades en salud. El documento principal consultado fue Closing the gap in a generation, de la CDSS-OMS13, junto con otros documentos teóricos y estratégicos de países y organismos transnacionales (ver pág. 66 del documento final1).
- 3)
Consenso de la propuesta de intervenciones en grupos de trabajo:
Se decidió compartir el primer borrador con 62 profesionales, mayoritariamente de salud pública, de los cuales finalmente participaron 44 (todas las personas que han contribuido a la redacción del documento se citan en la pág. 72 del documento; 15 no contestaron a la invitación y tres declinaron seguir participando en el proceso después de la primera reunión presencial). Entre abril y octubre de 2009 estos profesionales trabajaron, junto con los miembros de la Comisión, en ocho grupos temáticos (áreas 1-4, 5, 6, 7, 8-9, 10, 11, 12-14, que constan en la tabla 1) para revisar, modificar y consensuar las diferentes recomendaciones, y finalmente darles prioridad. El método de trabajo fue una reunión presencial, y posteriormente por vía telemática. Puesto que definir si las intervenciones debían ser a corto, medio o largo plazo resultaba difícil para los participantes, que en su mayoría no tenían responsabilidad decisora, se decidió priorizar las intervenciones según el grado de prioridad de acuerdo con las siguientes puntuaciones:
- •
La importancia (puntuada de 1 a 10), considerando si la propuesta: a) actúa sobre un determinante importante de desigualdad, o es básica para poder actuar; b) es adecuada para mejorar o redistribuir equitativamente el determinante.
- •
La oportunidad (de 1 a 10), considerando si: a) hay o no acuerdo social; b) pueden verse resultados a corto plazo sobre el determinante.
- •
Las políticas que se empezarían primero (entre 3 y 5, dependiendo del total de políticos que trabajaba el grupo).
Tabla 1.Recomendaciones realizadas por la Comisión para Reducir las Desigualdades Sociales en Salud en España, agrupadas en grandes partes y áreas (N=166)
Partes y áreas N° de recomendaciones Parte I. La distribución del poder, la riqueza y los recursos Área 1. Salud y equidad en todas las políticas 7 Área 2. Financiación justa y gasto público para la equidad 8 Área 3. Poder político y participación 6 Área 4. Buena gobernanza mundial 5 Parte II. Condiciones de vida y de trabajo cotidianas a lo largo del ciclo vital Área 5. Infancia 21 Desarrollo de la primera infancia Socialización de género La importancia de la educación a lo largo de la infancia y la adolescencia Área 6. Empleo y trabajo 23 Entorno internacional favorecedor de la reducción de las desigualdades Condiciones de empleo justas y saludables Condiciones de trabajo justas y saludables Compaginación de la vida laboral y familiar Área 7. Envejecimiento 21 Apoyo social y participación Seguridad económica Servicios sociales y de atención a la dependencia Prevención de la dependencia y recuperación de la función perdida Parte III. Entornos favorecedores de la salud Área 8. Entornos físicos acogedores y accesibles 9 Área 9. Acceso a una vivienda digna 7 Área 10. Entornos favorecedores de hábitos saludables 17 Centros educativos Centros de trabajo Barrios y municipios Parte IV. Servicios sanitarios Área 11. Un sistema sanitario que no causa desigualdad 32 Desigualdades en las necesidades de atención Desigualdades en los cuidados informales de los problemas de salud Desigualdades en el acceso y la calidad de la atención sanitaria Desigualdades debidas a los costes de la atención sanitaria para el usuario Desigualdades en las prácticas preventivas y promoción de conductas saludables Impacto del sistema sanitario sobre los determinantes sociales Parte V. Información, vigilancia, investigación y docencia Área 12. Información, vigilancia y evaluación 3 Área 13. Investigación 4 Área 14. Docencia 3 Tras el análisis de las puntuaciones asignadas y consensuadas por los miembros de la Comisión, las recomendaciones se ordenaron en prioridad máxima, alta o media, o se eliminaron del documento. También se establecieron las recomendaciones principales, más generales, de cada área (mínimo una por área y máximo cuatro por grupo), utilizando las propuestas mejor valoradas o una combinación de ellas. Una o dos personas de la Comisión coordinaron cada grupo, y devolvieron los resultados de la priorización al grupo para que fueran aprobados.
- •
- 4)
Consenso de la propuesta final por parte de la Comisión:
La Comisión se reunió en noviembre de 2009 para discutir las recomendaciones, y llevó a cabo una priorización de aquellas políticas cuyo desarrollo implicaba en primer término los servicios sanitarios y de salud pública. Para ello se identificaron, dentro del conjunto de las recomendaciones del documento, aquellas que correspondían total o parcialmente a estos sectores, y cada miembro de la Comisión escogió diez. Las 28 políticas que obtuvieron más de un voto fueron posteriormente separadas en dos listas (ordenadas de mayor a menor número de votos obtenidos): una con 20 políticas referidas a salud pública y otra con 15 dirigidas a los servicios sanitarios (algunas se encuentran en ambos listados).
- 5)
Documento de síntesis «Avanzando hacia la equidad: Propuesta de políticas e intervenciones para reducir las desigualdades sociales en salud en España»:
Se elaboró un documento final con todas las recomendaciones, con una introducción basada en el mencionado análisis de situación. Además, en esta fase se incorporaron al documento seis «buenas prácticas», actuaciones con posible impacto positivo en la reducción de desigualdades en salud en España, escogidas por la Comisión para ejemplificar experiencias de distinto tipo (leyes, planes, intervenciones), ámbito territorial (local, autonómico, estatal) y de competencia (sanitario y no sanitario). También se distribuyó el documento a 12 personas expertas en distintos sectores abarcados por las recomendaciones, de ámbito académico o con responsabilidades políticas, y sus sugerencias se incluyeron en la medida de lo posible.
Tras el trabajo de consenso de los grupos temáticos y las sugerencias de las personas consultadas, la CRDSS-E presentó 166 recomendaciones, ordenadas por prioridad y divididas en 14 áreas que abarcan la acción sobre el contexto político y la distribución de recursos, las condiciones de vida y trabajo a lo largo del ciclo vital, los entornos de vida, los servicios sanitarios, y la información, la investigación y la docencia (tabla 1). Es importante señalar que, al igual que en el informe de la CDSS-OMS13, las recomendaciones se basan en los determinantes de la salud, hecho que contrasta con los planes de salud de la mayoría de las comunidades autónomas, que están basados en problemas de salud. Las recomendaciones incluidas son muy diversas, por ejemplo en lo que se refiere al nivel de concreción (muy generales, como «Proveer una educación pública de calidad», o muy detalladas como «Facilitar becas de comedor escolar») y al ámbito territorial (estatal, autonómico o local) y el sector de competencia (salud u otros).
Las recomendaciones principales, más generales, que en el documento encabezan cada área, suman un total de 27 y se muestran en la tabla 2. Podrían destacarse como mensajes clave de las cinco partes:
- •
La reducción de las desigualdades sociales en salud no es posible sin un compromiso para impulsar la salud y la equidad en todas las políticas y para avanzar hacia una sociedad más justa.
- •
Son necesarias políticas públicas para mejorar las condiciones de vida a lo largo de todo el ciclo vital: una educación de calidad desde la primera infancia, empleos y salarios adecuados, prestaciones de protección del desempleo, prestaciones para la dependencia y pensiones mínimas dignas41.
- •
Debe fomentarse el acceso a entornos de vida (barrios, pueblos y viviendas) generadores de salud, empezando por las áreas más desfavorecidas. La promoción de la salud debe basarse en la creación de entornos favorecedores de hábitos saludables y priorizar la participación de la población más desfavorecida.
- •
Es importante que se mantenga y mejore la cobertura, el acceso y la calidad del Sistema Nacional de Salud, y se diseñen los programas bajo la perspectiva de equidad.
- •
Es necesario disponer de datos y sistemas de vigilancia, recursos para la investigación y para la evaluación del impacto en la salud, y espacios de formación para los actuales y los futuros profesionales sanitarios, de salud pública y de otros sectores implicados.
Recomendaciones prioritarias de los grupos de trabajo
| Parte I. La distribución del poder, la riqueza y los recursos |
| 1. Consolidar el compromiso político para reducir las desigualdades en salud a través de medidas tales como la adopción y el seguimiento de un objetivo por parte de las instancias parlamentarias, la creación de órganos interministeriales con suficiente autoridad, y la elaboración de informes periódicos sobre la evolución de las desigualdades con propuestas de intervención. |
| 2. Adoptar políticas fiscales y de gasto social que reduzcan las desigualdades de renta y fomenten la inversión para el abordaje de los determinantes sociales de la salud. |
| 3. Fomentar la participación de la sociedad civil en el desarrollo de iniciativas proequidad en salud, en el diseño de los propios entornos y en la definición e implementación de programas de intervención. Se hará con mecanismos que faciliten la toma de decisiones y fomenten el apoyo financiero. |
| 4. Adoptar un papel proactivo en las negociaciones internacionales para garantizar el acceso equitativo a bienes y servicios básicos para la salud, incluyendo estándares de empleo justo y saludable. |
| Parte II. Condiciones de vida y de trabajo cotidianas a lo largo del ciclo vital |
| Infancia |
| 5. Proveer una educación de calidad desde la educación preprimaria hasta la secundaria, reforzando el sistema de educación público, y considerando la atención al desarrollo físico, social, emocional, cognitivo y del lenguaje. Dedicar un especial esfuerzo por incluir aquellos niños y niñas en situación más desfavorecida y con dificultades para acudir a la escuela, y por evitar la segregación social y étnica en el sistema educativo. |
| 6. Ampliar la cobertura de escuelas infantiles para niños y niñas de 0 a 3 años de edad, con medidas especiales para las familias de situación más desfavorecida atendiendo a aspectos socioeconómicos, geográficos y de exclusión social. |
| 7. Ofrecer condiciones de empleo y de trabajo adecuadas para que los hogares puedan tener condiciones económicas adecuadas, y las madres y los padres tengan tiempo para el cuidado de hijos e hijas. |
| Trabajo |
| 8. Fomentar la contratación fija con salarios dignos, evitando las desigualdades en los tipos de contrato y las retribuciones. |
| 9. Aumentar los recursos públicos para el cuidado de las personas dependientes (población infantil y discapacitada), sobre todo para las personas responsables de hogares monoparentales y las de menos recursos, con lo que se fomenta que las mujeres accedan al mercado de trabajo o no desistan de buscar un puesto de trabajo. |
| 10. Impulsar estrategias para la protección de derechos laborales en sectores con alta proporción de trabajo informal, como por ejemplo el servicio doméstico o la hostelería. |
| Envejecimiento |
| 11. Garantizar unas pensiones mínimas que permitan una buena calidad de vida, ajustadas por paridad de poder de compra. |
| 12. Acelerar el cambio cultural de los servicios de protección social a los mayores y sus cuidadores hacia una vocación universal y preventiva, sin limitarse a la atención a la demanda, impulsando la mejora y el desarrollo pleno de la Ley de Dependencia. |
| 13. Incrementar la oferta de dispositivos residenciales y de asistencia domiciliaria, que permitan a los familiares dedicar al cuidado el tiempo deseado y disponible en cada caso, priorizando el acceso de las personas con mayor necesidad social y económica. |
| 14. Mejorar la respuesta sanitaria a la dependencia con más y mejores servicios de rehabilitación, sociosanitarios y de atención domiciliaria. |
| Parte III. Entornos favorecedores de la salud |
| Entornos físicos acogedores y accesibles, y acceso a una vivienda digna |
| 15. Garantizar el acceso a una vivienda digna y adecuada a través de políticas de alquiler a precios asequibles, de detección de situaciones de abuso y de promoción de viviendas de protección oficial con criterios que garanticen el acceso de la población con menos recursos. |
| 16. Introducir en la planificación de los entornos la perspectiva de equidad en salud, utilizando los marcos de la evaluación del impacto en la salud y de la planificación urbana saludable (que implican la participación ciudadana). |
| 17. Desarrollar planes de renovación urbanística priorizando según privación, que tengan en cuenta las propuestas de la población para mejorar la calidad del entorno, que no generen procesos especulativos y que incluyan programas de revisión y reforma de las viviendas. |
| Entornos favorecedores de hábitos saludables |
| 18. Promover planes comunitarios de reducción de las desigualdades en la salud mediante la participación de la ciudadanía, los servicios sanitarios, los servicios sociales y otros posibles agentes con implicaciones para la salud. Estos planes deben desarrollar este proceso participativo en todas sus fases, desde el momento de su diseño. |
| 19. Impulsar estrategias sistemáticas para garantizar escuelas seguras, no violentas, que promuevan la alimentación saludable, la actividad y el ejercicio físico, la salud sexual y la prevención del consumo de drogas y de las lesiones de tráfico. Deben centrarse en la mejora de la estructura física y social para conseguir que los estilos de vida saludables de la comunidad escolar se conviertan en la opción más fácil. |
| 20. Promover en todos los barrios áreas donde pueda realizarse actividad física para todos los grupos de edad, teniendo en cuenta las necesidades de los diferentes colectivos, implantando, por ejemplo, programas dirigidos a las familias para facilitar la compaginación de la vida laboral y familiar. |
| Parte IV. Servicios sanitarios |
| 21. Asegurar la correcta aplicación de la Ley de Promoción de la Autonomía Personal y de Atención a las Personas en situación de Dependencia. |
| 22. Garantizar la plena universalización de la atención sanitaria para todos los residentes en España, con una cobertura del 100%. |
| 23. Incluir en todos los planes de salud y planes directores estatales, autonómicos y locales, objetivos específicos de disminución de las desigualdades en el estado de salud y en el acceso, la calidad y la efectividad de los servicios sanitarios. |
| 24. Mejorar el acceso y reducir los costes para la población con menos recursos de prestaciones sanitarias preventivas y curativas ineludibles, por ejemplo salud bucodental, rehabilitación, ayudas visuales y auditivas, fármacos, tratamiento antitabáquico, métodos anticonceptivos… |
| Parte V. Información, vigilancia, investigación y docencia |
| 25. Establecer una red estatal de vigilancia de la equidad con información sobre indicadores de determinantes sociales y de desigualdad en salud y en la atención sanitaria, y difundirlos periódicamente a sectores gubernamentales y de la sociedad civil. |
| 26. Dedicar presupuesto por parte de las agencias financiadoras para fomentar la investigación sobre la evidencia y las causas de las desigualdades en salud y en la atención sanitaria, así como sobre la efectividad de las intervenciones para reducirlas. |
| 27. Incorporar el conocimiento sobre los determinantes sociales de la salud como una parte obligatoria de la formación pregrado y posgrado en las carreras de ciencias de la salud, y en la formación continuada de los profesionales sanitarios, incluidos planificadores y gestores de servicios. |
También se incluyeron al final del documento dos listados, priorizados por la Comisión, con las 20 recomendaciones más importantes que implican en primer término a los sectores de salud pública (empezando por la creación de una red de vigilancia de la equidad, el impulso de la evaluación del impacto en la salud y un informe periódico sobre desigualdades) y las 15 principales recomendaciones para la administración o la atención sanitaria (tales como objetivos de equidad en los planes de salud, formación o creación de una comisión en el Consejo Interterritorial).
Lecciones aprendidas y avances para el futuroLas desigualdades sociales en salud son injustas, evitables y tienen un enorme impacto en la salud de la población42,43, y por lo tanto deben ser una prioridad de las políticas que se llevan a cabo desde distintos sectores (economía, trabajo, vivienda, servicios sociales, salud, etc.), siguiendo la línea trazada por los principales organismos internacionales y diversos países de nuestro entorno13,44,45.
El trabajo de la CRDSS-E representa una gran oportunidad para avanzar en estos temas en nuestro país y para acortar la brecha que separa la investigación y la acción. El documento hace una propuesta de áreas de trabajo prioritarias, pero no llega a establecer planes de acción más concretos que deberán establecerse en el futuro.
Cabe señalar que los escenarios de implementación de la evidencia en la práctica, en el área de los determinantes sociales de la salud, son especialmente complejos por la multisectorialidad y la interdisciplinaridad que presentan, y por la existencia de procesos reglamentarios y normativos de las diferentes administraciones que participan que es necesario respetar. El encargo de la CRDSS-E debía realizarse en un periodo corto de tiempo, lo que dificultó poder extender el proceso de priorización a más personas y consensuar las recomendaciones con responsables políticos y técnicos de otros sectores, un paso ineludible para avanzar en su implementación. De todos modos, este documento de trabajo sienta algunas bases para empezar a orientar las políticas públicas hacia los determinantes sociales de la salud. Otro aspecto a considerar son las restricciones presupuestarias, sobre todo a partir de 2009, lo que dificulta la puesta en marcha de nuevas políticas. Sin embargo, también se hace necesario reivindicar la importancia de mantener determinados servicios, prestaciones y políticas para frenar el aumento de las desigualdades46.
En el futuro será necesaria una fuerte voluntad política para avanzar hacia la equidad en salud siguiendo las líneas que en este documento se proponen. Algunos de los temas a abordar son:
- •
Crear organismos políticos y técnicos que sostengan esta prioridad, y darle visibilidad política.
- •
Desarrollar sistemas de información para estudiar la evolución de las desigualdades y evaluar el impacto de las políticas.
- •
Impulsar intervenciones sanitarias y de salud pública que reduzcan las desigualdades.
- •
Establecer objetivos y alianzas intersectoriales para impulsar las políticas que se desarrollan fuera del sector salud, avanzando hacia el enfoque de «salud y equidad en todas las políticas». La nueva Ley de Salud Pública47 podría facilitar este proceso.
A partir de las recomendaciones presentadas en el documento «Avanzando hacia la equidad: Propuesta de políticas e intervenciones para reducir las desigualdades sociales en salud en España», la Dirección General de Salud Pública y Sanidad Exterior y las autoridades de salud pública de las comunidades autónomas están trabajando en el desarrollo de sus estrategias de equidad en salud48. La priorización de nueve estrategias realizada por el Ministerio de Sanidad, Política Social e Igualdad, basándose en las recomendaciones de la CRDSS-E, ha sido refrendada por el Grupo de Trabajo de Promoción de la Salud y por la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Una de las actividades que se está llevando a cabo en el marco de la Estrategia Nacional de Equidad en Salud48 es un proceso de formación sobre el rediseño de estrategias, programas y actividades desde el enfoque de los determinantes sociales de la salud y la equidad, dirigido a profesionales de distintas áreas del Ministerio de Sanidad, Política Social e Igualdad, y de las Consejerías de Sanidad autonómicas.
Contribuciones de autoríaC. Borrell, D. Malmusi y L. Artazcoz redactaron una primera versión del manuscrito, que fue discutida con todas las personas de la Comisión y sirvió de base para la propuesta definitiva.
FinanciaciónEl trabajo de D. Malmusi y las reuniones de la Comisión y de los grupos de trabajo han sido financiados por la Dirección General de Salud Pública y Sanidad Exterior, Ministerio de Sanidad, Política Social e Igualdad.
Conflicto de interesesUna persona de la Comisión (C. Borrell) pertenece al Comité Editorial de Gaceta Saitaria. Ella no ha participado en el proceso editorial del manuscrito.
A las 56 personas que participaron en los grupos de trabajo o hicieron aportaciones al documento final de la Comisión, cuyos nombres constan en la página 72 de la Propuesta1.
Carme Borrell, Davide Malmusi, Lucía Artazcoz, Elia Diez, M. Isabel Pasarín y Maica Rodríguez-Sanz (Agència de Salut Pública de Barcelona, Barcelona, España); Pilar Campos, Begoña Merino, Rosa Ramírez (Ministerio de Sanidad, Política Social e Igualdad, Madrid, España); Joan Benach (Universitat Pompeu Fabra, Barcelona, España); Antonio Escolar (Delegación Provincial de Cádiz, Junta de Andalucía, Cádiz, España); Santiago Esnaola (Departamento de Sanidad, Gobierno Vasco, Vitoria-Gasteiz, España); Ana Gandarillas (Consejería de Sanidad, Comunidad de Madrid, Madrid, España); Ana Gómez (Cruz Roja España, Madrid, España); Daniel La Parra (Universidad de Alicante, Alicante, España); Rosana Peiró (Centro Superior de Investigación en Salud Pública, Generalitat Valenciana, Valencia, España); Javier Segura (Instituto de Salud Pública del Ayuntamiento de Madrid, Madrid, España); José Ramón Solanillas (Cáritas Española, Madrid, España).