En los últimos años, la conciencia sobre el impacto de la conducta suicida en nuestra sociedad ha ido en aumento, así como el interés por las medidas dirigidas a prevenirlo o reducir el daño causado. Tomando como hoja de ruta el modelo multidisciplinario de prevención del suicidio que promueve la Organización Mundial de la Salud, este artículo hace una revisión no exhaustiva de la evidencia que lo respalda, repasa algunas iniciativas destacadas y reflexiona sobre el desarrollo de este modelo en España. Se han consultado webs de bases de datos biomédicas, instituciones y centros de documentación de referencia en prevención del suicidio, y se han hallado y revisado informes técnicos y artículos de revisión sistemática publicados desde 2010. Se identifican numerosas lagunas en el conocimiento. La evidencia parece ser más sólida y contrastada en favor de intervenciones de tipo sanitario con pacientes de riesgo (prevención indicada), si bien este enfoque resultaría insuficiente para hacer frente al fenómeno. Evidencias relativamente recientes y prometedoras muestran el potencial de otras formas de prevención, en particular de modelos multidisciplinarios que incorporan la acción sobre grupos vulnerables en la comunidad y toda la sociedad (prevención selectiva y universal), y que serían más acordes con la naturaleza compleja y multifactorial del suicidio. La aplicación de estos modelos es todavía muy escasa en nuestro país, donde ha predominado el modelo asistencial-sanitario. Sería conveniente dar un mayor protagonismo a los profesionales de salud pública a fin de potenciar el desarrollo de estos enfoques, con los que están más habituados a trabajar.
In recent years, awareness of the impact of suicidal behavior on our society has been increasing, as well as the interest in measures aimed at preventing it or reducing the damage caused. Having the multidisciplinary suicide prevention model promoted by the World Health Organization as a road map, this article makes a non-exhaustive review of the evidence behind the different types of intervention within the model, reviews some outstanding initiatives and reflect on the development of this model in our country. Websites of biomedical databases, institutions and reference documentation centers in suicide prevention have been consulted, identifying and reviewing technical reports and systematic review articles published since 2010. Numerous knowledge gaps have been identified. The evidence seems to be more solid and contrasted in favor of health-type interventions with patients at risk (indicated prevention), although this approach would be insufficient to face the phenomenon. Relatively recent and promising evidence shows the potential of other forms of prevention, particularly multidisciplinary models that incorporate action on vulnerable groups in the community and throughout society (selective and universal prevention), and that would be more in line with the complex and multifactorial nature of suicide. The application of these models is still very scarce in our country, in which the healthcare-health model has predominated. It would be convenient to give greater prominence to public health professionals in order to promote the development of these approaches, with which they are more used to working.
La prevención del suicidio es una de las áreas de la salud mental que más interés general despierta y hay cierta unanimidad para considerarla uno de los grandes retos de la salud en muchos países. La etiología del suicidio es compleja y multifactorial, y está relacionada con factores biológicos, psicológicos, socioeconómicos o culturales que pueden variar en cada territorio o con el tiempo, lo que obliga a disponer de sistemas de información robustos y a combinar intervenciones de muy diversa naturaleza. Por ello, constituye un buen paradigma de intervención compleja de salud pública1.
Una de las preguntas frecuentes que surgen en los encuentros entre profesionales es por dónde empezar a actuar, pero la respuesta no está clara. Este artículo toma como hoja de ruta el modelo de prevención del suicidio promovido por la Organización Mundial de la Salud (OMS)2, que propone combinar acciones de prevención universal, selectiva e indicada (tabla 1), un sólido sistema de vigilancia y una estrategia de prevención del suicidio en cada territorio, y realiza una revisión no exhaustiva de la evidencia que respalda las propuestas de intervención incluidas, repasa a modo de ejemplo algunas iniciativas destacadas y reflexiona sobre el desarrollo de esta propuesta en nuestro país.
Descripción de los principales tipos de medidas de prevención del suicidio y su relación con los factores de riesgo
| Tipos de prevención | Categorías de factores de riesgoa | ||
|---|---|---|---|
| Tipo | Ejemplo | Categoría | Ejemplo |
| UniversalAfecta a toda la población, independientemente del riesgo de suicidio que pudiera tener cada persona | Limitación de acceso a medios letalesbCampañas de sensibilización e informaciónFormación de profesionales de los mediosPolíticas para reducir el consumo de alcohol | Sociedad | Fácil acceso a medios letalesEstigma, desinformación sobre el suicidio y el trastorno mental |
| SelectivaSe dirige a colectivos con ciertas características sociodemográficas, biológicas o psicológicas que incrementan el riesgo de suicidio | Programas escolares de educación y sensibilización sobre salud mental y suicidiobFormación de agentes socialesLíneas telefónicas de ayuda para personas en situación de crisis suicidaProgramas de prevención, ámbito laboral (profesiones de riesgo)Programas de prevención, prisiones | Comunidad,interpersonal | Soledad, aislamiento, discriminaciónProblemas de relación, pérdidasProblemas económicos, laboralesVictimización, trauma |
| IndicadaSe dirige a individuos concretos altamente vulnerables por presentar ciertos síntomas-signos de riesgo suicida o una enfermedad altamente asociada | Evaluación y tratamiento de la conducta suicidab (p. ej., psicoterapias específicas, continuidad de cuidados y seguimiento tras tentativa)Evaluación y tratamiento de los trastornos mentalesb (p. ej., tratamiento de la depresión, formación de médicos de atención primaria, cribado de riesgo en atención primaria) | Individual | Tentativa suicida previaTrastorno mentalUso perjudicial de alcoholEnfermedad física grave, dolorosa, discapacidadAntecedente familiar de suicidio |
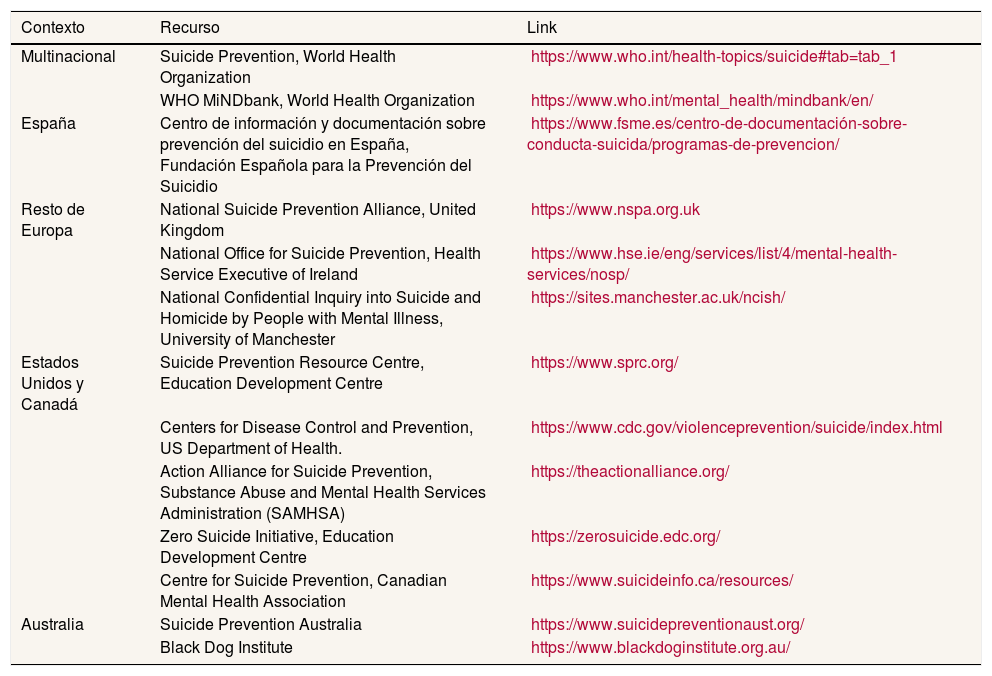
Para la elaboración del artículo se han consultado webs de instituciones y centros de documentación de referencia en prevención del suicidio (tabla 2), así como la base de datos biomédica PubMed. Se han identificado y revisado los informes técnicos y los artículos de revisión sistemática publicados desde 2010. La reflexión sobre la situación de la prevención en nuestro país se ha realizado partiendo de la información recogida en el Centro de Información y Documentación sobre Prevención del Suicidio de la Fundación Española para la Prevención del Suicidio, y en una búsqueda en las bases de datos PubMed y Scielo de publicaciones sobre programas de prevención desarrollados en España desde 2010.
Listado de recursos de instituciones, iniciativas y centros de documentación consultados (26/10/2019)
| Contexto | Recurso | Link |
|---|---|---|
| Multinacional | Suicide Prevention, World Health Organization | https://www.who.int/health-topics/suicide#tab=tab_1 |
| WHO MiNDbank, World Health Organization | https://www.who.int/mental_health/mindbank/en/ | |
| España | Centro de información y documentación sobre prevención del suicidio en España, Fundación Española para la Prevención del Suicidio | https://www.fsme.es/centro-de-documentación-sobre-conducta-suicida/programas-de-prevencion/ |
| Resto de Europa | National Suicide Prevention Alliance, United Kingdom | https://www.nspa.org.uk |
| National Office for Suicide Prevention, Health Service Executive of Ireland | https://www.hse.ie/eng/services/list/4/mental-health-services/nosp/ | |
| National Confidential Inquiry into Suicide and Homicide by People with Mental Illness, University of Manchester | https://sites.manchester.ac.uk/ncish/ | |
| Estados Unidos y Canadá | Suicide Prevention Resource Centre, Education Development Centre | https://www.sprc.org/ |
| Centers for Disease Control and Prevention, US Department of Health. | https://www.cdc.gov/violenceprevention/suicide/index.html | |
| Action Alliance for Suicide Prevention, Substance Abuse and Mental Health Services Administration (SAMHSA) | https://theactionalliance.org/ | |
| Zero Suicide Initiative, Education Development Centre | https://zerosuicide.edc.org/ | |
| Centre for Suicide Prevention, Canadian Mental Health Association | https://www.suicideinfo.ca/resources/ | |
| Australia | Suicide Prevention Australia | https://www.suicidepreventionaust.org/ |
| Black Dog Institute | https://www.blackdoginstitute.org.au/ |
La relación entre el suicidio y el trastorno mental está bien reconocida3, y también se ha demostrado que el tratamiento de estas patologías suele asociarse con una reducción del riesgo4. Probablemente por ello la prevención del suicidio ha sido liderada por profesionales de la salud mental, lo que ha promovido el desarrollo de modelos preventivos muy centrados en pacientes con trastornos mentales o en aquellos con antecedente reciente de tentativa suicida, que es el factor predictor más claro de un futuro suicidio5. Los modelos desarrollados han sido variados y han tendido a priorizar áreas concretas de la atención con mayor respaldo de la literatura, entre ellas la continuidad de cuidados de pacientes de alto riesgo4, uno de los ámbitos en los que el desarrollo de iniciativas ha sido más protagonista en España. El programa ARSUIC (Atención al Riesgo Suicida) es uno de los ejemplos más consolidados. De aplicación desde el año 2012 en todos los hospitales de la Comunidad de Madrid, incluye la garantía de una cita en un recurso de salud mental ambulatorio en un máximo de 7 días para los pacientes atendidos en un servicio hospitalario o de urgencias por una tentativa, y se ha asociado a una reducción en el riesgo de reintento a 12 meses del 24% en un estudio observacional6. Otro ejemplo destacado es el Codi Risc Suicidi de Cataluña, iniciativa de alcance autonómico desde 2016, que pretende mejorar la atención al paciente de riesgo a través de protocolos homogéneos de actuación y derivación entre todos los agentes sanitarios, el seguimiento proactivo durante un tiempo determinado y un sistema de información electrónico que facilita la coordinación entre profesionales y el registro de casos. El sistema ha atendido a más de 9000 personas y se encuentra en fase de evaluación de resultados (Alonso J. Comunicación personal. Congreso IASP. Derry, 2019).
Estas propuestas, más bien focalizadas en la continuidad de los cuidados, contrastan con algunos modelos de origen anglosajón que plantean mejoras asistenciales de mayor alcance y que se justifican en las numerosas y variadas lagunas identificadas en la atención al paciente de riesgo7–9. Un primer enfoque fue desarrollado en el Reino Unido tras décadas de investigación sobre el suicidio en pacientes de los servicios de salud mental, e incide en la importancia de factores generales de funcionamiento de los servicios. Según estos estudios, los servicios que habían incorporado ciertas recomendaciones de la estrategia de prevención de suicido británica y otros cambios en su funcionamiento10 (por ejemplo, revisión multidisciplinaria posincidente de casos, disponibilidad de equipos de crisis en la comunidad, disponibilidad de protocolos para patología dual y para la derivación desde psiquiatría infanto-juvenil a adultos, y utilización de guías de práctica clínica para depresión) vieron reducidas hasta en un 30% las tasas de suicidio de sus pacientes. La tabla 3 recoge los 10 elementos clave identificados en estos estudios para una atención más segura en los servicios de salud mental11.
Elementos clave para una atención más segura en los servicios de salud mental
| •Mejorar la seguridad de los hospitales: eliminar puntos de ligadura, reducción de fugas, observación especializada del paciente. |
| •Gestión de riesgos individualizada, sin listas de comprobaciones de rutina. |
| •Planificación del cuidado y seguimiento temprano tras el alta hospitalaria. |
| •Evitar ingresos «fuera de área» para pacientes agudos. |
| •Equipos de resolución de crisis y tratamiento en el hogar las 24 horas del día. |
| •Equipos de extensión comunitaria para apoyar a pacientes que pierden contacto con los servicios. |
| •Servicios especializados para trastornos por uso de sustancias y patología dual. |
| •Revisión multidisciplinaria de suicidios, con participación de la familia. |
| •Implementación de la Guía de práctica clínica NICE de depresión y suicidio. |
| •Baja rotación del personal no médico. |
Tomada de ref. 11.
Otra de las iniciativas de mayor interés y proyección en la actualidad tiene su origen en los Estados Unidos. En el año 2011, la National Alliance for Suicide Prevention (NASP) identificó tres elementos comunes en los programas de prevención del suicidio desde el sistema sanitario más exitosos, definiendo así los pilares del modelo Zero Suicide, cuyo desarrollo se produciría en los años siguientes7,8: 1) abordaje de la conducta suicida como un síndrome independiente, con identificación y tratamiento específicos basados en la evidencia; 2) aproximación sistemática al problema, con protocolización de todas las fases del proceso asistencial (cribado, evaluación, tratamiento, apoyo en las transiciones, etc.); y 3) fomento de la cultura de la seguridad en la organización, con estándares muy exigentes y enfoque proactivo. Desde su nacimiento, el modelo ha logrado implantarse en más de 200 organizaciones norteamericanas, con resultados preliminares que muestran reducciones de hasta el 65% en la conducta suicida de los pacientes atendidos7. En el año 2015, este modelo fue reconocido por la Asociación Internacional de Prevención del Suicidio e inició su expansión internacional. En la actualidad está presente en países como el Reino Unido, Holanda, Canadá y Australia8, y de forma incipiente también en España (Gabilondo A. Comunicación personal. Congreso Nacional de Psiquiatría. Bilbao, 2019).
Además del papel indiscutible de los servicios de salud mental, otro aspecto prioritario, pero más relegado, es la implicación de otras especialidades, porque la evidencia muestra que muchas de las personas que se suicidan son frecuentadoras del sistema de salud, pero no tanto de los servicios de psiquiatría. Únicamente en torno a un 30-40% habría consultado con dichos servicios en los meses previos a la muerte, mientras que son bastante más habituales las consultas en otras especialidades médicas12. La alta prevalencia de enfermedades físicas en estas personas13 podría explicar en parte este hecho, pero también la desinformación y el estigma que rodea al trastorno mental y que retrasa la detección del riesgo o su comunicación por parte del paciente, lo que hace de la proactividad en la búsqueda del riesgo un elemento crucial. El papel de la atención primaria es bien conocido y cuenta con el respaldo de estudios que demuestran la eficacia de la sensibilización y de la capacitación de estos profesionales4. En los últimos años comienza a conocerse también el potencial de las urgencias hospitalarias en la prevención del suicidio, entorno donde se han detectado porcentajes elevados de pacientes con riesgo silente14. El Modelo de Atención Estándar para la prevención del suicidio desde el sistema sanitario publicado recientemente por la NASP9 considera a la atención primaria, las urgencias y la salud mental entornos clave en la prevención, y propone para los dos primeros un enfoque proactivo con cribados sistemáticos en grupos de riesgo y uso de intervenciones «breves» (planes de seguridad, consejos sobre acceso a medios letales o contactos breves tras el alta). La tabla 4 resume el modelo recomendado para los servicios de salud mental. En España, la incorporación de los profesionales de atención primaria y de urgencias en los protocolos asistenciales para el riesgo de suicidio es ya un hecho frecuente, pero todavía no se observa una apuesta clara por la proactividad en la detección del riesgo o la intervención más allá de la derivación a salud mental.
Intervención estándar recomendada para reducir el riesgo de suicidio desde los servicios extrahospitalarios de salud mental
| •Cribar el riesgo de suicidio en todos los pacientes en cada visita con una herramienta estandarizada. |
| •Evaluar el riesgo con una herramienta estandarizada y clasificar según el nivel de riesgo. |
| •En todos los pacientes con riesgo elevado: |
| –Realizar un plan de seguridad personalizado en la primera visita y revisarlo en cada visita. |
| –Realizar evaluación y consejo sobre acceso a medios letales, con la participación de familiares, y revisarlo en cada visita. |
| –Dar información sobre recursos de ayuda en crisis. |
| –Se recomienda ofrecer tratamientos específicos para el riesgo de suicidio, preferiblemente terapia cognitiva de prevención de suicidio, terapia dialéctico-conductual, terapia CAMS o terapia cognitivo-conductual breve. |
| •Realizar contactos breves con el paciente en las transiciones o inasistencias. |
Fuente: Adaptado de National Action Alliance for Suicide Prevention: Transforming Health Systems Initiative Work Group. (2018). Recommended standard care for people with suicide risk: Making health care suicide safe. Washington, DC: Education Development Center, Inc.
Para concluir este apartado es necesario considerar otros aspectos más transversales del funcionamiento del sistema sanitario de desarrollo todavía escaso en la mayor parte de los países, incluido el nuestro. Tal como recuerda la OMS2, la prevención del suicidio debe situarse entre los «objetivos centrales del sistema de salud», y para ello debe incluirse en aspectos clave de su funcionamiento, como los programas de formación o los indicadores de mejora continua de la calidad. La Estrategia de Prevención del Suicidio de los Estados Unidos de 2012 fue una de las primeras en asumir este enfoque y ha sido clave en algunos avances del país. Al menos el 20% de los Estados norteamericanos poseen ya normativas que obligan a la formación en prevención del suicidio de los profesionales de la salud15, y la Joint Commission americana, una de sus principales agencias de acreditación sanitaria, ha redefinido recientemente los criterios de evaluación de los objetivos nacionales de seguridad del paciente y las alertas por eventos centinela para incorporar a todas las organizaciones sanitarias en la prevención del suicidio, y no solo a las unidades de ingreso psiquiátrico como ocurría inicialmente7.
Prevención selectiva y universal, la acción desde la comunidad y para toda la sociedadA pesar de su importancia, los enfoques centrados en el sistema sanitario tienen un impacto limitado en las tasas de suicidio y es necesario ampliar el foco para obtener mejores resultados2. Según afirma el Teorema de Rose, la mayoría de los casos de un evento de salud suelen producirse en el grupo mayoritario de personas con riesgo bajo o medio, y no en el de aquellas con riesgo alto; por ello, puede resultar más eficaz reducir el riesgo medio de toda una población que centrarse en las personas de riesgo alto16 (fig. 1). Este teorema está en la base del modelo que promueve la OMS y que defiende la necesidad de incidir sobre los factores de vulnerabilidad al suicidio más extendidos, que son de tipo socioeconómico (por ejemplo, problemas económicos, laborales o legales, conflictividad familiar y de pareja, o pérdida de seres queridos)3,17,18. Este tipo de intervenciones suelen tener su desarrollo en la «comunidad» o para toda la sociedad, y abarcan acciones dirigidas a sensibilizar e informar, identificar a las personas en riesgo, reforzar los recursos de ayuda y potenciar la seguridad en el entorno19. Su evaluación es de mayor complejidad y la evidencia disponible es todavía menor4, si bien algunos estudios recientes las apoyan con cierta rotundidad; por ejemplo, un metaanálisis que las consideró el segundo grupo de intervenciones más eficaces para prevenir el suicidio, demostrando tamaños de efecto grandes20, u otro estudio de revisión que les atribuyó un potencial para reducir los suicidios en más del 10%21.
La limitación del acceso a medios letales es la intervención con una evidencia más clara en prevención del suicidio, habiendo demostrado reducciones de hasta el 85% en los suicidios con métodos concretos y sin evidencia de un efecto de sustitución significativo4. Incluye la protección de lugares públicos de alto riesgo, la restricción del acceso a armas de fuego y medidas para dificultar el acopio de fármacos, entre otros. El proyecto OSPI, una de las iniciativas recientes de mayor alcance, pretendió restringir el acceso a medios letales en ciudades de cuatro países europeos. Las dificultades del proyecto para cumplir sus objetivos pusieron de relieve la complejidad de estas medidas, por depender de sectores muy ajenos a la salud pública y por requerir información precisa sobre los métodos y los lugares de mayor riesgo en cada territorio, muchas veces ausente en las estadísticas habituales.
Por otro lado, la restricción en la disponibilidad de bebidas alcohólicas por medio de políticas públicas se ha asociado también a reducciones en las tasas de suicidio en varios países. Dichas medidas, que tendrían un mayor impacto en los hombres, incluyen los impuestos sobre su consumo, el establecimiento de una edad mínima de consumo o la regulación del número de locales de venta2,22.
Otra intervención ampliamente respaldada son los programas escolares dirigidos a sensibilizar e informar sobre salud mental y suicidio al alumnado y al profesorado4. El proyecto Seyle, uno de los programas más ambiciosos hasta la fecha, se desarrolló en 168 centros de 12 países europeos, entre ellos el nuestro, y demostró una reducción significativa de los intentos y de la ideación suicida tras una intervención psicoeducativa para estudiantes23.
La formación de «agentes sociales» (gatekeepers en inglés) es una de las intervenciones comunitarias más extendidas. Su objetivo es capacitar a personas en contacto habitual con colectivos vulnerables (trabajadores sociales, policías, farmacéuticos, etc.) para identificar personas en riesgo, darles una primera ayuda y derivarlas a recursos especializados. La existencia de diferentes enfoques y modelos (ASIST, QPR, SafeTalk, etc.) ha dificultado su evaluación24, si bien hay cierto consenso en cuanto a sus efectos positivos en el conocimiento o las actitudes de las personas formadas, y se considera útil siempre que se acompañe de vías de derivación claras2,4. Esta formación ya es obligatoria en algunos países para ciertos profesionales, como los farmacéuticos25.
Sin embargo, probablemente la principal barrera para la prevención es de tipo cultural y parte del estigma y del desconocimiento que rodea al fenómeno, lo que dificulta la petición de ayuda o la posibilidad de ofrecerla desde el entorno. La evidencia en favor del uso de campañas de sensibilización e información es incipiente, pero se ha demostrado un impacto en el conocimiento, la sensibilización social y las actitudes hacia el problema, además de existir cierta evidencia sobre su efecto en las tasas de conducta suicida4,26. Las campañas más eficaces parecen ser aquellas que combinan varios medios de comunicación, se centran en poblaciones específicas y adaptan el mensaje al público objetivo2. Algunas de las iniciativas más recientes, como la británica Small talk save lives o la norteamericana #BeThe1To, apelan al papel de la ciudadanía en la prevención. En otros casos se han empleado testimonios en primera persona para animar a las personas en riesgo a pedir ayuda, como es el caso de la iniciativa Portavoces antiestigma de la catalana Obertament.
Otra forma de hacer frente al estigma y la desinformación es el trabajo con los profesionales de los medios a través de guías de estilo o acciones de sensibilización que ayudarían a prevenir enfoques mediáticos inadecuados, de impacto demostrado en grupos vulnerables27. También comienzan a estar disponibles materiales específicos para profesionales del cine y la televisión con recomendaciones para la producción de productos de entretenimiento28.
El desarrollo de este tipo de medidas en España parece ser todavía escaso. A diferencia de la documentación relativamente numerosa, en forma de estudios, protocolos asistenciales, guías de actuación o similares, describiendo intervenciones desde el ámbito sanitario, la presencia de actividades preventivas desde la comunidad o para toda la sociedad es mucho menor, y se corresponde habitualmente con experiencias concretas que no han sido sistematizadas ni incorporadas en las prácticas o los protocolos habituales, lo que refleja la probable ausencia de una apuesta convencida por este abordaje.
Los programas multicomponente y la acción liderada a nivel localLa naturaleza compleja del fenómeno suicida ha estimulado el desarrollo de intervenciones multicomponente y multinivel que facilitan la aplicación simultánea y coordinada de acciones en un mismo territorio. En un metaanálisis, dichos enfoques han demostrado una mayor eficacia que las intervenciones aisladas20, con tamaños de efecto mayores cuanto mayor número de niveles implicados, existiendo también evidencias indirectas de sinergia21.
Uno de los ejemplos más destacados es el modelo EAAD (European Alliance Against Depression), probablemente el más implementado y mejor evaluado en Europa, y presente en más de 100 regiones. El programa fue desarrollado en Alemania e incluye un conjunto de intervenciones para adaptar en cada región: campaña de sensibilización ciudadana, formación de agentes sociales y profesionales sanitarios, e intervención educativa con familiares y pacientes. Una primera evaluación de su aplicación en Nuremberg demostró reducciones en la conducta suicida de hasta el 24% a lo largo de 2 años29. El programa se aplicó también en Barcelona y Sabadell, y demostró un impacto positivo en las tasas de reintento de suicidio e ingreso psiquiátrico de pacientes de riesgo30; también existen experiencias piloto en otras provincias, como Gipuzkoa.
La aplicación simultánea y coordinada de medidas en una región concreta supone una apuesta por la integralidad y es el modelo seleccionado por algunos países que han comenzado a traspasar el liderazgo de la prevención a los gobiernos locales, a los que se encarga el diseño y la aplicación de planes propios con el apoyo de organismos nacionales. Es el caso de Japón, Inglaterra y Escocia, que han incorporado este enfoque en sus estrategias nacionales y que ya disponen de multitud de planes locales.
El papel de los sistemas de informaciónEs evidente que la prevención de un fenómeno tan complejo no puede realizarse sin un sistema de información que oriente sobre sus particularidades en cada territorio, y que permita identificar precozmente cambios relevantes y estudiar el impacto de las intervenciones. Por ello, los sistemas de información de calidad, integrados y ágiles, son otro de los elementos clave reconocidos por la OMS2,31.
Son pocos los países que disponen de sistemas de vigilancia específicos y detallados sobre el suicidio, y lo más habitual son los sistemas basados en registros de mortalidad genéricos cuya utilidad para la vigilancia del suicidio es limitada. Así ocurre en nuestro país, donde la escasez de variables incluidas suele relegar el conocimiento de ciertos aspectos relevantes de los perfiles de riesgo a la realización de estudios específicos, y el retraso en la disponibilidad de los datos impide sistematizar actuaciones que requieren cierta inmediatez. Además, se ha descrito una baja fiabilidad y discrepancias entre registros32.
En los últimos años comienzan a desarrollarse iniciativas para superar estas limitaciones. Países como Irlanda, el Reino Unido y Australia están trabajando en el desarrollo de registros de suicidios «en tiempo real», que comienzan a posibilitar intervenciones precoces ante clusters suicidas (Arensman E. Comunicación personal. Congreso IASP. Derry, 2019), y hay experiencias con procedimientos de recogida forense sistemática in situ de información detallada sobre cada suicidio que están permitiendo mejorar el conocimiento sobre los perfiles de riesgo en las zonas de aplicación (Repp KK. Comunicación personal. CSTE Annual Conference. Boise, USA, 2017).
Otros ejemplos de interés son la herramienta onlineSuicide Prevention Profiles, desarrollada en Inglaterra33, que ofrece información sobre el suicidio y variables relacionadas en diferentes regiones de Inglaterra, y posibilita elaborar perfiles según el interés del usuario, o el prometedor Suicide Prevention Intelligence System australiano.
Las estrategias regionales de prevención del suicidioPara concluir, es necesario referirse al uso de estrategias regionales de prevención del suicidio. No existe unanimidad sobre su efecto en las tasas de suicidio34, aunque se reconoce su utilidad para definir prioridades y coordinar o movilizar recursos, además de hacer público el compromiso de las instituciones, y por ello, según la OMS, es otro de los aspectos fundamentales en la lucha contra el suicidio. Esta estrategia debería incorporar la multisectorialidad necesaria para una acción eficaz e incluir un conjunto de medidas suficientemente contrastadas de prevención, «posvención» y vigilancia epidemiológica, así como un plan de despliegue y evaluación2. La inclusión de las perspectivas de género y de edad, que tienen en cuenta las especificidades del fenómeno suicida en cada sexo y grupo de edad, es otro aspecto fundamental.
En la actualidad, al menos un 30% de los países de renta alta y media-alta cuentan con una estrategia nacional35. En nuestro país, a falta de una estrategia conjunta para el Sistema Nacional de Salud, son varias las comunidades que han elaborado planes, estrategias o documentos marco con una propuesta global de actuación, si bien el grado de implementación es variable.
Discusión y conclusionesEl recorrido realizado nos ha permitido acercarnos a la complejidad y a los múltiples retos que supone el trabajo de prevención del suicidio, así como a las numerosas lagunas todavía existentes en el conocimiento en torno a la prevención del suicidio, muchas de las cuales tienen que ver con la dificultad que conlleva su evaluación (bajas tasas de referencia, complejidad y heterogeneidad de las intervenciones, largo tiempo necesario para observar cambios relevantes, etc.), lo que convierte a esta disciplina en un reto (también) desde el punto de vista de la evaluación de resultados1,2,4. La evidencia en favor de la prevención indicada parece ser más sólida, y ello convierte al sistema sanitario en un ámbito clave, pero sentar rápido al paciente de riesgo ante un especialista parece ser solo un primer paso para alcanzar todo su potencial. La experiencia en otros países nos invita a explorar el impacto de mejoras más ambiciosas en la atención al riesgo, por ejemplo con protocolos que cubran todo el proceso asistencial, incorporen a otros especialistas y asuman la proactividad como un principio fundamental, y combinarlo con mejoras en el funcionamiento general de los servicios de salud mental y del sistema de salud en su conjunto.
El peso de los factores socioeconómicos o culturales obliga a trabajar también desde una perspectiva no sanitaria. La evidencia disponible es menor, pero parece apoyar el despliegue de intervenciones dirigidas a sensibilizar y formar a agentes clave comunitarios (incluyendo a los medios), el sistema educativo y la ciudadanía en su conjunto. Todo ello con el apoyo de un sistema de vigilancia que permita ser más rápidos y precisos para monitorizar el fenómeno y conocer los métodos y lugares de riesgo, sobre los que también se debería actuar. Estas son áreas en las que queda un camino más largo por recorrer, también en nuestro país, probablemente debido a su complejidad y a la necesidad de implicar a sectores ajenos a la salud.
La integralidad y la coordinación son otras de las ideas clave que hay que tener en cuenta, así como el papel de lo local para hacerlo posible, adaptando, desplegando y coordinando un conjunto de acciones eficaces. Está en nuestra mano aprovechar la exitosa, aunque limitada, experiencia del EAAD en España para incorporar este enfoque e intentar extenderlo en nuestro territorio.
La pregunta de por dónde empezar sigue siendo difícil de responder. Elaborar una estrategia, plan o similar podría ser un buen primer paso para disponer de un diagnóstico de la situación, identificar prioridades y recursos necesarios, y quizá más importante, posicionar mejor el tema en la agenda pública. La estrategia debería tener en cuenta los recursos ya existentes para colectivos con vulnerabilidades socioeconómicas y trabajar para incorporar en ellos la mirada de la prevención del suicidio como una apuesta por su viabilidad y eficiencia. Analizar la aplicabilidad en España de intervenciones que funcionan bien en culturas y modelos asistenciales diferentes, y realizar los ajustes pertinentes, es también un aspecto prioritario. Por otro lado, sería aconsejable colocar el problema en el foco de la salud pública y no únicamente de la psiquiatría, lo que ayudaría a conseguir la necesaria visión transversal y la implicación de sectores ajenos a la salud mental. Por último, disponer de una estrategia de prevención del suicidio conjunta para todo el Sistema Nacional de Salud podría servir de estímulo y guía, en especial para aquellas comunidades más retrasadas en esta compleja tarea.
- •
El suicidio es un fenómeno complejo y multifactorial en cuya prevención resulta necesario un abordaje multidisciplinario y modelos de intervención con los que muchos profesionales de la salud mental no están familiarizados.
- •
El sistema sanitario es un ámbito clave y parece necesario combinar mejoras que cubran la atención individual al paciente de riesgo en todas las fases asistenciales con otras en el funcionamiento general de los servicios de salud mental y el sistema de salud en su conjunto.
- •
El peso de los factores socioeconómicos o culturales aconseja trabajar también desde una perspectiva no sanitaria, con intervenciones dirigidas a sensibilizar y formar a agentes clave comunitarios, el sistema educativo y la ciudadanía en su conjunto.
- •
Todo ello con el apoyo de un sistema de vigilancia que permita ser más rápidos y precisos para monitorizar el fenómeno y conocer los métodos y lugares de riesgo, sobre los que también se debería actuar.
- •
La integralidad y la coordinación son otras de las ideas clave, así como el papel de lo local para hacerlo posible, adaptando, desplegando y coordinando un conjunto de acciones eficaces.
- •
El desarrollo de estrategias integrales de prevención puede servir de punto de partida o de impulso de un proceso ya iniciado. Colocar el problema en el foco de la salud pública e incorporar a estos profesionales en los equipos de trabajo podría ayudar a conseguir la necesaria visión transversal y una mayor implicación de sectores ajenos a la salud mental.
A. Gabilondo es la única autora del artículo.
FinanciaciónNinguna.
Conflicto de interesesNinguno.