Identificar cuáles son las características que se asocian con aquella parte de la población que manifiesta no poder comprar todos los medicamentos recetados por un médico de la sanidad pública, relacionándolas con los criterios que definen el sistema de copago farmacéutico fijado por el Real Decreto 16/2012, con la finalidad de orientar cambios que eliminen posibles inequidades.
MétodoEstudio de asociación y relación causal entre la dificultad para comprar medicamentos recetados por la sanidad publica que manifiestan los usuarios a través de la encuesta Barómetro Sanitario y un conjunto de variables que reflejan la capacidad económica, el nivel de necesidad de servicios de salud y que, a su vez, forman parte de los criterios de copago, mediante técnicas de análisis de correspondencias múltiples y de regresión.
ResultadosTras el análisis de las oleadas correspondientes a los años 2013-2017 se ha encontrado evidencia a favor de la hipótesis de que los usuarios más pobres, los activos y los de peor salud manifiestan mayores dificultades para acceder a los medicamentos que les han sido recetados por un médico de la sanidad pública.
ConclusionesLos resultados son compatibles con la hipótesis de que el copago actual es percibido como una barrera de acceso a medicamentos necesarios por parte de algunos sectores de la población. Aunque del trabajo pueden derivarse ciertas acciones dirigidas a reducir dicha barrera, es necesario realizar más investigación que tenga en cuenta la opinión de los usuarios.
Identify what are the characteristics of the part of the population that says they cannot buy all the medicines prescribed by a public health doctor, relating them to the criteria that define the pharmaceutical co-payment system established by Royal Decree 16/2012, with the purpose of guiding changes that eliminate possible inequities.
MethodAssociation study and causal relationship between the difficulty to buy prescription drugs that users expressed through the survey called Health Barometer and a set of variables that reflect the degree of need for health services and the economic capacity, that is also part of the co-payment criteria, using multiple correspondence and regression analysis techniques.
ResultsAfter the analysis of the data corresponding to the years 2013-2017, evidence has been found in favour of the hypothesis that the poorest users, as well as the working ones and those with worst health show greater difficulties in accessing the medicines which have been prescribed by a public health doctor and, consequently, changes are proposed in the copayment system aimed at eliminating or, at least, reducing such differences.
ConclusionsThe results obtained are compatible with the hypothesis that the current copayment is perceived as a barrier to access necessary medicines by some sectors of the population. Although certain actions aimed at reducing this barrier can be derived from the work, more research that considers the opinion of the users is needed.
El copago en sanidad se creó con la finalidad de concienciar al usuario del coste de los medicamentos y evitar un consumo inadecuado1. Con el paso del tiempo se ha convertido en una importante fuente de recursos financieros, cuyo afán por incrementarlos puede convertirse en una barrera de acceso a los cuidados de salud2 y provocar desigualdades innecesarias, evitables e injustas3.
Son muchos los trabajos que encuentran evidencia en este sentido2, lo que ha favorecido el diseño de distintas estrategias de copago4. También son muchos los trabajos que estudian los efectos negativos de la existencia de esta barrera. Sinnott et al.5 realizaron un metaanálisis y concluyeron que el copago farmacéutico aumenta un 11% la probabilidad de pérdida de adherencia a los tratamientos, incidiendo particularmente sobre los estatus socioeconómicos más bajos4. Gourzoulidis et al.6 encontraron que los copagos más bajos se asocian con mayores niveles de adherencia, mejores resultados de salud y menores gastos. La literatura sugiere que los efectos del copago pueden ser distintos en función de alguna de las características de los usuarios, y que los enfermos crónicos con rentas bajas pueden verse especialmente perjudicados7; otros trabajos incluyen en estos grupos a las personas mayores8.
En España, con la entrada en vigor del Real Decreto 16/2012, de 20 de abril, se modificó el copago farmacéutico para modularlo en función de criterios de renta, situación laboral y cronicidad (tabla 1). Desde su puesta en marcha se han alzado muchas voces denunciando las situaciones injustas que provoca, y se ha identificado a los jubilados como el colectivo más perjudicado.
Clasificación de los asegurados y beneficiarios según tipo de aportación a receta y código de la Tarjeta Sanitaria Individual (TSI)
| Código | Tipo de aportación | Asegurados y beneficiarios |
|---|---|---|
| TSI 001 | Farmacia gratuita | a) Afectados de síndrome tóxico y personas con discapacidad en los supuestos contemplados en su normativa específicab) Personas perceptoras de rentas de integración socialc) Personas perceptoras de pensiones no contributivasd) Parados que han perdido el derecho a percibir el subsidio de desempleo en tanto subsista su situacióne) Los tratamientos derivados de accidente de trabajo y enfermedad profesional |
| TSI 002 - 01 | 10% límite 8,23 euros /mes | Pensionistas con rentas inferiores a los 18.000 euros anuales |
| TSI 002 - 02 | 10% límite 18,52 euros /mes | Pensionistas con rentas entre 18.000 y 100.000 euros anuales |
| TSI 003 | 40% | Activos con rentas inferiores a 18.000 euros anuales |
| TSI 004 | 50% | Activos con rentas entre 18.000 y 100.000 euros anuales |
| TSI 005 | 60% | Activos con rentas superiores a 100.000 euros anuales |
| TSI 005 - 03 | 60%, límite 61,75 euros/mes | Pensionistas con rentas superiores a 100.000 euros anuales |
| TSI 006 | 30% | Mutualistas (activos y pensionistas) |
Fuente: Ministerio de Sanidad, Servicios Sociales e Igualdad. Elaboración propia.
Sin embargo, no hemos encontrado trabajos que indiquen con precisión cuáles son los colectivos que realmente manifiestan tener dificultades para adquirir medicamentos. Sí se han hecho estudios que miden el efecto del copago sobre el gasto sanitario o el consumo de medicamentos9–12, pero tal como señala Vilaplana1, poco se ha estudiado acerca de la percepción que tienen los usuarios sobre el copago, y afirma que con el copago actual existen barreras de naturaleza económica de acceso a los medicamentos necesarios.
MétodoLos datos utilizados para el análisis se corresponden con los suministrados por el Barómetro Sanitario13 en los años 2013-2017. Desde el año 2013 se pregunta: «En los últimos 12 meses, ¿ha dejado de tomar algún medicamento recetado por un/a médico/a de la sanidad pública porque no se lo pudo permitir por motivos económicos?». La contestación afirmativa a esta pregunta supone que el usuario percibe la existencia de barreras de acceso a los tratamientos.
Para identificar qué características del individuo pueden explicar la respuesta a esta pregunta, el primer conjunto de variables que se han considerado son aquellas que definen el copago: la renta, la situación laboral y la cronicidad. Los tres factores están recogidos en la encuesta, si bien la renta que mide el Barómetro no es exactamente la que determina el importe del copago. En consecuencia, su uso en el trabajo debe entenderse como una medida de la capacidad de pago del usuario y no como un determinante directo del nivel de copago farmacéutico. En el estudio se añaden tres variables más: la percepción subjetiva que tiene el usuario sobre su estado de salud, la demanda de servicios de salud realizada en el último año y el nivel educativo del entrevistado. Las modalidades de estas variables pueden verse en la tabla 2. Con la inclusión de las dos primeras variables se pretende analizar hasta qué punto la dificultad de comprar medicamentos se asocia con una necesidad concreta de servicios de salud, mientras que la tercera pretende complementar la información que aporta la renta del hogar.
Distribución de los datos
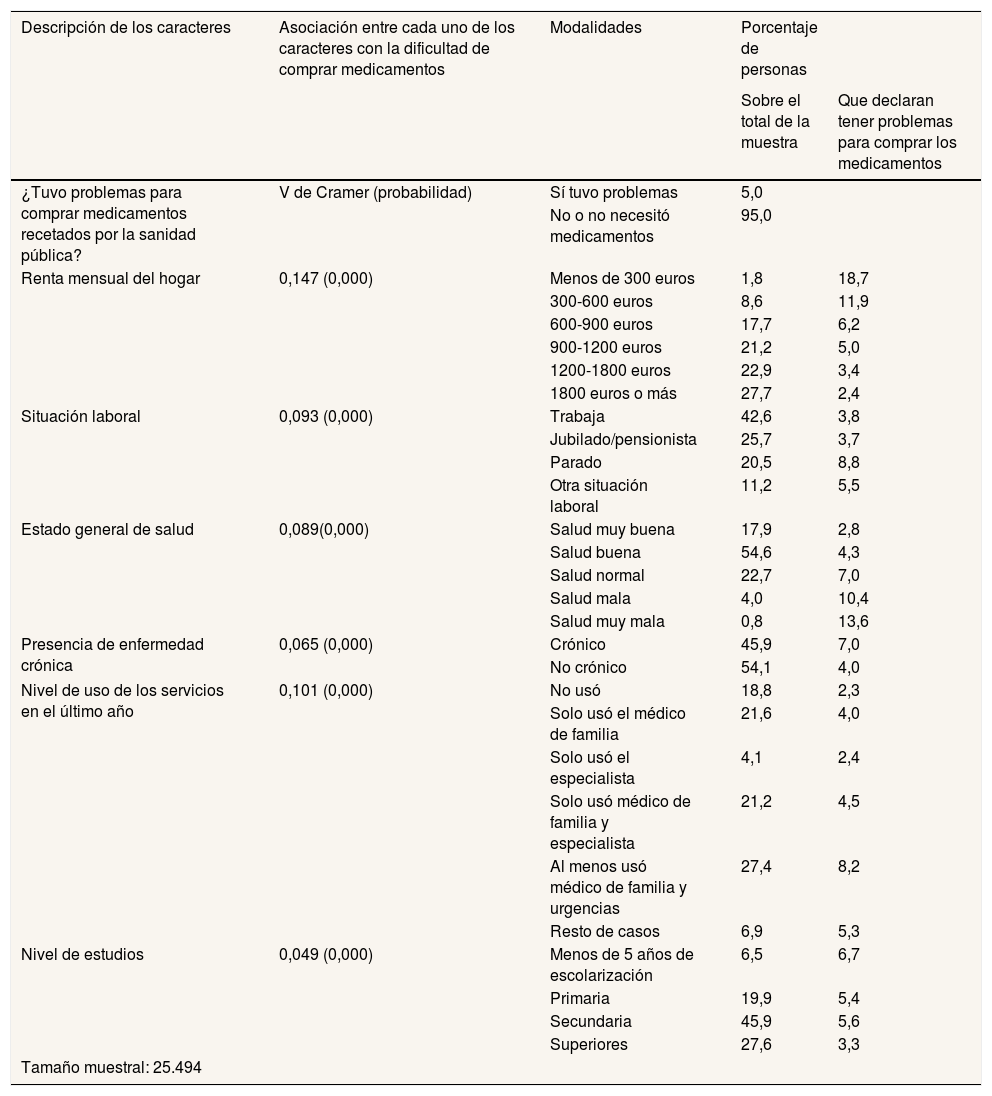
| Descripción de los caracteres | Asociación entre cada uno de los caracteres con la dificultad de comprar medicamentos | Modalidades | Porcentaje de personas | |
|---|---|---|---|---|
| Sobre el total de la muestra | Que declaran tener problemas para comprar los medicamentos | |||
| ¿Tuvo problemas para comprar medicamentos recetados por la sanidad pública? | V de Cramer (probabilidad) | Sí tuvo problemas | 5,0 | |
| No o no necesitó medicamentos | 95,0 | |||
| Renta mensual del hogar | 0,147 (0,000) | Menos de 300 euros | 1,8 | 18,7 |
| 300-600 euros | 8,6 | 11,9 | ||
| 600-900 euros | 17,7 | 6,2 | ||
| 900-1200 euros | 21,2 | 5,0 | ||
| 1200-1800 euros | 22,9 | 3,4 | ||
| 1800 euros o más | 27,7 | 2,4 | ||
| Situación laboral | 0,093 (0,000) | Trabaja | 42,6 | 3,8 |
| Jubilado/pensionista | 25,7 | 3,7 | ||
| Parado | 20,5 | 8,8 | ||
| Otra situación laboral | 11,2 | 5,5 | ||
| Estado general de salud | 0,089(0,000) | Salud muy buena | 17,9 | 2,8 |
| Salud buena | 54,6 | 4,3 | ||
| Salud normal | 22,7 | 7,0 | ||
| Salud mala | 4,0 | 10,4 | ||
| Salud muy mala | 0,8 | 13,6 | ||
| Presencia de enfermedad crónica | 0,065 (0,000) | Crónico | 45,9 | 7,0 |
| No crónico | 54,1 | 4,0 | ||
| Nivel de uso de los servicios en el último año | 0,101 (0,000) | No usó | 18,8 | 2,3 |
| Solo usó el médico de familia | 21,6 | 4,0 | ||
| Solo usó el especialista | 4,1 | 2,4 | ||
| Solo usó médico de familia y especialista | 21,2 | 4,5 | ||
| Al menos usó médico de familia y urgencias | 27,4 | 8,2 | ||
| Resto de casos | 6,9 | 5,3 | ||
| Nivel de estudios | 0,049 (0,000) | Menos de 5 años de escolarización | 6,5 | 6,7 |
| Primaria | 19,9 | 5,4 | ||
| Secundaria | 45,9 | 5,6 | ||
| Superiores | 27,6 | 3,3 | ||
| Tamaño muestral: 25.494 |
Fuente: Barómetro Sanitario 2013-2017. Elaboración propia.
El análisis de los datos se estructura en tres niveles. El primero evalúa hasta qué punto la dificultad para adquirir medicamentos se asocia con cada uno de los factores antes enunciados, mediante el estadístico V de Cramer. En segundo lugar, se utiliza el análisis de correspondencias múltiple (ACM) para identificar de manera conjunta cómo se asocian o disocian las modalidades de las variables en estudio, siguiendo la metodología propuesta por Benzécri14 y por Le Roux y Rouanet15. La tercera es la modelización de la probabilidad de tener problemas para comprar medicamentos, mediante el uso de un modelo logit de eventos raros16, debido al peso reducido de los que declaran tener problemas en la compra de medicamentos. Con este análisis se cuantifican las diferencias en términos de probabilidad de que un individuo manifieste tener problemas para la compra de medicamentos en función del grupo de población al que pertenezca según las variables analizadas.
ResultadosLa tabla 2 contiene una distribución de los datos de la muestra. Además de la denominación, las modalidades y los estadísticos V de Cramer calculados entre cada uno de los atributos y la pregunta acerca de la imposibilidad de comprar medicamentos recetados por un médico de la sanidad pública, en la cuarta columna de la tabla se indica la frecuencia relativa de cada modalidad en la muestra, y en la quinta se detalla, dentro de cada modalidad, el porcentaje de personas que declaran que en el último año no han podido comprar alguno de los medicamentos recetados por razones económicas. De la tabla 2 se concluye que cada una de las variables consideradas están asociadas estadísticamente con la pregunta de si tuvo que dejar de comprar algún medicamento, y es la renta del hogar la variable que presenta el mayor nivel de asociación. El sentido de la asociación se deduce de la última columna de la tabla. Como puede verse, el 5% de la muestra manifiesta no haber podido comprar medicamentos recetados por un médico de la sanidad pública a lo largo del último año. Esta cifra se incrementa según se reduce el nivel de renta del hogar, hasta el punto de que cuando esta se sitúa entre 300 y 600 euros mensuales el porcentaje se eleva hasta el 11,9%, y hasta el 18,7% cuando la renta es inferior a 300 euros. Igual ocurre cuando empeora el nivel de salud, cuando se demandan más servicios de salud y cuando se está en paro laboral.
Dado que las características que se están considerando no son independientes, se ha recurrido a un ACM para obtener una representación gráfica que muestre cómo se asocian las modalidades. Se han hecho cuatro modelos de ACM con el objetivo de obtener la representación con mayor capacidad de interpretación. La diferencia entre ellos se debe a la manera en que se incorporan las variables renta, educación y situación laboral. El primero incorpora todos los efectos principales recogidos en la tabla 2. El segundo elimina la variable nivel educativo. En el modelo 3 se añaden al modelo 2 las interacciones del nivel de renta y la situación laboral. Por último, el modelo 4 es similar al tres, pero sustituyendo el nivel de renta por el nivel de estudios. En todos los casos, en el ACM se han retenido dos factores: el primero contiene entre el 89% y el 93% de la inercia modificada, y el segundo entre el 9% y el 5%, según el modelo considerado.
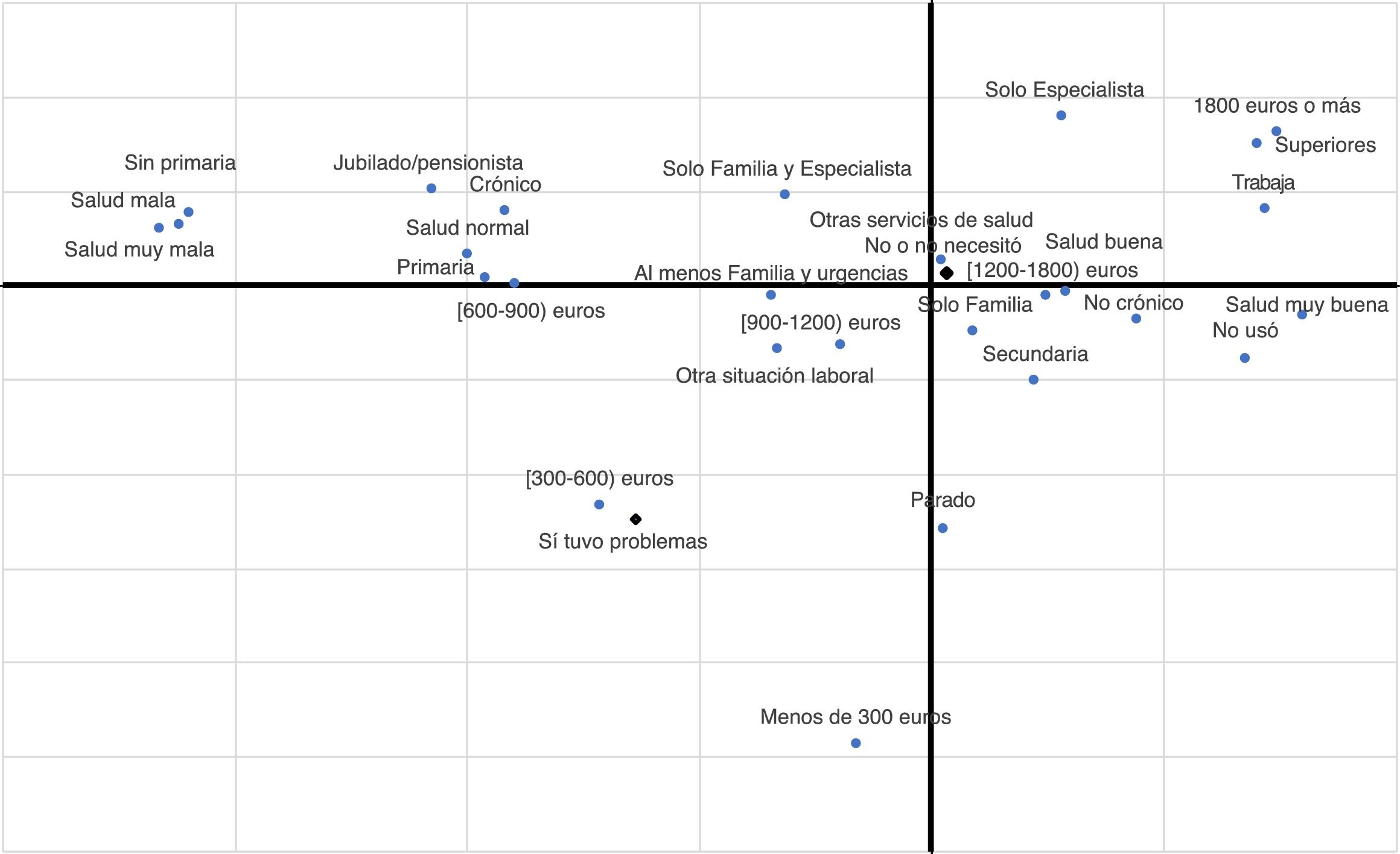
Todos los análisis basados en el ACM muestran una fuerte asociación entre las personas que manifiestan no poder comprar los medicamentos y aquellas que simultáneamente tienen rentas inferiores a 600 euros y están en situación de paro. La figura 1 es la representación gráfica de las distintas modalidades en dos dimensiones, mediante el valor de sus centroides, correspondiente al ACM que se obtiene con el modelo 1. La figura muestra que hay un primer grupo de individuos que está formado por las rentas intermedias, por los no activos y por los que no tienen una educación superior. Estos individuos se sitúan de izquierda a derecha en un plano de ligera pendiente negativa, que indica que según nos desplazamos a la derecha se incrementan el nivel de estudios, la salud y la renta. El otro grupo de individuos lo forman los activos, que se sitúan en dos polos opuestos: en uno se encuentran los de más estudios, los de más renta, los que trabajan y los que cuando han tenido un problema de salud han ido directamente al especialista; en el polo contrario están los de rentas más bajas, inferiores a 600 euros, los parados y los que manifiestan no poder comprar los medicamentos necesarios.
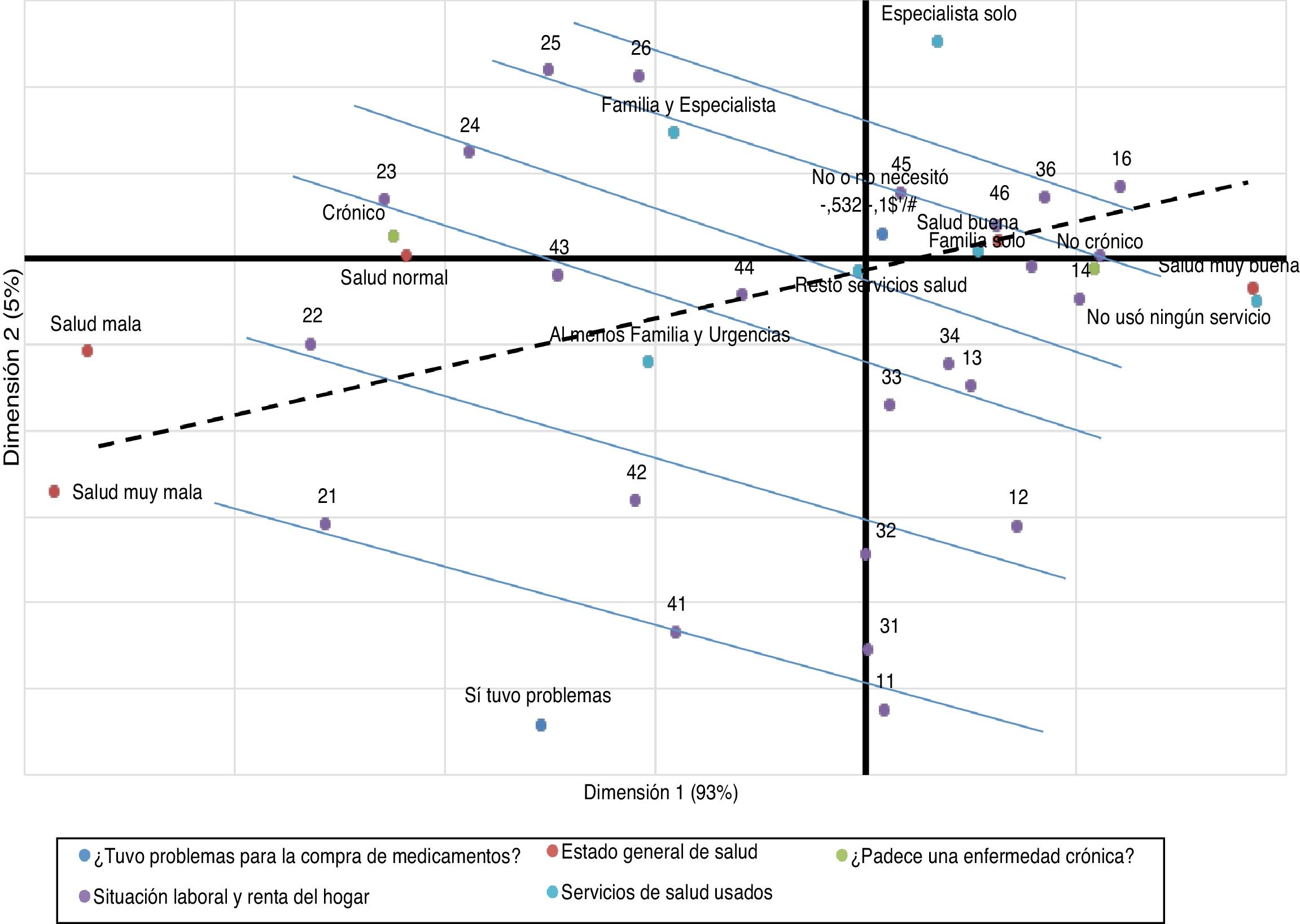
Una representación gráfica especialmente informativa es la que se obtiene con el modelo 3, mostrada en la figura 2. La línea discontinua representa el nivel de necesidades potenciales de medicamentos. Tiene una pendiente positiva y debe ser interpretada como que, según nos vamos desplazando por ella de izquierda a derecha, los niveles de necesidad de medicamentos se van reduciendo. Además, contiene seis líneas continuas, una para cada nivel de renta, siendo cada una de ellas el ajuste aproximado para los cuatro niveles de situación laboral. Todas tienen pendiente negativa y mantienen cierto nivel de paralelismo, que indica que a mayor renta hay menos probabilidad de tener dificultades para comprar los medicamentos, pero también que, a igualdad en el nivel de renta, los pensionistas perciben una menor dificultad para la adquisición de medicamentos con respecto a cualquier otra situación laboral, a pesar de que son personas que tienen más probabilidad de necesitarlos (tabla 3).
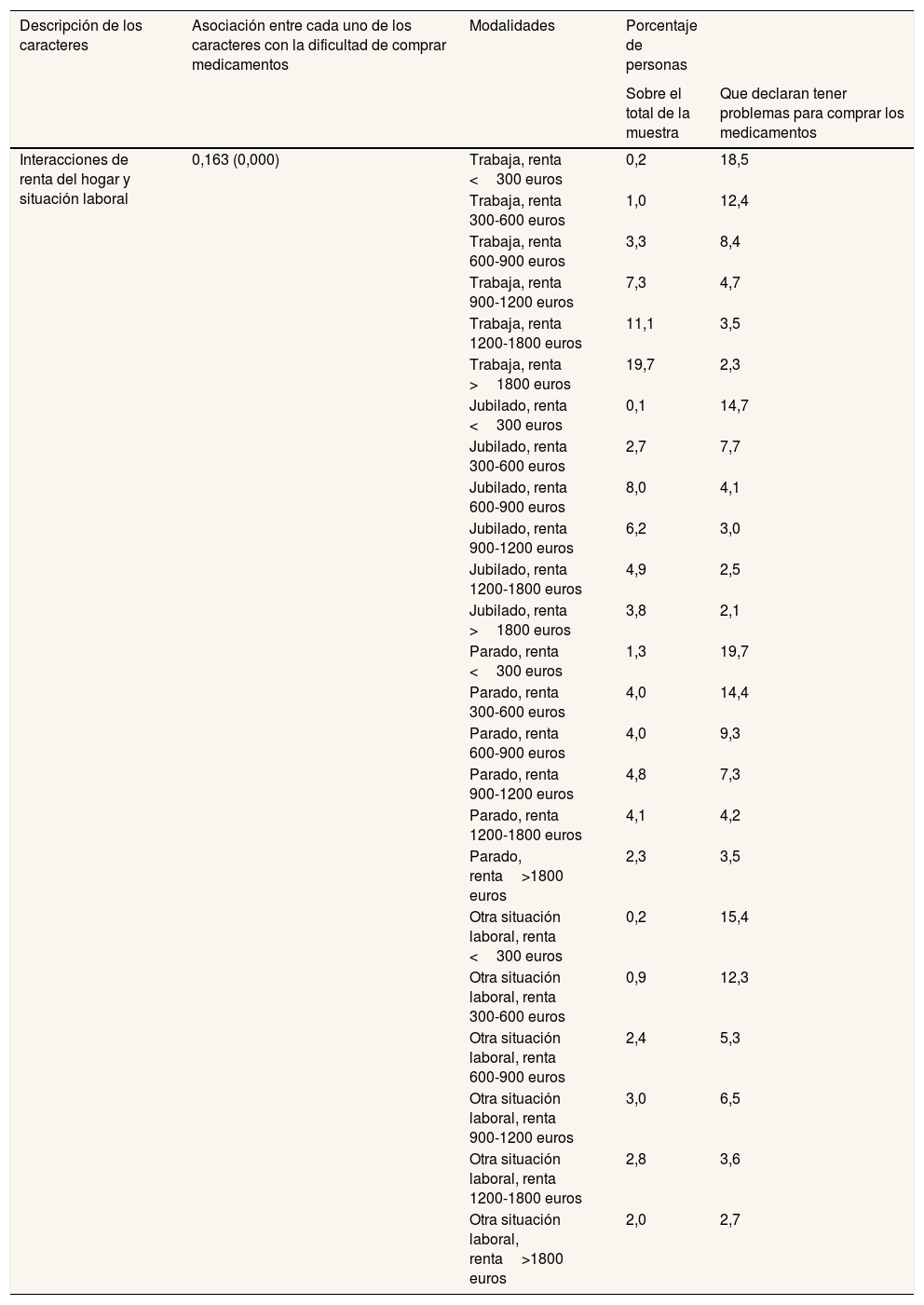
Distribución de frecuencias de la combinación renta del hogar y situación laboral
| Descripción de los caracteres | Asociación entre cada uno de los caracteres con la dificultad de comprar medicamentos | Modalidades | Porcentaje de personas | |
|---|---|---|---|---|
| Sobre el total de la muestra | Que declaran tener problemas para comprar los medicamentos | |||
| Interacciones de renta del hogar y situación laboral | 0,163 (0,000) | Trabaja, renta <300 euros | 0,2 | 18,5 |
| Trabaja, renta 300-600 euros | 1,0 | 12,4 | ||
| Trabaja, renta 600-900 euros | 3,3 | 8,4 | ||
| Trabaja, renta 900-1200 euros | 7,3 | 4,7 | ||
| Trabaja, renta 1200-1800 euros | 11,1 | 3,5 | ||
| Trabaja, renta >1800 euros | 19,7 | 2,3 | ||
| Jubilado, renta <300 euros | 0,1 | 14,7 | ||
| Jubilado, renta 300-600 euros | 2,7 | 7,7 | ||
| Jubilado, renta 600-900 euros | 8,0 | 4,1 | ||
| Jubilado, renta 900-1200 euros | 6,2 | 3,0 | ||
| Jubilado, renta 1200-1800 euros | 4,9 | 2,5 | ||
| Jubilado, renta >1800 euros | 3,8 | 2,1 | ||
| Parado, renta <300 euros | 1,3 | 19,7 | ||
| Parado, renta 300-600 euros | 4,0 | 14,4 | ||
| Parado, renta 600-900 euros | 4,0 | 9,3 | ||
| Parado, renta 900-1200 euros | 4,8 | 7,3 | ||
| Parado, renta 1200-1800 euros | 4,1 | 4,2 | ||
| Parado, renta>1800 euros | 2,3 | 3,5 | ||
| Otra situación laboral, renta <300 euros | 0,2 | 15,4 | ||
| Otra situación laboral, renta 300-600 euros | 0,9 | 12,3 | ||
| Otra situación laboral, renta 600-900 euros | 2,4 | 5,3 | ||
| Otra situación laboral, renta 900-1200 euros | 3,0 | 6,5 | ||
| Otra situación laboral, renta 1200-1800 euros | 2,8 | 3,6 | ||
| Otra situación laboral, renta>1800 euros | 2,0 | 2,7 |
Fuente: Barómetro Sanitario 2013-2017. Elaboración propia.
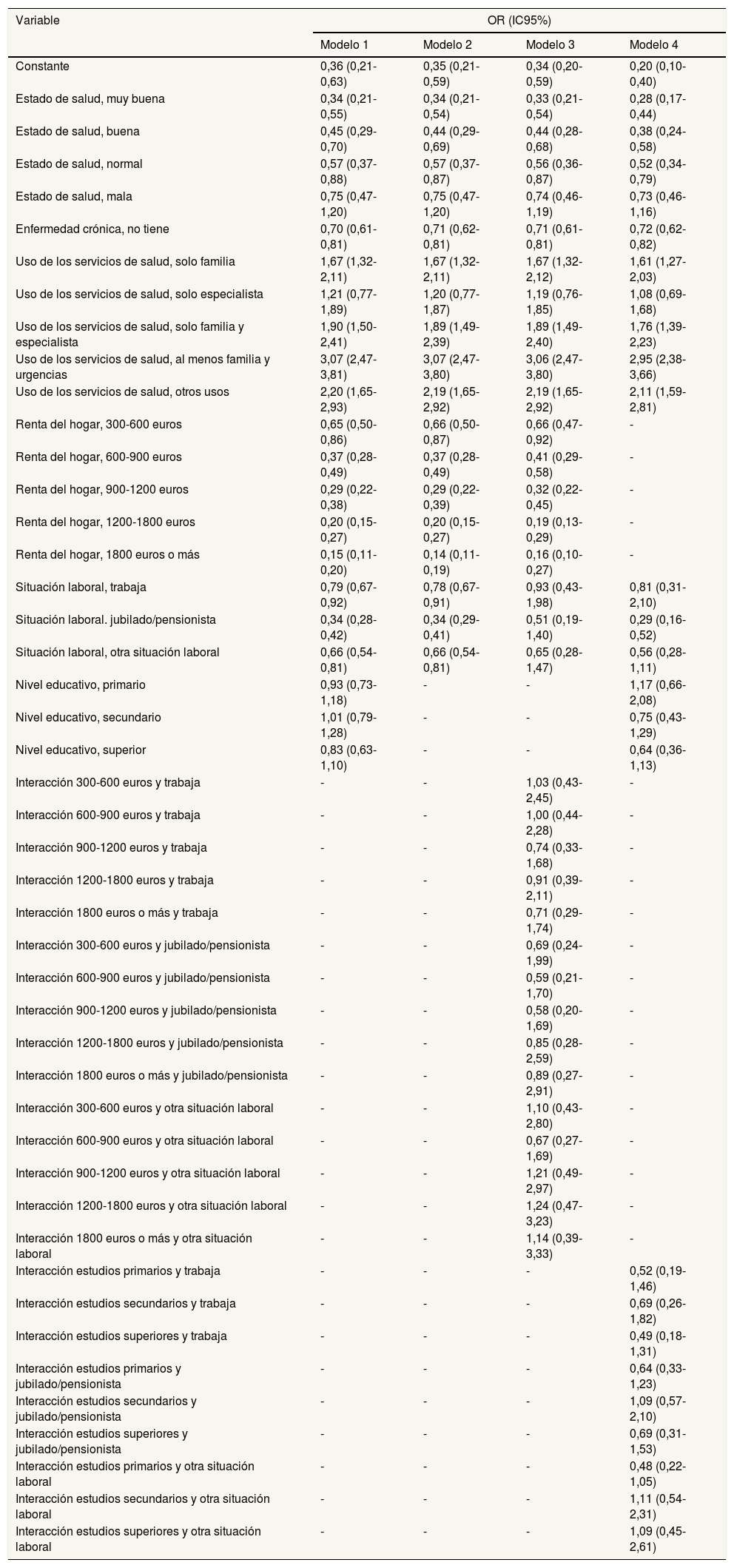
Por último, se han estimado los mismos modelos logit de eventos raros anteriormente explicados para el ACM. La tabla 4 muestra las odds ratios (OR; puntual y por intervalos) estimadas donde se modeliza la probabilidad de que un usuario declare que no puede afrontar el gasto correspondiente a la compra de los medicamentos recetados por un médico de la sanidad pública. El individuo de referencia es un parado con una renta familiar que no llega a 300 euros mensuales, un estado de salud muy malo, sufre una enfermedad crónica, con menos de 5 años de estudios y no ha usado ningún servicio de salud. Tomar a esta persona como referencia es únicamente a efectos de facilitar la interpretación de las OR, y se espera que todas sean <1, excepto la del nivel de uso de los servicios de salud. Los intervalos de estimación de las OR permiten analizar si existen diferencias estadísticamente significativas. Siempre que no contengan el 1 difieren de la modalidad de referencia, y cuando dos intervalos de la misma variable no se superponen es que estadísticamente existe diferencia entre ellas.
Resultados de las estimaciones de los modelos logit de eventos raros
| Variable | OR (IC95%) | |||
|---|---|---|---|---|
| Modelo 1 | Modelo 2 | Modelo 3 | Modelo 4 | |
| Constante | 0,36 (0,21-0,63) | 0,35 (0,21-0,59) | 0,34 (0,20-0,59) | 0,20 (0,10-0,40) |
| Estado de salud, muy buena | 0,34 (0,21-0,55) | 0,34 (0,21-0,54) | 0,33 (0,21-0,54) | 0,28 (0,17-0,44) |
| Estado de salud, buena | 0,45 (0,29-0,70) | 0,44 (0,29-0,69) | 0,44 (0,28-0,68) | 0,38 (0,24-0,58) |
| Estado de salud, normal | 0,57 (0,37-0,88) | 0,57 (0,37-0,87) | 0,56 (0,36-0,87) | 0,52 (0,34-0,79) |
| Estado de salud, mala | 0,75 (0,47-1,20) | 0,75 (0,47-1,20) | 0,74 (0,46-1,19) | 0,73 (0,46-1,16) |
| Enfermedad crónica, no tiene | 0,70 (0,61-0,81) | 0,71 (0,62-0,81) | 0,71 (0,61-0,81) | 0,72 (0,62-0,82) |
| Uso de los servicios de salud, solo familia | 1,67 (1,32-2,11) | 1,67 (1,32-2,11) | 1,67 (1,32-2,12) | 1,61 (1,27-2,03) |
| Uso de los servicios de salud, solo especialista | 1,21 (0,77-1,89) | 1,20 (0,77-1,87) | 1,19 (0,76-1,85) | 1,08 (0,69-1,68) |
| Uso de los servicios de salud, solo familia y especialista | 1,90 (1,50-2,41) | 1,89 (1,49-2,39) | 1,89 (1,49-2,40) | 1,76 (1,39-2,23) |
| Uso de los servicios de salud, al menos familia y urgencias | 3,07 (2,47-3,81) | 3,07 (2,47-3,80) | 3,06 (2,47-3,80) | 2,95 (2,38-3,66) |
| Uso de los servicios de salud, otros usos | 2,20 (1,65-2,93) | 2,19 (1,65-2,92) | 2,19 (1,65-2,92) | 2,11 (1,59-2,81) |
| Renta del hogar, 300-600 euros | 0,65 (0,50-0,86) | 0,66 (0,50-0,87) | 0,66 (0,47-0,92) | - |
| Renta del hogar, 600-900 euros | 0,37 (0,28-0,49) | 0,37 (0,28-0,49) | 0,41 (0,29-0,58) | - |
| Renta del hogar, 900-1200 euros | 0,29 (0,22-0,38) | 0,29 (0,22-0,39) | 0,32 (0,22-0,45) | - |
| Renta del hogar, 1200-1800 euros | 0,20 (0,15-0,27) | 0,20 (0,15-0,27) | 0,19 (0,13-0,29) | - |
| Renta del hogar, 1800 euros o más | 0,15 (0,11-0,20) | 0,14 (0,11-0,19) | 0,16 (0,10-0,27) | - |
| Situación laboral, trabaja | 0,79 (0,67-0,92) | 0,78 (0,67-0,91) | 0,93 (0,43-1,98) | 0,81 (0,31-2,10) |
| Situación laboral. jubilado/pensionista | 0,34 (0,28-0,42) | 0,34 (0,29-0,41) | 0,51 (0,19-1,40) | 0,29 (0,16-0,52) |
| Situación laboral, otra situación laboral | 0,66 (0,54-0,81) | 0,66 (0,54-0,81) | 0,65 (0,28-1,47) | 0,56 (0,28-1,11) |
| Nivel educativo, primario | 0,93 (0,73-1,18) | - | - | 1,17 (0,66-2,08) |
| Nivel educativo, secundario | 1,01 (0,79-1,28) | - | - | 0,75 (0,43-1,29) |
| Nivel educativo, superior | 0,83 (0,63-1,10) | - | - | 0,64 (0,36-1,13) |
| Interacción 300-600 euros y trabaja | - | - | 1,03 (0,43-2,45) | - |
| Interacción 600-900 euros y trabaja | - | - | 1,00 (0,44-2,28) | - |
| Interacción 900-1200 euros y trabaja | - | - | 0,74 (0,33-1,68) | - |
| Interacción 1200-1800 euros y trabaja | - | - | 0,91 (0,39-2,11) | - |
| Interacción 1800 euros o más y trabaja | - | - | 0,71 (0,29-1,74) | - |
| Interacción 300-600 euros y jubilado/pensionista | - | - | 0,69 (0,24-1,99) | - |
| Interacción 600-900 euros y jubilado/pensionista | - | - | 0,59 (0,21-1,70) | - |
| Interacción 900-1200 euros y jubilado/pensionista | - | - | 0,58 (0,20-1,69) | - |
| Interacción 1200-1800 euros y jubilado/pensionista | - | - | 0,85 (0,28-2,59) | - |
| Interacción 1800 euros o más y jubilado/pensionista | - | - | 0,89 (0,27-2,91) | - |
| Interacción 300-600 euros y otra situación laboral | - | - | 1,10 (0,43-2,80) | - |
| Interacción 600-900 euros y otra situación laboral | - | - | 0,67 (0,27-1,69) | - |
| Interacción 900-1200 euros y otra situación laboral | - | - | 1,21 (0,49-2,97) | - |
| Interacción 1200-1800 euros y otra situación laboral | - | - | 1,24 (0,47-3,23) | - |
| Interacción 1800 euros o más y otra situación laboral | - | - | 1,14 (0,39-3,33) | - |
| Interacción estudios primarios y trabaja | - | - | - | 0,52 (0,19-1,46) |
| Interacción estudios secundarios y trabaja | - | - | - | 0,69 (0,26-1,82) |
| Interacción estudios superiores y trabaja | - | - | - | 0,49 (0,18-1,31) |
| Interacción estudios primarios y jubilado/pensionista | - | - | - | 0,64 (0,33-1,23) |
| Interacción estudios secundarios y jubilado/pensionista | - | - | - | 1,09 (0,57-2,10) |
| Interacción estudios superiores y jubilado/pensionista | - | - | - | 0,69 (0,31-1,53) |
| Interacción estudios primarios y otra situación laboral | - | - | - | 0,48 (0,22-1,05) |
| Interacción estudios secundarios y otra situación laboral | - | - | - | 1,11 (0,54-2,31) |
| Interacción estudios superiores y otra situación laboral | - | - | - | 1,09 (0,45-2,61) |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
Fuente: Barómetro Sanitario 2013-2017. Elaboración propia.
Como puede observarse, las interacciones de la situación laboral no son estadísticamente significativas cuando interactúan con la renta del hogar ni cuando lo hacen con el nivel de estudios. Además, los efectos principales del nivel de estudios tampoco lo son. En consecuencia, el modelo 2 es el más adecuado para la cuantificación de los efectos.
Tanto el grado de salud como la cronicidad y el nivel de uso de los servicios produce diferencias significativas en la ratio entre la probabilidad de poder comprar los medicamentos y no poder comprarlos. Sin embargo, también la renta y la situación laboral producen cambios en esta ratio, e incluso en algunos casos de mayor importancia numérica, a pesar de que el copago está modulado con estos dos criterios. Por ejemplo, ceteris paribus, un jubilado presenta una OR un 66% menor que un parado, y una persona con una renta del hogar de más de 900 euros reduce su OR al menos en un 71% con respecto a una persona con menos de 300 euros mensuales de renta. La figura 2 muestra que el incremento de la renta reduce la OR, pero mantiene la distancia dentro de cualquier nivel de rentas entre los no activos y el resto, especialmente con los parados.
DiscusiónLa relación entre la renta del hogar, la situación laboral y la dificultad para la adquisición de medicamentos que se identifica en el análisis muestra cierto paralelismo con la forma en la que el Real Decreto 16/2012 determina el copago farmacéutico, lo cual aportaría evidencia a favor de que la estructura del copago puede estar causando cierta inequidad en el acceso a medicamentos necesarios.
Por una parte, el citado Real Decreto fija un copago totalmente distinto para los activos y para los no activos, mucho más bajo para estos últimos y con límites de copago mensuales; mientras que el criterio de renta trata como iguales, dentro de cada situación laboral, a todos aquellos cuya renta está por debajo de 18.000 euros/año. Por otra parte, el análisis llevado a cabo muestra que los jubilados, a pesar de tener peor salud y mayores necesidades, a igual renta presentan menos dificultades para acceder a los medicamentos que necesitan, en especial cuando se comparan con los parados. La consecuencia es que los activos de menor renta presentan mayores dificultades para adquirir los medicamentos, lo que puede asociarse al mayor nivel de copago que deben afrontar.
Otro detalle importante que se desprende de los resultados obtenidos es que las dificultades para afrontar el copago parece que no son homogéneas para el conjunto de las personas de menor renta que define el Real Decreto 16/2012. Con las limitaciones que conlleva el que la variable de renta que se analiza no coincida con la que se usa para fijar el copago, el análisis muestra que la dificultad de acceso a los medicamentos no es la misma para todas las personas con rentas del hogar inferiores a 1500 euros mensuales. En concreto, se han encontrado diferencias significativas en la dificultad de comprar medicamentos en rentas del hogar inferiores a 300 euros, entre 300 y 600 euros, y entre 600 y 900 euros, tanto entre ellas como con respecto a las rentas superiores a 900 euros mensuales. Este resultado adquiere mayor importancia por el tamaño de la población que contiene el primer estrato de renta. Según los datos de nuestra muestra, más del 72% de los hogares no alcanzan los 1800 euros (equivalente a 21.600 euros anuales). Los resultados indican que a las personas cuyas rentas están por debajo de los 300 euros mensuales se les debería facilitar el acceso a los medicamentos. Según los datos de la muestra, este estrato no llega al 2%, siendo los parados los más numerosos, por lo cual la eliminación del copago farmacéutico para este colectivo tendría apenas efecto sobre el importe total recaudado.
Un segundo grupo de personas corresponde a los hogares con una renta entre 300 y 600 euros. En este grupo, los jubilados se sitúan en el eje de ordenadas de la figura 2 en posiciones aún alejadas de quienes no han tenido problemas para comprar medicamentos, lo cual indica que sus condiciones de copago les situarían en una situación sensiblemente peor que la que tienen las personas de mayor renta. La percepción de los activos en este estrato de renta es claramente peor que la de los jubilados, por lo cual parece razonable, además de no aplicar el criterio de situación laboral, reducir su aportación por debajo de la que actualmente tienen los pensionistas de este grupo de renta. Los cambios en este grupo afectarían como máximo al 8,6% de la muestra.
En las rentas comprendidas entre 600 y 900 euros mensuales es donde se observan las mayores diferencias relativas por la aplicación del criterio de situación laboral. En este grupo, a pesar de que los niveles de salud son claramente peores en los jubilados que en los activos, mejorar las condiciones de copago en el conjunto de activos de este estrato de renta afectaría como máximo al 7,3% de los usuarios según la muestra.
A partir de una renta de 900 euros mensuales, las probabilidades de no poder comprar los medicamentos se reducen sensiblemente, siempre presentando los jubilados el porcentaje más bajo y los parados el más alto.
Este trabajo identifica cuáles son los grupos de población que manifiestan mayores problemas para acceder a los tratamientos en términos de las variables analizadas, y en función de ellas realiza propuestas encaminadas a facilitar el acceso a los medicamentos necesarios. Desgraciadamente, con estas variables no pueden reproducirse los subgrupos de la población que se definen con el actual copago en términos de capacidad de pago, lo que imposibilita establecer una relación directa entre la dificultad de comprar medicamentos necesarios y la aplicación del Real Decreto 16/2012, y esto constituye la principal debilidad del trabajo.
ConclusionesEste estudio identifica a los grupos de la población que manifiestan tener problemas para adquirir los medicamentos prescritos. Estos los forman principalmente los activos con rentas del hogar inferiores a 900 euros mensuales y los jubilados con rentas inferiores a 600 euros, y adicionalmente existen diferencias por razón de la situación laboral. En algunos de los estratos más perjudicados, el porcentaje de personas que no pueden comprar los medicamentos que necesitan puede llegar al 20%, frente a un 5% de la población en su conjunto. Estas cifras por sí solas hacen recomendable no retrasar la puesta en marcha de medidas encaminadas a facilitar el acceso a los medicamentos para todos los usuarios. En este sentido, se propone primar el criterio de renta frente al de situación laboral, y la generalización de topes máximos de gasto en farmacia por usuario y periodo de tiempo, en la misma línea que señalan otros autores12,17. Sin embargo, la propuesta que también se hace de crear más estratos de renta contradice en alguna medida a la literatura previa, puesto que nuestros resultados se orientan a subdividir el estrato de renta más bajo, frente a los que proponen dividir el estrato intermedio1,12.
Ante la posibilidad de que dichas diferencias puedan estar provocadas o intensificadas por la discriminación que establece el sistema de copago actual en términos de renta y situación laboral, resulta necesario estudiar con mayor profundidad los efectos no deseados en términos de equidad que se pueden estar ocasionando, para lo cual se requeriría una mejora sustancial de la información disponible.
Diversos estudios, usando el registro farmacéutico, encuentran que el copago en España puede dificultar el acceso a medicamentos necesarios. Sin embargo, no se ha estudiado directamente cuál es la percepción que tienen los usuarios del copago y cómo manifiestan dicha dificultad en función de sus características económicas, laborales y de salud.
¿Qué añade el estudio realizado a la literatura?El estudio aborda el problema del copago desde la perspectiva del usuario, teniendo en cuenta sus características personas con un nivel de desagregación muy superior al que permiten los datos de consumo de medicamentos. Se recomienda modificar el actual copago tomando como referencia básica la capacidad de pago, y que se acompañe de una regulación que facilite el acceso a los medicamentos para las rentas especialmente bajas, con independencia de la situación laboral.
David Cantarero.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaS. Rodríguez-Feijoó se encargó del diseño, la creación de la base de datos, el análisis y la interpretación de los resultados, y la escritura del artículo. A. Rodríguez-Caro contribuyó en el diseño, el análisis y la interpretación de los resultados, y la escritura del trabajo. Ambos autores revisaron los sucesivos borradores del artículo y dieron su aprobación a la versión definitiva.
AgradecimientosA Beatriz González López-Valcárcel por sus comentarios en el diseño y la elaboración del trabajo.
FinanciaciónEste trabajo ha sido financiado por el proyecto ECO2017-83771-C3-2-R bajo el Plan Estatal de Investigación Científica y Técnica y de Innovación 2017-2020, Orientada a los Retos de la Sociedad, concedido por el Ministerio de Economía y Competitividad de España.
Conflictos de interesesNinguno.