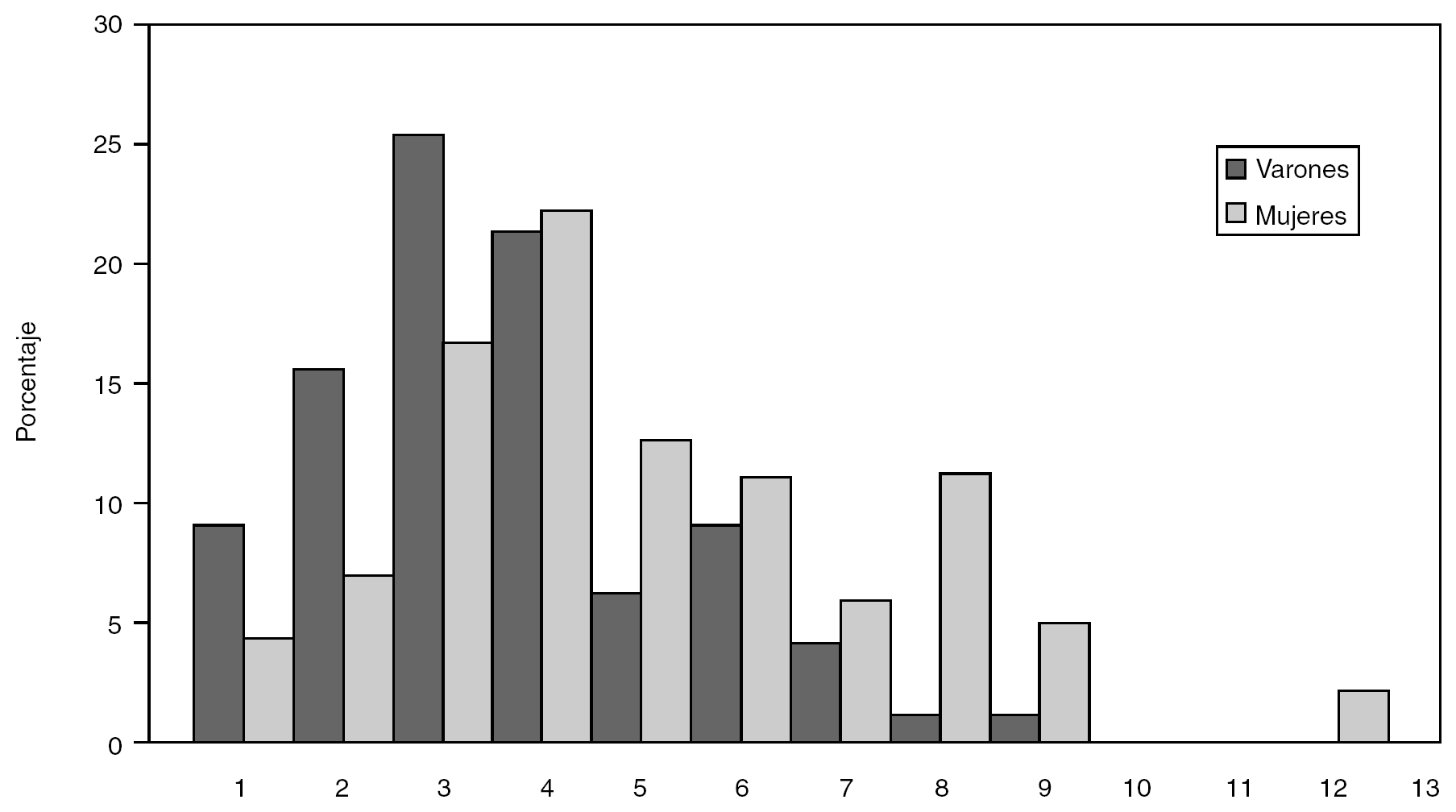Introducción
En la actualidad, en las sociedades llamadas desarrolladas se está observando un incremento de la morbilidad, entendida como la presencia de múltiples trastornos crónicos en una misma persona, y éste es un problema de salud pública cada vez más relevante. Este fenómeno se atribuye, por un lado, a la presencia de un número cada vez mayor de personas con edades por encima de los 64 años1 y, por otro, al aumento de las enfermedades crónicas que aparece con la edad.
Los trastornos crónicos se comportan de manera diferente según la edad de los individuos, en el sentido que se manifiesta más de un problema de salud en las personas más mayores, mientras que en individuos de mediana edad se presenta con frecuencia sólo uno2. Sin embargo, la importancia del estudio de estos trastornos no sólo radica en la elevada prevalencia presente en las personas mayores, sino también en el impacto que éstos tienen en su salud y en la atención sanitaria que requieren. La presencia de trastornos crónicos de salud provoca un aumento del gasto sanitario, tanto en términos económicos y sociales como de la demanda de servicios de salud3.
En investigación, tanto epidemiológica como de servicios sanitarios, la coexistencia de trastornos crónicos en una misma persona se asocia a diferentes resultados de salud como son la calidad de vida4, la utilización de servicios sanitarios y la mortalidad5. La medida de estos trastornos es importante en los estudios observacionales, ya que los investigadores se enfrentan con la decisión de incluir o no la morbilidad en el estudio6. En unas ocasiones se opta por criterios de inclusión restrictivos con la finalidad de que el efecto de los múltiples trastornos crónicos no confunda los resultados. En otras, la decisión que se adopta es la eliminación de los pacientes con múltiples enfermedades crónicas. Cualquiera de ellas resulta en una pérdida de información que afecta, en menor o mayor medida, a la generalización de los resultados del estudio7. Además, en los estudios de supervivencia es de suma importancia considerar el impacto de la presencia de trastornos crónicos, ya que afecta de forma distinta al riesgo de morir dependiendo del tipo, la duración y la gravedad de los trastornos crónicos coexistentes8. A pesar del creciente interés en la investigación de la presencia de múltiples trastornos crónicos en una persona, distintos estudios han puesto de manifiesto la falta de consenso que hay tanto en la nomenclatura como en la forma en que se pueden medir9, y tienen un efecto diferente sobre el riesgo de morir10 y sobre otros resultados de salud.
Este trabajo pretende ser una revisión narrativa11 en la que se trata de reunir, analizar, sintetizar y discutir de manera crítica el conocimiento disponible del efecto de la morbilidad sobre el riesgo de morir. Así, los objetivos de este trabajo se centran en revisar las distintas medidas de la presencia de múltiples trastornos crónicos en una misma persona sobre su riesgo de morir que se han utilizado en diferentes estudios de la morbilidad, al mismo tiempo que mostrar un ejemplo de su aplicación.
Métodos
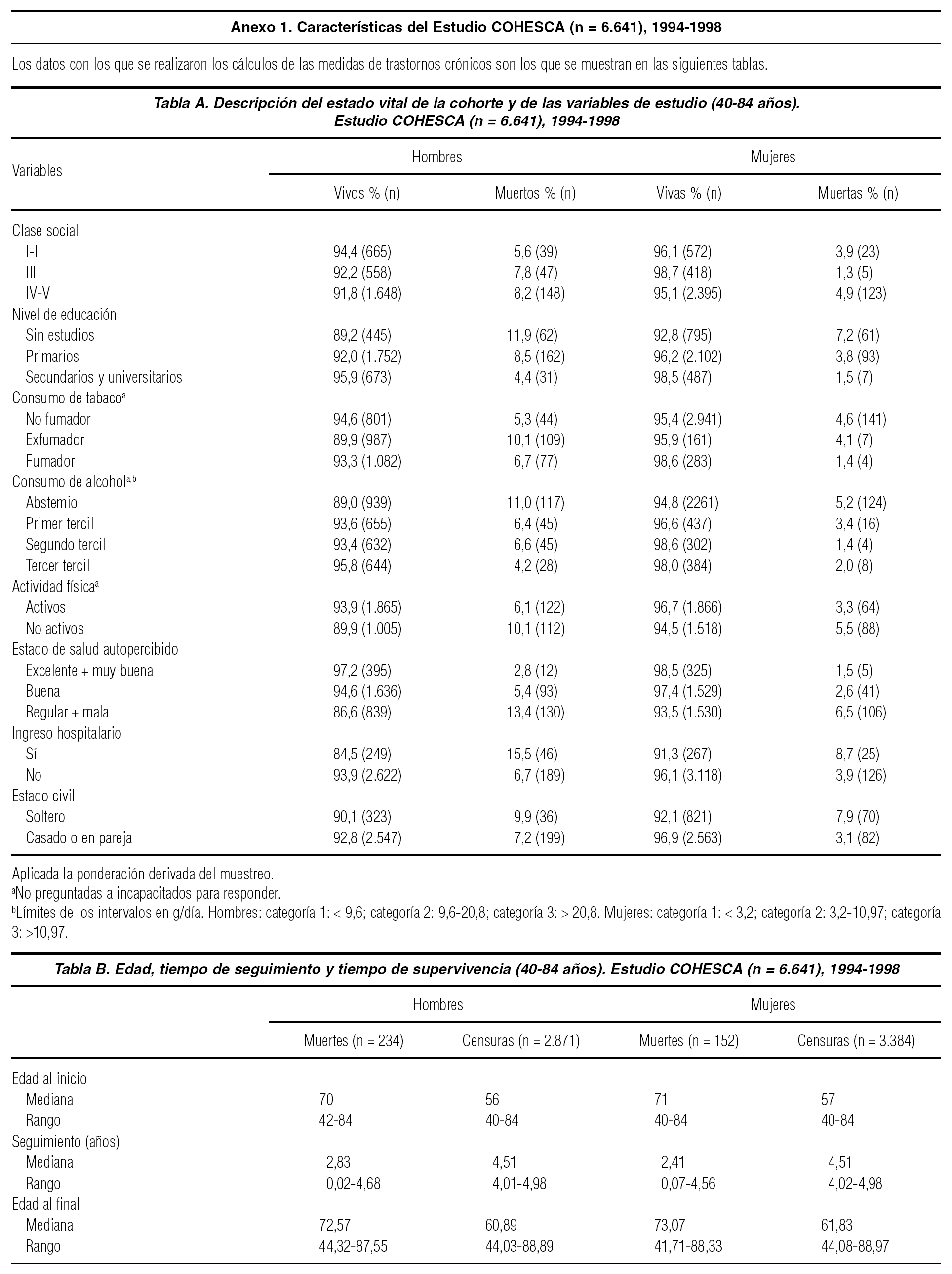
En este trabajo se ilustra la estimación de cada medida de morbilidad (multimorbilidad, comorbilidad e índice de comorbilidad) mediante datos de la cohorte de seguimiento de la encuesta de salud de Cataluña de 1994 a 1998 (COHESCA). Las principales características de la cohorte se muestran en el anexo 1.
La encuesta incluyó información autodeclarada acerca de la presencia de los siguientes 16 trastornos crónicos (según el orden en que se recogen en la encuesta): hipertensión, enfermedades del corazón, varices, artrosis, alergias, asma, bronquitis, diabetes, úlcera péptica, molestias urinarias, colesterol elevado, cataratas, alteraciones de la piel, estreñimiento, depresión y embolia12.
El seguimiento de 5 años se estableció a través de la conexión informática con el Registro de Mortalidad de Cataluña. A partir de la creación de la cohorte se estimaron los riesgos relativos (RR) de morir según las diferentes medidas de morbilidad13. Todo el análisis se realizó en el grupo de población de 40 a 84 años, se estratificó por sexos y se aplicó la ponderación derivada de la estratificación del diseño muestral. Los modelos de regresión se ajustaron por edad, variables demográficas, de estilos de vida y salud autopercibida.
Los pasos realizados en el cálculo de cada una de las medidas se detallan a continuación.
Multimorbilidad
Para el análisis descriptivo se calculó el valor del sumatorio de los trastornos crónicos declarados con el objetivo de obtener la distribución individual de trastornos crónicos. Además, se calcularon las prevalencias crudas del número de trastornos crónicos como la proporción de individuos con un número determinado de trastornos partido por el total de la población de estudio. La prevalencia generó una nueva variable que en el estudio se categorizó en 6 grupos (1, 2, 3, 4 y 5 o más trastornos crónicos).
Para estimar los RR de morir y sus intervalos de confianza (IC) del 95%, se ajustaron modelos de regresión logística en cada categoría de la prevalencia de trastornos crónicos.
Comorbilidad
Se seleccionó la embolia como enfermedad índice. Para el análisis descriptivo se obtuvo la distribución del número de trastornos crónicos presentes en cada individuo adicionalmente a la presencia de la enfermedad índice seleccionada. También se calcularon las prevalencias crudas del número de trastornos crónicos presentes en los pacientes con diagnóstico de embolia, como la proporción de individuos con un número determinado de trastornos partido por el total de individuos diagnosticados de embolia.
Con el objetivo de seleccionar las enfermedades más relacionadas con la embolia se ajustaron modelos de regresión logística. Las enfermedades seleccionadas fueron: hipertensión, enfermedad cardíaca, diabetes y depresión. Se codificó una nueva variable que representaba la presencia de al menos 1 de las 4 enfermedades seleccionadas.
Se ajustaron modelos de regresión logística para estimar los RR de morir y sus IC del 95% de tener diagnóstico de embolia y al menos 1 de las 4 enfermedades seleccionadas.
Índice de comorbilidad
Se obtuvo el valor del índice de comorbilidad para cada individuo a partir del sumatorio de todos los trastornos crónicos declarados multiplicado por el peso correspondiente a cada RR de morir de cada uno de los trastornos crónicos. Esta nueva variable se categorizó en 4 grupos (puntuación 0, 1-2, 3-4 y 5 o más). Para la obtención de los pesos se calcularon los RR de morir de cada trastorno crónico ajustado por el resto de trastornos crónicos mediante un modelo de riesgos proporcionales de Cox.
Se ajustaron modelos de regresión logística para estimar los RR de morir y sus IC del 95% para cada categoría del índice de comorbilidad.
Resultados
Multimorbilidad
Una de las formas más sencillas de medir los trastornos crónicos es la multimorbilidad, entendida como la ocurrencia simultánea de múltiples trastornos crónicos en la misma persona sin tener en cuenta ni un orden jerárquico entre ellos ni su gravedad14. Es, en definitiva, el número absoluto de trastornos. Así, por ejemplo, si interesa conocer el impacto global de la presencia de enfermedad sobre la salud de una población determinada, esta medida sería la más adecuada.
Los estudios que utilizan la multimorbilidad no son excesivamente abundantes y en la mayoría se utiliza como medida de la multimorbilidad la prevalencia de trastornos crónicos habitualmente en población general y en estudios trasversales15,16, y más recientemente en atención primaria17.
En relación con el tipo de análisis que es posible realizar acerca de la multimorbilidad, se dispone de las diferentes medidas de frecuencia de enfermedad estratificadas por edad, por sexo o por otras variables de interés: tanto las tasas de incidencia y de prevalencia que dan información acerca de la coexistencia de problemas de salud como la utilización del número medio de trastornos crónicos presentes, o la proporción de la población con un número determinado de trastornos. Además, es posible estimar la probabilidad de presentar un determinado número de trastornos crónicos o bien obtener los RR u odds ratios (OR) (y sus correspondientes IC del 95%) de diferentes medidas de resultado, dada la presencia de determinado número de trastornos crónicos o por cada incremento en el número de trastornos crónicos presentes en un individuo. Así, en el caso de considerar la mortalidad como variable resultado, el riesgo de morir no siempre guarda relación directa con el número de trastornos crónicos, es decir, no un mayor número de trastornos crónicos representa un mayor riesgo de morir8, puesto que en la multimorbilidad no se considera la gravedad del trastorno crónico.
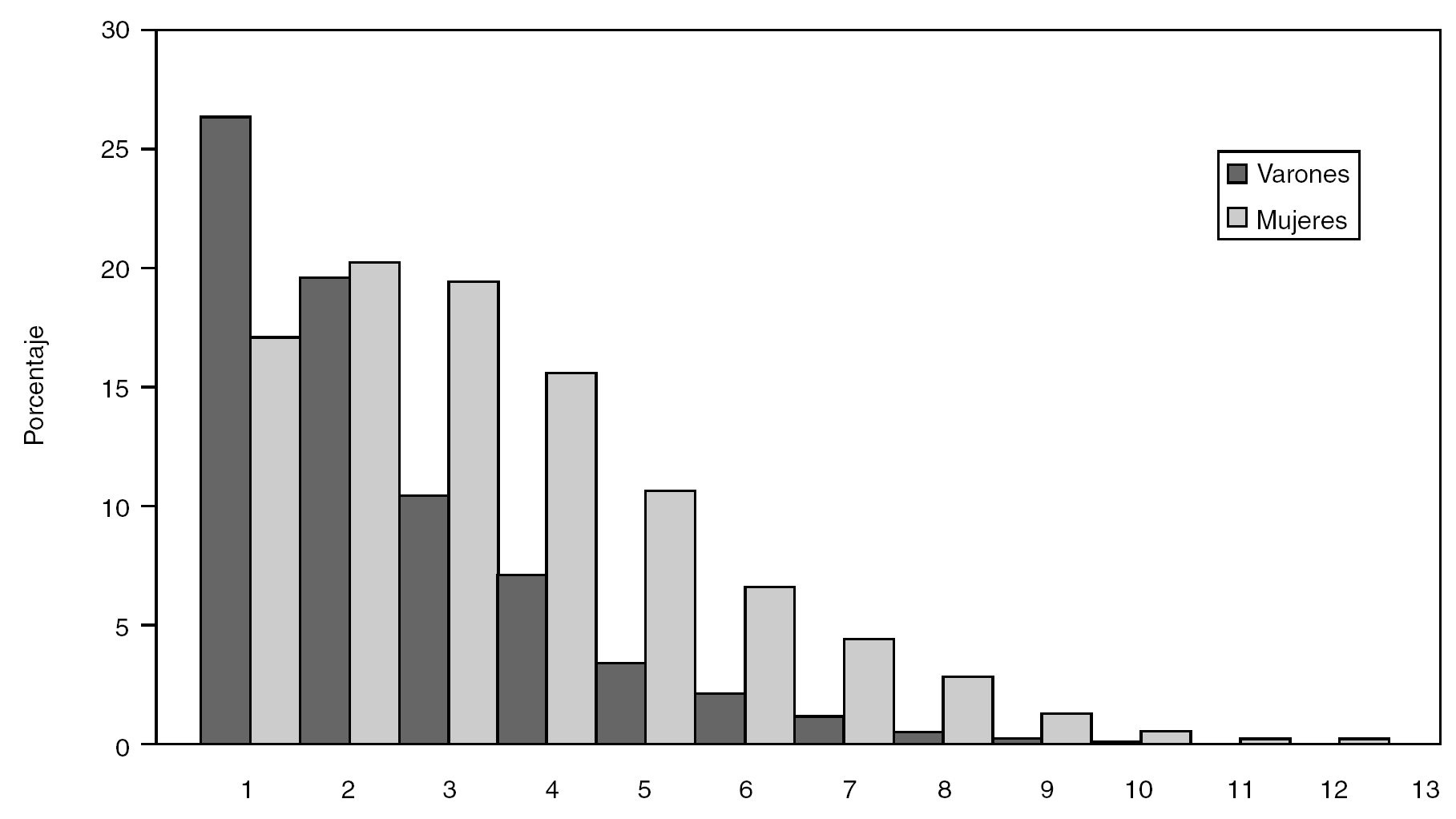
En los datos de la COHESCA, la distribución del número de trastornos crónicos autodeclarados se muestran en la figura 1, de forma que el 26,3% de los hombres y el 17,2% de las mujeres tienen sólo un trastorno crónico. Este porcentaje disminuye en los hombres a medida que se incrementa el número de trastornos crónicos, mientras que entre las mujeres el porcentaje de 2 y 3 trastornos crónicos es superior a presentar uno solo (el 20,3 y el 19,5%, respectivamente).
Figura 1. Distribución del número de trastornos crónicos en hombres y mujeres. Multimorbilidad (40-84 años). COHESCA, 1994-1998.
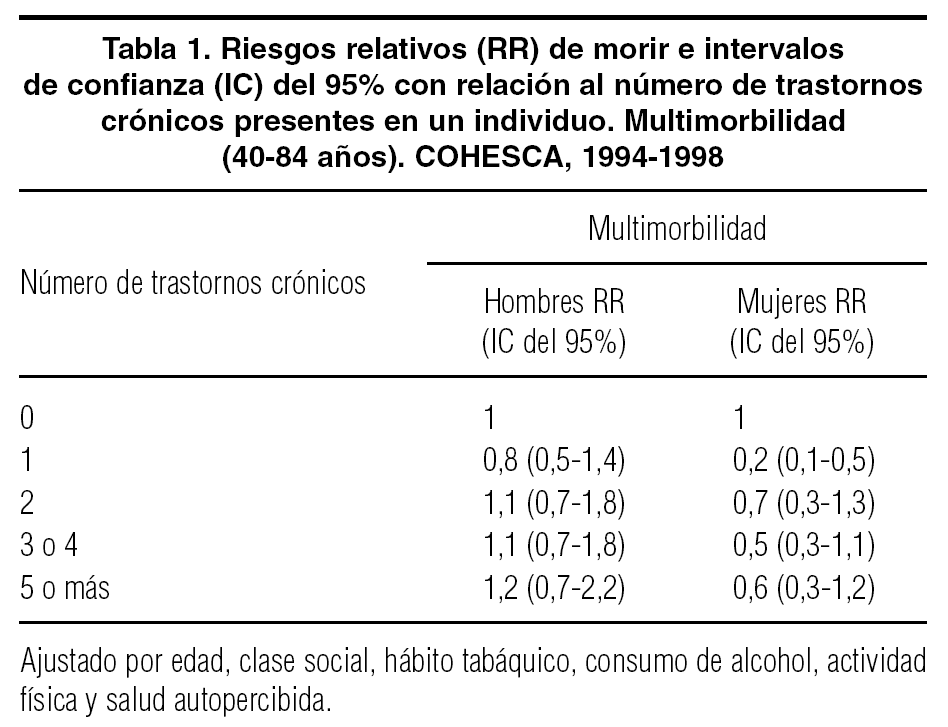
Respecto al efecto del número de trastornos crónicos sobre la mortalidad, los datos del ejemplo, tanto en hombres como en mujeres, no muestran un incremento significativo de los RR de morir a medida que aumenta el número de trastornos crónicos (tabla 1).
Comorbilidad
Otra de las medidas de los trastornos crónicos es la comorbilidad, que se ha definido como la coocurrencia de enfermedades crónicas en individuos con una enfermedad considerada índice14. Hay diversas aplicaciones de este tipo de medida. En primer lugar, en el análisis de las causas múltiples de muerte donde a partir de establecer una causa de muerte índice se miden las causas de muerte acompañantes18,19. También, para caracterizar la comorbilidad que aparece en enfermedades como las enfermedades mentales20, las enfermedades cardiovasculares21 y el cáncer22,23 y los diferentes resultados de salud: tratamiento, hospitalización y supervivencia.
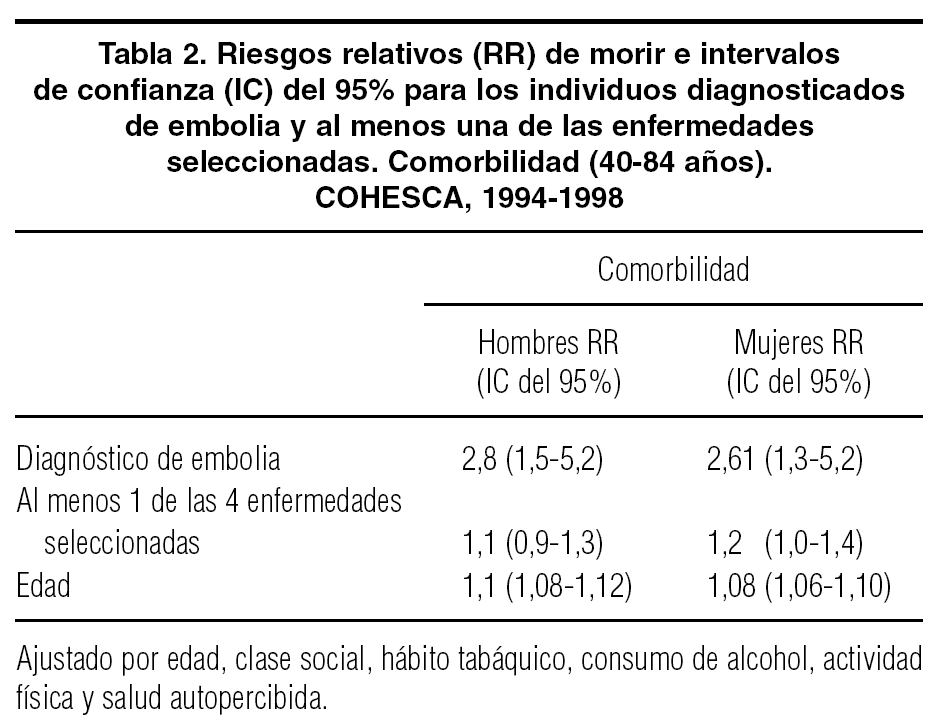
Un ejemplo de utilización de este tipo de medida podría ser el estudio del efecto de la presencia de distintas enfermedades, como la hipertensión o la hipercolesterolemia, sobre la supervivencia de los pacientes con diagnóstico de embolia.
Para la comorbilidad, las diferentes medidas de frecuencia se considerarán adicionalmente a la enfer-medad índice seleccionada, es decir, la prevalencia de presentar 1, 2, o 3 trastornos crónicos en un paciente ya diagnosticado de una enfermedad índice seleccionada. De igual forma que en la multimorbilidad, para la comorbilidad también es posible estimar la probabilidad de presentar un determinado número de trastornos crónicos teniendo en cuenta que será sólo en los individuos diagnosticados de la enfermedad índice en cuestión. Lo mismo se debe tener en consideración al obtener los RR u OR (y sus correspondientes IC del 95%) de diferentes medidas de resultado de salud, dada la presencia de determinado número de trastornos crónicos o por cada incremento en el número de trastornos crónicos presentes en un individuo ya diagnosticado de la enfermedad índice. Por ello, la investigación en esta área se centra en la identificación de trastornos crónicos que son particularmente relevantes para una enfermedad índice determinada8.
En el ejemplo de la COHESCA, la distribución del número de trastornos crónicos autodeclarados cuando un individuo tiene ya un diagnóstico de embolia se muestran en la figura 2. En ella se puede ver que, tanto en hombres como en mujeres, los mayores porcentajes se registran cuando se declaran 3 y 4 trastornos crónicos. Sin embargo, de manera global, las mujeres tienden a declarar un mayor número de trastornos crónicos asociados a la enfermedad índice.
Figura 2. Distribución del número de trastornos crónicos en hombres y mujeres con diagnóstico de embolia. Comorbilidad (40-84 años). COHESCA, 1994-1998.
En los datos del ejemplo, el RR de morir cuando alguien es diagnosticado de embolia ajustado por edad y por al menos 1 de las 4 enfermedades coexistentes es de 2,79 (IC del 95%, 1,51-5,17) para los hombres y de 2,6 (IC del 95%, 1,3-5,2) en las mujeres. Por cada enfermedad adicional el RR es 1,1 en los hombres y 1,2 en las mujeres (tabla 2).
Índice de comorbilidad
En tercer lugar, los trastornos crónicos se pueden medir como un índice de comorbilidad considerando el número de estos trastornos presentes en un solo individuo junto con su gravedad, además de otras variables que también influyen, como la edad. Estos índices de comorbilidad son buenos predictores del riesgo de morir, ya que además de tener en cuenta la cantidad de trastornos crónicos que presenta un individuo, también incluyen los pesos derivados del cálculo del riesgo de morir de cada trastorno crónico7,24.
Uno de los más ampliamente utilizados es el índice de comorbilidad propuesto por Charlson et al7 en 1987, los cuales desarrollaron y validaron un índice ponderado con el objetivo de predecir la mortalidad al primer año de una cohorte de enfermos hospitalizados en una unidad médica. Entre los individuos de este estudio, el riesgo de morir aumentaba en igual medida ante un incremento de una década de edad que ante una unidad en la puntuación del índice de comorbilidad.
En los datos del ejemplo, se observa un RR de morir de 1,0 (0,7-1,4) en los hombres con una puntuación del índice de 1-2 respecto a los que tenían una puntuación de 0; en la categoría de puntuación de 3-4 el RR fue de 1,5 (1,0-2,3) y aumentó hasta a 2,8 (1,5-5,2) cuando la puntuación fue ≥ 5. En mujeres los RR de morir fueron 0,8 (0,6-1,3), 1,8 (1,1-2,8) y 2,6 (1,5-4,7), respectivamente. En ambos sexos hay una tendencia creciente del riesgo de morir con relación al incremento de la puntuación del índice de comorbilidad13 (tabla 3).
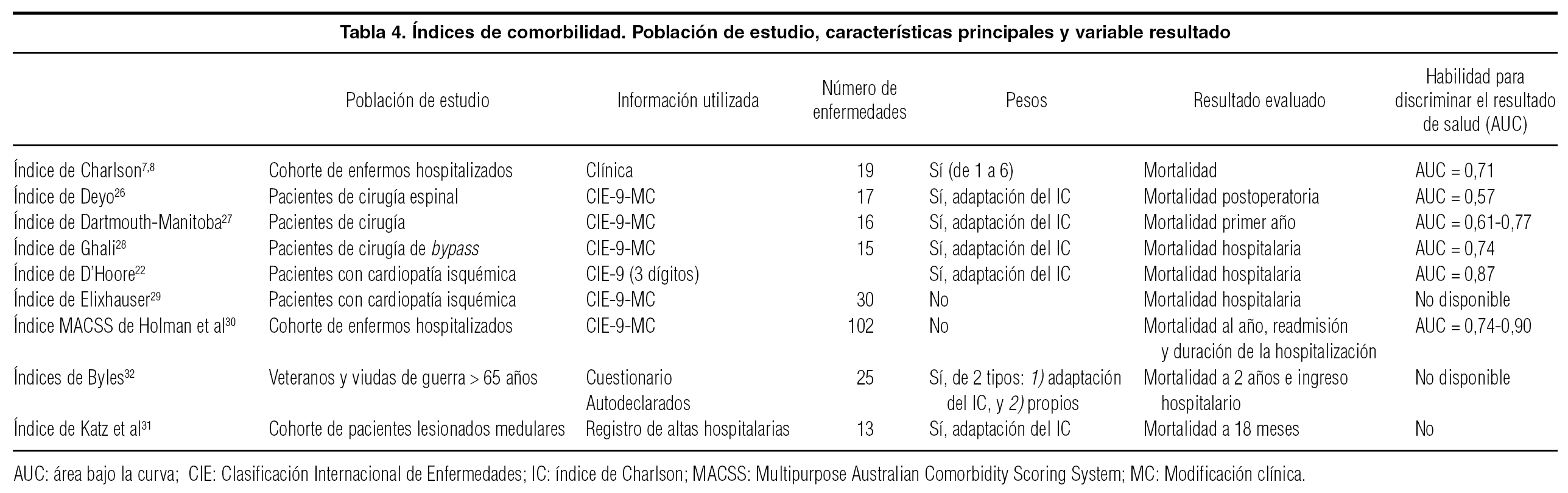
Diferentes autores han realizado estudios con distintos tipos de adaptaciones del índice de comorbilidad de Charlson, ya sea con diferentes métodos de obtención, diferentes tipos de variables de ajuste o incluso aplicándolos a poblaciones distintas2,7,24,25. Sin embargo, en todos ellos se demuestra un incremento de la mortalidad con relación al aumento de valor de los índices de comorbilidad, a pesar de que se detecta variabilidad en esta predicción según el método utilizado26 (tabla 4).
Deyo et al27 realizaron una adaptación del índice de Charlson asignando códigos del CIE-9-MC (Clasificación Internacional de Enfermedades-versión 9-Modificación Clínica) a 17 de las enfermedades seleccionadas por Charlson. Aplicaron el índice obtenido a una población de personas mayores de 65 años sometidas a cirugía de columna lumbar, y observaron asociaciones directas significativas con diferentes medidas de resultado como las complicaciones hospitalarias, la estancia hospitalaria o la mortalidad postoperatoria en el primer año.
La adaptación Dartmouth-Manitoba del índice de Charlson fue realizada por Romano et al28 para usarse en bases de datos administrativas. Utilizando la codificación del CIE-9-MC, redujeron el número de diagnósticos seleccionados hasta 16 a través de una aproximación conceptual a las enfermedades seleccionadas por Charlson. Aplicándolo a una población de pacientes quirúrgicos, se observó una relación directa con la mortalidad en el primer año.
El índice construido por Ghali et al29 se basó en la selección de los diagnósticos que mejor predicción hacían de la mortalidad entre pacientes de cirugía de bypass coronario. Esta adaptación mostró una mejor predicción de la mortalidad al alta que el índice de Charlson en esta población específica de pacientes. La adaptación del índice de Charlson realizada por D'Hoore et al24 utilizó sólo los 3 primeros dígitos de la CIE-9-MC. Este índice se usó para evaluar la mortalidad hospitalaria de una población de pacientes con enfermedad cardíaca isquémica, y mostró una buena capacidad predictiva. Tanto el índice de Elixhauser et al30, el índice de Holman et al31, como el Cumulative Illness Rating Scale de Katz et al32, son una alternativa al índice de Charlson para estimar la mortalidad hospitalaria. El índice de Elixhauser incluyó 30 categorías de trastornos crónicos identificadas a partir de la CIE-9-MC y se aplicó sobre una base de datos administrativa que incluía a pacientes ingresados en hospitales de agudos para estimar la mortalidad y la estancia hospitalaria. El índice de Holman se basó en 102 categorías de trastornos crónicos asociados a un mayor riesgo de morir o de readmisión identificadas también a partir de la CIE-9-MC. Con este índice se valoró la mortalidad al primer año, la readmisión a los 30 días y la estancia hospitalaria en una cohorte de base poblacional.
Otros autores proponen la construcción del índice de comorbilidad a partir de la información autodeclarada en cuestionarios13,33 o basándose en otras varia-bles. Meng et al34 construyeron un índice basado en la asignación de pesos obtenidos del riesgo de morir por los diferentes estilos de vida y no en el riesgo de morir por diferentes trastornos crónicos. Este método es útil para la identificación de poblaciones con distintos niveles de riesgo, ya que el índice refleja directamente el impacto de los distintos estilos de vida sobre la salud, por lo que permite la traducción a estrategias de prevención. Hay otras adaptaciones, como la de Fleming et al35 aplicada en enfermas de cáncer de mama en el que se tiene en cuenta la enfermedad primaria así como el patrón adicional de enfermedades con las que interactúa.
Finalmente, el Chronic Diseases Score36 utiliza información de dispensación farmacéutica prescrita durante 1 año para clasificar a los pacientes en distintos grupos de enfermedades crónicas, basándose en el criterio establecido por un grupo interdisciplinario de investigadores y médicos expertos. Este índice muestra una diferencia de 5 veces más probabilidad de morir entre la categoría de mayor y la de menor puntuación.
Discusión
La revisión realizada de los distintos trabajos publicados ha puesto de manifiesto la existencia de 3 medidas de la presencia y gravedad de los trastornos crónicos. En los últimos años, varios trabajos de revisión han analizado la importancia de la morbilidad en los distintos tipos de investigación3,6,10,14,25. En la investigación etiológica, la morbilidad se puede considerar tanto la causa como la consecuencia de una determinada enfermedad o incluso tener en común los mismos factores de riesgo. Por otro lado, en estudios de proceso diagnóstico, la morbilidad puede interferir en la relación entre prueba en estudio y la enfermedad en cuestión. Finalmente, en estudios de pronóstico la morbilidad puede actuar como variable de inclusión o incluso como variable modificadora del efecto.
En definitiva, hay distintas razones que apoyan la inclusión de la presencia de trastornos crónicos en los estudios de seguimiento. En primer lugar, con el objetivo de controlar el efecto confusor y así mejorar la validez interna de estos estudios. En segundo lugar, para detectar posibles modificaciones sobre el riesgo de morir. En tercer lugar, con la finalidad de utilizarlos como medida resumen mejorando así la eficiencia estadística. Por último, la morbilidad tiene un papel clave como medida predictora del riesgo de morir así como de otras medidas de impacto6.
La elección de 1 de estas 3 medidas como un indicador útil de la presencia de trastornos cónicos, en el mismo individuo, es una importante decisión que dependerá de diferentes aspectos como son los objetivos planteados en cada estudio así como el diseño del estudio en sí mismo. En cuanto a los objetivos de estudio planteados, el enfoque de la multimorbilidad puede ser el más adecuado si el interés básicamente reside en medir el impacto de distintas condiciones crónicas sobre la salud de manera global o si se centra en medir el patrón global de enfermedad de un individuo o de una población. En cambio, centrarse en una medida como la comorbilidad proporcionará una información más precisa si el objetivo principal es la valoración del impacto de varios trastornos crónicos sobre individuos ya diagnosticados de una determinada enfermedad.
Con relación a la elección de una de estas medidas en función del diseño del estudio, la multimorbilidad sería más sencilla si la investigación se realiza sobre una base poblacional. Sin embargo, si el estudio se lleva a cabo sobre población hospitalaria o sobre un grupo seleccionado de pacientes con una determinada enfermedad índice, la comorbilidad sería la mejor elección14. Por último, la construcción de un índice de comorbilidad sería más conveniente si, además del número de condiciones crónicas presentes en un determinado individuo, nos interesara también su gravedad.
Con relación a la elección de una medida en función de la fuente de datos disponible, la comorbilidad sería la mejor opción si se tuviera acceso a la información contenida en la historia clínica u otra documentación detallada del paciente donde los diagnósticos constaran de manera precisa. En cambio, tanto la multimorbilidad como el índice de comorbilidad, serían una buena opción cuando el estudio recoja información de un elevado número de enfermedades, ya sea por entrevista o por revisión de información clínica10,25. De la misma manera que la población de estudio o la fuente de obtención de la información determinará la elección de una medida de morbilidad, la variable resultado de interés también condicionará esta decisión. Cuando la principal variable de resultado sea la mortalidad (y cuando la morbilidad se considere como una potencial variable confusora), el índice de comorbilidad (en concreto el de Charlson) y sus adaptaciones son las medidas más validadas. Por ejemplo, en el proceso de obtención del índice de Charlson los pesos utilizados se obtuvieron de la estimación de los RR de morir. Además, en un estudio de mortalidad, el efecto de determinadas combinaciones de enfermedades sobre el riesgo de morir se ha mostrado, en unos casos, aditivo y, en otros, sinérgico. Sin embargo, si la variable resultado no fuera la mortalidad sino la discapacidad, el valor de los pesos asignados a determinadas enfermedades como la embolia o artrosis podrían ser bastante distintos6.
La no existencia de un gold standard para la medida de la morbilidad hace necesario el uso de las otras medidas de morbilidad para la comparación. La decisión de qué medida puede ser la mejor dependerá de la validez y de la capacidad predictiva. En cuanto a la validez, aunque es difícil definir un punto de corte, un coeficiente de correlación alrededor de un valor de 0,40 se considera como moderado y aquellos con valores ≥ 0,75 se consideran como de alta validez. Con relación a la capacidad predictiva, la valoración de estas medidas se basa en cómo los RR o las OR mejoran de forma estadísticamente significativa al incluir en el análisis la medida de morbilidad en estudio6. Otra medida de la capacidad predictiva sería la valoración del área bajo la curva (AUC), que consiste en el equivalente a una medida de la discriminación entre el resultado actual y la predicción realizada. El AUC puede tomar valores entre 0 y 1, donde 1 indica una perfecta predicción y 0,5 poca capacidad discriminativa25. Tal y como sugieren Perkins et al3, hay pocas variaciones de la validez y de la capacidad predictiva de la mortalidad de las diferentes medidas de morbilidad; sin embargo, el investigador debe ser consciente del objetivo inicial de la medida de trastornos crónicos utilizada y del efecto que pueden tener cambios en la fuente de los datos o en la población de estudio sobre la que se aplica.
Finalmente, en nuestra opinión, usar un índice de comorbilidad es una de las mejores opciones ya que comporta una serie de ventajas, como la mejora de la eficiencia estadística del análisis por la disminución del número de modelos necesarios, el uso de un instrumento validado que simplifica el proceso de selección de variables y la mejor comparabilidad con otros estudios. Además, tal como Charlson et al remarcan, la validez de un índice de comorbilidad desarrollado para estimar el riesgo de morir mejora en estudios de corto período de seguimiento como el estudio del que se presentan algunos resultados en este trabajo8,25.
En conclusión, la presencia de múltiples trastornos crónicos en la misma persona se puede estudiar de distintas formas tal como se ha mostrado en diferentes estudios. Así, la morbilidad puede expresarse como multimorbilidad, comorbilidad o como un índice de comorbilidad, y deben ser los investigadores los que seleccionen la mejor opción dependiendo de los objetivos planteados y del diseño del estudio en sí mismo.
Agradecimientos
Este estudio se ha podido realizar en parte gracias a la subvención del Fondo de Investigación Sanitaria (FIS 98/0053-01) del Ministerio de Sanidad y Consumo español.
Este trabajo forma parte de la tesis en el Programa de Doctorado en Salud Pública de la Universidad Autónoma de Barcelona de Cristina Rius.
Correspondencia:
Cristina Rius.
Agència de Salut Pública de Barcelona.
Plaça Lesseps, 1. 08023 Barcelona. España.
Correo electrónico: crius@aspb.es
Recibido: 6 de octubre de 2005. Aceptado: 12 de enero de 2006.