Describir el impacto de la demora diagnóstica de enfermedades raras y analizar las necesidades psicosociales de las personas afectadas en relación con dicha demora.
MétodoSe ha empleado el enfoque cualitativo mediante la realización de entrevistas grupales online a pacientes y familiares en la Comunitat Valenciana (España) y se ha efectuado un análisis de contenido. Se diferenciaron dos categorías: con demora diagnóstica de 1 año o más y sin demora diagnóstica. Se realizaron cinco entrevistas en las que participaron un total de 25 personas.
ResultadosEl análisis mostró aspectos desiguales frente a aspectos comunes, en personas con o sin demora diagnóstica. Las personas con demora manifestaron la necesidad de sentirse «sostenidas» para convivir con una incertidumbre continua. Las personas sin demora verbalizaron la importancia de una adecuada comunicación entre pacientes y profesionales. Los problemas surgidos por la COVID-19 fueron comunes en ambos grupos, y las personas participantes expresaron no sentirse desatendidas en su enfermedad por los servicios sanitarios durante la pandemia.
ConclusionesSe ha observado una gran capacidad de resiliencia y afrontamiento en las personas con enfermedades raras, independientemente de si han sufrido demora diagnóstica o no. El apoyo psicosocial profesionalizado durante el proceso de diagnóstico de estas enfermedades minoritarias es esencial.
To describe the impact of diagnosis delay in rare diseases and analyze psychosocial needs related to this delay in patients.
MethodThe qualitative approach has been used by conducting online group interviews with patients and family members in the Valencian Region (Spain) and a content analysis has been carried out. Two categories were differentiated: with diagnostic delay of 1 year or more and without diagnostic delay. Five interviews were conducted with a total of 25 participants.
ResultsThe content analysis showed unequal aspects vs. common aspects, in persons with or without diagnostic delay. People with delay expressed the need to feel supported in order to live with continuous uncertainty. People without delay verbalized the importance of adequate communication between patients and professionals. The problems by the COVID-19 were common in both groups; the participants expressed that they did not feel unattended in their disease by the health services.
ConclusionsHigh resilience and coping capacity has been identified in people with rare disease, regardless of whether they have suffered diagnostic delay or not. The professional psychosocial support during the diagnostic process of these rare diseases is essential.
Las enfermedades raras1 se caracterizan por tener una elevada complejidad y generan dependencia en la autonomía personal. Algunas carecen de tratamiento y su visibilidad social es reducida.
La discapacidad y la dependencia que producen provocan una debacle tanto personal (por las alteraciones que genera convivir con esa «etiqueta», afectando en los ámbitos económico, educativo, laboral y relacional) como en el entorno familiar. Además, el impacto puede agravarse por la falta de servicios y recursos adecuados, y de apoyo, dentro del sistema sanitario y social.
Muchas enfermedades raras carecen de una prueba diagnóstica específica. También es difícil obtener un tratamiento integral acorde a la enfermedad, establecido mediante un abordaje interdisciplinario en el que se consideren diversos aspectos: farmacológico, nutricional, rehabilitador, educativo y social2.
El inicio puede ser con sintomatología similar a la de otras enfermedades más frecuentes, lo cual puede enmascararlas en un diagnóstico erróneo o tardío, fenómeno que se conoce como demora diagnóstica y, en algunos casos, como odisea diagnóstica.
Algunos autores3 definen la odisea diagnóstica4 como «el proceso que recorren las personas afectadas con una enfermedad rara (y sus familias) desde el reconocimiento inicial de la enfermedad o la aparición de los síntomas hasta el diagnóstico final», en un tiempo superior al que permitirían la evolución natural de la enfermedad y las tecnologías disponibles. Esta demora puede afectar a la salud o el bienestar emocional de la persona y de su familia, a su manejo clínico o a su acceso a los servicios de apoyo social.
Existe cierta discusión acerca de si se debe considerar como demora el tiempo hasta el diagnóstico o el retraso diagnóstico; aspectos que además no están bien definidos o se han utilizado indistintamente3.
Tampoco existe una definición consensuada del tiempo que debe considerarse para calificar como demora diagnóstica en las enfermedades raras, aunque el International Rare Diseases Research Consortium (IRDiRC)5 determinó que lograr el diagnóstico definitivo de las enfermedades raras en el plazo de 1 año debía ser el objetivo a cumplir.
La disminución del tiempo de demora diagnóstica, es decir, el promedio de tiempo estimado que transcurre entre la aparición de los primeros síntomas y la consecución del diagnóstico final y un diagnóstico correcto, son algunas de las demandas expresadas con más frecuencia por las personas afectadas6.
El estudio europeo EurodisCare1 detectó que el 25% de las personas con enfermedades raras sufrieron una demora diagnóstica que osciló entre 5 y 30 años, y el 40% tuvo un diagnóstico inicial erróneo.
En España no existen cálculos exactos de la demora diagnóstica en las enfermedades raras. Algunos estudios7 han estimado que podría cifrarse, en personas adultas, en aproximadamente 5 años. Un estudio realizado en la Comunitat Valenciana mostró que el diagnóstico de una enfermedad rara se estableció, desde el inicio de los síntomas, en un tiempo de al menos 3 años para personas adultas y de 8,5 meses en la infancia8.
El objetivo del presente trabajo fue describir el impacto de la demora diagnóstica en las enfermedades raras y, secundariamente, analizar las necesidades psicosociales relacionadas con la demora en las personas afectadas.
MétodoEste estudio se enmarca en un proyecto más amplio sobre el impacto de la demora diagnóstica de las enfermedades raras, diseñado en dos fases, una cuantitativa y otra cualitativa, que es la aquí presentada. El proyecto obtuvo un dictamen favorable del Comité de Ética de Investigación de la Dirección General de Salud Pública y del Centro Superior de Investigación en Salud Pública en 2018.
A efectos del proyecto se empleó como criterio de demora diagnóstica el del IRDiRC5: un tiempo de 1 año o más desde que las personas afectadas buscan atención médica con sospecha de enfermedad rara hasta que obtienen un diagnóstico definitivo.
En la fase cuantitativa se utilizó un cuestionario semiestructurado para describir las características y las necesidades de las personas con una enfermedad rara diagnosticada. Se extrajo la muestra a partir de los datos proporcionados por la Red Centinela Sanitaria de la Comunitat Valenciana8. Se identificaron 691 pacientes y se les enviaron el cuestionario y el consentimiento informado. Con quienes aceptaron participar y firmaron el consentimiento se establecieron dos grupos de pacientes: con tiempo de demora ≥1 año y con tiempo de demora<1 año.
La fase cualitativa del proyecto fue diseñada inicialmente para ser llevada a cabo mediante grupos de discusión9. Durante el desarrollo del trabajo de campo se produjo la aparición abrupta de la COVID-1910. La evolución de la pandemia, el cierre de los espacios públicos y privados, el miedo al contagio y el alto riesgo de comorbilidad en las personas afectadas, así como la incertidumbre de las personas cuidadoras, paralizó por completo este trabajo, ya que uno de los requisitos de los grupos era la presencialidad y las personas informantes no estaban receptivas ni deseaban participar.
Este hecho alteró el diseño previsto y el trabajo de campo programado sufrió los efectos de las restricciones sanitarias impuestas para controlar la expansión del virus11.
Por ello, el equipo investigador decidió reconvertir12 los grupos de discusión presenciales en entrevistas grupales online, una técnica que ha demostrado su potencialidad13, visibilizando las vivencias de personas con enfermedad rara con y sin demora diagnóstica ante esta situación excepcional.
Con la finalidad de incluir la perspectiva de género, se invitó a participar a hombres y mujeres, tanto en el caso de la persona enferma como de la cuidadora principal. Se contactó con 55 personas y finalmente participaron 25 en cinco entrevistas grupales online. El proceso para concertar la participación fue el siguiente:
- •
Una semana antes de la fecha fijada, los/las participantes fueron invitados/as telefónicamente. Quienes manifestaron su deseo de participar recibieron un correo electrónico (ese mismo día) con información sobre el proyecto, explicitando que la sesión sería grabada y analizada.
- •
Un día antes de la entrevista se envió un correo electrónico de recuerdo que incluía el enlace para participar.
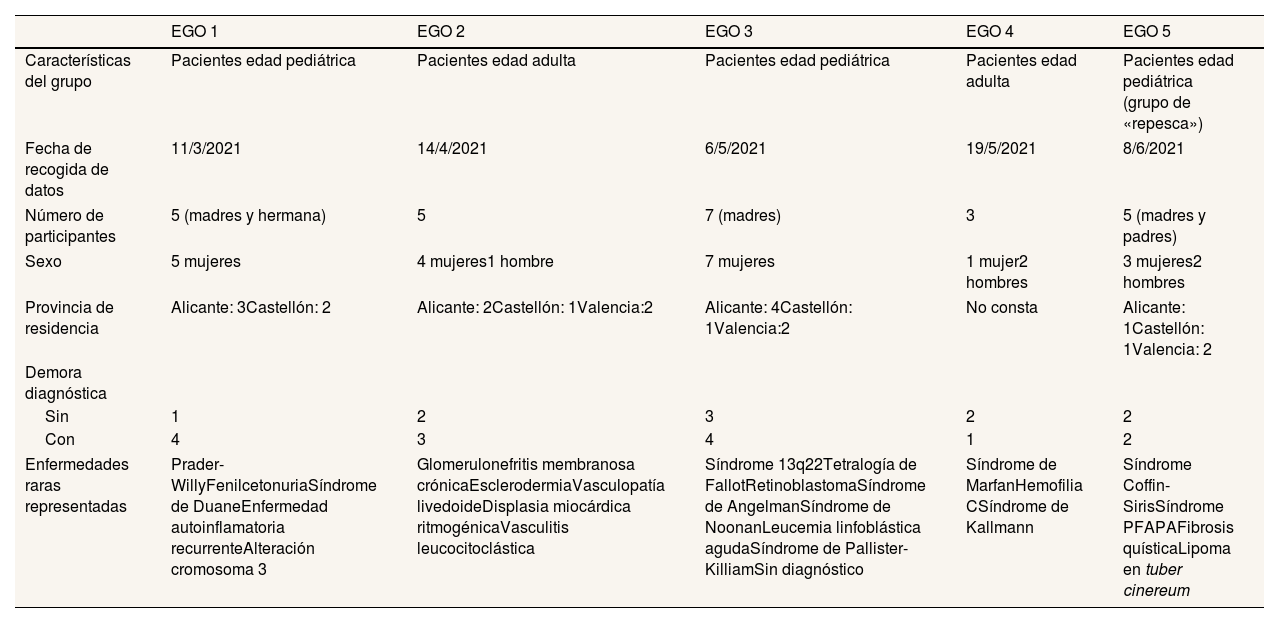
Para que la muestra recogiera una diversidad de situaciones y fuera representativa se emplearon los casilleros tipológicos, una herramienta esencial en la investigación cualitativa. Las variables consideradas clave en la configuración de dichos casilleros fueron el sexo, la provincia, la situación o no de demora y el perfil de paciente o de cuidador/a (de menores). De ellas, ha tenido especial importancia la variable sexo para poder incorporar el enfoque de género. La tabla 1 detalla el número de personas en cada situación.
Características de las personas participantes en las entrevistas grupales online
| EGO 1 | EGO 2 | EGO 3 | EGO 4 | EGO 5 | |
|---|---|---|---|---|---|
| Características del grupo | Pacientes edad pediátrica | Pacientes edad adulta | Pacientes edad pediátrica | Pacientes edad adulta | Pacientes edad pediátrica (grupo de «repesca») |
| Fecha de recogida de datos | 11/3/2021 | 14/4/2021 | 6/5/2021 | 19/5/2021 | 8/6/2021 |
| Número de participantes | 5 (madres y hermana) | 5 | 7 (madres) | 3 | 5 (madres y padres) |
| Sexo | 5 mujeres | 4 mujeres1 hombre | 7 mujeres | 1 mujer2 hombres | 3 mujeres2 hombres |
| Provincia de residencia | Alicante: 3Castellón: 2 | Alicante: 2Castellón: 1Valencia:2 | Alicante: 4Castellón: 1Valencia:2 | No consta | Alicante: 1Castellón: 1Valencia: 2 |
| Demora diagnóstica | |||||
| Sin | 1 | 2 | 3 | 2 | 2 |
| Con | 4 | 3 | 4 | 1 | 2 |
| Enfermedades raras representadas | Prader-WillyFenilcetonuriaSíndrome de DuaneEnfermedad autoinflamatoria recurrenteAlteración cromosoma 3 | Glomerulonefritis membranosa crónicaEsclerodermiaVasculopatía livedoideDisplasia miocárdica ritmogénicaVasculitis leucocitoclástica | Síndrome 13q22Tetralogía de FallotRetinoblastomaSíndrome de AngelmanSíndrome de NoonanLeucemia linfoblástica agudaSíndrome de Pallister- KilliamSin diagnóstico | Síndrome de MarfanHemofilia CSíndrome de Kallmann | Síndrome Coffin-SirisSíndrome PFAPAFibrosis quísticaLipoma en tuber cinereum |
EGO: entrevista grupal online.
Las sesiones se desarrollaron de marzo a junio de 2021 y tuvieron una duración de 51-138 minutos. Cada entrevista grupal online fue moderada por dos miembros del equipo investigador con un guion de preguntas abiertas. Se utilizaron las plataformas BB Collaborate®, Jitsi® y Dropbox para las grabaciones. Las sesiones fueron grabadas previa autorización verbal.
El punto de saturación discursiva se detectó a partir de la tercera entrevista; no obstante, dado el interés, se hicieron dos más para poder dar voz y espacio a todas las personas interesadas.
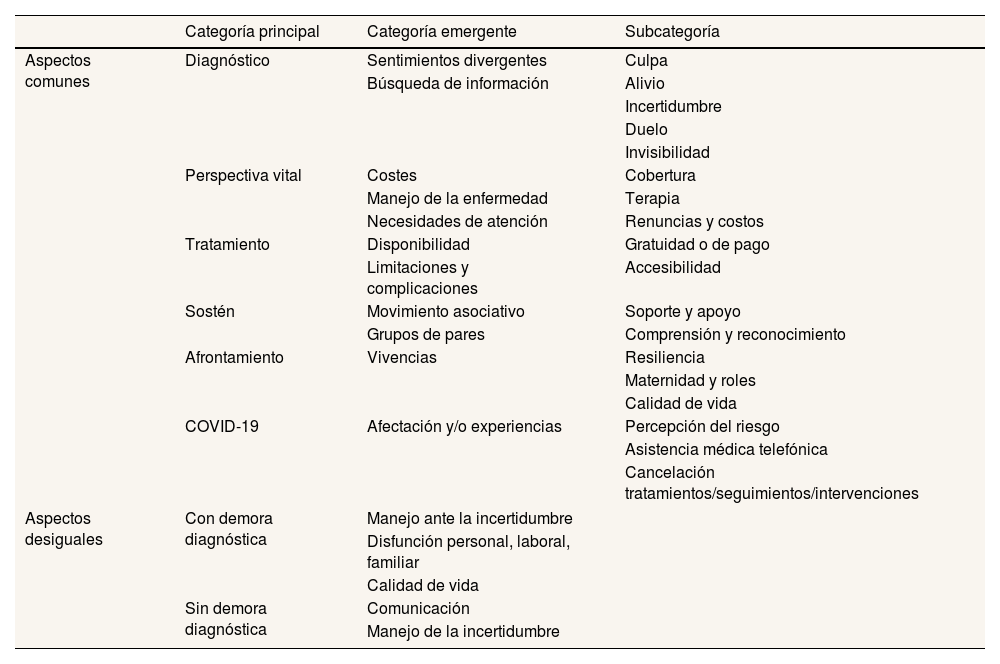
Con Atlas.Ti9® se realizó un análisis de contenido a través de verbatims extraídos de la transcripción literal de las entrevistas. Para la creación de categorías de análisis se consideraron tres variables: «causa de», «parte de» y «asociado con». Se establecieron seis categorías principales y 16 emergentes, con aspectos comunes y desiguales entre las personas con y sin demora.
Se elaboró un mapa conceptual para determinar las categorías y subcategorías a las que asignar los verbatims. Los resultados fueron triangulados entre varios investigadores para consensuar las categorías con los verbatims más representativos. La tabla 2 muestra la distribución de las categorías y la relación entre ellas elaborada para el análisis.
Categorías elaboradas para contextualizar los verbatims
| Categoría principal | Categoría emergente | Subcategoría | |
|---|---|---|---|
| Aspectos comunes | Diagnóstico | Sentimientos divergentes | Culpa |
| Búsqueda de información | Alivio | ||
| Incertidumbre | |||
| Duelo | |||
| Invisibilidad | |||
| Perspectiva vital | Costes | Cobertura | |
| Manejo de la enfermedad | Terapia | ||
| Necesidades de atención | Renuncias y costos | ||
| Tratamiento | Disponibilidad | Gratuidad o de pago | |
| Limitaciones y complicaciones | Accesibilidad | ||
| Sostén | Movimiento asociativo | Soporte y apoyo | |
| Grupos de pares | Comprensión y reconocimiento | ||
| Afrontamiento | Vivencias | Resiliencia | |
| Maternidad y roles | |||
| Calidad de vida | |||
| COVID-19 | Afectación y/o experiencias | Percepción del riesgo | |
| Asistencia médica telefónica | |||
| Cancelación tratamientos/seguimientos/intervenciones | |||
| Aspectos desiguales | Con demora diagnóstica | Manejo ante la incertidumbre | |
| Disfunción personal, laboral, familiar | |||
| Calidad de vida | |||
| Sin demora diagnóstica | Comunicación | ||
| Manejo de la incertidumbre | |||
El análisis de contenido se estructuró en tres momentos (prediagnóstico, diagnóstico y posdiagnóstico), considerando elementos transversales el tiempo (diagnóstico<1 año o ≥1 año) y la etapa vital (infancia y adolescencia [menor de 18 años] y adultez [18 y más años]).
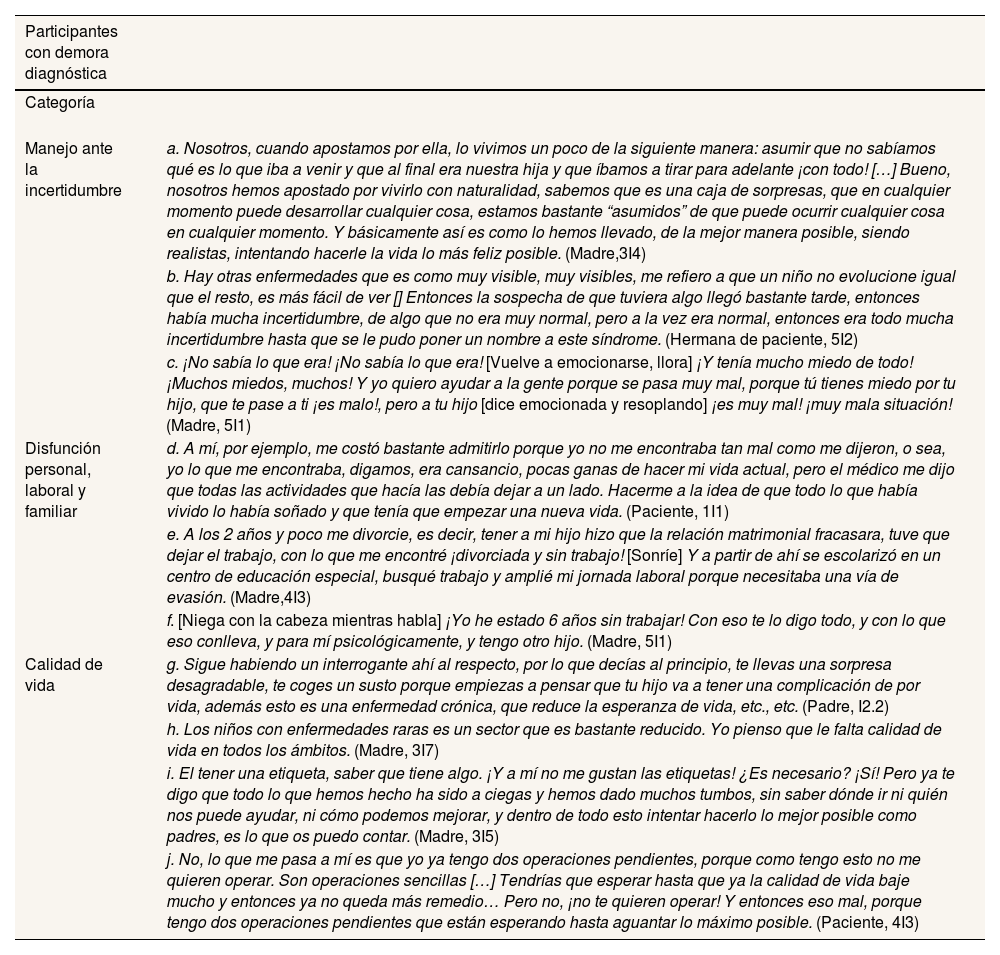
Las personas con y sin demora diagnóstica refieren vivencias y experiencias similares en torno al diagnóstico de una enfermedad rara. No obstante, se han recogido aspectos desiguales entre personas con y sin demora diagnóstica (tabla 3). Estas diferencias están relacionadas con el manejo de la incertidumbre, existiendo personas con una alta capacidad de afrontamiento (3 a), y también se asocian las diferencias al tiempo de espera y al desconocimiento (3 b) y al miedo (3 c).
Aspectos desiguales en las personas sin demora diagnóstica en relación con las personas con demora diagnóstica
| Participantes con demora diagnóstica | |
|---|---|
| Categoría | |
| Manejo ante la incertidumbre | a. Nosotros, cuando apostamos por ella, lo vivimos un poco de la siguiente manera: asumir que no sabíamos qué es lo que iba a venir y que al final era nuestra hija y que íbamos a tirar para adelante ¡con todo! […] Bueno, nosotros hemos apostado por vivirlo con naturalidad, sabemos que es una caja de sorpresas, que en cualquier momento puede desarrollar cualquier cosa, estamos bastante “asumidos” de que puede ocurrir cualquier cosa en cualquier momento. Y básicamente así es como lo hemos llevado, de la mejor manera posible, siendo realistas, intentando hacerle la vida lo más feliz posible. (Madre,3I4) |
| b. Hay otras enfermedades que es como muy visible, muy visibles, me refiero a que un niño no evolucione igual que el resto, es más fácil de ver [] Entonces la sospecha de que tuviera algo llegó bastante tarde, entonces había mucha incertidumbre, de algo que no era muy normal, pero a la vez era normal, entonces era todo mucha incertidumbre hasta que se le pudo poner un nombre a este síndrome. (Hermana de paciente, 5I2) | |
| c. ¡No sabía lo que era! ¡No sabía lo que era! [Vuelve a emocionarse, llora] ¡Y tenía mucho miedo de todo! ¡Muchos miedos, muchos! Y yo quiero ayudar a la gente porque se pasa muy mal, porque tú tienes miedo por tu hijo, que te pase a ti ¡es malo!, pero a tu hijo [dice emocionada y resoplando] ¡es muy mal! ¡muy mala situación! (Madre, 5I1) | |
| Disfunción personal, laboral y familiar | d. A mí, por ejemplo, me costó bastante admitirlo porque yo no me encontraba tan mal como me dijeron, o sea, yo lo que me encontraba, digamos, era cansancio, pocas ganas de hacer mi vida actual, pero el médico me dijo que todas las actividades que hacía las debía dejar a un lado. Hacerme a la idea de que todo lo que había vivido lo había soñado y que tenía que empezar una nueva vida. (Paciente, 1I1) |
| e. A los 2 años y poco me divorcie, es decir, tener a mi hijo hizo que la relación matrimonial fracasara, tuve que dejar el trabajo, con lo que me encontré ¡divorciada y sin trabajo! [Sonríe] Y a partir de ahí se escolarizó en un centro de educación especial, busqué trabajo y amplié mi jornada laboral porque necesitaba una vía de evasión. (Madre,4I3) | |
| f. [Niega con la cabeza mientras habla] ¡Yo he estado 6 años sin trabajar! Con eso te lo digo todo, y con lo que eso conlleva, y para mí psicológicamente, y tengo otro hijo. (Madre, 5I1) | |
| Calidad de vida | g. Sigue habiendo un interrogante ahí al respecto, por lo que decías al principio, te llevas una sorpresa desagradable, te coges un susto porque empiezas a pensar que tu hijo va a tener una complicación de por vida, además esto es una enfermedad crónica, que reduce la esperanza de vida, etc., etc. (Padre, I2.2) |
| h. Los niños con enfermedades raras es un sector que es bastante reducido. Yo pienso que le falta calidad de vida en todos los ámbitos. (Madre, 3I7) | |
| i. El tener una etiqueta, saber que tiene algo. ¡Y a mí no me gustan las etiquetas! ¿Es necesario? ¡Sí! Pero ya te digo que todo lo que hemos hecho ha sido a ciegas y hemos dado muchos tumbos, sin saber dónde ir ni quién nos puede ayudar, ni cómo podemos mejorar, y dentro de todo esto intentar hacerlo lo mejor posible como padres, es lo que os puedo contar. (Madre, 3I5) | |
| j. No, lo que me pasa a mí es que yo ya tengo dos operaciones pendientes, porque como tengo esto no me quieren operar. Son operaciones sencillas […] Tendrías que esperar hasta que ya la calidad de vida baje mucho y entonces ya no queda más remedio… Pero no, ¡no te quieren operar! Y entonces eso mal, porque tengo dos operaciones pendientes que están esperando hasta aguantar lo máximo posible. (Paciente, 4I3) |
Según manifestaron las personas participantes, las alteraciones vitales que se generan a la espera de un diagnóstico producen disfunción en diferentes ámbitos. Algunas parecen haber percibido los síntomas como leves (3 d) o similares a los síntomas de enfermedades comunes, produciendo cierto desconcierto ante la gravedad de la propia enfermedad. También porque las alteraciones y las consecuencias, según manifestaron, afectan a la vida del/de la paciente y a todo su entorno familiar, especialmente en los/las menores. Estas afectaciones repercuten directamente en el/la cuidador/a principal, generalmente las madres, produciendo incluso rupturas matrimoniales (3 e), pérdidas y renuncias en el entorno laboral, pasando por efectos en otros miembros de la familia (3 f).
Las personas con demora diagnóstica expresaron preocupación por la calidad de vida, relacionándola con la incertidumbre acerca del devenir de la propia enfermedad (3g). Según expresaron, la invisibilidad de las personas con una enfermedad rara, en especial en el caso de los/las menores (3h), incide directamente en su percepción sobre la calidad de vida.
Asimismo, la visión de los/las participantes fue que tener un diagnóstico es vital para abordar la propia enfermedad (3 i): tener una «etiqueta» es la brújula para pacientes y familias. Sin un diagnóstico ven muy difícil saber qué tratamientos y terapias son los adecuados. Además, las personas afectadas ven condicionado su bienestar físico (3 j) porque, en ellas, intervenciones comunes y sin riesgo para la población general se ralentizan, pues se han convertido en pacientes de riesgo y vulnerables.
Las personas sin demora diagnóstica destacaron como aspecto más importante el manejo adecuado de la comunicación. Estos elementos no fueron verbalizados por las personas con demora diagnóstica (tabla 4).
Aspectos desiguales en las personas sin demora diagnóstica en relación con las personas con demora diagnóstica
| Participantes sin demora diagnóstica | |
|---|---|
| Categoría | |
| Comunicación | a. Agradecemos el diagnóstico, que fue muy precoz, la verdad, pero la forma en que se nos transmitió fue fatal, ¡fue horroroso! Yo no sé en vuestro caso, pero en el nuestro, ¡horroroso! ¡Fue muy duro! [Lo dice con voz afectada] Ya no es tanto todo lo que te viene, que también hay que asimilarlo, sino la forma de comunicarlo, ¿vale? Que ahí igual sí que debería tratarse un poco con el sistema sanitario porque nosotros ni siquiera estábamos ni el papá ni la mamá. (Madre, 3I6) |
| b. Me acuerdo de que mi doctora me dio la hoja del diagnóstico cuando estaba en la sala de espera, antes de entrar. Y me dijo “cariñito”, mira, ya tenemos nombre para lo tuyo. (Paciente, 2I3) | |
| c. ¡Tu hijo no es normal! ¡Ni lo va a ser en la vida! ¡Mentalizaros ya! […] Esas palabras se te quedan grabadas a fuego. (Madre, 3I2) | |
| Manejo de la incertidumbre | d. En nuestro caso, cuando nos dieron el diagnóstico fue devastador, ¡fue horrible! Porque estábamos con un bebé que estaba todo bien, ¡sano!, que no veíamos ningún síntoma, que no veíamos nada y ¡fue devastador! Hasta que lo asimilas. Necesitas una persona ahí, que te explique un poco el proceso, porque luego ves, lees y lees que existe una cosa que se llama el «duelo del niño sano», entonces alguien ahí para tranquilizar, sobre todo al principio tienes muchas, muchas dudas y es todo muy abrumador, y esto es complicado de asumir. (Madre, 1I2) |
| e. Pues al principio ha sido muy complicado todo porque como no sabíamos lo que teníamos, no sabíamos por dónde empezar. Siempre me decían: es un síndrome diferente, ¡pero hasta descubrir eso se tardó mucho! (Paciente, 3I7) | |
| f. En nuestro caso hay incertidumbre porque, como os decía antes, el niño está bien de momento, pero hay un riesgo de que desarrolle la enfermedad, y si la desarrolla es grave por la esperanza de vida y demás. Entonces esto tambalea un poco la seguridad. De momento somos optimistas porque lleva 5 añitos y está bien, pero ya veremos con la edad. (Padre, 5I2) |
Respecto a la comunicación del diagnóstico, según recalcaron los/las participantes, tan importante es el propio diagnóstico como la manera de comunicarlo por parte del personal sanitario (4 a). La falta de sensibilidad expresada por los/las profesionales al comunicar, el uso de paternalismos (4 b) y el uso inadecuado de las palabras (4 c) han sido percibidos como un coste emocional añadido para asumir y afrontar el diagnóstico en pacientes y familiares.
Asimismo, el manejo ante la incertidumbre de un diagnóstico de enfermedad rara fue considerado por los/las participantes como un proceso complicado, incluso emocionalmente «devastador» para algunas personas. Según manifestaron, principalmente las madres, afrontar un diagnóstico de enfermedad rara en un/una hijo/a es complejo. En primer lugar, porque las familias no esperan recibir una noticia así, y también porque en algunos casos son bebés y porque no presentan sintomatología ni alteraciones visibles (4 d).
Por otro lado, entre las manifestaciones recogidas destacó la percepción individual de que el diagnóstico de la enfermedad rara se ralentiza en el tiempo. Esta percepción, expresada por los/las participantes, se produce ante la existencia de síntomas o evidencias de que algo no va bien. Tal escenario de incertidumbre es una cuestión paralizante porque no saben cómo actuar durante ese tiempo de espera (4 e).
La sensación expresada de vivir en esa situación de expectación o espera desde el inicio de los síntomas hasta la recepción de un diagnóstico es un proceso discontinuo sobrellevado entre la incerteza y la preocupación (4 f).
DiscusiónLa enfermedad y su representación en la sociedad son un tema complejo, y más aún cuando se trata de enfermedades raras14. Existen estudios15 que han cuantificado la calidad de vida, la cronicidad y la carga económica y social que producen las enfermedades raras en pacientes y cuidadores. Algunos estudios han indagado cómo se vinculan la cronicidad y la calidad de vida mediante técnicas cualitativas16. Sin embargo, tras el reciente surgimiento de la COVID-19 no hay aún investigaciones que relacionen demora, enfermedad rara y efectos de la pandemia. Paralelamente, el uso de redes y plataformas virtuales ha sido un medio utilizado para continuar desarrollando investigación cualitativa17 en situaciones con restricciones de contacto físico.
Los resultados muestran que las necesidades que presentan las personas con enfermedades raras son similares, independientemente de la demora diagnóstica. No obstante, las personas con demora diagnóstica sí manifiestan que el periodo de incertidumbre es una etapa convulsa que produce alteraciones psíquicas y emocionales graves, circunstancias compartidas también por personas con enfermedades crónicas, degenerativas o terminales. El tiempo hasta el diagnóstico es vivido como una odisea tanto por pacientes adultos como por los progenitores de pacientes menores. La fase previa al diagnóstico es un momento crucial que necesita un abordaje psicológico, habitualmente ausente.
Algunos estudios18 sugieren que la incertidumbre y la espera ante un diagnóstico, así como la correcta gestión emocional, son elementos determinantes para afrontar la enfermedad.
En este estudio se ha observado que las personas con demora diagnóstica expresaron la necesidad de sentirse «sostenidas» para sobrellevar y convivir en un escenario vital de incertidumbre. El apoyo emocional que ofrecen los grupos de pares19 o las asociaciones de pacientes ha sido ampliamente estudiado, demostrando ser clave, facilitando información, recursos y dando orientación y soporte emocional, principalmente en los inicios de la enfermedad o ante el diagnóstico. El afrontamiento de una enfermedad rara es un proceso complejo (desde el duelo hasta la aceptación) porque supone un acontecimiento inesperado que obliga a reestructurar las expectativas vitales de los/las pacientes y sus familias20.
Otros aspectos asociados al diagnóstico, como la culpabilidad, son un sentimiento recurrente, con independencia de la demora diagnóstica, ya que producen alteración de la vida cotidiana. Algunos trabajos21 destacan la incomprensión y la soledad que sienten los pacientes en esta etapa.
Existen factores que influyen en este proceso, como son el sexo y la edad22. En el caso de los/las menores, el diagnóstico produce alteraciones emocionales, laborales y relacionales en el entorno familiar, afectando más a las madres; son ellas quienes buscan información, tratamientos y especialistas para mejorar o frenar la progresión de la enfermedad de su hijo/a.
En los cuidados de hijos/as, y con especial dedicación cuando tienen una enfermedad, suelen ser mayoritariamente las mujeres las proveedoras principales de cuidados23. Esta entrega las convierte en dependientes y provoca un impacto directo en su salud física y emocional23, que discurre entre el amor y el miedo24.
Algunos trabajos25,26 han explicitado que las demandas de las familias sugieren un modelo de atención desde el sistema sociosanitario que incluya a la persona afectada, a la persona cuidadora principal y al entorno familiar, aumentando las prestaciones ofrecidas, especialmente los tratamientos de rehabilitación y los recursos para minimizar la sobrecarga que implican los cuidados.
Un aspecto que ayuda es compartir experiencias y vivencias entre iguales o en asociaciones de pacientes; es un apoyo esencial y fundamental. Estos espacios ofrecen orientación y soporte, y favorecen que las personas se sientan escuchadas y comprendidas porque hablan el mismo lenguaje, y desde la compresión colectiva desarrollan resiliencia y empoderamiento (individual) ante su propia enfermedad27.
Este estudio recogió la necesidad de apoyo (más recursos) para minimizar o corregir la disfunción vital que implica la enfermedad en los ámbitos familiar, educativo y laboral, debido a la merma en la calidad de vida que conlleva estar pendiente de un futuro incierto. Esto también ha sido reforzado por otros estudios que, aunque orientados a pacientes con cáncer, coinciden en afirmar que el entorno personal y social influye de manera determinante en la calidad de vida y en la propia percepción de la enfermedad28.
Una autopercepción positiva de la enfermedad influye en el autocuidado y en el cumplimiento terapéutico29. Asimismo, produce efectos positivos en las relaciones personales con amistades y familiares, y también con los/las profesionales sanitarios30.
Las personas sin demora diagnóstica manifestaron la importancia de recibir ayuda especializada para afrontar el diagnóstico, haciendo mención a la necesidad de una adecuada comunicación entre pacientes y profesionales.
Otros estudios ya han señalado la necesidad de una adecuada comunicación entre médico y paciente, mostrando los beneficios de esta comunicación bidireccional y toma de decisiones en un proceso más horizontal y participativo. Es posible que el desconocimiento de las enfermedades raras produzca relaciones asimétricas y marcadamente jerarquizadas y paternalistas entre médico y paciente, pese a ser un modelo de atención en decadencia31. Priorizar al paciente experto32, aunque es un modelo implementado principalmente en enfermedades crónicas más frecuentes, como la diabetes33, tiene una gran potencialidad para pacientes con enfermedades raras. Este modelo ha sido aplicado en la esclerosis múltiple34 y ha demostrado beneficios en la calidad de vida.
Nuestro estudio exploró parcialmente las consecuencias que la COVID-19 había podido tener. Pese a lo esperado, no se encontraron diferencias entre las personas con y sin demora diagnóstica respecto a los efectos de la COVID-19. Ambos grupos destacaron, en relación con los efectos de la COVID-19, la teleasistencia médica, los retrasos en los tratamientos e intervenciones, y el mayor espaciamiento temporal en el seguimiento médico. No manifestaron sentirse desatendidos en su enfermedad, tuvieron una percepción del riesgo similar al resto de la población y no por tener una enfermedad rara se sintieron más vulnerables.
Algunos estudios35 en población general sin enfermedad han conseguido evaluar las percepciones sobre los efectos de la COVID-19. Otros estudios han abordado los efectos de la pandemia en pacientes con enfermedades raras, pero asociados a las repercusiones producidas en el desarrollo de ensayos clínicos. Cabría explorar en futuros estudios si la COVID-19ha sido un factor determinante que ha aumentado el tiempo hasta el diagnóstico de enfermedades raras.
Respecto a las limitaciones, cabe mencionar que la entrevista grupal online, aunque es una técnica que ha mostrado su utilidad en las circunstancias en que se desarrolló este proyecto, posiblemente haya supuesto una limitación debido a la brecha digital; no obstante, ha constatado su gran valor para la recogida de información, si bien presenta debilidades. En particular, y probablemente inevitable, se produjo un sesgo de género debido al papel de cuidadoras que ejercen mayoritariamente las mujeres. Asimismo, el sesgo de recuerdo era difícilmente evitable debido a la naturaleza del fenómeno estudiado, puesto que es muy difícil identificar casos en el momento previo al diagnóstico.
ConclusionesEs necesario afrontar mejoras en el sistema sanitario para dar cobertura y facilitar los recursos de atención psicológica para las personas con enfermedades raras, independientemente del tiempo de demora que se produzca hasta el diagnóstico. Igualmente hay que favorecer la asistencia psicológica, también en otros miembros de la familia, considerando con especial atención a las mujeres cuidadoras.
Abordar las vivencias y las experiencias ante el diagnóstico de una enfermedad rara con una mirada global es una cuestión de equidad y justicia social con las personas que las sufren, permitiendo visibilizar una realidad poco explorada cuyas necesidades derivadas merecen ser escuchadas.
Disponibilidad de bases de datos y material para réplicaLas transcripciones están a disposición de quienes las requieran solicitándolas a la autora para correspondencia.
El diagnóstico de una enfermedad rara es una experiencia abrumadora para el paciente, y también para los progenitores cuando hay un/a menor afectado/a. Este acontecimiento trunca las perspectivas vitales de la persona afectada y de su entorno familiar, siendo especialmente angustioso si existe una demora en el diagnóstico.
¿Qué añade el estudio realizado a la literatura?Las entrevistas grupales online han permitido visibilizar la experiencia personal y familiar ante el diagnóstico de una enfermedad rara, y dar voz y mostrar las vivencias de estas personas ante una pandemia.
¿Cuáles son las implicaciones de los resultados obtenidos?Ante la falta de atención psicológica en el momento del diagnóstico, se pone de manifiesto que hay que promover protocolos de atención integral para dar cobertura y facilitar el acceso a la salud mental, tanto para estas personas como para sus familias.
Jorge Marcos Marcos.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaO. Zurriaga diseñó el proyecto. L. Páramo-Rodríguez y O. Zurriaga dispusieron los medios y participaron activamente como moderadores en las entrevistas grupales. C. Cavero-Carbonell, S. Guardiola Villaroig y A. López Maside validaron los resultados obtenidos en el análisis de contenido. L. Páramo-Rodríguez redactó el primer borrador del manuscrito y O. Zurriaga lo revisó. M.E. González Sanjuán realizó una revisión con importantes contribuciones en el aspecto metodológico. Todas las personas firmantes aportaron ideas para la redacción de este manuscrito, realizando aportaciones significativas y contribuyendo con su bagaje intelectual a la redacción final del artículo. Asimismo, todas participaron en la revisión y dieron su consentimiento y aprobación a la versión final enviada.
AgradecimientosA todas las personas que han participado en esta experiencia online. Gracias por vuestro tiempo y por vuestra historia.
Financiación«PI18/01290», financiado por Instituto de Salud Carlos III (ISCIII) y cofinanciado por la Unión Europea.
Conflictos de interesesNinguno.