Evaluar el coste-efectividad de diferentes estrategias de vacunación universal infantil frente a la hepatitis A en España.
MétodoA partir de un modelo dinámico y un árbol de decisión, se realizó un análisis de coste-efectividad para comparar tres estrategias de vacunación frente a la hepatitis A: no vacunación y vacunación universal infantil con una y dos dosis. La perspectiva del estudio escogida fue la del Sistema Nacional de Salud (SNS) y se consideró como horizonte temporal toda la vida del paciente. Tanto los costes como los efectos se descontaron al 3% anual. Los resultados en salud se midieron en años de vida ajustados por calidad (AVAC) y la medida de coste-efectividad utilizada es la razón de coste-efectividad incremental (RCEI). Además, se llevaron a cabo análisis de sensibilidad determinísticos por escenarios.
ResultadosEn el caso particular de España, con baja endemicidad de hepatitis A, las diferencias en resultados en salud entre las distintas estrategias de vacunación (con una o dos dosis) y la no vacunación son prácticamente inexistentes, en términos de AVAC. Además, las RCEI obtenidas son elevadas, superando los límites establecidos de disposición a pagar obtenidos en España (22.000-25.000 €/AVAC). El análisis de sensibilidad determinístico muestra que los resultados son sensibles a las variaciones de los parámetros clave, aunque en ningún caso resultan coste-efectivos.
ConclusionesLa vacunación universal infantil frente a la hepatitis A no sería una opción coste-efectiva desde la perspectiva del SNS en España en la actualidad.
To evaluate the cost-effectiveness of infant universal vaccination against hepatitis A in Spain.
MethodUsing a dynamic model and decision tree model, a cost-effectiveness analysis was performed to compare three vaccination strategies against hepatitis A: non-vaccination strategy versus universal childhood vaccination of hepatitis A with one or two doses. The perspective of the study was that of the National Health System (NHS) and a lifetime horizon was considered. Both costs and effects were discounted at 3% per year. Health outcomes were measured in terms of quality adjusted life years (QALY) and the cost-effectiveness measure used was the incremental cost-effectiveness ratio (ICER). In addition, deterministic sensitivity analysis by scenarios was performed.
ResultsIn the particular case of Spain, with low endemicity for hepatitis A, the difference in health outcomes between vaccination strategies (with 1 or 2 doses) and non-vaccination are practically non-existent, terms of QALY. In addition, the ICER obtained is high, exceeding the limits of willingness to pay from Spain (€22,000–25,000/QALY). The deterministic sensitivity analysis showed that the results are sensitive to the variations of the key parameters, although in no case the vaccination strategies are cost-effective.
ConclusionsUniversal infant vaccination strategy against hepatitis A would not be a cost-effective option from the NHS perspective in Spain.
La hepatitis A es una infección vírica del hígado principalmente transmitida por vía oral-fecal. En todo el mundo se producen anualmente más de 100 millones de infecciones y 15.000 muertes asociadas con el virus de la hepatitis A1. A pesar de que presenta mayor incidencia en países con malas condiciones higiénico-sanitarias2, en los últimos años se ha incrementado el número de casos principalmente entre la población masculina adulta y entre los hombres que tienen sexo con hombres3 en países de la Unión Europea, incluido España. Aunque hasta el último tercio del siglo pasado la endemicidad de la hepatitis A era mayor, en la actualidad España es un país de baja endemicidad. Como resultado, el porcentaje de personas susceptibles de contraer el virus ha aumentado con el paso de los años, siendo mayor la proporción de susceptibles a medida que disminuye la edad. Por tanto, es de esperar que en un futuro la proporción de susceptibles que alcancen edades en las que las consecuencias de la hepatitis A sean más graves será mayor, lo que podría derivar en un incremento de la carga de enfermedad4. Aunque la estrategia de vacunación frente a la hepatitis A consiste en la inmunización selectiva de grupos de riesgo, tal como recomienda la Organización Mundial de la Salud (OMS)5, tanto en Cataluña como en Ceuta y Melilla se ha incorporado al calendario vacunal infantil6. Estas políticas de salud pública que afectan al conjunto de la población deberían fundamentarse en evidencias robustas de efectividad, seguridad y coste-efectividad7.
Las evaluaciones económicas basadas en simulaciones de programas de vacunación se pueden realizar mediante modelos estáticos o dinámicos8. La ventaja de los primeros radica en su mayor sencillez y menor coste computacional. Sin embargo, no tienen en cuenta los efectos indirectos de la vacunación al reducirse el número de individuos capaces de transmitir la infección. Por tanto, los modelos estáticos podrían infravalorar el impacto de los programas de vacunación, afectando a los resultados de los estudios de coste-efectividad. La International Society for Pharmacoeconomics and Outcomes Research (ISPOR) recomienda el uso de modelos dinámicos para simular aquellas intervenciones que tienen un impacto directo en la transmisión de la enfermedad9.
Por ello, en este trabajo se presenta un modelo económico de carácter dinámico con la finalidad de evaluar si la introducción de un programa de vacunación universal infantil frente a la hepatitis A en todo el territorio español es una opción coste-efectiva desde la perspectiva del Sistema Nacional de Salud (SNS).
MétodoSe llevó a cabo un análisis de coste-efectividad a partir de un modelo dinámico y un árbol de decisión que comparó tres estrategias de vacunación frente a la hepatitis A: 1) no vacunación; 2) vacunación universal infantil con una dosis; 3) vacunación universal infantil con dos dosis con una separación de 6 meses entre ellas. Se ha asumido que la vacuna se administra a todos los niños al cumplir 1 año de edad. La perspectiva del análisis fue la del SNS, por lo que se tuvieron en cuenta los costes directos sanitarios. La efectividad de cada estrategia se midió según el número de casos de hepatitis A evitados por la implantación de la vacunación. Los resultados en salud se midieron en términos de años de vida ajustados por calidad (AVAC). Tanto los costes como los efectos se descontaron al 3% anual10 y se consideró como horizonte temporal toda la vida del paciente. La medida de coste-efectividad utilizada para la presentación de los resultados es la razón de coste-efectividad incremental (RCEI). Una estrategia se considera coste-efectiva frente a otra si la RCEI obtenida es inferior al valor de disposición a pagar que haya establecido el financiador por cada AVAC ganado (en España, este valor se encuentra entre 22.000 y 25.000 €)11. Se estimó un caso base, utilizando los valores esperados de los parámetros del modelo, y se realizaron análisis de sensibilidad determinísticos mediante escenarios para comprobar la robustez del modelo.
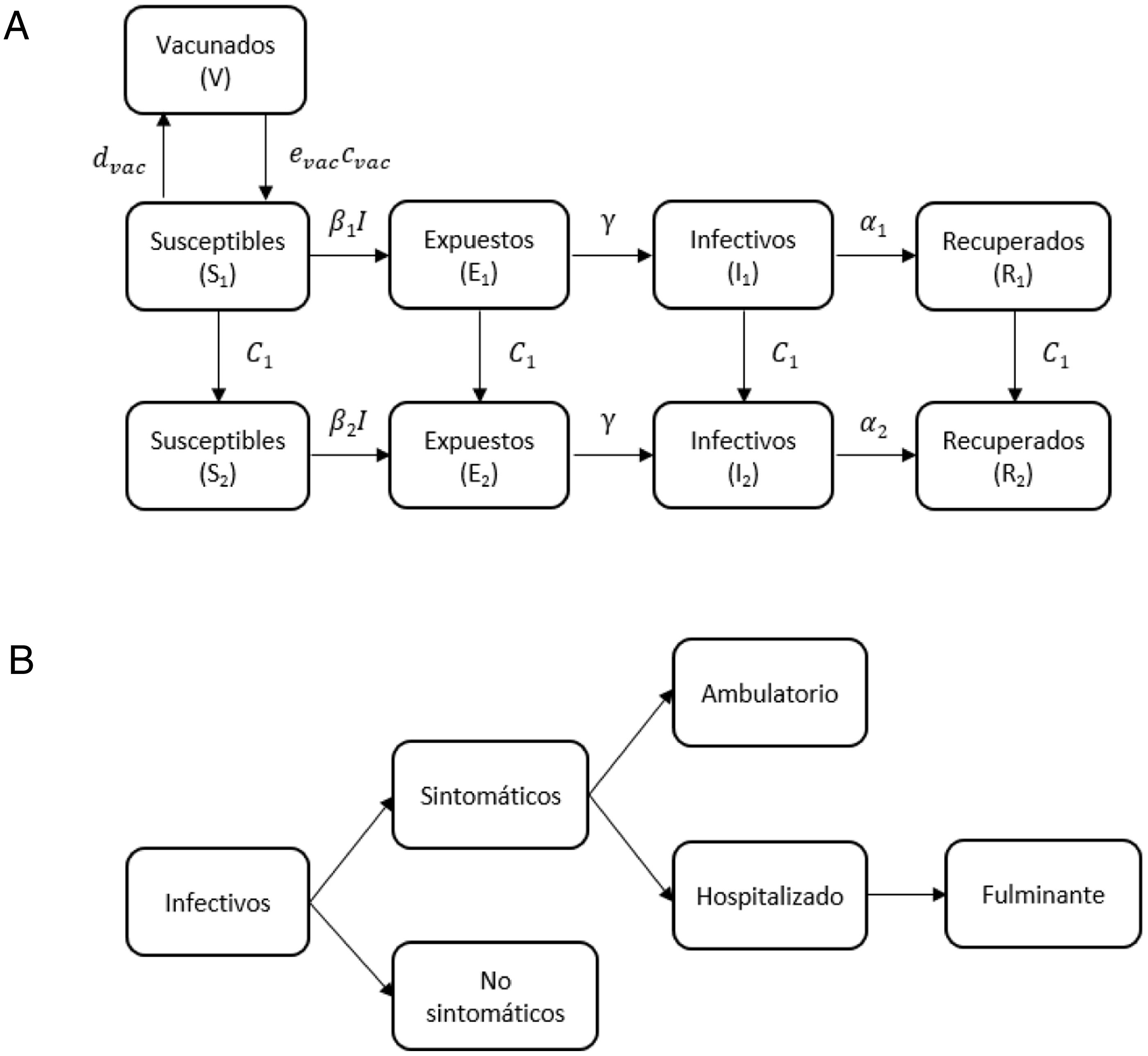
Estructura del modeloSe desarrolló un modelo dinámico determinístico SEIRV, en el que la población se divide en los siguientes estados epidemiológicos mutuamente excluyentes:
- 1.
Susceptibles (S): individuos sanos que pueden ser infectados.
- 2.
Expuestos (E): personas que han sido infectadas y que se encuentran en el periodo de incubación sin mostrar síntomas y sin capacidad de infectar a otras personas.
- 3.
Infectivos (I): individuos infectados capaces de transmitir la enfermedad.
- 4.
Recuperados (R): personas que han superado la enfermedad y no están en condiciones de transmitirla. Los individuos que entran en este estado son inmunes de por vida debido a las características de la hepatitis A.
- 5.
Vacunados (V): individuos vacunados que están protegidos frente a la enfermedad hasta que el efecto de la vacuna se desvanezca con el tiempo.
Estos estados epidemiológicos se subdividen a su vez en dos grupos de edad: la población de menores de 1 año y la población a partir de 1 año de edad. Se han utilizado solo dos grupos debido al alto coste computacional de este tipo de modelos. Además, se ha elegido separar la población entre menores y mayores de 1 año para poder hacer el seguimiento entre los individuos que todavía no se pueden vacunar y los que sí.
Dadas las características de la hepatitis A, para modelar su evolución se utilizaron ciclos semanales. Se ha asumido que la población es estacionaria (46,5 millones de personas12) y que el número de nacimientos está compensado por el de fallecimientos no relacionados con la hepatitis A.
Como puede verse en la figura 1 A, los individuos que se encuentran en el estado S pueden mantenerse en dicho estado o evolucionar hacia el estado E si han sido infectados. Una vez en el estado E, tras un periodo de latencia, los individuos pasarán al estado I, en el que permanecerán durante el periodo de recuperación. Tras este periodo entrarán en el estado R, en el que adquirirán inmunidad de por vida. Los niños que son vacunados pasarán del estado S al estado V, en el que permanecerán un tiempo determinado igual a la duración del efecto de la vacuna, momento en el cual volverán al estado S. Desde cualquier estado y en cualquier momento, un individuo puede pasar al estado de muerte no relacionada con la enfermedad.
La dinámica descrita se ha modelizado mediante el uso de sistemas de ecuaciones en diferencias finitas. Estos sistemas se pueden consultar en el material suplementario de este artículo (Anexo online). El modelo se implementó utilizando el lenguaje de programación Python v3.7.
Para cuantificar los recursos sanitarios consumidos por los enfermos de hepatitis A se utilizó un árbol de decisión para clasificar entre casos asintomáticos y sintomáticos (fig. 1 B). Los individuos sintomáticos pueden requerir hospitalización o pueden ser tratados de manera ambulatoria. Los pacientes hospitalizados pueden empeorar hacia el estado de hepatitis A fulminante, en el que se requiere un trasplante de hígado.
Parámetros- 1)
Incidencia y seroprevalencia
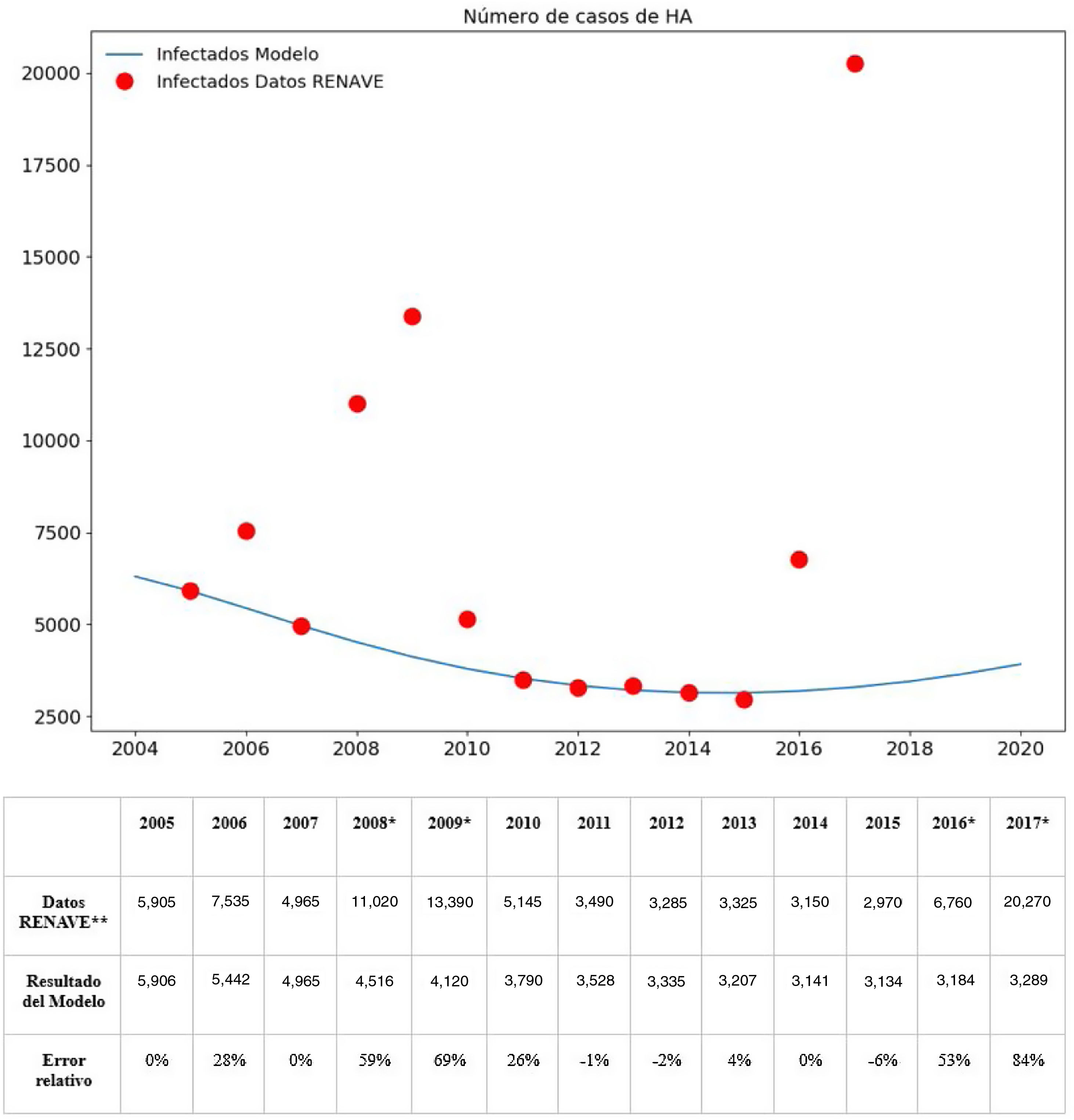
La incidencia de la hepatitis A en España se obtuvo de los informes de la Red Nacional de Vigilancia Epidemiológica (RENAVE)13; para este estudio se han utilizado los datos publicados de 2005 a 201713. Sin embargo, dado que en los periodos 2008-2009 y 2016-2017 el número de infectados notificado por la RENAVE es bastante superior al informado en otros años, no se ha utilizado la incidencia de dichos años para la realización del ajuste del modelo dinámico. El aumento del número de infectados en los años descartados está relacionado con eventos puntuales, tales como brotes asociados con el consumo de coquinas importadas de Perú y brotes producidos en hombres que tienen sexo con hombres en regiones concretas de España, y que por tanto no tienen que ver con el curso normal de la enfermedad en nuestro país. Estos datos se pueden consultar en la figura 2.
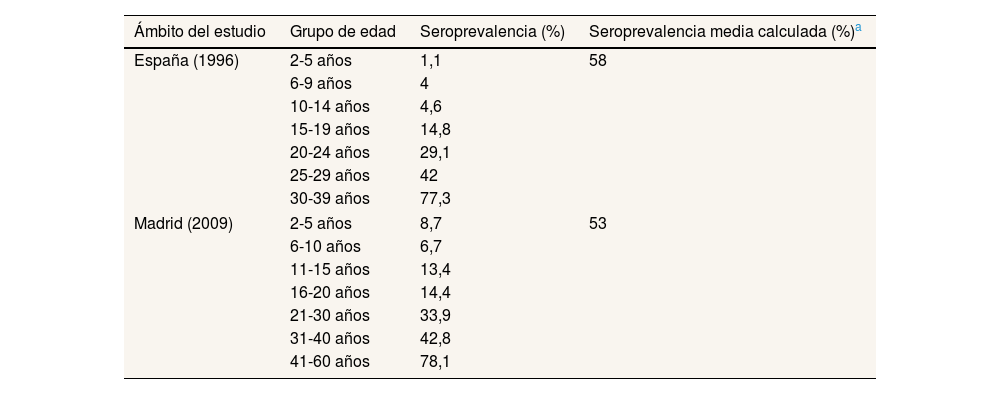
El último estudio sobre la seroprevalencia de la hepatitis A en España es de 199614, por lo que, además de este, se utilizaron los resultados del estudio de seroprevalencia realizado en Madrid publicado en 200915 (tabla 1).
Seroprevalencia de la hepatitis A en estudios realizados en España
| Ámbito del estudio | Grupo de edad | Seroprevalencia (%) | Seroprevalencia media calculada (%)a |
|---|---|---|---|
| España (1996) | 2-5 años | 1,1 | 58 |
| 6-9 años | 4 | ||
| 10-14 años | 4,6 | ||
| 15-19 años | 14,8 | ||
| 20-24 años | 29,1 | ||
| 25-29 años | 42 | ||
| 30-39 años | 77,3 | ||
| Madrid (2009) | 2-5 años | 8,7 | 53 |
| 6-10 años | 6,7 | ||
| 11-15 años | 13,4 | ||
| 16-20 años | 14,4 | ||
| 21-30 años | 33,9 | ||
| 31-40 años | 42,8 | ||
| 41-60 años | 78,1 | ||
Seroprevalencia estimada para individuos de entre 1 y 100 años de edad. Para obtener el valor hasta los 100 años de edad se asumió que el número de seroprevalentes crece de manera lineal desde el último dato disponible en cada uno de los estudios hasta los 100 años, cuando se asume que el número de seroprevalentes sería del 100%.
Actualmente en España no se tiene información sobre el número de casos no informados (ya sea porque son asintomáticos o porque no se informa a la autoridad correspondiente). Este valor varía en la literatura entre 1,5 y 14, según el país16,17. Por tanto, en el modelo se multiplicaron los valores de la incidencia española por 5 acorde con el valor publicado para Alemania18, país con un nivel de endemicidad de hepatitis A similar al de España, y se incluyeron los valores mínimo y máximo de este parámetro en el análisis de sensibilidad determinístico para valorar su influencia en los resultados.
- 2)
Tasa efectiva de contagio
Todos los parámetros del modelo son conocidos por la literatura, excepto la tasa efectiva de contagio, que se define como el número medio de contactos necesarios para que un infectivo pueda transmitir la enfermedad. Esta tasa se determina mediante el calibrado del modelo y, para ello, se utilizó el algoritmo de minimización Random Particle Swarm Optimization19 con el fin de ajustar el modelo a los datos de incidencia y de seroprevalencia españoles. Una vez estimado dicho parámetro, se procedió a resolver los sistemas de ecuaciones para las diferentes estrategias de vacunación. Los parámetros y las ecuaciones pueden consultarse en el material suplementario (Anexo online).
- 3)
Duración del efecto de la vacuna
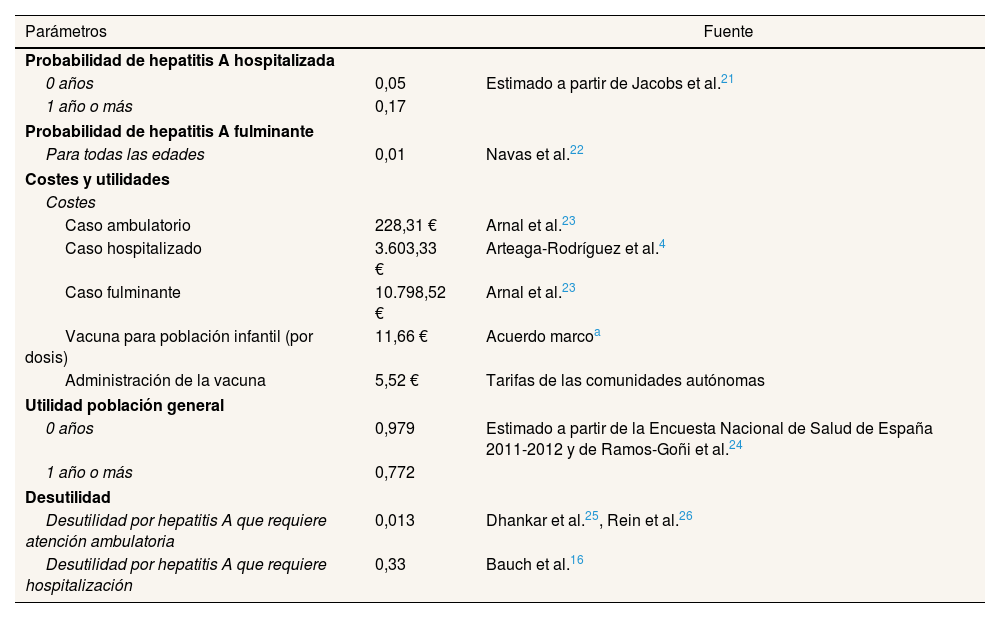
Teniendo en cuenta los resultados publicados por Ott et al.20, para el caso base del presente estudio se ha considerado que la duración del efecto de la vacuna es de 10 años para la estrategia de una dosis y de 14 años para la de dos dosis (tabla 2).
- 4)
Probabilidad de complicaciones en casos sintomáticos
Parámetros utilizados para el modelo dinámico
| Parámetros | Fuente | |
|---|---|---|
| Probabilidad de hepatitis A hospitalizada | ||
| 0 años | 0,05 | Estimado a partir de Jacobs et al.21 |
| 1 año o más | 0,17 | |
| Probabilidad de hepatitis A fulminante | ||
| Para todas las edades | 0,01 | Navas et al.22 |
| Costes y utilidades | ||
| Costes | ||
| Caso ambulatorio | 228,31 € | Arnal et al.23 |
| Caso hospitalizado | 3.603,33 € | Arteaga-Rodríguez et al.4 |
| Caso fulminante | 10.798,52 € | Arnal et al.23 |
| Vacuna para población infantil (por dosis) | 11,66 € | Acuerdo marcoa |
| Administración de la vacuna | 5,52 € | Tarifas de las comunidades autónomas |
| Utilidad población general | ||
| 0 años | 0,979 | Estimado a partir de la Encuesta Nacional de Salud de España 2011-2012 y de Ramos-Goñi et al.24 |
| 1 año o más | 0,772 | |
| Desutilidad | ||
| Desutilidad por hepatitis A que requiere atención ambulatoria | 0,013 | Dhankar et al.25, Rein et al.26 |
| Desutilidad por hepatitis A que requiere hospitalización | 0,33 | Bauch et al.16 |
Para estimar el número de casos sintomáticos se dividió el número de infectivos por el número de casos no informados. La probabilidad de que un caso sintomático termine en hospitalización se estimó a partir de Jacobs et al.21. El modelo asume que los casos sintomáticos no hospitalizados son tratados de manera ambulatoria.
Costes unitarios y utilidadesLos costes unitarios se expresan en euros de 2018 tras haber aplicado el índice de precios al consumo correspondiente (tabla 2).
Para el cálculo de las utilidades de la población general española se extrajeron los datos individuales de la Encuesta Nacional de Salud de 201227, en la que se utilizó el cuestionario EQ5D-5L, y se les aplicó el algoritmo de Ramos-Goñi et al.24. Las desutilidades asociadas a cada estado de la enfermedad se extrajeron de la literatura (tabla 2).
Análisis de sensibilidadPara evaluar la incertidumbre del modelo dinámico se realizó un análisis de sensibilidad determinístico a través de escenarios en los que se ha evaluado la influencia de los parámetros clave sobre los resultados del modelo. Estos parámetros fueron los relacionados con el precio, la duración y la efectividad de la vacuna, así como la desutilidad asociada a cada uno de los estados del modelo.
Validación del modelo dinámicoLa figura 2 muestra el número de infectados obtenidos con el modelo dinámico junto con los datos reales de incidencia. El modelo reproduce la evolución general de los infectados, aunque no es capaz de reproducir los eventos de mayor incidencia, como los de 2008-2009 y 2016-2017 que, como ya se mencionó, están relacionados con situaciones concretas. El coeficiente de correlación entre el número de infectados reales y el modelado es 0,89 cuando no se tienen en cuenta los valores de los años 2008-2009 y 2016-2017. El porcentaje medio de personas en el estado recuperado obtenido con el modelo entre los años 2005 y 2017 es del 58%, valor que no dista mucho de los obtenidos por los estudios de seroprevalencia españoles más recientes (tabla 1).
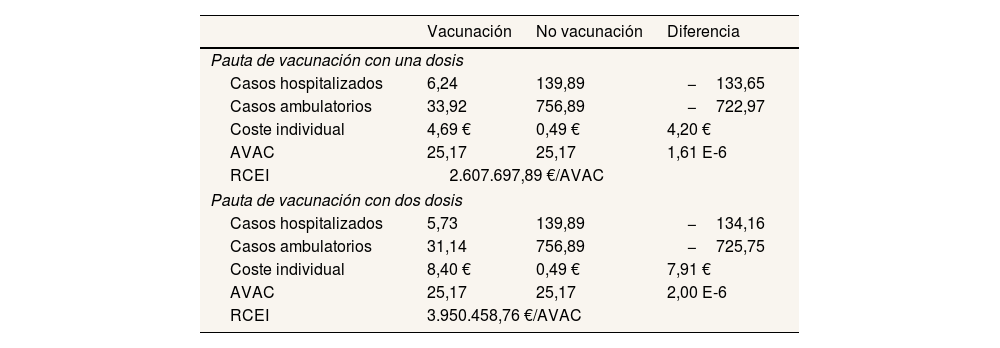
ResultadosCaso baseLos resultados epidemiológicos del modelo muestran que la introducción de la vacunación infantil frente a la hepatitis A supondría una reducción de 133 casos de hepatitis A hospitalizados y de 722 casos ambulatorios con la pauta de una dosis (tabla 3). La vacunación con dos dosis no supondría una reducción mucho mayor que la que se consigue con una sola dosis (134 casos hospitalizados y 725 ambulatorios).
Resultados del caso base
| Vacunación | No vacunación | Diferencia | |
|---|---|---|---|
| Pauta de vacunación con una dosis | |||
| Casos hospitalizados | 6,24 | 139,89 | −133,65 |
| Casos ambulatorios | 33,92 | 756,89 | −722,97 |
| Coste individual | 4,69 € | 0,49 € | 4,20 € |
| AVAC | 25,17 | 25,17 | 1,61 E-6 |
| RCEI | 2.607.697,89 €/AVAC | ||
| Pauta de vacunación con dos dosis | |||
| Casos hospitalizados | 5,73 | 139,89 | −134,16 |
| Casos ambulatorios | 31,14 | 756,89 | −725,75 |
| Coste individual | 8,40 € | 0,49 € | 7,91 € |
| AVAC | 25,17 | 25,17 | 2,00 E-6 |
| RCEI | 3.950.458,76 €/AVAC | ||
AVAC: años de vida ajustados por calidad; RCEI: razón de coste-efectividad incremental.
El coste promedio por individuo es de 0,49 €, 4,69 € y 8,40 € para las estrategias de no vacunar, vacunar con una dosis y vacunar con dos dosis, respectivamente (tabla 3). Las ganancias netas en AVAC de las estrategias de vacunación en comparación con la no vacunación son de 1,61 E-6 para la comparación entre una dosis y no vacunar y de 2,00 E-6 para dos dosis frente a no vacunar. Esta pequeña diferencia hace que se obtengan RCEI elevadas para todas las estrategias, por encima del umbral de disposición a pagar de referencia de 25.000 €/AVAC11 (tabla 3). Por tanto, ninguna de las estrategias de vacunación consideradas resulta coste-efectiva frente a la no vacunación desde la perspectiva del SNS.
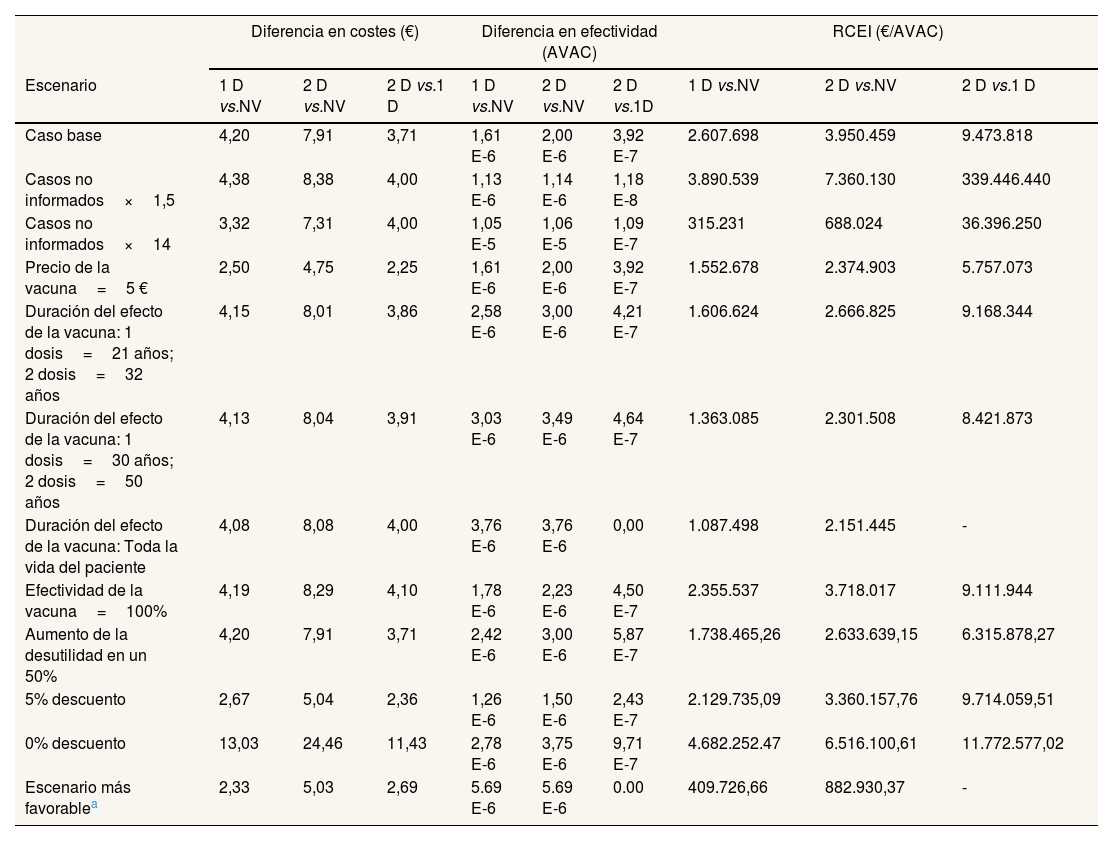
Análisis de sensibilidadCon respecto al análisis de sensibilidad determinístico por escenarios, los resultados obtenidos muestran que la variación de los parámetros clave influye en el valor de la RCEI, aunque en ningún caso las estrategias de vacunación resultan coste-efectivas (tabla 4). Si suponemos el escenario más favorable para la vacunación, esto es, el precio de la vacuna no superior a 5 € por dosis, la duración del efecto de hasta toda la vida del paciente con una efectividad del 100% y un aumento de la desutilidad de los pacientes con hepatitis A en un 50%, se obtiene una RCEI de 409.726,66 €/AVAC y de 882.930,37 €/AVAC para las estrategias de una y dos dosis respectivamente, que aunque son inferiores que las que resultan en el caso base se siguen alejando del umbral de disposición a pagar de referencia (tabla 4).
Resultados de los análisis determinísticos por escenarios
| Diferencia en costes (€) | Diferencia en efectividad (AVAC) | RCEI (€/AVAC) | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Escenario | 1 D vs.NV | 2 D vs.NV | 2 D vs.1 D | 1 D vs.NV | 2 D vs.NV | 2 D vs.1D | 1 D vs.NV | 2 D vs.NV | 2 D vs.1 D |
| Caso base | 4,20 | 7,91 | 3,71 | 1,61 E-6 | 2,00 E-6 | 3,92 E-7 | 2.607.698 | 3.950.459 | 9.473.818 |
| Casos no informados×1,5 | 4,38 | 8,38 | 4,00 | 1,13 E-6 | 1,14 E-6 | 1,18 E-8 | 3.890.539 | 7.360.130 | 339.446.440 |
| Casos no informados×14 | 3,32 | 7,31 | 4,00 | 1,05 E-5 | 1,06 E-5 | 1,09 E-7 | 315.231 | 688.024 | 36.396.250 |
| Precio de la vacuna=5 € | 2,50 | 4,75 | 2,25 | 1,61 E-6 | 2,00 E-6 | 3,92 E-7 | 1.552.678 | 2.374.903 | 5.757.073 |
| Duración del efecto de la vacuna: 1 dosis=21 años; 2 dosis=32 años | 4,15 | 8,01 | 3,86 | 2,58 E-6 | 3,00 E-6 | 4,21 E-7 | 1.606.624 | 2.666.825 | 9.168.344 |
| Duración del efecto de la vacuna: 1 dosis=30 años; 2 dosis=50 años | 4,13 | 8,04 | 3,91 | 3,03 E-6 | 3,49 E-6 | 4,64 E-7 | 1.363.085 | 2.301.508 | 8.421.873 |
| Duración del efecto de la vacuna: Toda la vida del paciente | 4,08 | 8,08 | 4,00 | 3,76 E-6 | 3,76 E-6 | 0,00 | 1.087.498 | 2.151.445 | - |
| Efectividad de la vacuna=100% | 4,19 | 8,29 | 4,10 | 1,78 E-6 | 2,23 E-6 | 4,50 E-7 | 2.355.537 | 3.718.017 | 9.111.944 |
| Aumento de la desutilidad en un 50% | 4,20 | 7,91 | 3,71 | 2,42 E-6 | 3,00 E-6 | 5,87 E-7 | 1.738.465,26 | 2.633.639,15 | 6.315.878,27 |
| 5% descuento | 2,67 | 5,04 | 2,36 | 1,26 E-6 | 1,50 E-6 | 2,43 E-7 | 2.129.735,09 | 3.360.157,76 | 9.714.059,51 |
| 0% descuento | 13,03 | 24,46 | 11,43 | 2,78 E-6 | 3,75 E-6 | 9,71 E-7 | 4.682.252.47 | 6.516.100,61 | 11.772.577,02 |
| Escenario más favorablea | 2,33 | 5,03 | 2,69 | 5.69 E-6 | 5.69 E-6 | 0.00 | 409.726,66 | 882.930,37 | - |
AVAC: años de vida ajustados por calidad; 1 D: 1 dosis; 2 D: 2 dosis; NV: no vacuna; RCEI: ratio coste-efectividad incremental.
La evaluación económica pretende contribuir a la sostenibilidad y la solvencia de los sistemas sanitarios, especialmente al informar sobre la posible financiación, con fondos públicos, de intervenciones que se aplican sobre el conjunto de la población sana con una finalidad preventiva28. En el caso concreto de la evaluación económica de programas de vacunación se utilizan diferentes tipos de modelos matemáticos, predominando en la literatura los modelos estáticos sobre los dinámicos29. La diferencia más importante entre estos dos tipos de modelos radica en que, en general, los modelos estáticos asumen que la fuerza de infección (la probabilidad de que una persona susceptible de contraer una enfermedad adquiera dicha enfermedad) es constante a lo largo del tiempo, no teniendo en consideración que el número de personas que son capaces de transmitir o contraer la enfermedad puede variar con el tiempo a consecuencia del fenómeno favorable de «protección comunitaria» indirecta. Es posible que la predominancia de los modelos estáticos se explique por su mayor sencillez y menor coste computacional. Más recientemente, el aumento de la capacidad de cálculo de los ordenadores y de la experiencia investigadora contribuyen a explicar la emergencia del uso de modelos dinámicos en la evaluación de vacunas29. A este cambio también puede haber contribuido la reciente recomendación del ISPOR sobre el uso de modelos dinámicos para simular las intervenciones con impacto directo en la transmisión de una enfermedad, como ocurre con la vacunación universal infantil frente a la hepatitis A9.
Los resultados del análisis de coste-efectividad que aquí se presentan muestran que las estrategias de vacunación infantil frente a la hepatitis A no son coste-efectivas en España desde la perspectiva del SNS. Estos resultados se explican tanto por la baja incidencia de hepatitis A en España como por la baja frecuencia de complicaciones graves1.
Los resultados de este estudio están sujetos a una serie de limitaciones condicionadas por los supuestos utilizados. En primer lugar, para poner límites al alto coste computacional de los modelos dinámicos consideramos únicamente dos grupos de edad. Al no considerar un mayor número de grupos de edad, las características de los parámetros que dependen de la edad del individuo podrían verse diluidas, afectando así a los resultados. Además, ante la ausencia de datos sobre el número de casos de hepatitis A no declarados en España, se ha asumido que el número de infectados reales es igual al número de declarados multiplicado por 5, basándonos en los datos publicados en Alemania, que es el país con un contexto más similar al español de entre los que disponen de información sobre casos no informados de hepatitis A. Por último, cabe mencionar que como solo existe una publicación sobre seroprevalencia de hepatitis A para todo el territorio español, del año 1996, para el ajuste del modelo se han utilizado los datos más recientemente publicados en 2009 sobre seroprevalencia en Madrid, asumiendo que son extrapolables a todas las regiones de España.
Los resultados obtenidos en el presente estudio se asemejan a los de otras evaluaciones económicas realizadas sobre la vacunación frente a la hepatitis A en países con niveles de endemicidad similares al de España16,23,30–32. El estudio de Arnal et al.23, que se llevó a cabo en un momento en el que España contaba con un nivel más alto de infecciones por hepatitis A (endemicidad intermedia), estimó mediante un modelo de Markov el coste por caso evitado de hepatitis A al aplicar estrategias de inmunización. A pesar de la mayor endemicidad de la época del estudio y del diferente abordaje metodológico, la estrategia masiva de inmunización tampoco resultó una alternativa coste-efectiva23. El estudio alemán de Diel et al.32 también evaluó la vacunación universal infantil frente a la hepatitis A mediante un modelo dinámico utilizando un horizonte temporal relativamente corto (30 años). A pesar de esta diferencia, sus resultados indican que cualquier programa de vacunación infantil de carácter masivo (con dos o tres dosis de la vacuna) no sería una opción coste-efectiva en Alemania.
A diferencia de la mayoría de las evaluaciones económicas publicadas sobre programas de vacunación frente a la hepatitis A, nuestro estudio contribuye a la tendencia más reciente, y aún emergente, de hacer uso de modelos dinámicos29 para capturar tanto el efecto directo como el efecto indirecto (protección comunitaria) de las estrategias de vacunación poblacional8.
Las diferencias internacionales observadas en la endemicidad de la hepatitis A se explican por las condiciones sanitarias, el desarrollo socioeconómico y la disponibilidad de vacunas en cada país. La baja endemicidad en los países desarrollados, como España, incrementa progresivamente la susceptibilidad a los brotes de hepatitis A. En este tipo de escenarios, la OMS recomienda evaluar las estrategias de vacunación de grupos de alto riesgo para asegurar la protección de la salud de forma coste-efectiva, sin recomendar la adopción de programas de vacunación masiva en la infancia5.
En conclusión, por las características epidemiológicas actuales de la hepatitis A en España, la financiación de una estrategia de vacunación universal infantil frente a esta enfermedad no es coste-efectiva. Sin embargo, además de la efectividad, la seguridad y el coste-efectividad, la toma de decisiones de políticas sanitarias públicas que afectan al conjunto de la población pueden requerir información sobre otros elementos de contexto para que el proceso mejore en justicia y legitimidad33. No está explorado el modo en que este cambio de paradigma que incorpora los valores en el proceso de evaluación e implica a las partes interesadas podría adaptarse al caso de las estrategias de vacunación.
Disponibilidad de bases de datos y material para la réplicaTodos los datos utilizados en el modelo de evaluación económica han sido obtenidos de estudios previos adecuadamente citados, o han sido supuestos y sus valores se muestran en las tablas de este artículo.
La vacunación universal infantil frente a la hepatitis A en países de endemicidad intermedia y alta podría ser una estrategia coste-efectiva. Sin embargo, en los países de baja endemicidad, como es el caso de España, los resultados publicados son heterogéneos, concluyendo en su mayoría que la implantación de una estrategia de vacunación no estaría justificada desde el punto de vista del coste-efectividad.
¿Qué añade el estudio realizado a la literatura?Hasta nuestro conocimiento, este es el primer estudio de coste-utilidad de un programa de vacunación infantil frente a la hepatitis A en España que muestra que la financiación de una estrategia de este tipo no sería coste-efectiva.
¿Cuáles son las implicaciones de los resultados obtenidos?El análisis aquí presentado aporta información clave para la toma de decisiones de políticas vacunales públicas, contribuyendo a la sostenibilidad y la solvencia del Sistema Nacional de Salud.
Miguel Ángel Negrín Hernández.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaC. Valcárcel y E. Sanromá diseñaron el estudio, realizaron el modelo de evaluación económica, participaron en la búsqueda de parámetros, analizaron e interpretaron los resultados, y participaron en la redacción final del texto. L. García Pérez participó en la búsqueda de parámetros, y en el análisis y la interpretación de los resultados, así como en la revisión del texto final. R. Villanueva y C. Burgos participaron en la realización del modelo de evaluación económica, así como en la revisión del texto. J. Mar participó en el análisis y la interpretación de los resultados, y en la revisión de los borradores del texto. Todas las personas firmantes aprobaron la versión final para su publicación.
AgradecimientosA Doña Aurora Limia Sánchez y Doña Carmen Varela Martínez, por su asesoramiento y el suministro de información necesaria para la realización de los análisis que aquí se presentan. Asimismo, a Don Pedro Serrano Aguilar, jefe del Servicio de Evaluación del Servicio Canario de la Salud, por su apoyo constante y la revisión de este artículo, y a Doña Leticia Rodríguez Rodríguez por su ayuda en la búsqueda bibliográfica.
FinanciaciónEste proyecto se ha realizado por el Servicio de Evaluación del Servicio Canario de la Salud en el marco de la financiación del Ministerio de Sanidad, Consumo y Bienestar Social para el desarrollo de las actividades del plan anual de trabajo de la Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones del Sistema Nacional de Salud (RedETS).
Conflictos de interesesNinguno.