La crisis económica y fiscal del año 2008ha irrumpido en el debate de la sostenibilidad sanitaria; en algunos países, como España, se han impuesto duras políticas de consolidación fiscal y austeridad en los servicios públicos. El marco institucional y de gobierno del Sistema Nacional de Salud (SNS) tras las transferencias de 2002 tenía importantes debilidades, no evidentes en la etapa de crecimiento rápido, pero que eclosionan a partir de 2010. En este trabajo se exponen los cambios en regulación y gobierno desde la perspectiva estatal y del SNS, tanto los de carácter general (con clara iniciativa de las autoridades económicas) como los más específicos de la sanidad. El Real Decreto Ley 16/2012 supone la pieza central de la austeridad sanitaria, pero también implica una ruptura con consensos políticos existentes y un retorno a modelos de seguridad social. La caracterización de la austeridad sanitaria explora los impactos en el ahorro, en los servicios y en el modelo sanitario, aunque la información disponible sólo permite algunas consideraciones indicativas. Las conclusiones inciden en la necesidad de cambiar la senda de recortes lineales, acelerados y radicales, aportando un marco temporal para aplicar reformas en clave de sostenibilidad interna; a tal efecto se plantea la conveniencia de restaurar consensos políticos e institucionales, de enfatizar el trabajo en gestión clínica y la desinversión de servicios inapropiados (aproximación a la profesión médica y activación de su papel microgestor), y de crear los marcos de buen gobierno e innovación organizativa que den soporte a estas reformas estructurales.
The economic and fiscal crisis of 2008 has erupted into the debate on the sustainability of health systems; some countries, such as Spain, have implemented strong policies of fiscal consolidation and austerity. The institutional framework and governance model of the national health system (NHS) after its devolution to regions in 2002 had significant weaknesses, which were not apparent in the rapid growth stage but which have been clearly visible since 2010. In this article, we describe the changes in government regulation from the national and NHS perspective: both general changes (clearly prompted by the economic authorities), and those more specifically addressed to healthcare. The Royal Decree-Law 16/2012 represents the centerpiece of austerity policies in healthcare but also implies a rupture with existing political consensus and a return to social security models. Our characterization of austerity in healthcare explores impacts on savings, services, and on the healthcare model itself, although the available information only allows some indications. The conclusions highlight the need to change the path of linear, rapid and radical budget cuts, providing a time-frame for implementing key reforms in terms of internal sustainability; to do so, it is appropriate to restore political and institutional consensus, to emphasize «clinical management» and divestment of inappropriate services (approach to the medical profession and its role as micro-manager), and to create frameworks of good governance and organizational innovations that support these structural reforms.
- •
La crisis económica ha provocado desde 2010 políticas de austeridad en el gasto público de efecto creciente en el Sistema Nacional de Salud.
- •
Es necesario identificar los cambios regulatorios y de políticas que se han implementado; en particular, el RDL 16/2012 supone un cambio sustancial en el modelo sanitario y altera los consensos políticos y sociales preexistentes.
- •
El escaso tiempo y la falta de información sólo permiten una caracterización del modo en que se abordan las políticas de austeridad sanitaria. Y sobre esta base pueden recogerse algunas conclusiones preliminares sobre la necesidad de replantearse ciertas medidas, y de aplicar decididamente los valores e instrumentos del buen gobierno.
- •
El reto, en este periodo turbulento en que los cambios son necesarios y posibles, consiste en abordar transformaciones estructurales del Sistema Nacional de Salud, largamente aplazadas por falta de ánimo reformista, y que hoy pueden malograrse por ausencia de visión, debilidad institucional, miopía de los agentes y erosión de la capacidad de establecer consensos por el recorte lineal que ha dominado la primera fase de austeridad sanitaria.
Los sistemas sanitarios públicos de los países desarrollados afrontan retos de sostenibilidad, identificados desde hace más de dos décadas; la proyección de necesidades/demandas (ajustadas por cambios en los grupos de edad) y el encarecimiento de la oferta de servicios llevan a extrapolar el requerimiento futuro de un gasto público o general en la sanidad de difícil encaje; por ejemplo, entre 2010 y 2060, con políticas de contención de costes, los países de la Organización para la Cooperación y el Desarrollo Económico requerirían un 3,3% adicional de su producto interior bruto (PIB) para sanidad, y sin dichas políticas la cifra sería del 7,7%1.
Lo más desalentador es que los rendimientos marginales en salud y longevidad de este mayor esfuerzo asistencial y económico son claramente decrecientes; es la llamada «medicina de la parte plana de la curva» en términos popularizados por Victor Fuchs2 (partiendo de una relación entre renta y mortalidad de Samuel Preston en 19753). El debate de sostenibilidad (interna) se centraría en identificar qué cosas diferentes habría que hacer para conseguir más valor por el esfuerzo y el dinero que empleamos.
La crisis económica y financiera del año 2008 irrumpe en este debate (y en cierta manera lo arrincona), y en algunos países europeos conduce a duras políticas de estabilidad que se orientan a una rápida contracción del gasto público para reducir el déficit. Estas políticas han recibido el nombre de «austeridad», término polisémico que en muchas lenguas europeas tiene connotaciones positivas de racionalidad, priorización de lo más necesario y evitación del despilfarro. La meta sería encontrar una senda de austeridad sanitaria «virtuosa o sabia», que sería aquella que permitiera estabilizar o reducir el gasto sanitario sin afectar a la salud (cantidad y calidad de vida) y sin erosionar de manera apreciable la efectividad, la seguridad, la calidad y la satisfacción de los servicios públicos de salud. Para ello se precisa alinear el comportamiento de los facultativos con los objetivos de reducción de lo inseguro, innecesario, inútil, inclemente e insensato4.
En este artículo se exploran sintéticamente los cambios en la regulación y gobierno del Sistema Nacional de Salud (SNS), desde la perspectiva del nivel central, o Administración General del Estado, para caracterizar (más que evaluar, dado el corto plazo y la escasez de información) las políticas de austeridad sanitaria puestas en marcha.
La perspectiva del gobierno central ante las políticas de austeridad para la sanidad públicaDesde enero de 2002, la mayor parte de la atención sanitaria pública se presta por los servicios de salud de las comunidades autónomas. Tras un dilatado periodo de transferencia a éstas de los centros y servicios sanitarios del Estado y de la Seguridad Social, la Ley 21/2001 establece un nuevo sistema de financiación incondicionado para las comunidades autónomas dentro del cual se incluye la función de sanidad traspasada; la siguiente norma financiera, la Ley 22/2009, no alteró sustancialmente este esquema básico.
En condiciones muy favorables de crecimiento económico y del gasto público (1997-2008) las debilidades institucionales no se hacen evidentes, o nadie quiere escuchar a los agoreros de problemas futuros5. Tomando valores nominales (no deflactados), entre 2002 y 2008 el PIB creció un 49%, y el gasto sanitario (valor real usando el criterio de devengo) de las comunidades autónomas un 76%.
La crisis llega a las finanzas públicas de forma abrupta en 2008: en 2007 hubo un superávit del 1,9% del PIB, pero en 2008 cae un 6,4%, y en 2009 otro 6,7% (con la cifra record de déficit del -11,2%). No obstante, el sistema de financiación autonómica contaba con un sistema de «pagos a cuenta» que retrasó la reducción de ingresos autonómicos y amortiguó la llegada de la crisis. En 2010 la situación se expresa con toda la crudeza, y entonces, a partir del mes de mayo, se activan tardíamente las respuestas de ajuste.
El papel del Ministerio de Sanidad ha sido de muy bajo perfil por la escasez y la debilidad de los instrumentos de gobierno del sistema público de salud (competenciales, organizativos, técnicos, económicos y de liderazgo), y por el papel dominante de las autoridades económicas.
Descripción de los cambios y reformas del SNS promovidos desde la Administración General del EstadoExponemos la respuesta desde la Administración General del Estado en tres tablas autoexplicativas. En la tabla 1 se reseñan dos iniciativas que recogen el periodo 2009-2010: ya hay conciencia clara de la gravedad de la crisis económica en las autoridades y agentes sanitarios, pero las respuestas que se buscan son incrementales (en el sentido de promover cambios evolutivos) y no rupturistas, y su concreción inmediata en el medicamento busca externalizar el coste del ajuste a un agente externo (industria farmacéutica) que ha gozado de una amplia participación en el gasto y de una tendencia al crecimiento mantenido. El documento Acciones y medidas para promover la calidad, la equidad, la cohesión y la sostenibilidad del Sistema Nacional de Salud, del Consejo Interterritorial, aprobado en marzo de 2010, es un buen referente del consenso del momento sobre el alcance y los ritmos de la austeridad exigida a las autoridades sanitarias por las económicas. El Real Decreto 4/2010 marca un cambio sustancial en la política farmacéutica, que se amplificará al año siguiente en el Real Decreto Ley 9/2011, poniendo en marcha medidas de ahorro y racionalización bien estudiadas y diseñadas, pero que no se habían aplicado en el escenario anterior.
Fase inicial de las políticas sanitarias de austeridad, incrementales y racionalizadoras
| Marzo de 2010: Resolución del Consejo Interterritorial del SNS de 18 de marzo de 20106 | Se aprueba un paquete de «acciones y medidas para promover la calidad, la equidad, la cohesión y la sostenibilidad del Sistema Nacional de Salud, con amplio consenso», orientadas a racionalizar aspectos muy variados: calendario vacunal, garantía de tiempos de demora, historia clínica digital, precios de referencia y de medicamentos genéricos, procedimiento de compras agregadas, emisión de facturas sombra a usuarios y acciones educativas para influir en la demanda y la utilización, buscar criterios comunes para las retribuciones del personal, diseñar sistemas para recuperar costes en pacientes cubiertos por contingencias laborales, de tráfico y de los otros países europeos, fomento de la evaluación de tecnologías, etc. |
| Marzo de 2010: Decreto Ley 4/2010, de 26 de marzo, de racionalización del gasto farmacéutico con cargo al Sistema Nacional de Salud | Se procede a la reducción del precio de genéricos (de un 15% a un 30%), la prohibición de bonificaciones y descuentos, el uso de precios en la Unión Europea para fijar precios en España, la definición de conjuntos y precios de referencia, la reducción de precios al expirar la patente, etc. |
En la tabla 2 se describen 12 eventos que caracterizan las políticas económicas, fiscales y financieras desde mayo de 2010; en esta fecha se produce un cambio sustancial de escenario, promovido por las autoridades económicas y monetarias europeas, y que en cierta forma supone el inicio de una intervención «blanda» que lleva a un rescate limitado al sector bancario. El vector europeo pasa a tener un creciente peso en la política general y sectorial; se cierran los últimos vestigios de políticas anticíclicas (tipo «Plan E» de 2009, para el estímulo de la economía y del empleo) y se instaura una enérgica política de estabilidad presupuestaria, cuyo peso fundamental estaría en los ahorros por el lado de los gastos (austeridad) más que por el de los ingresos. El Real Decreto Ley 8/2010 en el mismo mes de mayo por el gobierno de Rodríguez Zapatero exhibe todo un elenco de medidas de austeridad, incluyendo las conocidas reducciones salariales del 5%, que tuvieron un enorme impacto simbólico al hacer presente al personal del SNS, de manera inequívoca e individualizada, la eclosión de un nuevo y desfavorable escenario. Y de forma muy especial, el cambio de políticas se materializa en la reforma del artículo 135 de la Constitución Española para reforzar la preeminencia de las políticas de estabilidad sobre otras obligaciones y compromisos, de acuerdo con los requerimientos de la Unión Europea.
Políticas y normas clave en el ámbito económico con efecto en asignación y gasto del SNS. Políticas económicas, fiscales y financieras, de carácter general, pero con efectos en el SNS
| Mayo de 2010: Recomendaciones del Grupo ECOFIN y EUROGRUPO7 | A cambio de un plan de consolidación fiscal con reducción drástica del déficit público (9,3% en 2010, 6% en 2011, 3% en 2013) se arbitra el acceso a un fondo de refinanciación. No hay rescate propiamente dicho, pero sí compromiso formal con el plan de consolidación |
| Mayo de 2010: Real Decreto Ley 8/2010, de 20 de mayo, por el que se adoptan medidas extraordinarias para la reducción del déficit público | Se establecen la reducción de un 5% de la masa salarial del sector público, la no revalorización de pensiones en 2011, la no retroactividad de las prestaciones por dependencia, el fin de la prestación por nacimiento o adopción (2500 €), el descuento del 7,5% en el precio de los medicamentos (fuera del sistema de precios de referencia), medidas sobre envases de medicamentos y adquisiciones centralizadas, la autorización previa del Ministerio de Economía a las concesiones y Colaboración Público-Privada de la Administración General del Estado superiores a 12M € |
| Diciembre de 2010: Presupuestos Generales del Estado 2011 | Concreta reducciones del 14% al 15% en las asignaciones a los ministerios; incorpora la aplicación del nuevo modelo de financiación autonómica establecido en 2009 |
| Septiembre de 2011: Reforma del artículo 135 de la Constitución Española, de 27 de septiembre de 2011 | Se formaliza la primacía de la estabilidad presupuestaria, que obliga a todas las administraciones a respetar los déficits estructurales que señale la Unión Europea, y que los créditos para satisfacer los intereses y el capital de la deuda pública gozarán de prioridad absoluta en el pago |
| Diciembre de 2011: Consejo Europeo de 9 de diciembre: Pacto fiscal en la Eurozona. | Se formaliza el acuerdo sobre las líneas básicas del Tratado de la estabilidad fiscal (ratios de déficit y deuda en relación al producto interior bruto), y la introducción de sanciones automáticas (anticipados en el Pacto Euro-Plus de marzo de 2011) |
| Diciembre de 2011: Real Decreto Ley 20/2011, de 30 de diciembre, de medidas urgentes en materia presupuestaria… | Medidas especiales del nuevo gobierno del Partido Popular para complementar la prórroga presupuestaria, incluyendo congelación de sueldos, oferta pública de empleo y subida del 1% en pensiones; jornada laboral de 37,5 horas mínimas; también aspectos tributarios. |
| Marzo de 2012: Actualización del Programa de Estabilidad 2012-158 | El Programa 2011-2014 (abril 2011) fue actualizado por el nuevo gobierno (aprobado el 27 abril 2012 para remitir a la Unión Europea): incluye la previsión de ahorros en sanidad (7200M € anuales) y un escenario de reducción del producto interior bruto del 6,5% en 2010 al 5,1% en 2015 (contracción del 21,5%) |
| Abril de 2012: Ley Orgánica 2/2012, de 27 de abril, de Estabilidad Presupuestaria y Sostenibilidad Financiera | Concreta el nuevo principio constitucional de la estabilidad presupuestaria y regula medidas preventivas, correctivas y coercitivas para el control de las administraciones autonómicas y locales |
| Julio de 2012: Real Decreto Ley 20/2012, de 13 de julio, de medidas para garantizar la estabilidad presupuestaria y de fomento de la competitividad | Reduce los días libres y anula la paga extraordinaria de diciembre de los empleados públicos; reduce la cuantía en la prestación a nuevos desempleados; reduce la cobertura y las prestaciones del sistema de atención a la dependencia; sube el IVA (18% a 21% tipo general y 8% a 10% el reducido). Es resultado de la reunión del Grupo ECOFIN de 10 de julio, que prorroga 1 año el plazo para corregir el déficit excesivo |
| Julio de 2012: Real Decreto Ley 21/2012, de 13 de julio, de medidas de liquidez de las Administraciones públicas y en el ámbito financiero | Se crea el Fondo de Liquidez Autonómico para operaciones de crédito a las comunidades autónomas; también se desarrolla un mecanismo extraordinario de financiación para el pago a los proveedores (Acuerdo del Consejo de Política Fiscal y Financiera de 6 de marzo de 2012): 18.000M € de dotación para 2012 (finalmente se abonaron 16.640M €, siendo el 50% facturas del ámbito de la sanidad, según el Programa de Estabilidad del Reino de España 2013-2016) |
| Julio de 2012 (23 de julio): Firma del acuerdo de asistencia financiera externa para reestructuración y recapitalización bancaria | Gobierno, Comisión Europea, Banco Central Europeo y Fondo Monetario Internacional acuerdan un proceso de recapitalización y reestructuración de la banca española (Memorandum of Understanding); el fondo Facilidad Europea de Estabilidad Financiera aportará hasta 100.000M €; sujeto a plan y condicionalidades; supone un rescate limitado (finalmente publicado en el BOE de 10 de diciembre de 2012) |
| Abril de 2013 (26 de abril): Programa de Estabilidad del Reino de España 2013-169 | Diseña una nueva senda de ajuste del déficit (6,3% en 2013, 5,5% en 2014, 4,1% en 2015 y 2,7% en 2016), con un reparto no lineal del esfuerzo de ajuste entre las administraciones. También resitúa el objetivo para 2016 del gasto sanitario público en un 5,4% del producto interior bruto |
El gobierno de Rajoy, desde diciembre de 2011, continúa y amplifica las políticas de consolidación fiscal y estabilidad presupuestaria, tal como puede verse en la Tabla 2; el escenario económico empeora (nueva caída del PIB del -1,5% en 2012) y la financiación de la deuda se enfrenta a un sobrecoste desproporcionado (el 27 de julio de 2012 la prima de riesgo sobre el bono alemán alcanza los 637 puntos). En estas condiciones, las autoridades económicas definen para las comunidades autónomas y para todos los sectores unas políticas de recorte del gasto radical y urgente, y consolida el uso del Real Decreto Ley como fórmula habitual para poner en marcha reformas generales y sectoriales. Para la sanidad se define un escenario de reducción, desde el 6,5% del PIB alcanzado en 2010 al 5,1% a ajustar en 2015 (en la actualización del Programa de Estabilidad de 2013 el ajuste a 2016 se resitúa en el 5,4%).
Estas políticas son muy relevantes para el SNS, ya que actúan: 1) reduciendo el precio de los factores de producción sujetos a regulación central (costes salariales de empleados públicos, jornada laboral, precios de medicamentos y otros insumos, etc.), y 2) estableciendo techos al gasto de las comunidades autónomas. El racionamiento asignativo ejerce una presión clara sobre el gasto sanitario público, ya que éste constituye la principal partida funcional de gasto (en torno al 40% de los presupuestos autonómicos).
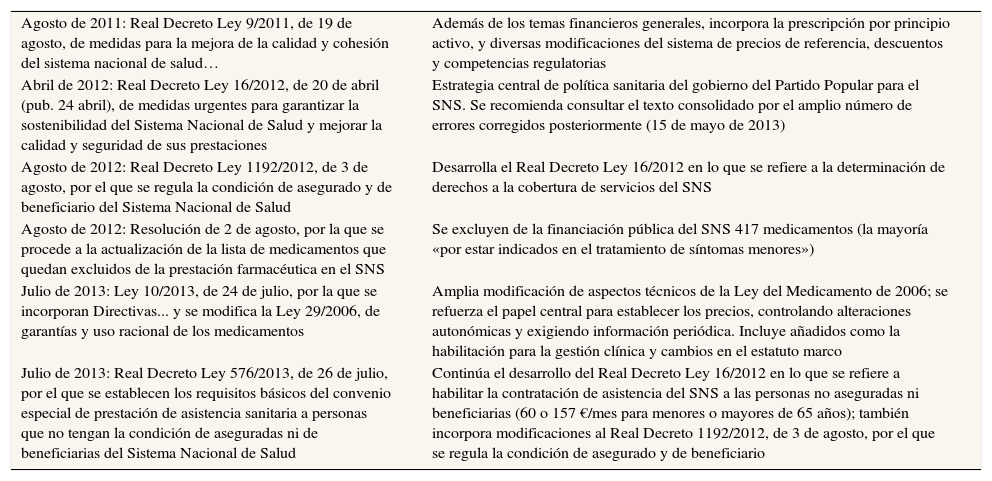
En la tabla 3 se reseñan las seis iniciativas específicas desarrolladas desde el Ministerio de Sanidad. Salvo el citado RD 9/2011 (farmacia), el resto de las acciones son tomadas por el nuevo gobierno del Partido Popular; el núcleo es el Real Decreto Ley 16/2012 enmarcado por el título Medidas urgentes para garantizar la sostenibilidad del SNS…, que luego comentaremos. Otras medidas profundizan las políticas farmacéuticas, como desfinanciar medicinas para trastornos menores (agosto 2012) y acrecentar el control central del mercado farmacéutico evitando que las comunidades autónomas alteren sustancialmente los precios y las condiciones con políticas locales (julio de 2013).
Políticas sanitarias reformistas en el contexto de austeridad económica intensa. Políticas sanitarias de austeridad que vehiculizan reformas del SNS
| Agosto de 2011: Real Decreto Ley 9/2011, de 19 de agosto, de medidas para la mejora de la calidad y cohesión del sistema nacional de salud… | Además de los temas financieros generales, incorpora la prescripción por principio activo, y diversas modificaciones del sistema de precios de referencia, descuentos y competencias regulatorias |
| Abril de 2012: Real Decreto Ley 16/2012, de 20 de abril (pub. 24 abril), de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones | Estrategia central de política sanitaria del gobierno del Partido Popular para el SNS. Se recomienda consultar el texto consolidado por el amplio número de errores corregidos posteriormente (15 de mayo de 2013) |
| Agosto de 2012: Real Decreto Ley 1192/2012, de 3 de agosto, por el que se regula la condición de asegurado y de beneficiario del Sistema Nacional de Salud | Desarrolla el Real Decreto Ley 16/2012 en lo que se refiere a la determinación de derechos a la cobertura de servicios del SNS |
| Agosto de 2012: Resolución de 2 de agosto, por la que se procede a la actualización de la lista de medicamentos que quedan excluidos de la prestación farmacéutica en el SNS | Se excluyen de la financiación pública del SNS 417 medicamentos (la mayoría «por estar indicados en el tratamiento de síntomas menores») |
| Julio de 2013: Ley 10/2013, de 24 de julio, por la que se incorporan Directivas... y se modifica la Ley 29/2006, de garantías y uso racional de los medicamentos | Amplia modificación de aspectos técnicos de la Ley del Medicamento de 2006; se refuerza el papel central para establecer los precios, controlando alteraciones autonómicas y exigiendo información periódica. Incluye añadidos como la habilitación para la gestión clínica y cambios en el estatuto marco |
| Julio de 2013: Real Decreto Ley 576/2013, de 26 de julio, por el que se establecen los requisitos básicos del convenio especial de prestación de asistencia sanitaria a personas que no tengan la condición de aseguradas ni de beneficiarias del Sistema Nacional de Salud | Continúa el desarrollo del Real Decreto Ley 16/2012 en lo que se refiere a habilitar la contratación de asistencia del SNS a las personas no aseguradas ni beneficiarias (60 o 157 €/mes para menores o mayores de 65 años); también incorpora modificaciones al Real Decreto 1192/2012, de 3 de agosto, por el que se regula la condición de asegurado y de beneficiario |
Finalmente, la tabla 4 reseña las principales modificaciones introducidas por el Real Decreto Ley 16/2012, que ilustran una importante mutación en los referentes ideológicos e institucionales. Resulta llamativo el cambio del concepto de afiliación, con un retorno inesperado a la inspiración «bismarckiana» (seguro social sanitario) y la correspondiente aparición del Instituto Nacional de Seguridad Social (INSS) como agente central en la determinación y la certificación de los derechos de afiliación.
Principales contenidos del Real Decreto Ley 16/2012, de 20 de abril (publicado el 24 de abril), de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones, ordenados por capítulos
| Capítulo I | Altera profundamente la Ley 16/2003 (Cohesión), la LO 4/2000 (extranjería) y la L 33/2011 General de Salud Pública (Disposición Adicional 6ª - extensión del derecho a la asistencia sanitaria pública): la determinación de la condición de asegurado y beneficiario queda vinculada a Seguridad Social, con exclusiones a residentes no legalizados y a personas con rentas >100.000 €. El INSS asume la función de certificador de derechos de cobertura del SNS. |
| Capítulo II | Reordena la cartera de servicios: comunes y complementarios (autonómicos); los comunes en básico (actividad asistencial), suplementarios sujetos a copagos (farmacia, ortoprótesis, dietas y transporte sanitario no urgente), y accesorios (por establecer). |
| Capítulo III | Se establece un Fondo de Garantía Asistencial para compensación entre comunidades autónomas por flujos interautonómicos de pacientes |
| Capítulo IV | Introduce criterios de exclusión de fármacos de financiación pública y un nuevo sistema de copagos con aportación por categorías (activos-pensionistas, desempleados sin subsidio), tramos de renta (18.000/…/100.000 €) y techos mensuales de aportación para pensionistas |
| Capítulo V | Desarrolla diversas normas de ordenación profesional y marco estatutario (homogeneización de categorías, sanitarios titulares y extinción cupo-zona) y se refuerza normativamente el Registro Estatal de Profesionales Sanitarios |
| Disposiciones | Amplio número de disposiciones finales, transitorias y adicionales, muy variado en sus temas, cuya relación con el núcleo regulatorio del Real Decreto Ley no siempre es fácil de establecer |
Desde la lógica de la austeridad era esperable la extensión del copago, aunque llamaron la atención algunos aspectos de esta política: 1) la incorporación del criterio de «renta» del paciente para establecer los porcentajes de coseguro; 2) la no inclusión de techos de aportación más que para los pensionistas; 3) la complejidad de manejo inherente a los techos mensuales de aportación; y 4) la inexistente relación entre utilidad terapéutica e intensidad de copago.
La «memoria de impacto normativo» incluye un análisis de impacto económico y presupuestario, relevante porque la justificación del Real Decreto Ley es la urgencia de poner en marcha medidas de ahorro, y trascendente porque la previsión de ahorro de 7267 millones de euros anuales que se atribuyen a la norma, acabó formando parte del documento remitido a las autoridades europeas (actualización del Programa de Estabilidad del Reino de España 2012-15). El análisis de esta memoria económica10 es técnicamente desalentador, sin que las estimaciones tengan ningún fundamento explícito, y con la generalizada impresión de que las cuantías están ampliamente sobreestimadas.
Caracterización de las políticas de austeridad sanitaria del gobierno centralHabíamos definido las políticas de austeridad como un binomio en que el objetivo fundamental (ahorro) debería acompañarse del mantenimiento del valor sanitario y asistencial. Una caracterización debe, cuando menos, referirse a ambos componentes de la política, y además ampliarse a efectos institucionales, o de cambio de modelo. En este caso, podemos abordar el componente de «racionamiento» desde la perspectiva de la oferta y la demanda; en relación a los efectos, haremos tan sólo una mención a los aspectos percibidos por la ciudadanía.
Austeridad y racionamiento por el lado de la oferta1) Impacto en el gasto sanitario real
Con los datos existentes no es factible en este momento hacer un análisis del impacto de las medidas específicas o selectivas de austeridad sanitaria promovidas desde el gobierno central. Previsiblemente, las que afectan al medicamento serán las que tendrán mayor importancia y capacidad de ser identificadas y atribuidas.
En el documento ya citado del Programa de Estabilidad 2013-16 (p. 57) se informa de que en 2012, respecto a 2008, la reducción del gasto sanitario de las comunidades autónomas por las medidas de la Administración General del Estado habrían sido de 3053M € (2145 de remuneraciones, 1047 de transferencias sociales en especie a productores de mercado y 212 a consumos intermedios, y 73 a otros empleos corrientes). Se afirma también que se ha conseguido el 59% de los 7267M € previstos en la memoria económica del Real Decreto Ley 16/2012, pero no hay justificación técnica de dicha cuantía ni de la atribución a esta política de austeridad.
Respecto a los presupuestos iniciales de las comunidades autónomas para 2013, este mismo documento reseña la reducción de un 6,5% en sanidad. La expectativa del texto que se remite a la Unión Europea es que el esfuerzo de ahorro siga creciendo en sanidad y educación en 2000 millones adicionales cada año.
La otra opción sería analizar el gasto sanitario real (criterio de devengo) de las comunidades autónomas en la serie histórica, que actualmente llega hasta 2011 (resultados provisionales), lo que impide evaluar el efecto de las políticas de austeridad sanitaria más intensas del año 2012. Los datos disponibles nos hablan de que tras el pico de 2009 (64.271.786 miles €) se inicia una lenta bajada del 1,22% en 2010 y del 2,08% en 2011. En total, hasta 2011, la austeridad del gasto real autonómico muestra una reducción del 3,3%11.
Es importante enfatizar que sólo el gasto real permitirá evaluar lo resultante del conjunto de políticas de ahorro, teniendo en cuenta la contabilización del Fondo de Liquidez Autonómica (en 2012 abonó deuda atrasada a proveedores en el entorno de 8000M €) y la efectiva consignación de los gastos realizados en la función sanidad.
2) Estrategias de reducción de precios unitarios de los factores de producción
Las políticas de ahorro en precios unitarios de factores de producción tienen en general un menor efecto negativo en la producción de servicios que las de ahorro en cantidades. Estos últimos son los que las comunidades autónomas están realizando para ajustar los recortes presupuestarios (amortización de vacantes, no renovación de interinos, etc.).
Así, la bajada de precios de medicamentos, o el desarrollo de un sistema de precios de referencia, tienen como objeto reducir el coste de un principio activo, garantizando que la molécula va a seguir estando disponible para el paciente que la necesite (misma cantidad-calidad, menor precio).
De similar forma, la bajada de la retribución a los empleados públicos por hora trabajada (menos sueldo-complementos y más horas anuales) en principio no alteraría la disponibilidad ni la profesionalidad del desempeño (misma cantidad-calidad, menor precio). Sin embargo, hay que tener en cuenta que en sistemas complejos adaptativos existen reacciones no fáciles de prever, y que pueden acabar afectando a la disponibilidad de los inputs, o suponer una alteración de cantidades (productividad, sesgos a tipos de pacientes, etc.) o de calidades (tiempo, satisfacción, etc.).
3) Concentración de servicios y reducción de accesibilidad geográfica
La concentración de servicios asistenciales también permite ahorros. Cuando se trata de centros de primera línea (atención primaria o puntos de atención continuada) hay un coste en términos de merma de accesibilidad, que debe ser evaluada; cuando se produce en servicios terciarios o de alta especialización, los problemas de accesibilidad al paciente no son tan relevantes y pueden conseguirse algunas mejoras de calidad. Además, hay costes de gestión y también hay que vencer la resistencia de los profesionales, que no suelen ser favorables inicialmente a estos cambios por reordenación de la cartera de servicios en regiones amplias.
4) Generación interna de recursos
Las ganancias de eficiencia productiva (p. ej., evitando el despilfarro, mejorando la coordinación y favoreciendo la delegación) y eficiencia asignativa (ahorrar en servicios inapropiados) son fuentes de generación de recursos. Los cambios normativos deberían facilitar o activar estos mecanismos de mesogestión y de microgestión. Algunas estrategias enunciadas tienen este propósito (evaluación de tecnologías, gestión de personal, gestión clínica…), aunque su materialización depende de cambios estructurales que a su vez exigen consensos y horizontes difíciles de conseguir y estabilizar.
Austeridad y estrategias por el lado de la demandaDescribiremos brevemente estas estrategias, basadas en las tres dimensiones habituales de alcance en la protección de un sistema público de salud: la cobertura poblacional (breadth or universality), la prestacional o de cartera de servicios (‘scope’ of the benefits package) y la protección económica en el momento del uso de los servicios (depth = share of service cost covered)12. Por simplicidad combinamos la accesibilidad económica y la cobertura de prestaciones (la desfinanciación como 100% de copago).
1) Derechos a las prestaciones del SNS
Las políticas de exclusión de cobertura a extranjeros con residencia no regularizada, con independencia de la controvertida dimensión ética, tiene una difícil evaluación de impacto económico, porque al redirigir a esta población hacia la atención de urgencias se bloquea el uso regular y precoz a través de la atención primaria, y la retirada de la financiación pública a la prestación farmacéutica también distorsiona la funcionalidad clínica, ya que para pacientes con recursos muy escasos es incoherente el acceso a un acto médico gratuito que no conlleva el acceso al medicamento necesario para el tratamiento indicado. En patologías infectocontagiosas o psiquiátricas, las externalidades pueden llegar a implicar costes y distorsiones notables. Este ámbito de las reformas parece que, desde la perspectiva técnico-sanitaria (clínica y de salud pública), está exigiendo una revisión profunda.
2) Disponibilidad y accesibilidad económica a bienes y servicios
Las políticas de desfinanciación de medicamentos (u otras de exclusión de prestaciones y servicios) tienen un significado diferente, lo mismo que los copagos. Estos ahorros en realidad son un desplazamiento de costes desde la sociedad al individuo (y en último término del sano al enfermo), y en ellos hay que presumir un daño de equidad, salvo que el servicio no tenga efectividad o ésta sea dudosa o residual (no es posible aplicar teorías de justicia social a servicios inefectivos). La valoración de estas políticas, en todo caso, dependerá de en qué medida sean selectivas, qué efectos adversos tengan o qué desplazamientos de consumos puedan producir a otros servicios financiados.
Racionamiento por la vía de desplazamientos de costes y cargas (oferta y demanda)Otra vía de economías a corto plazo es el desplazamiento de costes a escenarios futuros; los capitales físico (obras), tecnológico (reposición e innovación), humano (formación) y científico (investigación) suelen ser las primeras «víctimas» de los recortes (como ya muestran claramente todos los datos existentes). También lo es el desplazamiento de cargas de trabajo, mediante listas de espera y tiempos de demora; en este caso, parte del coste se desplaza a los pacientes, que pueden acabar abandonando la lista para procurarse servicios privados. Ambos elementos de desplazamiento de costes y cargas deben ser evaluados, y los principales problemas deben ser anticipados, monitorizados y gestionados.
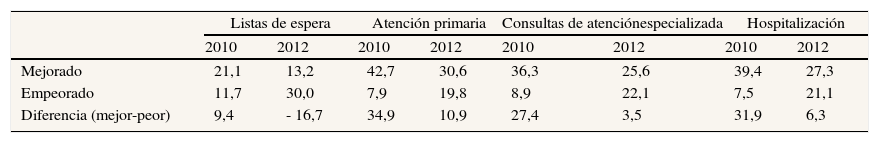
Austeridad, usuarios y ciudadaníaEl Barómetro Sanitario de 201213 muestra una erosión en la satisfacción con los servicios. Si restamos los porcentajes de encuestados que opinan que se ha mejorado de los que opinan que ha empeorado, encontramos que todas las diferencias a favor de la mejora descienden entre 2010 y 2012. Si lo conceptualizamos como «erosión» en la apreciación subjetiva de los encuestados, vemos en la tabla 5 que es bastante homogénea, en torno al 25% de descenso en la valoración. El dato, no por esperable, deja de ser preocupante. Resulta llamativo que la nota de prensa o la presentación gráfica del Barómetro Sanitario eluda mencionar estas variables específicas que muestran un perfil más preocupante. La gestión de los efectos adversos de las medidas de austeridad, como ya hemos mencionado, se beneficiaría de la transparencia y de una comunicación amplia, honesta y proactiva.
Comparación de porcentajes de mejora o empeoramiento percibido (2012/2010) respecto a los servicios sanitarios
| Listas de espera | Atención primaria | Consultas de atenciónespecializada | Hospitalización | |||||
| 2010 | 2012 | 2010 | 2012 | 2010 | 2012 | 2010 | 2012 | |
| Mejorado | 21,1 | 13,2 | 42,7 | 30,6 | 36,3 | 25,6 | 39,4 | 27,3 |
| Empeorado | 11,7 | 30,0 | 7,9 | 19,8 | 8,9 | 22,1 | 7,5 | 21,1 |
| Diferencia (mejor-peor) | 9,4 | - 16,7 | 34,9 | 10,9 | 27,4 | 3,5 | 31,9 | 6,3 |
Fuente: Barómetro Sanitario 2012, Portal Estadístico del Ministerio de Sanidad, Servicios Sociales e Igualdad.
Otros efectos de las políticas tienen que ver con cambios institucionales de tipo sistémico, cuyos efectos se extienden más allá de servicios concretos. Del análisis de contenidos del Real Decreto Ley 16/2012 parecería que la reforma sanitaria promovida tiene un alcance que incorpora posicionamientos ideológicos que no están suficientemente vinculados al problema de la suficiencia presupuestaria o de las exigencias de austeridad. Sería importante saber si este cambio doctrinal se está produciendo en el Partido Popular, porque alteraría los consensos que se han ido construyendo en torno al SNS español, en sus dimensiones de universalidad de cobertura y accesibilidad de prestaciones14. En un documento de la Asociación de Economía de la Salud (AES) se abundaba en el cambio de rumbo experimentado15, mientras que SESPAS expresaba que la viabilidad del SNS debe incluir estrategias basadas en el conocimiento («criterios de coste/efectividad y de coste/oportunidad y de acuerdo con evaluaciones rigurosas»16).
La exclusión de los inmigrantes no regularizados de la cobertura del SNS es un aspecto que ha atraído buena parte de las críticas al documento, por ejemplo de la Organización Médica Colegial17 y de la Sociedad Española de Medicina Familiar y Comunitaria18. Aún es pronto para saber el alcance que a estos efectos tendrá la firma, el 30 de julio, de un «pacto» entre el Ministerio de Sanidad y el Foro de la Profesión Médica19.
Las reformas estructurales son difíciles cuando los recortes irritan a todos los agentes. En un reciente documento difundido por la AES, un grupo de expertos propone un conjunto de reformas de mayor calado y alcance que permitirían avanzar por la senda de la sostenibilidad, y no sólo por la de los recortes y la austeridad20.
Austeridad y consideraciones relativas al «buen gobierno»El éxito de las políticas de austeridad no puede limitarse a los ahorros conseguidos; es el balance entre la contención de costes conseguida y los efectos sanitarios producidos el que lo determina. Desde la perspectiva del «buen gobierno» sería exigible identificar los problemas y riesgos de una política, monitorizarlos, publicarlos y actuar precozmente para minimizar sus efectos, y en su caso, modificar o perfeccionar la política como resultado de la evaluación. Lamentablemente, esta cultura parece lejos de estar presente en el escenario actual.
Conclusiones y recomendacionesA partir de la síntesis y la caracterización de los cambios regulatorios y de gobierno establecidos en la política de austeridad para la sanidad, cabría formular las siguientes reflexiones a modo de conclusiones:
- •
Los centros y servicios sanitarios son estructuras complejas, de tipo profesional, con alta especificidad de activos, producción conjunta y acoplada, articuladas en redes asistenciales y crecientemente orientadas al medio plazo (cronicidad). En estas condiciones, los decrecimientos rápidos y lineales de recursos tienden a romper la funcionalidad, la seguridad, la productividad y la calidad.
- •
Para ensayar estrategias virtuosas de austeridad se exige un liderazgo claro de las autoridades sanitarias, y la reconstrucción de instrumentos de gobierno apropiados para el SNS.
- •
Igualmente se precisa un marco temporal suficiente, una razonable estabilidad en los escenarios presupuestarios y una moderación en los esfuerzos de contención de costes. No es posible trabajar en clave de «sostenibilidad interna» si la sostenibilidad externa se desvanece o desploma.
- •
La sostenibilidad interna se beneficiaría de consensos políticos y sociales amplios: la senda del Real Decreto Ley 16/2012 se aparta de los acuerdos construidos desde los años 1980, sin que el cambio de rumbo pueda explicarse por exigencias de ahorro. Rectificar este rumbo puede contribuir a abrir nuevos escenarios de mayor apoyo a los cambios necesarios.
Y en un sentido más prescriptivo se enunciarían otras tres reflexiones a modo de recomendaciones:
- •
Una vez agotados los ahorros por la reducción de precios unitarios, la austeridad con menor impacto desfavorable se encontrará en la reducción de intervenciones inapropiadas; para ello se precisa articular una alianza con los médicos, ya que sólo ellos tienen la capacidad de «desinvertir y reinvertir» en los microsistemas clínicos con sus decisiones cotidianas, y por esto mismo hay que favorecer el tránsito rápido a modelos de gestión clínica. Obviamente, los años de recortes salariales no favorecen este clima, pero no parece haber otras alternativas igualmente eficientes.
- •
La estrategia anterior exige establecer instrumentos de gestión del conocimiento, de gestión de recursos humanos de tipo profesional y de gestión contractual avanzada. De forma más amplia, se trata de activar un paquete de cambios estructurales en los modelos de gobierno y gestión de la sanidad pública, aunque no resulta fácil visualizar cómo puede activarse esta agenda en las actuales condiciones de urgencia, inestabilidad, antagonismo y desprestigio de los actores políticos.
- •
Como la agenda de cambios estructurales será, antes o después, necesaria para atender al reto de la sostenibilidad interna a medio plazo, podría ser útil que los responsables políticos e institucionales abrieran un espacio de estudio y consenso técnico para ir avanzando en paralelo y preparar decisiones futuras, que combine la ambición regeneracionista con la necesaria solvencia técnica y la inteligencia práctica para facilitar la gestión del cambio.
J.R. Repullo es el único autor del texto.
FinanciaciónNinguna.
Conflicto de interesesEl autor manifiesta que no incurre en ningún conflicto de intereses (laboral, de investigación, económico o moral), y que ha realizado este trabajo con fuentes oficiales de información y literatura publicada. Su puesto de trabajo como científico titular de organismos públicos de investigación le otorga autonomía e independencia para evaluar el desempeño institucional y de políticas, incluida las de la propia Administración General del Estado a la cual está adscrito el Instituto de Salud Carlos III.