Conocer las razones que llevan a decidir que los pacientes terminales mueran en el hospital o en su domicilio, desde la perspectiva de los/las profesionales.
MétodoEstudio cualitativo fenomenológico. Muestreo intencionado. Se realizaron cuatro grupos focales multidisciplinarios: dos en hospitales y dos en centros de Atención Primaria de Salud (APS) de Sevilla. Participaron 29 profesionales con al menos 2 años de experiencia con pacientes terminales, siguiendo el criterio de saturación teórica.
ResultadosLas respuestas obtenidas del guion inicial se agruparon en tres categorías centrales: paciente y familia, profesionales y proceso asistencial. No suele consultarse al paciente sobre sus preferencias respecto al lugar donde quiere morir, y si además la familia las desconoce, no se puede realizar una planificación anticipada de cuidados. La familia elige el hospital por inseguridad respecto a la posibilidad de seguimiento y recursos en APS. Los/las profesionales poseen formación para abordar la muerte, pero no se sienten preparados, focalizando la atención en aspectos clínicos o administrativos. El proceso asistencial favorece a los pacientes oncológicos, pues es más sencillo identificar su terminalidad. No hay equidad en los recursos y es mejorable la comunicación interniveles. No se facilita la integración de la familia en el proceso que interfiere en su toma de decisiones.
ConclusionesSe debe fomentar la planificación anticipada de cuidados y usar el documento de voluntades anticipadas, la comunicación y la coordinación interniveles, dotar de recursos, especialmente a APS, y formar y preparar a los/las profesionales para abordar la muerte. Hay que implicar a la familia en el proceso, aportándole el apoyo necesario.
To discover the reasons for deciding to die in hospital or at home, from the perspective of professionals involved.
MethodQualitative phenomenological study. Intentional sample. Four multidisciplinary focus groups were held, two in hospitals and two in primary care centres in Seville (Spain). Twenty-nine professionals with at least two years experience in the care of people with a terminal disease participated, following the theoretical saturation of information criterion.
ResultsResponses from the first script were gathered in three core categories: patient and the family, professionals and care process. Patients are generally not asked about their preferences as to where they wish to die, and if their family is not aware of their preference, it is not possible to carry out advanced planning of care. Families tend to choose the hospital because of the possibility of monitoring and resources in primary care. Professionals are trained in how to approach death, but they do not feel sufficiently prepared and focus on the clinical and administrative issues. The care process favours oncology patients because it is easier to identify their illness as terminal. Resources are not equal and interlevel communication needs to be improved. The family's involvement in the process is not facilitated, which impedes their decision-making.
ConclusionsAdvance care planning and use of the advance directive should be promoted, as well as, interlevel communication and coordination, supply resources, especially in primary care, and professionals should receive training on how to approach death.. The patient's family should be involved in the care process and provided the necessary support.
Las personas en situación terminal son aquellas que padecen una enfermedad progresiva, sin respuesta a tratamientos, con evolución cambiante, limitado pronóstico de vida, que ocasiona sufrimiento y aumenta las demandas y el uso de recursos1. Estas situaciones requieren unos cuidados paliativos que permiten mejorar la calidad de vida de pacientes y familias, mediante la prevención, el alivio del sufrimiento, la identificación temprana, la evaluación y el tratamiento del dolor y de otros problemas, físicos, psicológicos y espirituales2, desarrollándose, tanto en el ámbito estatal como en el autonómico, estrategias tales como Cuidados Paliativos en el Sistema de Salud o el Plan Andaluz de Cuidados Paliativos1,3.
En España, la proporción de fallecimientos en el hospital respecto al total de muertes aumentó un 2,03% entre 2010 y 20144. En Andalucía, en 2010, hubo un 59,4% de muertes intrahospitalarias, cuando solo el 20,1% de las personas deseaba morir en el hospital5. Esta incongruencia entre el lugar de muerte elegido y el deseado puede cuestionar el deber profesional respecto al derecho de autonomía del paciente6, incumplir indicadores de calidad de cuidados al final de la vida5 e incrementar el consumo de recursos sanitarios7; más aún sabiendo que las personas que fallecen en su domicilio logran mayor bienestar y el duelo familiar es menos prolongado8.
Decidir el lugar para morir depende de la persona, su familia, los/las profesionales y el proceso asistencial9, así como de la interpretación de la información, las opciones reales e imaginadas, la propia enfermedad10 y ciertos dilemas cambiantes y angustiantes11. Cuando la persona enferma no puede manifestar dónde desea morir y la familia desconoce sus preferencias, esta decisión puede comprometer la elección del lugar más adecuado9. Esto podría minimizarse optimizando las pautas de comunicación12 entre el/la paciente y sus familiares con profesionales capacitados/as, empáticos/as y proactivos/as9,13.
Si el/la paciente ha comunicado su decisión, debe consignarse en la historia clínica para propiciar la planificación anticipada de cuidados (PAC)14. Igualmente útil puede resultar el Documento de Voluntades Anticipadas (DVA), que en Andalucía permite registrar, en el apartado de valores, el deseo de «Ser cuidado en mi casa por las personas que me quieran» o «Permanecer en mi domicilio durante los últimos días de mi vida»15.
El objetivo de este estudio es conocer las razones que llevan a decidir que los pacientes terminales mueran en el hospital o en el domicilio, desde la perspectiva de los/las profesionales.
MétodoSe planteó un estudio cualitativo fenomenológico, siguiendo la guía COREQ16. Se desarrollaron cuatro grupos focales multidisciplinarios mediante muestreo intencionado con profesionales de atención primaria de salud (APS) y unidades de medicina interna, oncohematología, cuidados paliativos y hospitalización domiciliaria, de hospitales públicos de tercer nivel de Sevilla (2013-2015).
El criterio de inclusión fue poseer experiencia mayor de 2 años en la atención a pacientes terminales y sus familiares. Mediante muestreo intencional se establecieron dos segmentos, atención hospitalaria y APS, y se realizaron dos grupos focales por segmento. Participaron dos hospitales en los que se seleccionaron profesionales propuestos/as por mandos intermedios (informantes claves), que fueron informados/as acerca del estudio e invitados/as a participar. Inicialmente se invitó a 70 profesionales (20 enfermeras/os, 20 médicos/as, 20 técnicos/as de cuidados auxiliares de enfermería [TCAE] y 10 trabajadores sociales [TS]), de los que participaron 15, y de ellos, seis pertenecían a cuidados paliativos y hospitalización domiciliaria (tabla 1).
Descripción de los perfiles de los/las participantes en los grupos focales
| Valores | |
|---|---|
| Sexo | |
| Hombres | 9 |
| Mujeres | 20 |
| Edad (años) | |
| Edad máxima | 51 |
| Edad mínima | 31 |
| Nivel asistencial de procedencia | |
| Atención hospitalaria | |
| Total GF1 | 8 |
| Médicos/as | 3 |
| Enfermeras/os | 3 |
| Trabajo social | 0 |
| TCAE | 2 |
| Total GF2 | 7 |
| Médicos/as | 2 |
| Enfermeras/os | 3 |
| Trabajo social | 1 |
| TCAE | 1 |
| Atención primaria de salud | |
| Total GF3 | 7 |
| Médicos/as | 0 |
| Enfermeras/os | 7 |
| Trabajo social | 0 |
| TCAE | 0 |
| Total GF4 | 7 |
| Médicos/as | 3 |
| Enfermeras/os | 3 |
| Trabajo social | 1 |
| TCAE | 0 |
| Experiencia previa en otro nivel asistencial | |
| Trabajan en hospital, con experiencia en primaria | 2 |
| Trabajan en hospital, sin experiencia en primaria | 13 |
| Trabajan en primaria, con experiencia en hospital | 11 |
| Trabajan en primaria, sin experiencia en hospital | 3 |
| Trabajan en cuidados paliativos u hospitalización domiciliaria | 6 |
GF: grupo focal; TCAE: técnico/a de cuidados auxiliares de enfermería.
En APS se solicitó su participación a seis centros y aceptaron dos. Se convocaron 51 profesionales (24 enfermeras/os, 24 médicos/as y 3 TS). Se desestimó convocar a TCAE por no desempeñar labores asistenciales. Finalmente aceptaron participar 14.
El tamaño muestral atendió al criterio de saturación teórica y en total comprendió 29 profesionales. La edad media fue 51 años, la mayoría eran mujeres (médicas, TCAE, TS, enfermeras) y enfermería fue la categoría profesional más numerosa. Mayoritariamente poseían experiencia en ambos niveles asistenciales.
Los motivos que alegaron las personas no participantes fueron no desear invertir tiempo en reuniones, problemas de agenda o no desear ser grabados.
El estudio fue aprobado por el Comité Ético del Área Hospitalaria Macarena. Se solicitó el consentimiento informado, y se mantuvo la confidencialidad durante el estudio.
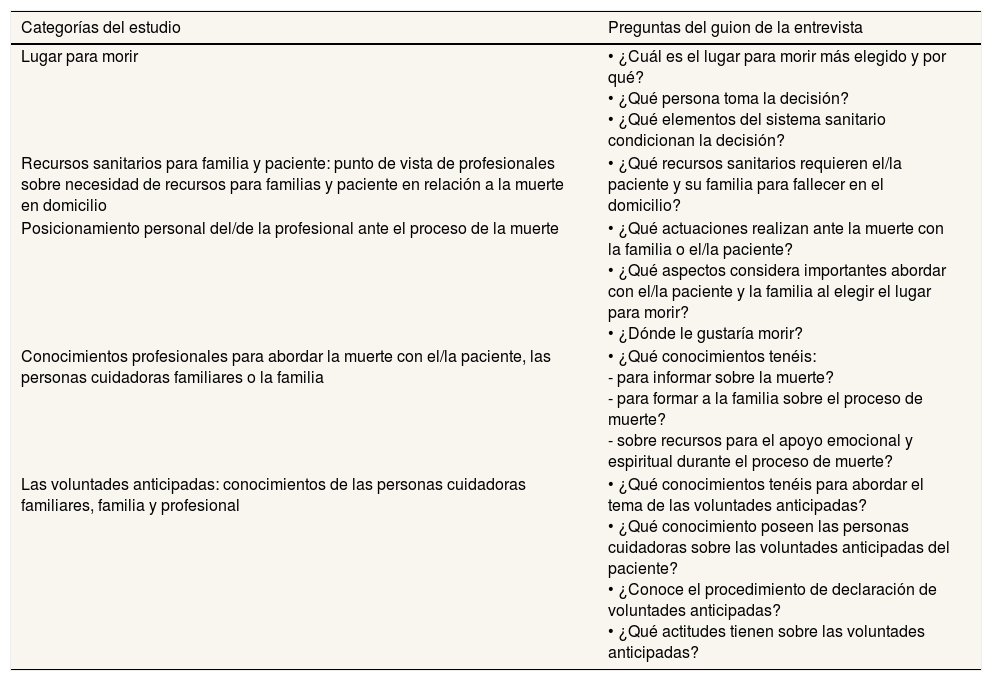
En la recogida de datos intervinieron una investigadora, dinamizando el grupo, y otra como observadora. Las respuestas fueron registradas en audio y transcritas literalmente de manera individual por ambas investigadoras, que llegaron posteriormente al consenso. Se realizó una triangulación de participantes, recogiendo comentarios o correcciones. En la tabla 2 se reflejan las categorías iniciales y el guion de entrevista utilizado.
Categorías iniciales en relación con el guion de la entrevista
| Categorías del estudio | Preguntas del guion de la entrevista |
|---|---|
| Lugar para morir | • ¿Cuál es el lugar para morir más elegido y por qué? • ¿Qué persona toma la decisión? • ¿Qué elementos del sistema sanitario condicionan la decisión? |
| Recursos sanitarios para familia y paciente: punto de vista de profesionales sobre necesidad de recursos para familias y paciente en relación a la muerte en domicilio | • ¿Qué recursos sanitarios requieren el/la paciente y su familia para fallecer en el domicilio? |
| Posicionamiento personal del/de la profesional ante el proceso de la muerte | • ¿Qué actuaciones realizan ante la muerte con la familia o el/la paciente? • ¿Qué aspectos considera importantes abordar con el/la paciente y la familia al elegir el lugar para morir? • ¿Dónde le gustaría morir? |
| Conocimientos profesionales para abordar la muerte con el/la paciente, las personas cuidadoras familiares o la familia | • ¿Qué conocimientos tenéis: - para informar sobre la muerte? - para formar a la familia sobre el proceso de muerte? - sobre recursos para el apoyo emocional y espiritual durante el proceso de muerte? |
| Las voluntades anticipadas: conocimientos de las personas cuidadoras familiares, familia y profesional | • ¿Qué conocimientos tenéis para abordar el tema de las voluntades anticipadas? • ¿Qué conocimiento poseen las personas cuidadoras sobre las voluntades anticipadas del paciente? • ¿Conoce el procedimiento de declaración de voluntades anticipadas? • ¿Qué actitudes tienen sobre las voluntades anticipadas? |
El análisis (tabla 3) fue realizado por tres investigadores, siguiendo las orientaciones de Taylor y Bogdan17, se efectuó triangulación. Para el análisis hermenéutico se utilizó el programa Atlas.ti 6.218.
El análisis fue realizado siguiendo las orientaciones de Amezcua17 por tres investigadores y se efectuó triangulación
| 1. Descubrimiento. Se buscaron temas examinando los datos: a) leyéndolos varias veces; b) siguiendo el rastro de temas, intuiciones, interpretaciones e ideas; c) buscando temas emergentes; d) creando tipologías; e) desarrollando conceptos teóricos; y f) leyendo bibliografía. 2. Codificación, agrupación y análisis de todos los datos referidos a temas, ideas, conceptos interpretaciones y proposiciones: a) desarrollando categorías de codificación; b) codificando todos los datos; c) clasificando los datos según las diversas categorías; d) separando datos sobrantes; y e) redefiniendo el análisis. 3. Relativización de los datos. Interpretación de los datos acorde al contexto de recogida: a) de los datos solicitados o no solicitados; b) considerando la influencia del/de la observador/a sobre el escenario; c) identificando las influencias del entorno o de otras personas presentes; d) de los datos directos e indirectos; e) teniendo en cuenta las perspectivas de la persona; y f) teniendo presentes nuestros propios supuestos. |
En el análisis emergieron tres categorías que permitieron englobar las iniciales, relacionadas con las razones que llevan a decidir el lugar para morir de una persona en situación terminal: relativas al/ a la paciente y su familia, a los/las profesionales y al proceso asistencial. Las expresiones de los/las participantes que determinan estas tres categorías, y las categorías iniciales que engloban, se presentan en las tablas 4, 5 y 6 (los nombres de los/las profesionales son pseudónimos).
Razones que influyen en la toma de decisiones del paciente y su familia
| Lugar para morir: 1 «Una muerte rápida, limpia, en un hospital donde generalmente nadie habla con el que va a fallecer, ni se le pregunta. ¿Y qué ocurre, si no se le pregunta…? Pues lógicamente no sabemos qué quiere.» José GF1 |
| 2 «Si tú preguntas a los enfermos ellos te dicen: yo quiero estar en mi casa, con mi familia. Todos te dicen lo mismo.» Mercedes GF2 |
| Voluntades anticipadas: 3 «Yo no sé informar muy bien, de momento tampoco… Vamos, hemos tenido alguna sesión, pero tampoco estoy muy puesta. Y la gente, a mí no me ha preguntado, ni gente mayor ni nadie.» Julia GF4 |
| 4 «Entonces, en el momento que yo he hecho la mía he podido informar.» Clara GF2 |
| 5 «Yo lo he leído de una forma crítica, y me parece que el documento no está todo bien, en algunos puntos quiere hilar tan fino, que al final quien lo va a escribir casi se puede asustar.» Andrés GF2 |
| Recursos sanitarios: 6 «Hay matices: el familiar que asume el grado de determinación de sus familiares y el avance de la enfermedad y está viendo la proximidad de la muerte, lo asume como tal, lo admite y quiere la paz y tranquilidad de su casa, y el otro familiar que cree que en el hospital siempre puede haber una última oportunidad y apura más todas las posibilidades que tiene para el final de su vida.» Ernesto G4 |
| 7 «Les preocupa mucho el tema de la alimentación, del oxígeno. También cuando al irse se están asfixiando, eso les agobia un montón, y a veces también es el dolor o que tengan una atención inmediata si sucede algo.» Julia GF4 |
| 8 «Y ahora no hay material por ningún sitio, que esa es otra cosa que hay que decirla (…) No hay cama articulada y no hay colchón antiescaras, ni nada.» Alicia GF3 |
| Posicionamiento del profesional: 9 «La gente no quiere llevarlo a morirse a su casa. No sé si es miedo… Algunas veces sí es miedo a que en un momento determinado llegue ese momento y ellos no estén preparados.» Teresa GF1 |
| 10 «Si ellos se sienten respaldados, y además se les explica que precisamente al final de la vida es cuando menos diferencia va a existir entre los cuidados que se le van a prestar en el hospital y los que se le van a prestar en el domicilio, tenemos mucho ganado. Porque claro, ellos piensan que cuando su padre no coma, no beba, va a venir al hospital, se le va a coger una vía, se le va a poner un suero, y eso es otra cosa... ¡Hombre!, mi padre va a estar cuidado...» Andrés GF2 |
| 11 «Vienen y se encuentran con una realidad que no es la que ellos esperaban, y entonces es cuando se agobian.» Bella GF4 |
| 12 «Esas personas muchas veces están en el domicilio, no recurren al médico de cabecera porque no tienen la idea esa, de que es su médico el que va a abordar todo lo que es el proceso, el ponerles en contacto con el resto de los profesionales, y entonces se quedan, hasta que dan la voz de alarma a través de la enfermera de enlace (…) La familia no ha sabido cómo acudir a nadie porque pensaba como que el seguimiento se lo estaban haciendo desde el hospital y que desde el hospital iban a hacer algo más.» Julia GF4 |
Razones que influyen en la toma de decisiones en relación con los/las profesionales
| Conocimientos profesionales: 13 «A veces es sesión clínica, donde íbamos enfermeros y los médicos un día en semana a la primera hora de la mañana.» Marina GF4 |
| 14 «Los médicos de APS, en general, quitando algunas particularidades, no estamos preparados para manejar la sedación en todos sus aspectos y necesitaríamos el apoyo de los cuidados paliativos o unidades del dolor.» Ernesto GF4 |
| 15 «Siempre intentamos dejarlo en manos del que está más preparado para afrontar una situación como esta, o por comodidad, y muchas veces no tenemos el tiempo que tiene, quizás, el paliativista.» Paco GF1 |
| 16 «Nosotros no tenemos ningún recurso donde derivar ni ningún tipo de ayuda, vamos, nos tenemos a nosotros mismos para atender al paciente y ya está.» Julia GF4 |
| 17 «Nos da miedo que nos hagan esas preguntas, porque no estamos habituados a hablar de la muerte, o de la sensación que voy a tener en el último momento. Yo creo que casi nadie se lo quiere plantear, y cuando te lo plantean te da un escalofrío por la espalda.» Lourdes GF4 |
| Posicionamiento del profesional: 18 «Es que el trabajo domiciliario es nuestro.» Alba GF3 |
| 19 «Les reconforta que simplemente vayas, te acuerdes de ellos y estés ahí… Y a veces, nosotros sabemos que no hace falta hablar más… No desde el punto de vista médico, a lo mejor del enfermero esperan que le diga más o le pregunte lo que sea.» Julia GF4 |
| 20 «Vosotros, me refiero a nivel de auxiliar y enfermera, estáis más en contacto con esto que nosotros, bastante, bastante más. Tenéis más interioridad, más acceso a lo que quiere el paciente; de hecho, nos informáis de cosas que nosotros no sacamos en una visita médica.» Luis GF2 |
| 21 «Nos han enseñado que aquí se hacen diagnósticos y tratamientos, pero ya no les puedes diagnosticar más porque se han hecho ya 300 TACS, 300 colonoscopias y no sabes ya qué hacerles, y los tratamientos ya están agotados, y no hay nada que ofrecer en esta institución (…) ¿Le dedicamos tiempo para hablar del final de la vida, de las voluntades, de cuidar a la cuidadora? Vamos a ser realista, en donde están esos enfermos no hay tiempo para nada.» José GF1 |
| 22 «Había un compañero que cronometró la mañana normal de trabajo de un médico. Ahora ya es más tiempo con ordenador que con pacientes.» José GF1 |
| 23 «No tenemos tiempo de hacer todo lo que sería necesario, que podríamos hacer y, pienso, sabemos hacer. Pero nada más que los desplazamientos, los avisos que te ponen programados y los que tú te programas, no son compatibles porque tienes unos tiempos bastante limitados.» Ernesto GF 4 |
| 24 «Claro, yo también me presto a que les digo que les voy a dejar mi teléfono para que me llamen a cualquier hora. Incluso, y si es posible, y en este caso lo era, el acercarme los días de fiesta, que se aproximaban, a darle una vuelta.» Andrés GF2 |
| 25 «Si se está muriendo, pero se está asfixiando, vamos a hacer que no se asfixie y luego que esté con su familia y con sus amigos, y que haya una despedida. La muerte es digna siempre que estén todos los recursos adaptados al enfermo, y es digna si están sus familiares, si están sus amigos, si está en su domicilio.» Berta GF1 |
GF: grupo focal.
Razones que influyen en la toma de decisiones en relación con el proceso asistencial
| Posicionamiento del profesional: 26 «Un 98% son paliativos oncológicos; antes hacíamos mucha hospitalización domiciliaria en crónicos. La cuestión es que es más fácil discernir cuándo un oncológico es terminal.» Andrés GF2 |
| 27 «Hay una falta de manejo en cómo se gestiona la muerte, en lo que es las relaciones personales, pero desde el punto y hora de hablar de todo esto, de afrontar que una persona se va, que otra la despide, la cuidadora, la familia, como quien sea. Eso antes se hacía de forma natural y ahora ya no se hace.» José GF1 |
| 28 «Cuando el enfermo está en el hospital y entramos los médicos y los enfermeros, ¿qué es lo primero que hacemos? Pues sacarlos al pasillo.» Álvaro GF1 |
| 29 «Nosotros estamos utilizando a los familiares según nos interesen: ahora me interesa, écheme una mano con el enfermo. Por la mañana vamos más gente: sálganse que vamos a bañar al enfermo.» Lola GF1 |
| 30 «Lo que pasa que es verdad que hay que darles unas pautas y hay mucha gente que primero dice en el hospital y luego cambia de opinión y dice: “no doctora, yo creo que en casa va estar bien”.» Mercedes GF2 |
| 31 «… me visita todas las mañanas, ¡me habla con una dulzura! Me escucha, aquí está atendido, ¿qué pinto yo en mi casa si no va el médico? Allí no sube nadie.» José GF1 |
| 32 «Cuando no existía una unidad de cuidados paliativos procurábamos mantener al paciente en la casa, nos esforzábamos más para que falleciese en el domicilio.» Andrés GF2 |
| Recursos sanitarios: 33 «Nadie se acuerda de la APS a la hora de los recursos, entonces, bueno, que APS tuviera más recursos, tanto de tiempo, que es importante, y también porque la gente cree que estamos perdiendo tanto el tiempo como los recursos.» Julia GF4 |
| 34 «Mucha gente te dice: “yo eso en el hospital, porque en el hospital hay más cosas”.» Mercedes GF2 |
| 35 «Hemos pasado de un gran hospitalismo, de la creación de hospitales magníficos, que ya hemos visto que esto no conlleva a unos números, ni a una estadística, ni es lo que se intenta.» Luis GF2 |
| 36 «Antes no había muchas facilidades para que un enfermo muriese en casa, y sin embargo se morían muchos más. Ahora hay muchas más facilidades, hospitalización domiciliaria, enfermera de enlace, y se puede ir muchas veces, es decir, te puedes llevar tranquilamente un enfermo a casa.» Lola GF1 |
| 37 «El tratamiento para toda la población debería ser igual. Aquí hay un factor diferenciador, que no se trata igual a la población rural que a la población urbana. Entonces, claro, la población urbana se encuentra mucho más respaldada por nosotros.» Andrés GF2 |
| 38 «La gente termina llevándoselo al hospital, que es donde la gente tiene los recursos materiales para esa gestión de la muerte.» José GF1 |
| 39 «Tengo experiencia con algunos enfermos terminales no oncológicos, crónicos, que no tenían solución, que cada dos por tres estaban viniendo al hospital. ¿Ustedes lo podéis cuidar en casa…? Sí, y encontrártelo a la semana siguiente, porque el médico de cabecera lo ha mandado y en contra incluso que la familia ha dicho que no le lleven más al hospital.» Paco GF1 |
| 40 «Tendrían que salir del hospital ya con su cama, con su colchón, con su yo que sé. A la cuidadora después le supera todo, y más sin ayuda en domicilio, porque tampoco hay ayuda en domicilio (...) tú llegas con un enfermo “para ti”, y te encuentras con una cama de matrimonio sin nadie que te ayude, el enfermo cada vez peor… Como que te saca de quicio, ¿no? Y dices: “al hospital”.» Adolfa GF3 |
| 41 «Si un paciente al alta no se le da la información necesaria para que conozca sus medicamentos, el manejo de la medicación, los recursos (…) Si no es alta planificada y no hay una coordinación con el centro de salud y no sabemos lo que le han aportado ellos… malo.» Almudena GF3 |
| 42 «Yo lo que sí que echo más de menos es que nos llegue información del alta de todos los casos de paliativos. Y se le podría haber dado quizás soporte para el fin de semana.» Alba GF3 |
| 43 «Echo de menos que hospitalización domiciliaria, los paliativos, no escriben nada en la historia.» Alberto GF3 |
| 44 «“¿Usted quién es…? ¡Ah!, es que los de paliativos vinieron esta mañana…”» Alberto GF3 |
| 45 «Existe la enfermera gestora de casos, evidentemente. Yo no sé lo que saben ellas ni lo que hacen. Sé que existen ellas. Sé de esa figura y más o menos el recurso que pueden solucionar, pero yo no soy capaz de transmitirle al familiar lo que le transmiten ellas.» Paco GF1 |
| 46 «El hospital siempre está sobrevalorado cuando hacen una comparación con su centro de salud. Ellos piensan que las técnicas de curación, diagnóstico, tratamiento y de todo son más elevadas en el hospital, y debido a esos silogismos dicen que su familiar estará mejor tratado allí.» Ernesto GF4 |
| 47 «Muchas veces llamadas al servicio de urgencias en fin de semana, que no conocen lo que piensa el paciente, se deriva al hospital (…) y al final, fallece allí.» Alba GF3 |
| 48 «“¡Ay! ¡Qué lástima, con lo que hemos pasado con él, que le hemos arreglado el cuarto de baño, le hemos comprado la cama, ¡y al final en una camilla en observación! ¡Ay, si me lo hubieran dicho antes!”» Adolfa GF3 |
Del análisis se desprende que al paciente terminal no se le suele consultar sobre dónde prefiere morir, lo que no propicia realizar la PAC. Además, cuando este no puede expresar su deseo, corresponde a su familia tomar la decisión. La mayoría desea morir en su domicilio, especialmente cuando asumen el final de la vida, sienten seguridad y apoyo (V:1-2), pero muchos mueren en el hospital al no haber indicado su decisión. Esto podría relacionarse con la falta de uso y desinformación respecto al DVA. Los/las propios/as profesionales están desinformados/as sobre este documento, sienten inseguridad al proponer al paciente su firma, y algunos/as lo consideran complejo o discrepan (V:3-4-5). Los verbatims se presentan en la tabla 4.
Entre las dificultades de la familia para elegir el domicilio como lugar para morir destacan el desacuerdo entre familiares, subyaciendo el aferramiento a la hospitalización ante la esperanza de que el/la paciente siga viviendo si permanece allí (V:6); el desconocimiento del proceso de morir; la inseguridad para gestionar el proceso y los tratamientos, para contribuir al bienestar del paciente y evitar el sufrimiento; la falta de recursos materiales (cama articulada, superficies alternantes de aire, etc.); la dificultad para afrontar la despedida y el duelo; o la falta de apoyo profesional en el domicilio (V:7-8-9-10). La idea preconcebida confronta la realidad. Se suma la desinformación sobre dónde o a quién recurrir para acceder a los recursos o consultar. Además, muchas familias desconocen que se puede atender la muerte en domicilio por la escasa orientación ofrecida (V:11-12).
Los/las profesionalesSobre las razones relacionadas con los/las profesionales que llevan a decidir el lugar para morir, se constata la necesidad de contar con conocimientos, habilidades y actitudes adecuadas, y con un equipo multidisciplinario que disponga del tiempo y los recursos necesarios (tabla 5). Los conocimientos de posgrado sobre atención al final de la vida son aceptables (V:13), aunque en APS los/las médicos/as no se sienten preparados para manejar en el domicilio la sedación paliativa o el dolor en todos sus aspectos (V:14). En los hospitales, algunos/as profesionales pueden apoyarse en otros/as mejor preparados/as (V:15), pero en APS la configuración de los equipos dificulta este apoyo entre profesionales (V:16). Algunos/as mantienen una actitud reservada para tratar abiertamente el lugar para morir y afrontar el final de un semejante, pues evocan su propia terminalidad (V:17). Los/las enfermeros/as de APS tienen mayor acercamiento al paciente y asumen como propia la atención domiciliaria, con matices distintos a los de otros profesionales y niveles asistenciales (V:18-19-20).
Se considera insuficiente el tiempo para abordar la PAC o la atención a la familia, y se invierte en el diagnóstico, el tratamiento o tareas administrativas (V:21-22-23). Algunos profesionales afirman sobreimplicarse, invirtiendo tiempo personal (V:24). Opinan que sería necesario adaptar los recursos al paciente para conseguir la muerte en el domicilio con sus allegados (V:25).
El proceso asistencial en la persona en situación terminalEn la tabla 6 se presentan los verbatims. El proceso asistencial suele centrarse en pacientes oncológicos, pues es más fácil distinguir una situación terminal (V:26) y trasladarlo al domicilio. Además, la familia no está integrada en el proceso asistencial y en la gestión de la muerte. Su participación suele limitarse a situaciones en las que resulta útil para la atención (V:27-28-29). Esto obstaculiza la adaptación familiar a la evolución del paciente, impidiendo que disponga de información clara sobre lo que conviene al paciente, y decidir el lugar adecuado para morir (V:11–30)
Los hospitales poseen buenas infraestructuras y personal cualificado (V:31), pero ubicar la atención en el contexto hospitalario, incluso específico de cuidados paliativos, favorece que los pacientes mueran en el hospital (V:32). Además, se afirma que la APS tiene infraestructura y recursos insuficientes (V:16-33), opinión compartida por la población, que considera al hospital mejor preparado (V:34). Cambiar esta situación exige dotar de recursos a APS para ayudar a las familias y los/las pacientes a posibilitar la muerte en el domicilio, frente a la tendencia a centrar la atención en el hospital (V:35). A pesar de que en los últimos años se ha producido una mayor dotación de recursos (V:36), no siempre están disponibles en APS (V:9-11) y persisten inequidades entre zonas urbanas y rurales, donde los recursos suelen ser más escasos (V:37). Esta limitación de recursos condiciona a la familia a decidir que la muerte se produzca en el hospital (V:38), y también a los/las profesionales de APS a derivar al paciente, incluso contraviniendo el deseo familiar (V:39). Por ello, la planificación del alta conjunta y la provisión temprana de materiales que faciliten los cuidados domiciliarios parecen cruciales para inclinarse por el domicilio (V:40-41).
Son necesarias una mejor organización y una adecuada gestión, favoreciendo la continuidad de los cuidados, mediante las historias clínicas, los informes de continuidad de cuidados y la comunicación interniveles (V:42), pues, para morir en su domicilio, el/la paciente atendido/a en las unidades hospitalarias, incluidas las de cuidados paliativos, va a requerir cuidados ofertados desde APS por profesionales sin acceso a los registros hospitalarios. Esto puede afectar negativamente al proceso asistencial, lo que no pasa desapercibido al usuario (V:43-44)
Es importante unificar criterios de información a las familias para evitar contradicciones, ofrecerles apoyo y orientación, y dotarles de recursos (V:10-41). En este sentido, es fundamental la labor de las enfermeras gestoras de casos (V:45). De no ser así, posiblemente la familia tendrá dificultades para decidir que el/la paciente muera en su domicilio, pudiendo solicitar el ingreso para que fallezca en el hospital. Esta situación suele ocurrir en fines de semanas o vísperas de festivos (V:46-47). Por tanto, un alta sin planificar, sin informar a la familia sobre dónde y a quién recurrir, compromete la permanencia en el domicilio y favorece la demanda de asistencia urgente, el reingreso, la muerte en el hospital y la desazón de la familia tras el óbito (V:48).
DiscusiónNuestros resultados muestran que la decisión sobre el lugar para morir está influida por factores inherentes al paciente y la familia, los/las profesionales y el proceso asistencial.
Las dificultades de la familia se relacionan con el desconocimiento de los deseos del/de la paciente y de lo que es más conveniente para él/ella, su sufrimiento, el desacuerdo de sus miembros, la insuficiente preparación para el manejo de las circunstancias alrededor de la muerte y los cuidados necesarios, la falta de acceso a recursos sociosanitarios domiciliarios, y las creencias sobre la calidad asistencial en cada nivel, lo que que les conduce a elegir el hospital. Esto concuerda con el análisis realizado para el Plan Andaluz de Cuidados Paliativos3.
Según Calzado y Lis19, para la familia, desconocer la voluntad del/de la paciente sobre el lugar donde desea morir supone una toma de decisiones llena de dificultades. Podría evitarse utilizando la PAC y el DVA; este último es poco usado, salvo en personas mayores, o por aquellos/as que lo hacen por motivos religiosos o rechazo al tratamiento20,21. Su uso podría mejorarse proporcionando información a la población e implicando a los/las profesionales para que desarrollen propuestas de mejoras, dificultando así resistencias y discrepancias para su empleo20,21.
Respecto a la atención de personas en situación terminal, se puede intervenir para favorecer los cuidados domiciliarios y mejorar el bienestar de las personas cuidadoras y las familias, entrenándolas en habilidades de cuidados y solución de problemas, ofreciéndoles contactos a los que recurrir3, acceso a recursos, atención al duelo, gestión del deceso y apoyo social y familiar a la persona cuidadora22–24.
Si la familia tuviera la seguridad de disponer del mismo tratamiento médico, elegiría mayoritariamente el domicilio para morir25. Algunas de las estrategias propuestas en el Plan Andaluz de Cuidados Paliativos, como el apoyo a la toma de decisiones, el apoyo a la persona cuidadora y la coordinación intersectorial3, podrían facilitar que las personas en situación terminal tuvieran un trato similar en los dos niveles.
Los/las profesionales presentan dificultades diferentes según el nivel asistencial y dependiendo de si son médicos/as o enfermeras/os, pero relacionadas con la necesidad de contar con conocimientos, habilidades y actitudes adecuadas, más tiempo y recursos, y un equipo multidisciplinario. Igualmente, algunos profesionales mantienen una actitud reservada al afrontar la muerte de un semejante. Remediar esta realidad implica mejorar las competencias emocionales para abordar el sufrimiento espiritual, el proceso de duelo, y el conocimiento de recursos para favorecer la muerte en el domicilio, promoviendo una comunicación interprofesionales e interniveles que facilite la continuidad de los cuidados26. Esto podría mejorar la actitud, la responsabilidad y el compromiso de los/las profesionales26, que inmersos en una sociedad en la que no se habla de la muerte manifiestan dificultades para abordarla y facilitar la toma de decisión sobre el lugar donde morir27.
Las dificultades en la comunicación entre profesional, paciente y familia privan a la relación terapéutica de aspectos enriquecedores, pues afrontar la muerte y las circunstancias que la envuelven mejora la relación con el/la paciente y el proceso asistencial28. Actúa negativamente la falta de tiempo por sobrecarga de trabajo clínico y administrativo, pues dificulta la atención integral, que requiere tiempo para escuchar, reflexionar y evaluar29. Una adecuada gestión del tiempo asistencial permitiría disponer del necesario para acompañar al paciente y atender a la familia, evitando la sobreimplicación de algunos profesionales, que utilizan su tiempo libre13,30.
Respecto a las diferencias entre profesionales y niveles asistenciales, en el hospital pueden apoyarse o delegar en mejor preparados, mientras que en APS no encuentran esta posibilidad. Estudios previos reconocen que la implicación de equipos de cuidados paliativos multidisciplinarios de asistencia domiciliaria favorece la permanencia del paciente en el domicilio31. En el análisis cualitativo del Plan Andaluz de Cuidados Paliativos, los/las profesionales que intervinieron en él sugieren potenciar estos equipos3. En cuanto a la categoría profesional, el modelo asistencial enfermero, más centrado en la persona que en la enfermedad, facilita una relación cercana con el/la enfermo/a y su familia32.
Las dificultades emanadas del proceso asistencial se centran en la escasa integración de la familia en el proceso, que obstaculiza la información clara y la adaptación familiar a la evolución del paciente. También se destaca el desequilibrio en recursos, entre hospitales y APS, y la escasa comunicación interniveles que dificulta planificar la muerte de estos/as pacientes. La implicación familiar durante el proceso asistencial permitiría desarrollar su función cuidadora e implicarse en las decisiones. Sería necesario mantenerla informada, implicarla en las decisiones y formarla sobre su rol cuidador en el domicilio, ofreciéndole los conocimientos y las habilidades específicos para gestionar el proceso, contribuir al bienestar del paciente y evitar el sufrimiento33.
La actual distribución de los recursos propicia el hospitalocentrismo y la medicalización de la muerte34; el hospital ofrece mayores garantías de atención que la APS para las familias, y obstaculiza la elección del domicilio como lugar para morir35, y ello a pesar de que, a iguales condiciones de tratamiento, el 17,8% de los encuestados elegirían morir en el hospital, el 31,9% en un centro especializado en enfermedades terminales y el 45,4% en su domicilio25.
Si se quiere apostar por el domicilio como lugar para morir, es necesario mejorar los recursos y la asistencia domiciliaria en APS, especialmente en las zonas rurales, estableciendo programas de calidad para el seguimiento y la atención al paciente y su familia en el proceso de la muerte y el duelo3,35.
El Plan de Cuidados Paliativos de Andalucía reconoce que los recursos son heterogéneos y responden a distintos modelos organizativos, existiendo variabilidad en la dotación, la cualificación del personal y la dotación técnica. Resulta fundamental asegurar la coordinación profesional de diferentes ámbitos y niveles de atención, facilitando un modelo de atención interdisciplinaria e intersectorial de las necesidades del paciente y su familia3.
Nuestro estudio coincide con otros autores en que la mayoría de los/las pacientes son de cuidados paliativos oncológicos, pues es más fácil apreciar su situación terminal13,30. En algunos documentos se considera como área de mejora definir la situación terminal en patologías no oncológicas, así como delimitar en estas la limitación del esfuerzo terapeutico3. La visión paliativa no está integrada en la atención de ancianos con enfermedad avanzada30, propiciando que personas con enfermedades crónicas terminales puedan fallecer sin satisfacer sus necesidades sociosanitarias13. Por ello, habría que cambiar hacia una atención más centrada en la persona que en la enfermedad13,30.
Como limitaciones, destacamos que la utilización de grupos focales ha sido útil para los objetivos propuestos, pero otras técnicas, como la entrevista individual, podrían enriquecer los resultados. Se encontraron dificultades para reclutar profesionales dispuestos/as a participar en los grupos, y escasa participación de médicos/as de APS, lo que podría producir sesgos. Igualmente sucede con el mayor número de mujeres, aunque estas profesiones están más representadas por ellas. Además, los resultados obtenidos no son generalizables a otros contextos.
Futuras investigaciones deberían estudiar las necesidades de la familia para atender en el domicilio a personas al final de la vida cuando este sea su deseo.
En conclusión, las razones que llevan a decidir el lugar para morir de las personas en situación terminal incluyen las inherentes al paciente y su familia, a los/las profesionales y al proceso asistencial. Cuando el/la paciente no expresa su deseo, la familia tiene dificultades por falta de consenso entre sus miembros, falta de información, habilidades, preparación y recursos para manejar la muerte en domicilio, y por la creencia de que el hospital ofrece mayor calidad asistencial. Los/las profesionales destacan la falta de habilidades, tiempo, recursos y apoyo del equipo multidisciplinario, observándose diferencias entre niveles asistenciales y entre médicos/as y enfermeras/os. En el proceso asistencial es escasa la integración familiar en los cuidados y las decisiones, lo que dificulta su adaptación a la evolución del/de la paciente. Destaca el desequilibrio de recursos entre hospitales y APS, y la deficiente comunicación interniveles que dificulta la planificación del proceso.
La tendencia actual a fallecer en el hospital parece contraria al deseo mayoritario de la población de morir en su domicilio, cuestionando el principio de autonomía, incrementando el gasto sanitario y poniendo en duda la calidad de los cuidados al final de la vida. Los/las profesionales forman parte del proceso de morir de los/las pacientes y con su actividad influyen en la toma de decisiones.
¿Qué añade el estudio realizado a la literatura?Contribuye a conocer las opiniones de los/las profesionales sobre el proceso final de la vida y permite un acercamiento a aspectos de la actividad profesional que influyen en la toma de decisiones acerca del escenario de una muerte digna, para que coincida el lugar deseado para morir con aquel donde finalmente se fallece. Conocer estos aspectos puede contribuir a mejorar las políticas en salud y la práctica asistencial, ahorrar costes y facilitar la muerte digna, mitigando el sufrimiento familiar.
María Victoria Zunzunegui.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaTodas las personas firmantes cumplen los criterios de autoría. M.R. Asensio-Pérez diseñó y dirigió el estudio en cada etapa y redactó el artículo. J.S. Lima-Rodríguez y M. Lima-Serrano contribuyeron en el primer manuscrito del artículo y en las revisiones. E.B. Ramírez-López y J.C. Palomo-Lara participaron en el análisis y la interpretación de datos. Todos/as los/las autores/as han aprobado la versión final del manuscrito.
AgradecimientosA los/las profesionales de los centros hospitalarios y de atención primaria que han participado en los grupos focales de forma voluntaria y desinteresada. A los/las integrantes del equipo investigador que han hecho posible la culminación de esta investigación.
FinanciaciónEste artículo emana de un proyecto financiado por la Consejería de Salud de la Junta de Andalucía (PI-0378/12).
Conflictos de interesesNinguno.