Viernes, 13 de septiembre (11:00 h)
O.2.5. Vigilancia epidemiológica
Moderadora:
Ángela Domínguez
204
MORTALIDAD Y FACTORES ASOCIADOS EN UNA COHORTE DE ENFERMOS TUBERCULOSOS
M. Díez, J.A. Hernández, M.J. Bleda, C. Castells, A. Domínguez, A.M. García, P. Gayoso, M.J. López, M.F. Vázquez, por el grupo de trabajo del TMIT-2
Unidad de Investigación en Tuberculosis, Centro Nacional de Epidemiología. ISCIII, Madrid. Delegación Territorial de Sanidad, Gobierno Autónomo Vasco, Bilbao. Dirección General de Salud Pública, Generalitat de Cataluña, Barcelona. Servicio de Epidemiología, Consejería de Sanidad y Consumo, Murcia. Complejo Hospitalario Cristal-Piñor, Orense. Dirección General de Salud, Gobierno Autónomo de La Rioja, Logroño. Dirección General de Salud Pública, Principado de Asturias, Oviedo.
Antecedentes: El Proyecto Multicéntrico de Investigación sobre Tuberculosis (PMIT) identificó una cohorte de casos iniciales de tuberculosis (TB) que iniciaron tratamiento entre mayo de 1996-abril de 1997 en seis comunidades autónomas (CCAA): Asturias, Cataluña, Galicia, La Rioja, Murcia y País Vasco. El objetivo de esta comunicación es analizar la mortalidad por todas las causas, y sus factores asociados, en esta cohorte.
Métodos: Se excluyeron los casos diagnosticados en prisión por razones logísticas y los que no tenían historia clínica al diagnóstico por ser ésta una de las fuentes de información utilizadas. La información sobre mortalidad se obtuvo a partir de la historia clínica de los enfermos y de los registros de mortalidad de las CCAA. Se calculó, en el total de casos y según distintas variables, la proporción de pacientes tuberculosos muertos antes de iniciar el tratamiento o durante su transcurso. La asociación de mortalidad con distintas variables se estimó mediante el odds ratio y su intervalo de confianza al 95% (OR[IC]), realizándose el análisis univariante y multivariante mediante regresión logística.
Resultados: Se incluyeron 4.899 casos de TB, de los que 436 (8,9%) murieron antes de iniciar el tratamiento o durante su curso, con un rango por CCAA entre el 5,3% de Murcia y el 12,7% de La Rioja. No hubo grandes variaciones por sexo (9,8% en varones frente a 7,25% en mujeres), pero sí por edad (5,2% en < 65 años frente a 23,5% en > = 65 años), y por estado VIH (21,5% en VIH+ frente a 6,2% en VIH- y 7,4% en VIH desconocido). La asociación de las distintas variables con mortalidad se estudió mediante modelos univariantes de regresión logística, a partir de cuyos resultados se construyeron los modelos multivariantes. Se observaron interacciones entre estado VIH y edad, localización de la TB y consumo de drogas por vía parenteral, por lo que se estratificó el análisis multivariante por estado VIH. Entre los tuberculosos VIH+ (n = 606) los únicos factores asociados con mortalidad fueron: tratamiento sólo con 2 fármacos (OR: 20,4 [2,2-193,6]) y existencia de neoplasia asociada (OR: 3,7 [1,3-10,6]). Entre los VIH- (n = 1038) la mortalidad aumentaba con la edad de forma lineal (OR: 1,09 por año), y además se asociaba con: existencia de insuficiencia renal crónica (OR:4,6 [1,5-14,7]), neoplasia (OR: 9,2 [3,8-22]) y uso de drogas por vía no parenteral (UDNP) (OR: 10,4 [2-54,1]). Entre los enfermos con estado VIH desconocido (n = 3255), los factores asociados con mortalidad y la dirección del efecto fueron los mismos (aunque con distintas OR) que en los VIH-, con la excepción de UDNP; además, en estos enfermos se encontró una asociación con corticoterapia (OR: 2,7 [1,5-4,9]) y con localización extrapulmonar (OR: 0,63 [0,41-0,96]).
Conclusiones: Paradójicamente, la mortalidad en nuestra cohorte es relativamente alta comparada con la de muchos países no industrializados pero los resultados del análisis multivariado sugieren que esto es debido a la mayor edad y a la alta proporción de enfermos con enfermedades graves añadidas. Los factores asociados con la mortalidad varían según el estado VIH del enfermo.
205
PREVALENCIA DE INFECCIÓN TUBERCULOSA: EL EFECTO DE LA VACUNACIÓN POR BCG EN REFUGIADOS KOSOVARES ACOGIDOS EN LA COMUNIDAD DE MADRID
S.F. Rodríguez, M. Ordobás, M. García-Baquero, P. Serra, M.J. Toledano y M.E. Duran
Servicio de Epidemiología; Servicio de Prevención y Protección de la Salud. Instituto de Salud Pública. Consejería de Sanidad. Comunidad de Madrid.
Antecedentes: Los conflictos económicos, sociales y bélicos están ocasionando un importante flujo migratorio en los últimos años entre países. Las enfermedades infecciosas, y en entre ellas la tuberculosis, son un factor importante a valorar en este tipo de poblaciones. El presente estudio tiene doble objetivo: por un lado conocer la prevalencia de infección tuberculosa entre un grupo de refugiados Kosovares acogidos en la Comunidad de Madrid (CM) en 1999, y por otro calcular el efecto de la vacunación por BCG sobre dicha prevalencia.
Métodos: Estudio descriptivo transversal en refugiados kosovares llegados a la CM. En cada uno de ellos se practicó la Prueba de Tuberculina (PT) usando la tuberculina RT-23 a dosis de 2 UI. La lectura se realizó a las 72 h según la técnica de Sokal. Se describen los resultados según sexo, edad, ciudad de procedencia y antecedente de BCG (constatado por la presencia de cicatriz vacunal); y se calculan porcentajes de infección tuberculosa para cada una de estas variables. Con el fin de conocer el efecto de considerar la BCG sobre la positividad de la prueba, se calculan porcentajes de infección tuberculosa teniendo en cuenta dos cortes: >= 5 mmØ de induración para todos, y >= 5 mmØ de induración para los no vacunados y > 14 mmØ para los vacunados. Comparamos n y proporciones mediante *2 y test exacto de Fisher con el programa Epi-Info v.6.
Resultados: Se practicó la PT a 190 refugiados Kosovares llegados a la CM entre abril y junio de 1999. Procedían de ciudades diversas del país aunque un 34,6% eran originarios de la capital, Prishtine. El 43,7% (83) eran varones y el 56,3% (107) mujeres, la edad oscilaba entre 1 y 70 años, si bien el 37,9% (72) pertenecía al grupo comprendido entre 15 y 34 años. El antecedente de vacunación por BCG se constató en el 65,8% de los sujetos (125); al analizarlo por las variables edad, sexo y lugar de procedencia, tan sólo se encontraron diferencias significativas (p < 0,05) para la edad, ya que la BCG estaba presente en mayor medida en los grupos de adultos. El resultado de la lectura de la PT osciló entre 0 y 37 mm de induración, si bien el 47,9% (91) tuvo 0 mm de Ø (41,6% para vacunados y 60% para no vacunados). No se encontraron diferencias significativas (p > 0,05) en los mm de ø de induración al comparar ambos grupos. Considerando como dintel de positividad de la PT positivos > = 5 mmØ para no vacunados y > 14 mmØ para vacunados, encontramos un 31,8% (61) de prevalencia de infección tuberculosa; al despreciar el antecedente de BCG este porcentaje aumentaba a 47,9% (92) (> = 5 mm para todos), siendo significativa la diferencia entre ambos porcentajes (*2 = 9,83 p < 0,05). En aquellas personas con PT positiva considerando la BCG, se realizó placa de tórax con el fin de descartar enfermedad, y no se encontró ningún caso de tuberculosis.
Conclusiones: La prevalencia de infección tuberculosa en refugiados Kosovares acogidos en la CM varió entre 32,6% y 48,4%, en función de considerar o no el antecedente de BCG. Los resultados muestran la necesidad de tener presente dicha circunstancia, puesto que de otra forma conduciría a sobreestimar el porcentaje de infectados en grupos de personas con características similares a la del estudio.
206
PREVALENCIA DE LYSTERIA EN QUESOS ELABORADOS EN CENTROS DE PRODUCCIÓN DE EXTREMADURA
J. Gómez Encinas, J. Pozo Vera, J-M. Ramos Aceitero y P. García Ramos
Dirección General de Salud Pública, Consejería de Sanidad y Consumo, Junta de Extremadura.
Antecedentes:Lysteria monocytogenes puede provocar en el ser humano enfermedad poco frecuente pero grave, constituyendo los alimentos en general y los quesos en particular un vehículo de transmisión importante, siendo técnicamente imposible garantizar su ausencia total en los alimentos, a menos que sean sometidos a un tratamiento térmico suficiente y estén protegidos de la contaminación posterior. En Extremadura existe una floreciente industria quesera de gran calidad, que puede verse sometida a este riesgo de contaminación. El objetivo de este trabajo es conocer la prevalencia de contaminación en quesos elaborados por industrias queseras de Extremadura.
Método: Estudio descriptivo transversal de prevalencia de contaminación de Lyteria, realizado en una muestra aleatoria simple de 73 industrias, de las 92 productoras de quesos ubicadas en Extremadura, de cada industria se seleccionó aleatoriamente un lote de producción y dentro de éste, un ejemplar de queso elaborado en las últimas seis semanas. Se realizaron tomas de 25 gramos para aplicar las técnicas de detección e identificación microbiana tipo Elisa sobre placas enriquecidas con medio de Fraser-Semi, con lectura de la positividad o negatividad a los 4 o 5 días. Se consideró contaminación positiva la existencia de al menos 1 Unidad Formadora de Colonia por 25 gramos de producto. Se calcula la prevalencia de contaminación y sus intervalos de confianza al 95% (IC 95%).
Resultados: El 91,8% (n = 67) (IC95%: 84,5-97,5) de las muestras fueron negativas y el 8,2% (n = 6) (IC95%: 1,8-14,2) positivas. Entre las muestras con resultado positivo, se aislaron L. Monocitógenes (patógenas para el ser humano) en el 2,7% (n = 2) (IC95%: 0,87-3,93) y L. Innocua (no patógenas para el hombre) en el 5,5% (n = 4) (IC95%: 0,6-10,4). Ambas muestras positivas de L. Monocitógenes procedían de quesos curados elaborados con leche cruda cumpliendo la normativa vigente.
Conclusiones: Se confirma la existencia de contaminación por Lysteria en quesos correctamente elaborados desde el punto de vista normativo. La prevalencia de contaminación de quesos, aún existiendo, no es elevada. Esta contaminación pone de evidencia la existencia de fuentes de infección en las industrias productoras relacionadas de forma directa con la limpieza e higiene del ambiente y el equipo, así como del control sanitario de los manipuladores, lo que obliga a extremar las medidas de control e higiene en la mismas, instaurando sistemas de vigilancia y control analítico de productos, recomendando la aplicación del Análisis de Peligros y Puntos de control Críticos o Autocontroles, y la constatación de aplicación de buenas prácticas de higiene por parte de los trabajadores o manipuladores de alimentos.
207
RENDIMIENTO DE LA TITULACIÓN DE IgG FRENTE AL VIRUS DE PAROTIDITIS PARA EL DIAGNÓSTICO DE LA INFECCIÓN SEGÚN EL ESTADO VACUNAL
J.C. Sanz, M.J. Saguës, R. Ramírez, L. García-Coma, R. de los Ríos, J.E. Echevarría y F. de Ory
Laboratorio Regional de Salud Pública, Servicio de Epidemiología y Área IV. Instituto de Salud Pública de la Comunidad de Madrid; Centro Nacional de Microbiología, ISCIII.
Objetivos: Evaluar, en función del estado vacunal, la utilidad de la detección de IgM y de la titulación de IgG para el diagnóstico de parotiditis.
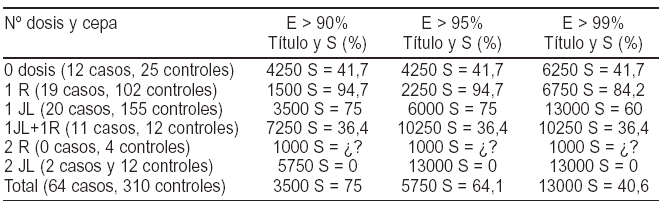
Métodos: Se estudiaron muestras de suero de 64 casos clínicos de parotiditis con vínculo epidemiológico con otros casos (edad media 8,1 años; desviación estándar 7,0) y de 310 controles asintomáticos (edad media 6,0 años; desviación estándar 3,3). Tanto en los casos como en los controles se comprobó mediante la revisión de la cartilla de vacunación el número de dosis de vacuna recibidas y el componente administrado, Rubini (R) o Jeryl Lynn (JL). Las determinaciones de IgM en casos y de IgG en casos y controles se realizaron por ELISA (Enzygnost IgG e IgM, Dade Behring). El análisis de sensibilidad y especificidad de los títulos de IgG según el estado vacunal se llevó a cabo utilizando curvas ROC.
Resultados: En 27 de los 64 casos la detección de IgM fue positiva (sensibilidad global de IgM 42,2%). La sensibilidad de IgM en función del estado vacunal fue: 100% en no vacunados (12/12), 42,1% en vacunados con una dosis de R (8/19), 25% en vacunados con 1 dosis de JL (5/20), 18,2% en vacunados con una dosis de R mas una de JL (2/11) y 0% en vacunados con dos dosis de JL (0/2). Los distintos puntos de corte de IgG (títulos) que aportaron niveles de especificidad (E) superiores al 90, 95 y 99% y la sensibilidad obtenida (S) con cada uno de ellos y para cada grupo según su estado vacunal se exponen en la siguiente tabla:
Conclusiones: La detección de IgM es un buen método de confirmación diagnóstica en pacientes no vacunados. Sin embargo, en sujetos vacunados, el diagnóstico de parotiditis basado en la detección de IgM parece condicionar un alto número de resultados falsos negativos. La titulación de IgG puede constituir un complemento útil para el diagnóstico de esta infección (especialmente en individuos vacunados con una sola dosis). En base a estos resultados parece pertinente revisar la definición de caso confirmado de parotiditis a efectos de vigilancia epidemiológica.
208
LAS MANIFESTACIONES CLÍNICAS DE LA GRIPE Y SU RELACIÓN CON LA CONFIRMACIÓN VIROLÓGICA DEL CASO
M. Ordobás, S.F. Rodríguez, P. Pérez Brema e I. Casas
Servicio de Epidemiología. Instituto de Salud Pública de la Comunidad de Madrid; Centro Nacional de Microbiología. Instituto de Salud Carlos III.
Antecedentes: El diagnosticar como gripe cualquier síndrome febril agudo de etiología no clara, puede llevar al médico a perder la oportunidad de catalogar y tratar con eficacia otras enfermedades. Por otra parte, el diagnóstico de certeza de gripe es complicado y suele realizarse vinculado a la Vigilancia Epidemiológica. En la Comunidad de Madrid (CM) la gripe forma parte de los procesos vigilados por la Red de Médicos Centinela (RMC), basada en la participación voluntaria de médicos de Primaria que atienden a una población representativa de la Región. El objetivo de este estudio es describir las diferencias en la presentación clínica de la gripe según el caso esté o no confirmado e identificar las manifestaciones más específicas de la enfermedad, así como describir las diferencias entre los casos confirmados de virus tipo A y virus tipo B.
Métodos: Estudio descriptivo de los casos declarados de gripe a la RMC de la CM en 4 temporadas, de la 98-99 a la 01-02, en los que se remitieron muestras de frotis nasofaríngeo para la identificación de virus gripal. Se considera caso de gripe a la persona que reúna 1 de las siguientes características (código 485 CIPSAP): a) epidemia de gripe, más 4 de los criterios de b), b) 6 de los siguientes criterios, aparición súbita (menos de 12 horas), tos, escalofríos, fiebre, debilidad y postración, mialgias y dolores generalizados, mucosa nasal y faríngea enrojecidas, sin otros signos físicos respiratorios relevantes y contacto con enfermo de gripe. Cada médico participante envía al laboratorio, al menos durante 5 semanas, muestra de los 4 primeros casos que detecta. Variables analizadas: diagnóstico virológico (por aislamiento o PCR), sexo, edad, manifestaciones clínicas y semana con actividad epidémica o no (aquella en la que la incidencia ha rebasado la media de las 5 últimas temporadas). Se analiza la asociación entre la variable dependiente (detección o no del virus) y el resto de variables mediante Odds Ratio (IC 95%), crudos y ajustados con un modelo de regresión logística.
Resultados: De 367 casos analizados, en 151 se detectó virus influenza (121 tipo A y 30 tipo B). El factor crudo más fuertemente asociado a presencia del virus es la aparición del caso en semana epidémica (OR 6,7; 4,1-11,2), seguido de la presencia de mialgias (OR 2,7; 1,7-4,8), contacto previo con otro caso (OR 2,3; 1,9-3,4) y aparición súbita (OR 0,5; 0,3-0,99); para el resto variables (tos, escalofríos, fiebre, debilidad, enrojecimiento de mucosas, edad y sexo) no se ha encontrado asociación. En el modelo de regresión logística se mantiene la relación con aparición en semana epidémica (OR 7,8; 4,4-13,7), mialgias (OR 2,9; 1,6-5,4) y presentación súbita (OR 0,5; 0,2-0,95), desapareciendo el contacto con otro caso. El análisis de las mismas variables según tipo de virus (A frente a B) sólo muestra la asociación del tipo B con la edad pediátrica (0-14 años), tanto de forma cruda (OR 4,7; 2,0-11,1), como ajustada (OR 6,9; 2,6-18,3).
Conclusiones: Los casos esporádicos son raros, siendo muy difícil que en períodos no epidémicos aparezcan casos de gripe. La información proveniente de la Vigilancia de Gripe, fundamental para sentar las bases del control poblacional, es también un apoyo decisivo para el diagnóstico diferencial. De las manifestaciones clínicas, sólo las mialgias y la aparición relativamente lenta han resultado relacionadas con el diagnóstico de certeza. En las temporadas con predominio de influenza tipo B cabe esperar una mayor afectación de los menores de 14 años.
209
LA CARACTERIZACIÓN DEL RIESGO DE LEGIONELOSIS Y LA TOMA DE DECISIONES EN SALUD PÚBLICA
M.I. González García, A. Gómez Amorín, J.L. Aboal Viñas y S. Pérez Castellanos
Dirección Xeral de Saúde Pública, Consellería de Sanidade, Xunta de Galicia.
Antecedentes: El artículo 10 del Real Decreto 909/2001 establece que corresponde a la autoridad sanitaria realizar la evaluación de riesgo de las instalaciones que abarca su ámbito de aplicación. Como organización de salud pública, nuestro objetivo es disminuir el riesgo de legionelosis actuando sobre sus factores contribuyentes. A tenor de dicho artículo y considerando el elevado número de instalaciones, se pretende obtener una estimación del riesgo asociado a cada instalación mediante la aplicación de la metodología de evaluación de riesgos. Esto nos permitiría priorizar las actuaciones para minimizar el riesgo y valorar el impacto de las mismas.
Método: La evaluación de riesgos es un proceso sistemático que consiste en 4 pasos: identificación del peligro, evaluación dosis-respuesta, evaluación de la exposición y caracterización del riesgo. Aceptando la existencia del peligro (legionelosis) y su clara identificación, la evaluación dosis-respuesta, al igual que con otros agentes microbianos, no está cuantificada; nos basamos pues en un modelo exposición-respuesta. La caracterización del riesgo se basa en dos parámetros fundamentales: la magnitud del peligro y la probabilidad de que exista exposición a aerosoles contaminados. Para estimar esta última valoramos la probabilidad de la ocurrencia de: "existencia de legionella en el agua de origen", "supervivencia y proliferación en la instalación" y "exposición a aerosoles". Para estimar la magnitud valoramos la "susceptibilidad de las personas potencialmente expuestas". Para estimar dichas probabilidades ponderamos la contribución de los factores asociados por el método de nivel de convergencia entre expertos, según una escala de Liker.
Resultados: Aceptando que, salvo supuestos muy concretos, el riesgo nulo no existe, se obtuvieron los siguientes intervalos: legionella en agua de origen (1-6), proliferación (1-12), exposición aerosoles (1-6), susceptibilidad (1-4). Además, se tuvo en cuenta la asociación en el pasado a brotes o casos (0-4). Se establecieron los puntos de corte en cada uno de ellos para 4 categorías de riesgo, resultando los siguientes intervalos finales: riesgo mínimo 4-10, bajo 11-15, medio 16-22, alto 23-32. En el momento actual se han evaluado 104 instalaciones con el siguiente resultado: riesgo mínimo 11,54%, bajo 28,85%, medio 41,35%, alto 18,27%.
Conclusiones: Se ha podido protocolizar la categorización de las instalaciones en función de una estimación objetiva del riesgo asociado a cada una de ellas, obteniendo un indicador directo de evaluación (riesgo) no sometido a los factores que, en el momento actual, convierten a la incidencia de la enfermedad en un indicador espureo. Esto nos ha permitido construir indicadores de resultado final (frecuencia relativa de instalaciones con riesgo medio-alto) y de calidad de los procesos (basados en estándares) y la obtención de criterios objetivos que nos permitan priorizar la asignación de recursos. La metodología de evaluación del riesgo aporta mayores beneficios cuanto más escasos sean los recursos disponibles en relación con la carga de actividad; permite una mayor estructuración del proceso de toma de decisiones en los distintos niveles decisorios y facilita que estas se basen fundamentalmente en criterios técnicos, aportando mayor seguridad y transparencia. Asimismo, el disponer de un indicador de resultados directos basado en el nivel de riesgo, facilita, entre otros, la gestión por objetivos en la relación cliente-proveedor con los servicios de inspección.
210
EVOLUCIÓN DE LA PREVALENCIA DE ASMA EN ADULTOS JÓVENES DE LA COMUNIDAD DE MADRID 1993-2001
I. Galán, B. Zorrilla, C.M. León, A. Gandarillas, J.L. Cantero e I. Cuadrado
Sección de Enfermedades No Transmisibles. Servicio de Epidemiología. Instituto de Salud Pública de la Comunidad de Madrid. Consejería de Sanidad.
Antecedentes y objetivo: En muchos países de nuestro entorno se ha puesto en evidencia un incremento de la prevalencia de asma así como de otros indicadores relacionados con su morbilidad. En España, sin embargo, no se dispone información acerca de su evolución. El objetivo de este estudio es describir la tendencia de la prevalencia por asma desde el año 1993 al 2001, en la población de 18 a 44 años de la Comunidad de Madrid.
Métodos: Se utiliza la información de la Encuesta de Prevalencia de Asma (EPA) realizada en 1993, donde se entrevistó a 2903 individuos entre 18 y 44 años, sobre la base de un muestreo probabilístico y entrevista de tipo telefónico. Se define la prevalencia de asma acumulada como la proporción de personas que afirman haber tenido crisis asmáticas alguna vez en la vida y asma actual cuando han tenido crisis de asma en el último año o han tomado medicación. Además se estimaron síntomas relacionados con esta enfermedad. Durante 1996-97, a través del SIVFRENT (Sistema de Vigilancia de Factores de Riesgo de Enfermedades No Transmisibles), sistema basado en encuestas seriadas de tipo telefónico a una muestra representativa de la Comunidad de Madrid, se reproducen las mismas preguntas que en la EPA para estimar la prevalencia acumulada y actual, entrevistando a 2638 individuos de 18 a 44 años. En el 2000-01 se ha estimado a través del SIVFRENT, además de la prevalencia de asma, la de síntomas predictores de asma: opresión en el pecho; falta de aire con pitos; pitos sin estar resfriado; despertarse por falta de aire. Esta información se recogió de forma comparable a la de la EPA, sobre un total de 2646 individuos de 18 a 44 años. Se presentan las estimaciones puntuales e intervalos de confianza al 95% (IC), para el global y diferenciado por género, corrigiendo el efecto de diseño mediante el programa Stata v6. Se ha realizado test de significación estadística para la diferencia de proporciones.
Resultados: la prevalencia de asma acumulado ha pasado de un 6,5% (IC 95% 5,3-7,6) en 1993 a un 8,3% (7,2-9,4) en 1996-97 y a un 9,4% (8,3-10,6) en el 2000-01. La proporción de personas que en 1993 referían asma actual era de un 2,6% (2,0-3,2), incrementándose en 1996-97 a un 3,9% (3,2-4,7) y en el 2000-01 a un 4,8% (4,0-5,7). Asimismo, en 1993 el 1,7% (1,3-2,1) afirmaba haber sufrido crisis de asma en el último año, aumentando en 1996-97 al 2,4%(1,8-3,0) y al 2,9% (2,3-3,6) en el 2000-01. Las diferencias de estos indicadores entre la primera y tercera encuesta son estadísticamente significativas. Estas tendencias se producen tanto en hombres como en mujeres a pesar de que debido a la pérdida de poder estadístico gran parte de las diferencias no son estadísticamente significativas. Sin embargo, este aumento de la prevalencia de asma no se ve acompañado, tanto en hombres como en mujeres, del incremento de la prevalencia de síntomas relacionados con el asma.
Conclusiones: A pesar de detectarse un rápido incremento de la prevalencia de asma, no se observa paralelamente un aumento de los síntomas relacionados con esta enfermedad. Ello puede ser debido a que una gran parte del incremento de la prevalencia puede estar asociado a una mejora diagnóstica de la enfermedad.
211
IMPACTO DEL CAMBIO DE DEFINICIÓN DE AGRUPAMIENTO DE CASOS "CLUSTER" EN LA VIGILANCIA DE LEGIONELOSIS ASOCIADA A VIAJES
N. Prieto, R. Cano, M.L. Velasco, C. García y S. de Mateo
Centro Nacional de Epidemiología, Instituto Carlos III, Madrid.
Antecedentes: El Grupo Europeo de Vigilancia de legionelosis asociada a viajes (EWGLI) se creó en 1987 para notificar casos, cluster y brotes de legionelosis asociados a viajes. Colaboran más de 34 países. En 1987 se definió cluster como la aparición de dos casos en un mismo alojamiento durante seis meses, y casos relacionados (linked) a aquellos que ocurrían en un período superior a seis meses. Estas definiciones se cambiaron en enero de 2001, se amplió de seis meses a dos años el tiempo para establecer un cluster. Y se denominaron casos esporádicos a aquellos que ocurrían en un período superior a éste. Este cambió será relevante para las autoridades de salud pública en las CCAA por las medidas de intervención que implica la aparición de un cluster. Su incumplimiento podría lesionar a la industria turística, dada la presión que algunos países europeos ejercen para que se extremen las medidas de control en los establecimientos turísticos.
Objetivos: Examinar el impacto de la reclasificación de los datos con la nueva definición del EWGLI.
Métodos: Se utilizó la base de datos del EWGLI hasta finales del 2001 con 2.723 casos declarados con información epidemiológica y microbiológica, y 3.585 alojamientos implicados Se reclasificó, retrospectivamente, la información contenida desde 1987 a 2001. Teniendo en cuenta las nuevas definiciones; los antiguos casos linked revierten a esporádicos o a nuevos cluster. Se excluyeron los registros de los casos que pernoctaron en más de un sitio.
Resultados: Durante el período de 1987 a 2001 se notificaron 588 casos (21,6%) asociados con contraer legionelosis durante un viaje a España y 606 alojamientos (16,9%). Ochenta y cuatro clusters fueron declarados con la definición antigua (DA) y 99 con la definición nueva (DN) (aumento del 15,1%). La media de casos por clusters fue similar 2,6 (DA) y 3,1 (DN). Sin embargo, 16 clusters aumentaron de dos a tres o más casos y 11 se formaron de la fusión de otros. El número de casos asociados a cluster aumentó un 16%, (36,9% DA) y (52,9% DN). 65 alojamientos se asociaron a clusters bajo la DA y 90 con la DN (un 27,7% más). Cinco alojamientos con casos relacionados se reclasificarían como asociados a casos esporádicos. El número de casos de 22 alojamientos con clusters, aumentó a expensas de casos que con la antigua definición eran relacionados. En 22 alojamientos que por la DA únicamente tuvieron casos relacionados ahora tienen nuevos clusters.
Conclusiones: Con la nueva definición se incrementa el número de cluster un 15,1%, el de alojamientos implicados un 27,7% y el de casos asociados a los clusters un 16%. Se reflejan problemas de forma continuada en determinados alojamientos, y la dificultad del control ambiental de Legionella sp. Supone una mayor carga de trabajo para las autoridades de salud pública de las CCAA respecto a cumplir con los nuevos plazos propuestos por el EWGLI.
212
ANÁLISIS DE LA EXHAUSTIVIDAD DEL SISTEMA DE VIGILANCIA EPIDEMIOLÓGICA DE LA TUBERCULOSIS PULMONAR EN LA PROVINCIA DE ZARAGOZA (1999)
M. Cortés Blanco, A. Larrosa Montañés, M.O. Ladrero Blasco, D.J. Herrera Guibert y J.F. Martínez Navarro
Instituto de Salud Carlos III. Centro Nacional de Epidemiología (Madrid); Diputación General de Aragón. Servicio Aragonés de la Salud (Zaragoza).
Antecedentes y objetivos: La tuberculosis sigue siendo en España un serio problema de salud pública, constituyendo su detección por el sistema de vigilancia epidemiológica (SVE) una actividad imprescindible para su control. En este contexto, la tasa de exhaustividad o cobertura de dicho sistema, entendida como el porcentaje de casos declarados con respecto al total real de estimados, adquiere especial importancia. El objetivo del presente trabajo es evaluar la tasa de exhaustividad del SVE para tuberculosis pulmonar, así como la tasa de incidencia estimada de esta enfermedad, en la provincia de Zaragoza durante el año 1999, utilizando el método de captura-recaptura.
Métodos: Se comparan los casos de tuberculosis pulmonar declarados al SVE en la provincia de Zaragoza durante 1999, y recogidos en dos fuentes de datos cuya independencia se asume: 1.- Registro del SVE de Enfermedades de Declaración Obligatoria (SVE-EDO); 2. Registro del Sistema de Información Microbiológica (SIM). Se utiliza la definición de caso del SVE español. Para el cálculo de la incidencia, se emplean los datos demográficos del Instituto Aragonés de Estadística correspondientes a la revisión del Padrón Municipal a 1 de enero de 1999. El número estimado de casos y las respectivas tasas de exhaustividad se calculan mediante el método de captura-recaptura, utilizando el programa Epiinfo v.6.04.
Resultados: En 1999 se declararon en la provincia de Zaragoza 172 casos de tuberculosis pulmonar; 143 fueron confirmados bacteriológicamente. En el SIM se registraron 116 casos confirmados, de los que 26 no habían sido declarados al SVE-EDO. Sobre estos datos, la sensibilidad del SVE-EDO fue del 84,6% y su valor predictivo positivo del 83,1%. El número de casos calculados tras la aplicación del método de captura-recaptura fue de 184 (IC 95%: 173-195), por lo que la tasa de incidencia estimada es de 21,8 (IC 95%: 20,5-23,1) por 100.000 habitantes. La tasa de exhaustividad del SVE-EDO fue del 77,7% (IC 95%: 73,4-82,6), la del SIM del 63,0% (IC 95%: 59,5-67,0) y la de ambos en conjunto del 91,8% (IC 95%: 86,7-97,6).
Conclusiones: La tasa de exhaustividad del SVE para la tuberculosis pulmonar en la provincia de Zaragoza durante el año 1999 puede considerarse buena, en especial de utilizarse conjuntamente las dos fuentes de datos referidas. El método de captura-recaptura se muestra como una herramienta válida para evaluar dicho atributo en esta enfermedad y calcular su tasa de incidencia estimada.
213
UTILIZACIÓN DE DIFERENTES FUENTES DE INFORMACIÓN PARA LA DETECCIÓN DE UN BROTE DE NEUMONÍA
R. Ramírez Fernández, C. García Fernández, J.L. Cantero Cuadrado, L. García-Comas, M.A. Gutiérrez Rodríguez, C. Febrel Bordeje y C. Ruiz Sopeña
Instituto Madrileño de Salud Pública de la Comunidad de Madrid.
Antecedentes y objetivos: A partir del mes de marzo de 2001 diferentes médicos pediatras consultan o informan al Servicio de Epidemiología de la Comunidad de Madrid y a algunos Servicios de Salud Pública de Área sobre la detección inusual de un mayor número de casos de neumonía en población infantil. Así mismo comunican que la evolución del cuadro clínico es buena y hay una respuesta adecuada al tratamiento con tetraciclinas. Ante esta posible alerta se revisan los brotes de neumonía de la Comunidad de Madrid, se observa que se han notificado 3 brotes en centros escolares cuya investigación epidemiológica sugiere la posible implicación del Mycoplasma pneumoniae como agente responsable (existiendo confirmación serológica en uno de los brotes). El objetivo del estudio es determinar si las sospechas de los pediatras de la Comunidad de Madrid de que existe un aumento real de la incidencia por neumonías en la población infantil es real y determinar cual es el posible agente responsable de dicho incremento.
Métodos: Se utiliza como fuente de información el registro de urgencias de un Hospital público de la Comunidad, que da cobertura a una población de 637.028 personas. Se obtienen tasas de incidencia globales y específicas por edad desde el año 1996 a 2001. Se estudia la demanda de urgencias semanal y se compara en el período estudiado. Se obtiene información adicional sobre la gravedad del cuadro clínico.
Resultados: Se detecta un número inusual de casos atendidos por neumonía entre la semana 11 a 30 del año 2001 en el Servicio de Urgencias, encontrándose los valores por encima del máximo del canal endemo-epidémico. Las tasas de incidencia más elevadas se observaron en los niños menores de 5 años (1300,11 casos por 100.000 habitantes) y en mayores de 65 años (1055,62). Estos dos grupos de edad son los que de manera constante muestran las tasas de incidencia más elevadas en el período estudiado. Sin embargo, es el grupo de edad de 5 a 14 años en el que se observa un incremento significativo de la tasa de incidencia al comparar con los años anteriores.
El 6,2% de los niños entre 5 y 14 años han requerido ingreso hospitalario. Se solicita información al Servicio de Microbiología sobre aislamientos de patógenos responsables de neumonía. Se encuentra que desde enero de 2000 a febrero de 2001 se procesaron 1552 muestras procedentes de niños, siendo positivas a mycoplasma el 4%; siendo esta proporción del 24% en las muestras de población infantil procesadas de marzo a junio de 2001 (621 fue el número total de muestras estudiadas en este período).
Conclusiones: Entre los meses de marzo a julio del año 2001 se ha producido un incremento de la tasa de incidencia por neumonía en la población de 5 a 14 años. Es estudio sugiere que el agente responsable es probablemente el Mycoplasma pneumoniae. La disponibilidad de un registro semanal de urgencias hospitalarias ha permitido comprobar el incremento real de la incidencia, siendo un instrumento a tener en cuenta como sistema de vigilancia epidemiológica.
214
VIGILANCIA DE ENFERMEDADES EXANTEMÁTICAS VÍRICAS EN LA INFANCIA EN LA COMUNIDAD DE MADRID
C. Febrel, J. C. Sanz, C. García, S. Cañellas, R. Ramírez, R. Castañeda y M. Neira
Servicio de Epidemiología. Instituto de Salud Pública de la Comunidad de Madrid. Sección de Enfermedades Transmisibles Consejería de Sanidad. Comunidad de Madrid.
Antecedente y objetivo: Los exantemas pueden presentarse como síntoma de enfermedades de tipo infeccioso o no. Una alta proporción de casos son diagnosticados como entidades típicas, pero algunos de estos patrones están cambiando, tal es el caso del sarampión. El objetivo del estudio es conocer la etiología y características clínico-epidemiológicas de los exantemas en menores de 15 años, dentro del Plan Estratégico de Eliminación del Sarampión de la CM en el año 2005.
Métodos: Estudio descriptivo basado en notificaciones de 35 médicos pediatras de la Red Centinela de la CM con una duración de 2 años. Se diseñó un protocolo que define: caso, criterios de exclusión y variables referentes a datos de filiación y clínico-epidemiológicos. Se toma una muestra de sangre y 2 frotis faríngeos por paciente (con consentimiento informado de los padres) para determinar IgM, IgG, IgA y PCR de rubéola, sarampión, parvovirus, herpes virus 6 y otros.
Resultados: Hasta el momento (abril 2002) se han notificaron 91 exantemas. La edad media de aparición fue de 2 años (DE = 1,6), con una razón hombre /mujer de 0,89. Los meses de mayor nº de casos fueron junio-julio del 2001 (34,%) y febrero del 2002 (10,9%). La duración del exantema fue de 3,17 días (DE = 1,12) y la localización más frecuente fue tronco 83,5%, cara 59% y extremidades 50,5%. Los síntomas de mayor frecuencia fueron: fiebre 75,8%, afectación general 54,9%, coriza 44% y tos 43%. De los casos analizados el 100% se hallaban correctamente vacunados según calendario y un caso requirió hospitalización. En el 3,3% existía antecedente de contacto con la enfermedad y 4,4% de los casos se presentaron como brote. En el diagnóstico microbiológico, se procesaron muestras de sangre para serología en un 75% y frotis faríngeo en un 78%, obteniéndose los resultados adjuntados en la tabla. Destaca la existencia de 2 casos (2,8%) de sarampión, uno de ellos reacción vacunal, 3 de rubéola (4,6%), 15 (22,7%) de exantema súbito y 1 de eritema infeccioso (1,6%)
Conclusiones: La etiología más frecuente de los exantemas en nuestro estudio es el exantema súbito. La red de pediatras centinelas forma un adecuado sistema de vigilancia para conocer el perfil epidemiológico de los exantemas.