Introducción: la crisis de los sistemas sanitarios
El incremento de los costes sanitarios, la baja productividad de algunos servicios, la irracionalidad y la variabilidad de muchas decisiones clínicas o la falta de evidencia demostrada de muchas de ellas determinaron que, a finales de la década de los setenta y comienzos de los ochenta, surgiera un importante debate sanitario sobre la necesidad de introducir reformas en los servicios sanitarios de todo el mundo. Este impulso de cambio se tradujo en la aprobación por parte de la Organización Mundial de la Salud (OMS) de la Estrategia Salud Para Todos, que proponía colocar la promoción de la salud y la atención primaria en el centro del sistema y potenciar la corresponsabilidad social en las decisiones y actuaciones de salud. Esta estrategia, orientadora de la Ley General de Sanidad (LGS), tuvo como complemento el surgimiento de la epidemiología clínica y de la medicina basada en la evidencia, que pretendían racionalizar las decisiones clínicas basándose en hechos científicamente comprobados.
Sin embargo, el triunfo de las políticas neoliberales en Estados Unidos y Reino Unido, a finales de los ochenta condicionó la paralización de estas estrategias y su sustitución por otras basadas en el mercado y la competencia. Este nuevo paradigma, que pretende transformar los centros sanitarios en empresas competitivas y colocar en el centro del sistema a los administradores y gestores (relegando a los profesionales clínicos y los usuarios), cuenta con el respaldo de importantes organismos internacionales, como la Organización Mundial de Comercio (OMC), el Fondo Monetario Internacional (FMI) o el Banco Mundial, e influyentes grupos financieros y empresas multinacionales del sector sanitario. Una alianza tan potente ha conseguido arrinconar las incipientes reformas y reorientar a su favor a la propia OMS.
Resulta preocupante que en los foros donde se debaten los acuerdos entre la Unión Europea (UE) y la OMC se esté proponiendo, por algunos importantes grupos de presión económica, el desarrollo de mercados de servicios en sectores monopolizados hasta ahora por el sector público, como la salud (junto a la educación, los servicios sociales, el medio ambiente o los servicios audiovisuales), dados los negativos efectos que puede tener esta medida para la salud y la equidad1,2.
El objetivo de este trabajo es comparar el funcionamiento de los hospitales gestionados como fundaciones sanitarias públicas con los que siguen el modelo de gestión tradicional.
La estrategia en España
Esta política se ha traducido en nuestro país en iniciativas como el «Informe Abril» de 1991, la paralización del desarrollo de una parte importante de la LGS, el Acuerdo Parlamentario para la Reforma y Modernización del Sistema Nacional de Salud de diciembre de 1997 o las medidas destinadas a trasformar los centros sanitarios públicos en fundaciones y otras formas de gestión empresarial (Nueva Gestión).
El «Informe Abril» proponía, como líneas básicas para mejorar el sistema, separar la financiación de la provisión de servicios, dotar a los hospitales y centros sanitarios públicos de formas de gestión privada, crear un mercado interno e introducir la competencia entre los proveedores de servicios sanitarios. Estas medidas se basaban en que la gestión pública supone un corsé para el funcionamiento eficiente y transparente de los centros sanitarios y para la calidad asistencial, como consecuencia de su rigidez presupuestaria, sus controles burocráticos y su política de personal poco incentivadora.
La importante controversia social y profesional que rodeó a este paquete de medidas condicionó su retirada como estrategia global y su sustitución por una serie de iniciativas, aparentemente inconexas, de las que la denominada Nueva Gestión forma parte. Esta fórmula, presentada por sus promotores como una innovación de carácter técnico estrictamente neutral, esconde una propuesta con un gran componente ideológico, dado que pretende introducir en la sanidad el mercado y la gestión empresarial (a través de una gran variedad de fórmulas: fundaciones, consorcios, sociedades anónimas, empresas públicas, cooperativas, etc.).
Las fundaciones sanitarias como fórmula para gestionar los centros sanitarios
En Galicia se pusieron en práctica estas ideas en el nuevo Hospital Comarcal de Verín, amparándose en la Ley 30/94 sobre Fundaciones, lo que forzó la introducción de una fórmula jurídica que pretendía facilitar la participación privada en actividades de interés público. Posteriormente, y sin aguardar un tiempo prudencial para poder analizar los resultados de esta primera experiencia, el Insalud puso en marcha nuevas Fundaciones en Madrid (F. Alcorcón), Baleares (F. Manacor), Asturias (F. Arriondas y Jarrio), La Rioja (F. Calahorra) y en otros tres hospitales comarcales de nueva creación en Galicia (Virxen da Xunqueira, Barbanza y Salnés). Un año después, el Gobierno promulgó la Ley 15/1997 de 25 de abril, sobre nuevas formas de gestión, destinada a crear todo tipo de entidades de naturaleza o titularidad pública, con la única condición de que sean admitidas en derecho, para gestionar los centros sanitarios públicos como empresas, consorcios o fundaciones. Esta Ley, que venía a corregir algunos de los peores aspectos de las fundaciones, mantenía propuestas que atentan contra la integralidad de la atención sanitaria, como su entidad jurídica propia, su independencia del resto del sistema o el hecho de que dispongan de presupuesto y tesorería propia e independiente. A partir de la Ley de Acompañamiento de los Presupuestos de 1999, el Ministerio anunció su intención de transformar todos los centros sanitarios en fundaciones sanitarias públicas (artículo 111, Ley 59/98). Pese a la oposición de gran parte de los sindicatos y organizaciones profesionales, el Gobierno aprobó el reglamento de las fundaciones por Real Decreto (29/2000).
Hasta ahora, las nuevas formas de gestión no han contado con más respaldo que las reflexiones teóricas de sus promotores, sin que muestren con resultados científicamente comprobados las mejoras prometidas, en la línea de la medicina basada en la evidencia3.
Algunos resultados de la actividad de las fundaciones
Por nuestra parte, hemos analizado algunos de los resultados publicados sobre la actividad de las fundaciones sanitarias públicas existentes en toda España, comparándolos con los centros sanitarios de gestión pública, para comprobar si sus resultados responden a los criterios esgrimidos para justificar su puesta en práctica (reducir la burocracia, aumentar los niveles de productividad, eficiencia y calidad asistencial o promover mayores transparencia y participación), así como su repercusión en los valores esenciales que el sistema sanitario público debe garantizar, como la equidad, la accesibilidad y la calidad.
En el análisis hemos comparado las fundaciones con centros hospitalarios de características similares, emparejándolos en cuanto a tipo de hospital, población de referencia, estructura etaria y condiciones socioeconómicas y medioambientales.
En Galicia se han analizado las 4 fundaciones existentes (Virgen da Xunqueira, do Barbanza, Verín y do Salnes) comparándolas con los 3 hospitales comarcales de dicha comunidad (hospitales da Costa, Monforte y Valdeorras), siguiendo el trabajo realizado por la Fundación Alternativas4; en la Comunidad de Madrid se comparó la Fundación de Alcorcón con el hospital de Móstoles, situado en la misma área sanitaria; en Mallorca, la Fundación de Manacor con el Hospital de Ibiza; en Asturias, las Fundaciones de Arriondas y de Jove con los comarcales de Valle del Nalón y de Jarrio. Solamente en el caso de la Fundacion Calahorra, en La Rioja, al no existir un hospital comparable en dicha comunidad autónoma, se ha utilizado el hospital de Calatayud, en Aragón, dadas su proximidad geográfica y las características similares de población*.
Nos hemos encontrado con problemas en la información disponible, especialmente en las fundaciones en las que los datos oficiales son escasos, hecho que llama la atención, dado que uno de los argumentos esgrimidos para poner en marcha la gestión empresarial es la necesidad de incrementar la transparencia de los centros sanitarios. Estos problemas han determinado los indicadores utilizados (recursos, rendimiento, productividad, tiempo de espera, calidad y equidad)**, para los que hemos utilizado las memorias oficiales de cada centro, del Insalud y del Servicio Galego de Saúde (SERGAS). También es significativa la falta de homogeneidad de los datos publicados por las comunidades autónomas (CCAA), situación que debería corregirse en el futuro si se quiere realizar análisis globales del sistema o comparar los resultados de diferentes estrategias puestas en marcha en las CCAA, e importante cuestión una vez culminado el proceso de trasferencias sanitarias.
*Asistencia especializada. Actividad 2001. Insalud Subdirección General de Coordinación Administrativa de Madrid 2001; Memoria Actividades 2001. Dirección Territorial de Insalud de Madrid; Mapa de Recursos de Asistencia Especializada. Diciembre 2001. Instituto Nacional de Salud. Subdirección General de Coordinación Administrativa. Conxunto Minimo de Datos. Hospitáis do Servicio Galego de Saúde. Plan Galego de Estadística 2001. Xunta de Galicia; Sistema de Información de Asistencia 2001. Ministerio de Sanidad y Consumo, Insalud Subdirección General de Asistencia Especializada; http://www.sergas.es/consultaServiciosPrazasHosp.servlet.
**Se ha estudiado los siguientes indicadores: población atendida, porcentaje de población > 65 años, número de camas, personal total y en sus diferentes categorías por 10.000 habitantes, camas, quirófanos y tomografías computarizadas por 10.000 habitantes, ingresos, urgencias y consultas por 1.000 habitantes, estancia media, índice de ocupación, estancias totales y procedimientos al alta, intervenciones/quirófano y año, intervenciones anuales, personas en lista de espera por 1.000 habitantes, tiempo de espera para la primera consulta, gasto por habitante y año, presencia de docencia y de unidades de investigación. Se han utilizado como fuentes las Memorias de los centros y la página web del SERGAS.
Se analizaron 7 hospitales comarcales gestionados como fundaciones, frente a 6 del modelo tradicional (la disparidad en el número de debe a que en Galicia hay 4 fundaciones y sólo 3 hospitales comarcales de gestión tradicional), a lo que hay que sumar 2 hospitales de área más de cada tipo de gestión. No se incluyó la Fundación de Son Llàzer por no estar en funcionamiento en el año analizado (2001). Aunque por falta de datos no puede demostrarse, parece lógico pensar que, dado que la población y las características de los centros son similares, el tipo de patología atendida no debe ser sustancialmente distinto.
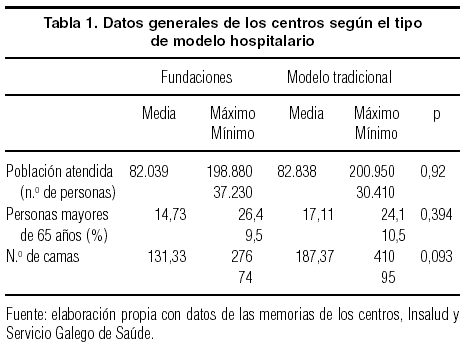
Las poblaciones de referencia de ambos tipos de centros son similares en cuanto al número de personas del área y a la proporción de mayores de 65 años (tabla 1), y el número de camas es claramente inferior en las fundaciones, aunque el reducido número de hospitales objeto de comparación condicione que la importante desigualdad de recursos observada carezca de significación estadística.
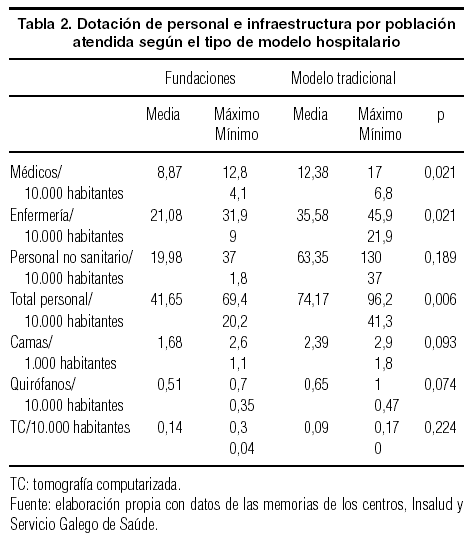
En cuanto a la dotación de personal (tabla 2), se evidencia que las fundaciones tienen menos personal de todas las categorías por 1.000 habitantes, con diferencias significativas en cuanto a los médicos y el personal de enfermería. El número de camas y quirófanos por habitante es también menor en el caso de las fundaciones, con una diferencia en el límite de la significación estadística.
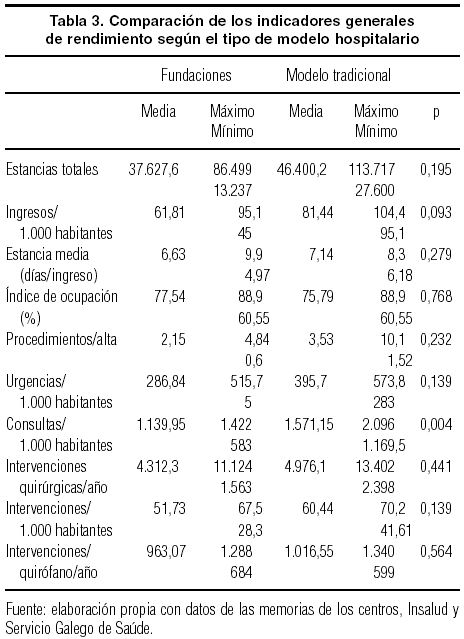
La tabla 3 contiene algunos indicadores generales de rendimiento. Se evidencia que el número de intervenciones quirúrgicas, ingresos, consultas por 1.000 habitantes y procedimientos al alta es menor en las fundaciones; las diferencias son estadísticamente significativas en cuanto al número de consultas por 1.000 habitantes, y las diferencias en ingresos por año están en el límite. Esto podría suponer que la población atendida por el nuevo modelo está sometida a una discriminación en la atención sanitaria respecto de la atendida por hospitales de gestión tradicional, aunque para confirmarlo se precisaría una investigación más detallada sobre el tipo de afecciones que cada centro atiende.
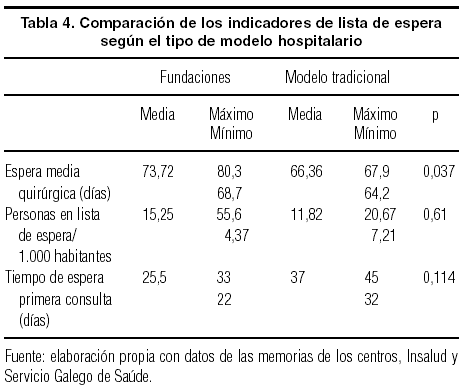
La tabla 4 recoge información sobre las listas de espera, y se observa que los pacientes atendidos por las fundaciones experimentan una mayor demora para ser intervenidos quirúrgicamente. Tan sólo el tiempo de espera para la primera consulta es mayor en los centros de modelo tradicional (con diferencias no significativas).
El número de intervenciones quirúrgicas por quirófano y año es menor en las fundaciones, aunque de forma no significativa, lo que explicaría en parte los datos anteriores.
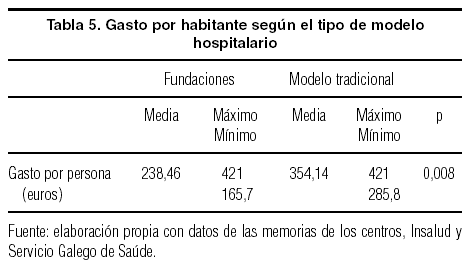
Como cabría esperar a la vista de los datos anteriores, el gasto por habitante (tabla 5) es significativamente menor en las fundaciones que en los hospitales comarcales.
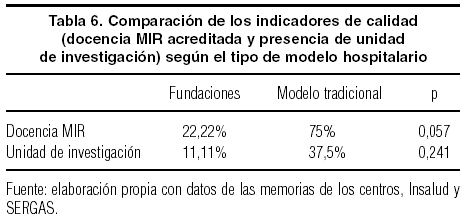
En la tabla 6, que recoge la docencia MIR y las unidades de investigación en ambos modelos, se observa una menor presencia de estas actividades en las fundaciones. El hecho de que un centro sanitario realice actividades de docencia e investigación incrementa la calidad de la atención que presta a sus usuarios, lo que repercute en la situación de desigualdad que soporta la población de las fundaciones.
Como hemos señalado anteriormente, la opacidad que rodea a los «nuevos modelos de gestión» dificulta o impide conseguir algunos datos fundamentales para evaluar sus resultados. Algunos indicadores importantes a la hora de analizar la eficiencia de los centros (especialmente los comarcales), como la proporción de pacientes derivados a otros centros sanitarios, dejan de estar disponibles. De todos modos, se ha señalado que estas derivaciones son más numerosas en las fundaciones. Así, por ejemplo, en el año 1998 la Fundación de Verín derivó el 35,5% de los pacientes atendidos, frente al 22,2% del Hospital de Valdeorras5. Habría que plantearse la repercusión que esta práctica tendría en la asistencia sanitaria en el caso de que la mayoría de los centros adoptasen este modelo, y no la minoría (fundaciones) que lo hace actualmente.
Como analizamos una experiencia relativamente reciente en nuestro medio, aplicada en un reducido número de centros, las comparaciones estadísticas aplicadas* tienen una utilidad limitada. Pese a todo, del estudio se deduce que las fundaciones tienen significativamente menos personal (total, médico y de enfermería), realizan menos consultas por 1.000 habitantes, tienen un tiempo medio de espera quirúrgica mayor y gastan menos por persona protegida. Otros aspectos, como el menor número de camas y quirófanos o de ingresos por 1.000 habitantes, así como la ausencia de docencia MIR acreditada, están en el límite de la significación estadística, lo que puede ser relevante dado el escaso número de la muestra analizada y el uso de tests no paramétricos para su análisis. En Galicia se ha señalado4 que habría significativamente menos unidades de producción hospitalarias (UPH) totales y quirúrgicas en las fundaciones, así como un mayor coste por UPH producida4.
*Aunque la mayoría de las variables cuantitativas tenían una distribución normal, medida por el test de Kolmogorov-Smirnov, al tratarse de muestras pequeñas (9 fundaciones frente a 8 hospitales del modelo tradicional), hemos aplicado la U de Mann-Whitney para datos no paramétricos. Los datos se expresan en medias, máximos y mínimos para cada grupo y variable analizados. Los datos cualitativos (docencia MIR y unidades de investigación) se expresan en porcentajes, y se utilizó la prueba de la χ2 con la corrección de Fisher para evaluar las diferencias.
Resulta muy difícil evaluar el coste en salud de estas restricciones, dado que los datos utilizados para ello, como las diferencias en mortalidad o en la complejidad de las enfermedades atendidas, no están disponibles. Existen estudios que señalan la relación entre un menor número de profesionales, médicos y de enfermería y un aumento de la mortalidad y de las complicaciones de los pacientes ingresados6,7, lo que pone de manifiesto que una ratio menor de personal podría ser indicio de mala calidad asistencial.
Algunos problemas jurídicos
Recientemente se ha conocido el informe de fiscalización del Concello de Contas de Galicia del ejercicio de 19968, en el que se incluye el realizado sobre la Fundación de Verín y, por tanto, existen algunos datos al respecto. El informe detecta 3 tipos de problemas: laborales, referentes a la externalización y relativos a la gestión presupuestaria.
En cuanto a los contratos laborales, destaca la elevada temporalidad y un abuso sistemático de ella (hay alguna persona contratada por períodos de 2, 3, 4 y 5 días para realizar la misma función durante 3 años) y, por otro lado, la contratación, que realiza una empresa privada que incumple las normas generales al respecto.
La externalización de servicios es amplia: los servicios de limpieza, lavandería y alimentación están subcontratados, mediante adjudicación directa a 3 empresas distintas y, casualmente, los contratos son firmados por la misma persona como socio y administrador. Los servicios de anatomía patológica y citología, así como la investigación y la docencia, están adjudicados a una empresa privada con contratos peculiares (con una duración de 8 años para anatomía patológica e incrementos asegurados del 4% del IPC, y una indemnización de 601.000 euros en caso de restricción del contrato; una duración de 5 años para investigación y docencia con incrementos anuales del 10%). El servicio de análisis clínicos está también subcontratado con una empresa privada, que pone el instrumental a cambio del compromiso de usar sus reactivos y de una garantía de facturación mínima.
Por último, cabe señalar que la gestión presupuestaria ha carecido de rigor y transparencia, detectándose una desviación de la deuda reconocida oficialmente (234.390 euros), cuando la real es de 733.230 euros. Esta situación ha producido en 3 años una descapitalización de la empresa, cuyo capital pasó de 1,8 millones de euros a 330.000 euros, por lo que la Xunta tuvo que aprobar un crédito extraordinario de 433.734 euros.
Estos hechos inducen a concluir que la gestión empresarial de los centros sanitarios estaría destinada, además de a reducir el gasto sanitario, eludir los controles públicos (p. ej., de los tribunales de cuentas independientes de la Administración).
Conclusiones
El análisis de los datos existentes no parece abonar la teoría de que las fundaciones sanitarias sean un modelo destinado a mejorar la asistencia sanitaria de la población; por el contrario, parecen estar dirigidas a reducir los gastos a costa de una disminución muy importante del personal y de la actividad asistencial: ofertan menor número de camas y quirófanos a la población atendida, ingresan menos pacientes, realizan menos consultas e intervenciones quirúrgicas y tienen mayores listas de espera quirúrgica.
Todo ello supone una importante inequidad para la población atendida por las fundaciones, que recibe una peor asistencia sanitaria y tiene menos acceso a los servicios de salud que la atendida por los centros de gestión pública.
Recomendaciones
Parece lógico pedir a las fundaciones, mientras funcionen como tales, una absoluta transparencia de los datos asistenciales y contables. Consideramos intolerable la opacidad actual de estos centros que están siendo financiados con recursos públicos y cuya titularidad continúa siendo pública.
También consideramos más que razonable, a la vista de estos resultados, la necesidad de paralizar la creación de nuevas fundaciones y realizar un seguimiento estrecho de sus resultados, especialmente los relativos a la calidad asistencial y a las derivaciones a otros centros, para así poder evaluar, de manera ajustada, tanto sus resultados como los problemas de inequidad que pueden plantear respecto a los usuarios de los centros sanitarios públicos de gestión tradicional.