Los hospitales atienden a pacientes pluripatológicos que sufren de forma simultánea varias enfermedades crónicas. En este estudio se estima la prevalencia, así como las principales características demográficas y de gestión asociadas.
MétodosEstudio descriptivo a partir del conjunto mínimo básico de datos (CMBD) y de una definición funcional de paciente pluripatológico. Se recogen los datos sobre el sexo, la edad, el servicio de ingreso, el motivo de ingreso, el alta y los días de estancia en los pacientes de un hospital universitario durante el año 2003.
ResultadosEl 16,9% (intervalo de confianza del 95%, 15,8-18,1) de los ingresos fueron pacientes pluripatológicos. Éstos eran de mayor edad, varones, ingresaron más frecuentemente de forma urgente y en el área de especialidades médicas, fueron derivados en menos ocasiones a su domicilio y generaron mayor estancia.
ConclusionesLos pacientes pluripatológicos presentan características diferenciales que permiten su identificación retrospectiva mediante el análisis del CMBD. Aunque casi todos los servicios dieron de alta a estos pacientes, la mayoría fueron atendidos en servicios de especialidades médicas.
Hospitals attend patients with multiple chronic diseases. The aim of the present study was to estimate the prevalence of these patients, as well as their main sociodemographic and management characteristics.
MethodsWe performed a descriptive study based on information from the minimum data set and a functional definition of patients with multimorbidity. Age, sex, admitting specialty, cause of admission, discharge and days of hospital stay were estimated for patients discharged from a university hospital in 2003.
ResultsPatients with multimorbidity represented 16.9% (95% CI: 15.8-18.1%) of admissions. These patients were mainly elderly men who tended to be admitted urgently to medical specialties. Discharge to home was less frequent and days of hospital stay tended to be longer.
ConclusionsPatients with multiple comorbidities have welldefined characteristics that allow them to be retrospectively identified through analysis of the minimum data set. Although nearly all services discharged these patients, most of them were discharged from medical specialties.
En los hospitales de agudos de los países desarrollados el ingreso hospitalario de pacientes ancianos con comorbilidad asociada se ha convertido en los últimos años en un fenómeno creciente1-6. El concepto de paciente pluripatológico (PPP), aún sin una definición universalmente aceptada, se ha consolidado entre nuestros profesionales para denominar a los sujetos, generalmente de edad avanzada, en los que concurren varias enfermedades crónicamente sintomáticas y con frecuentes reagudizaciones, que actúan negativamente sobre su situación funcional y que generan una importante demanda en los diferentes niveles asistenciales7,8. En España, en el ámbito hospitalario, la prevalencia de este tipo de paciente se ha estudiado fundamentalmente en los servicios de medicina interna, donde en torno al 40% de los pacientes son portadores de enfermedades crónicas que afectan a más de un órgano8-13, pero no hay datos publicados sobre la presencia de tales pacientes en otras áreas del hospital.
El objetivo de este estudio ha sido estimar la prevalencia y describir las principales características demográficas y de gestión asociadas al PPP atendido en un hospital universitario.
MétodosEstudio descriptivo, que utiliza como fuente de datos el conjunto mínimo básico de datos (CMBD) al alta hospitalaria del año 2003. Este estudio se llevó a cabo en el Hospital Universitario Marqués de Valdecilla de Santander, Cantabria, un hospital de cuarto nivel dotado de 890 camas, que satisface las necesidades de salud de su área sanitaria y, en determinadas especialidades, de toda la población de Cantabria y de la de otras comunidades autónomas limítrofes. Por otro lado, su alto grado de desarrollo científico-tecnológico y su programa de trasplantes lo convierte también en centro de referencia para todo el Sistema Nacional de Salud.
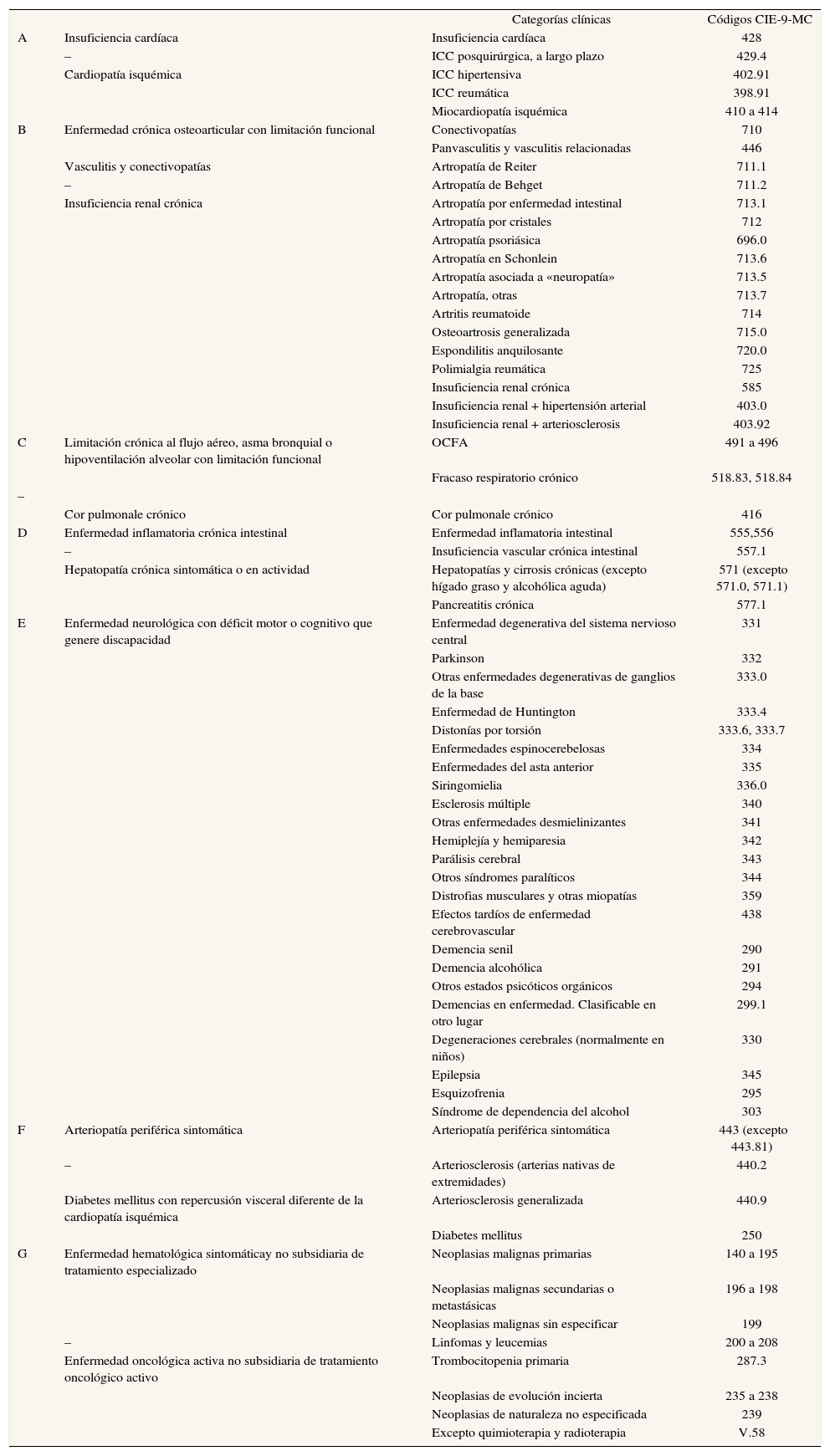
La muestra fue de 4.310 individuos (un 12,4% de todas las altas). Los códigos de la Clasificación Internacional de Enfermedades (CIE, 9.a revisión, modificación clínica) sirvieron para identificar inicialmente a cada paciente como PPP o paciente no pluripatológico (PNP), siguiendo la definición funcional del Proceso Asistencial Integrado de Atención al PPP de la Consejería de Sanidad de la Junta de Andalucía8, que considera PPP al que cumple al menos 2 de las 7 categorías en las que se agrupan las enfermedades crónicas más prevalentes en su medio (anexo 1). Se analizaron en cada grupo las variables demográficas (edad, sexo) y las variables de gestión: tipo de ingreso (urgente, resto), área de ingreso, servicio responsable del alta, tipo de alta (domicilio, resto) y número de estancias generadas.
| Categorías clínicas | Códigos CIE-9-MC | ||
| A | Insuficiencia cardíaca | Insuficiencia cardíaca | 428 |
| – | ICC posquirúrgica, a largo plazo | 429.4 | |
| Cardiopatía isquémica | ICC hipertensiva | 402.91 | |
| ICC reumática | 398.91 | ||
| Miocardiopatía isquémica | 410 a 414 | ||
| B | Enfermedad crónica osteoarticular con limitación funcional | Conectivopatías | 710 |
| Panvasculitis y vasculitis relacionadas | 446 | ||
| Vasculitis y conectivopatías | Artropatía de Reiter | 711.1 | |
| – | Artropatía de Behget | 711.2 | |
| Insuficiencia renal crónica | Artropatía por enfermedad intestinal | 713.1 | |
| Artropatía por cristales | 712 | ||
| Artropatía psoriásica | 696.0 | ||
| Artropatía en Schonlein | 713.6 | ||
| Artropatía asociada a «neuropatía» | 713.5 | ||
| Artropatía, otras | 713.7 | ||
| Artritis reumatoide | 714 | ||
| Osteoartrosis generalizada | 715.0 | ||
| Espondilitis anquilosante | 720.0 | ||
| Polimialgia reumática | 725 | ||
| Insuficiencia renal crónica | 585 | ||
| Insuficiencia renal + hipertensión arterial | 403.0 | ||
| Insuficiencia renal + arteriosclerosis | 403.92 | ||
| C | Limitación crónica al flujo aéreo, asma bronquial o hipoventilación alveolar con limitación funcional | OCFA | 491 a 496 |
| Fracaso respiratorio crónico | 518.83, 518.84 | ||
| – | |||
| Cor pulmonale crónico | Cor pulmonale crónico | 416 | |
| D | Enfermedad inflamatoria crónica intestinal | Enfermedad inflamatoria intestinal | 555,556 |
| – | Insuficiencia vascular crónica intestinal | 557.1 | |
| Hepatopatía crónica sintomática o en actividad | Hepatopatías y cirrosis crónicas (excepto hígado graso y alcohólica aguda) | 571 (excepto 571.0, 571.1) | |
| Pancreatitis crónica | 577.1 | ||
| E | Enfermedad neurológica con déficit motor o cognitivo que genere discapacidad | Enfermedad degenerativa del sistema nervioso central | 331 |
| Parkinson | 332 | ||
| Otras enfermedades degenerativas de ganglios de la base | 333.0 | ||
| Enfermedad de Huntington | 333.4 | ||
| Distonías por torsión | 333.6, 333.7 | ||
| Enfermedades espinocerebelosas | 334 | ||
| Enfermedades del asta anterior | 335 | ||
| Siringomielia | 336.0 | ||
| Esclerosis múltiple | 340 | ||
| Otras enfermedades desmielinizantes | 341 | ||
| Hemiplejía y hemiparesia | 342 | ||
| Parálisis cerebral | 343 | ||
| Otros síndromes paralíticos | 344 | ||
| Distrofias musculares y otras miopatías | 359 | ||
| Efectos tardíos de enfermedad cerebrovascular | 438 | ||
| Demencia senil | 290 | ||
| Demencia alcohólica | 291 | ||
| Otros estados psicóticos orgánicos | 294 | ||
| Demencias en enfermedad. Clasificable en otro lugar | 299.1 | ||
| Degeneraciones cerebrales (normalmente en niños) | 330 | ||
| Epilepsia | 345 | ||
| Esquizofrenia | 295 | ||
| Síndrome de dependencia del alcohol | 303 | ||
| F | Arteriopatía periférica sintomática | Arteriopatía periférica sintomática | 443 (excepto 443.81) |
| – | Arteriosclerosis (arterias nativas de extremidades) | 440.2 | |
| Diabetes mellitus con repercusión visceral diferente de la cardiopatía isquémica | Arteriosclerosis generalizada | 440.9 | |
| Diabetes mellitus | 250 | ||
| G | Enfermedad hematológica sintomáticay no subsidiaria de tratamiento especializado | Neoplasias malignas primarias | 140 a 195 |
| Neoplasias malignas secundarias o metastásicas | 196 a 198 | ||
| Neoplasias malignas sin especificar | 199 | ||
| – | Linfomas y leucemias | 200 a 208 | |
| Enfermedad oncológica activa no subsidiaria de tratamiento oncológico activo | Trombocitopenia primaria | 287.3 | |
| Neoplasias de evolución incierta | 235 a 238 | ||
| Neoplasias de naturaleza no especificada | 239 | ||
| Excepto quimioterapia y radioterapia | V.58 |
ICC: Insuficiencia cardíaca; OCFA: obstrucción crónica del flujo aéreo.
Las variables continuas se expresaron como media y las variables categóricas como porcentajes; en ambos casos se estimó también el correspondiente intervalo de confianza (IC) del 95%. Se realizó un análisis bivariante de cada una de las variables con respecto a la condición de ser o no PPP, aplicando para las variables cualitativas la prueba de la χ2 (o el test exacto de Fisher cuando el número de observaciones fue demasiado bajo), y para las variables cuantitativas la prueba de la t de Student. Para elaborar y analizar la base de datos se utilizaron los programas Access y Excel 2000 de Microsoft.
ResultadosEl 16,9% (IC del 95%, 15,8-18,1) del total de altas hospitalarias fueron PPP. De ellos, un 27,4% (IC del 95%, 24,2-30,6) cumplía más de 2 categorías de la definición funcional8.
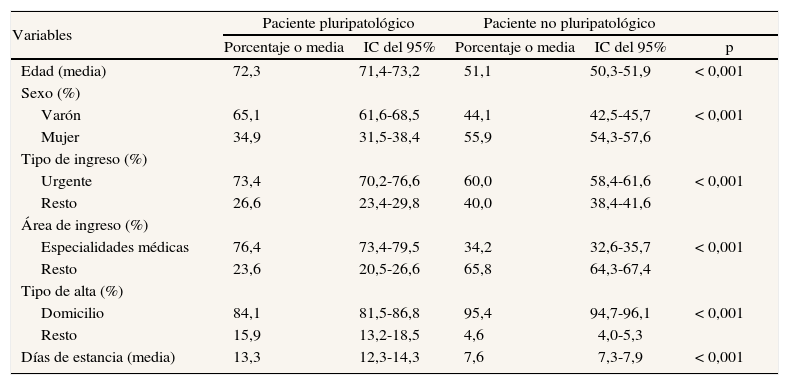
En la tabla 1 se pueden observar las diferencias en cuanto a las características demográficas y variables de gestión para los grupos PPP y PNP. Se aprecia que los PPP tenían mayor edad (72,3 años) que los PNP (51,1 años) y eran con más frecuencia varones (el 65,1 frente al 44,1%). Además, los PPP habían ingresado de forma urgente en el hospital más asiduamente que los PNP (el 73,4 y el 60% respectivamente), y también, con más frecuencia que éstos, lo habían hecho en el área de especialidades médicas (el 76,4 frente al 34,2%). En cuanto al destino de los pacientes en el momento del alta, los PPP habían sido remitidos a su domicilio con menos frecuencia que los PNP. A este respecto, el 12,3% de los PPP y el 2,7% de los PNP habían sido dados de alta por fallecimiento (datos no mostrados en la tabla 1). Finalmente, los PPP generaron casi el doble de días de estancia hospitalaria que los PNP (13,3 frente a 7,6 días). Todas las diferencias fueron estadísticamente significativas (p < 0,001).
Distribución de variables sociodemográficas y de gestión en pacientes con y sin pluripatología
| Variables | Paciente pluripatológico | Paciente no pluripatológico | |||
| Porcentaje o media | IC del 95% | Porcentaje o media | IC del 95% | p | |
| Edad (media) | 72,3 | 71,4-73,2 | 51,1 | 50,3-51,9 | < 0,001 |
| Sexo (%) | |||||
| Varón | 65,1 | 61,6-68,5 | 44,1 | 42,5-45,7 | < 0,001 |
| Mujer | 34,9 | 31,5-38,4 | 55,9 | 54,3-57,6 | |
| Tipo de ingreso (%) | |||||
| Urgente | 73,4 | 70,2-76,6 | 60,0 | 58,4-61,6 | < 0,001 |
| Resto | 26,6 | 23,4-29,8 | 40,0 | 38,4-41,6 | |
| Área de ingreso (%) | |||||
| Especialidades médicas | 76,4 | 73,4-79,5 | 34,2 | 32,6-35,7 | < 0,001 |
| Resto | 23,6 | 20,5-26,6 | 65,8 | 64,3-67,4 | |
| Tipo de alta (%) | |||||
| Domicilio | 84,1 | 81,5-86,8 | 95,4 | 94,7-96,1 | < 0,001 |
| Resto | 15,9 | 13,2-18,5 | 4,6 | 4,0-5,3 | |
| Días de estancia (media) | 13,3 | 12,3-14,3 | 7,6 | 7,3-7,9 | < 0,001 |
IC: intervalo de confianza.
El 76,4% (IC del 95%, 73,4-79,5) de los PPP habían sido dados de alta desde el área de especialidades médicas, y el 15,9% (IC del 95%, 13,2-18,5) desde el área de especialidades quirúrgicas (p < 0,001). En la tabla 2 se exponen, para cada área del hospital y para cada servicio en particular, el número de PPP dados de alta y su porcentaje respecto al total de altas. Más de un 30% de las altas del área de especialidades médicas habían correspondido a PPP, con diferencias estadísticamente significativas (p < 0,001) entre sus servicios. El servicio de medicina interna había sido responsable del 40,3% (IC del 95%, 36,3-44,4) de los PPP dados de alta en el área de especialidades médicas y del 30,8% (IC del 95%, 27,5-34,2) de los PPP dados de alta en la totalidad del hospital. A su vez, el área de especialidades quirúrgicas había presentado una prevalencia de PPP cercana al 10%, también con diferencias significativas (p < 0,001) entre sus servicios. Entre cirugía cardiovascular, cirugía general y traumatología habían manejado el 75,9% (IC del 95%, 68,1-83,7) de los PPP de este área. En el área del resto de especialidades, responsable del 7,7% (IC del 95%, 5,7-9,6) de todas las altas hospitalarias de PPP, la variabilidad entre servicios también fue muy elevada (p < 0,001).
Prevalencia de pluripatología según áreas y servicios hospitalarios de ingreso
| Área y servicio de ingreso | n | Porcentaje | IC del 95% |
| Área de especialidades médicas | 558 | 31,3 | 29,2-33,5 |
| Medicina interna | 225 | 36,3 | 32,5-40,1 |
| Nefrología | 18 | 41,9 | 27,1-56,6 |
| Oncología | 32 | 33,0 | 23,6-42,3 |
| Cardiología | 128 | 32,3 | 27,7-36,9 |
| Neumología | 61 | 31,4 | 24,9-38 |
| Endocrinología | 6 | 30,0 | 9,9-50,1 |
| Aparato digestivo | 46 | 28,2 | 21,3-35,1 |
| Reumatología | 9 | 20,5 | 8,5-32,4 |
| Neurología | 25 | 18,1 | 11,7-24,5 |
| Hematología | 8 | 11,9 | 4,2-19,7 |
| Área de especialidades quirúrgicas | 116 | 9,8 | 8,1-11,5 |
| Cirugía cardiovascular | 38 | 31,9 | 23,6-40,3 |
| Cirugía torácica | 11 | 14,5 | 6,6-22,4 |
| Cirugía maxilofacial | 6 | 12,8 | 3,2-22,3 |
| Cirugía general | 37 | 11,0 | 7,7-14,4 |
| Neurocirugía | 5 | 5,8 | 0,9-10,8 |
| Urología | 6 | 3,8 | 0,8-6,7 |
| Traumatología | 13 | 3,7 | 1,7-5,6 |
| Área del resto de especialidades | 56 | 4,2 | 3,1-5,2 |
| Otorrinolaringología | 7 | 7,6 | 2,2-13 |
| Oftalmología | 2 | 4,2 | 0-9,8 |
| Medicina intensiva | 25 | 40,3 | 28,1-52,5 |
| Radiología | 8 | 12,7 | 4,5-20,9 |
| Radioterapia | 5 | 33,3 | 9,5-57,2 |
| Psiquiatría | 4 | 5,1 | 0,2-9,9 |
| Ginecología y obstetricia | 5 | 0,7 | 0,1-1,3 |
| Pediatría | 0 | 0,0 | 0 |
| Dermatología | 0 | 0,0 | 0 |
| Anestesiología | 0 | 0,0 | 0 |
IC: intervalo de confianza.
En este estudio los PPP, de manera similar a lo observado por otros autores en estudios anteriores10-12, se han distinguido del resto de pacientes por ser de edad más avanzada, por un predominio de varones, por haber ingresado más frecuentemente a través del servicio de urgencias, por haber sido ubicados predominantemente en el área de especialidades médicas, por un grado de mortalidad intrahospitalaria mayor, por un menor grado de envío a su domicilio en el momento del alta y por haber generado un mayor número de estancias durante su ingreso.
Este trabajo se ha basado en una definición funcional de PPP concebida por Ollero et al8 para su aplicación de forma prospectiva, con el propósito de reconocer a una población de pacientes, con una importante fragilidad clínica y discapacidad funcional, sobre la que aplicar un proceso asistencial previamente establecido. Sin embargo, los resultados demuestran que, aplicada de forma retrospectiva y a partir únicamente de la información aportada por el CMBD, tal definición también es una buena herramienta para diferenciar, en el conjunto de un hospital universitario, a este peculiar grupo de pacientes.
La mayoría de estudios realizados en nuestro país en el ámbito hospitalario y basados en esta misma definición funcional de PPP, se han desarrollado en los servicios de medicina interna. En tal sentido, en este estudio, el servicio de medicina interna mostró un porcentaje de PPP similar al publicado por otros autores8,10-12. Pero como también pone de manifiesto esta investigación, los PPP no sólo fueron dados de alta en el servicio de medicina interna sino también en otros servicios del hospital, fundamentalmente del área de especialidades médicas y, en menor medida, en el área de especialidades quirúrgicas.