Nunca amanece para todos igual;
a algunos les tocan rosas sin espinas
y a otros espinas sin más
Carlos J. Goñi (Revólver)
Introducción
Apuntan algunos autores1 que la manera en que las personas de diferentes clases sociales y territorios se protegerán del conjunto de riesgos ambientales es desconocida, pero sin duda será desigual. Lo ilustran con dos ejemplos: disponer de aire acondicionado protege de las olas de calor, pero es una medida que no está a disposición de todos; por otro lado, pronostican que el consumo de alimentos producidos en la agricultura ecológica tendrá un impacto favorable sobre la salud, pero son más caros, lo que sin duda puede retraer su consumo entre las clases sociales menos favorecidas.
En el marco de la Unión Europea (UE), tanto el Sexto Programa de Acción en materia de Medio Ambiente2 como el Programa de Acción Comunitario en el ámbito de la Salud Pública3 tendrán, sin duda, un efecto potenciador4 de la salud ambiental y, por tanto, reequilibrador de las desigualdades que en esta materia se producen.
El objetivo de este artículo no es otro que intentar conocer algunas diferencias territoriales, tomando la comunidad autónoma como unidad de análisis, con respecto a 3 problemas de sanidad ambiental de una cierta actualidad: legionelosis, seguridad química y seguridad alimentaria.
Legionelosis
En España el primer brote de legionelosis identificado ocurrió en un hotel de Benidorm en el año 19735; sin embargo, los grandes brotes se produjeron en la década de los noventa y comienzos del siglo xxi, en Alcalá de Henares (Madrid)6 y Murcia7, que tuvieron una gran repercusión en cuanto a su magnitud e impacto social y mediático.
En nuestro país, la legionelosis fue incluida en el año 1996 como enfermedad de declaración obligatoria a través del Real Decreto 2210/1995, por el que se crea la Red Nacional de Vigilancia Epidemiológica (RNVE). Cataluña la había incorporado en el año 1987.
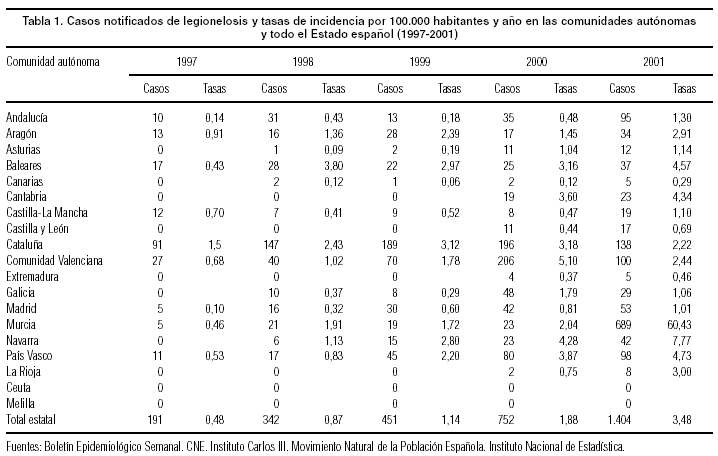
En la tabla 1 se recogen los datos notificados a través de la RNVE, segregado por comunidades autónomas (CCAA), para la serie 1997-2001, en la que se aprecia un incremento con el paso de los años, lo que se podría explicar por la incorporación de mejores métodos diagnósticos (antigenuria), y la mejor notificación entre los médicos asistenciales8.
Considerando sólo los últimos 2 años, y aun sabiendo que se está produciendo una infranotificación en la gran mayoría de las CCAA, las menores tasas de incidencia corresponden a Canarias y Extremadura. Por el contrario, la mayor incidencia de la enfermedad se observa en Cataluña durante los años 1997 y 1999, las Islas Baleares en 1998, la Comunidad Valenciana en el año 2000 (donde persiste el brote recurrente de Alcoy) y la Región de Murcia en el último año (por el brote de Murcia).
En respuesta a este problema de salud pública, las CCAA han reaccionado con la publicación de guías de prevención dirigidas a distintos colectivos, han elaborado programas de vigilancia y control y se han dotado de su marco normativo específico, muchas veces sustentado en la norma UNE 100-030-949, o teniéndola como referencia.
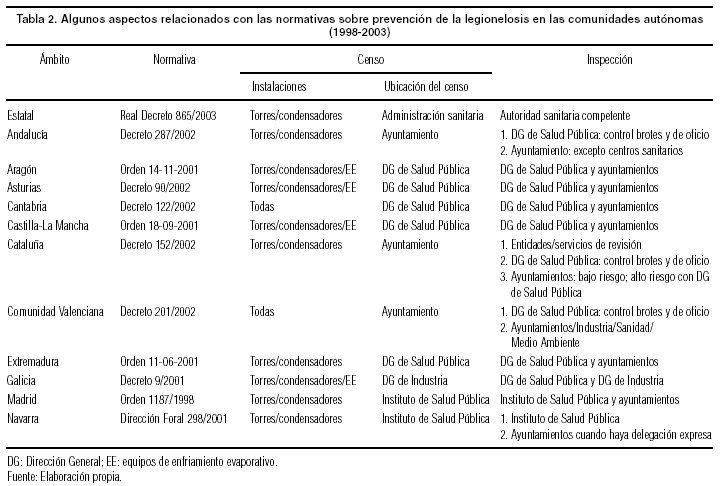
La primera normativa específica para el control de la legionelosis fue publicada por la Comunidad de Madrid10 en el año 1998, y actualmente se dispone de 11 normativas, entre la estatal y las autonómicas, cuyas características se reflejan en la tabla 2. Solamente la recién publicada normativa estatal y el Decreto de Cataluña segregan las instalaciones en alto y bajo riesgo. La normativa catalana hace mención expresa a las instalaciones termales. Todas valoran como fundamental la configuración del censo de instalaciones, centrado en las torres de refrigeración y condensadores evaporativos.
Si bien no hay nada que impida a los ayuntamientos el ejercicio de la inspección en esta materia, todas las CCAA se reservan competencias inspectoras, y sólo algunas se las asignan expresamente a los municipios.
En la gestión de los brotes, Andalucía, Cataluña y la Comunidad Valenciana otorgan competencias expresas en materia de «dirección y coordinación de las actuaciones» a sus correspondientes Direcciones de Salud Pública.
Merece destacar la figura que crea Cataluña relativa a las «entidades o servicios de revisión». Esta figura no es nueva en la Administración pero sí en el ámbito de la salud pública. Estas entidades son las encargadas de realizar las revisiones a las instalaciones con determinada periodicidad y con cargo económico a los titulares de las mismas.
Otro aspecto a señalar son las instalaciones termales. España tiene una cierta tradición termal que le avala una amplia red de balnearios: 77 distribuidos entre 15 CCAA. Sin embargo, salvo Cataluña --y de forma poco precisa la normativa estatal--, ninguna otra normativa hace mención a ellas, justo cuando este sector se está volcando hacia los departamentos de servicios sociales, y el número de personas mayores de 65 años (población de riesgo para la legionelosis) se está incrementando como usuarios preferentes de estas instalaciones.
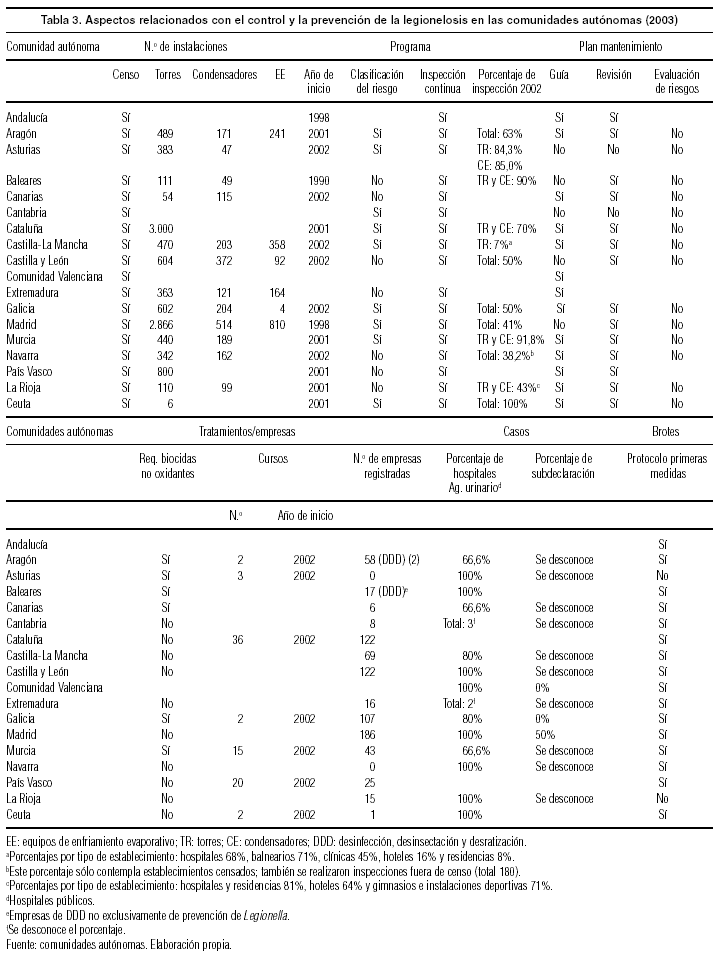
Por último, en la tabla 3 se recogen algunos de los datos más relevantes obtenidos a través de una encuesta autocumplimentada por las CCAA. Todas las CCAA refieren disponer de un censo de instalaciones (torres y condensadores) que, a fecha de marzo de 2003, suman un total de 12.886. Madrid y Cataluña con más de 3.000 instalaciones son, además, las que mayor densidad de población presentan. La gran mayoría de las CCAA disponen de Programa de Vigilancia y Control de la legionelosis, pero sólo 9 de ellas clasifican las instalaciones en función del riesgo. La inspección se realiza durante todo el año de manera continuada. En relación al mantenimiento, se puede apreciar que el 70% de las CCAA dispone de guías de prevención dirigidas a los titulares de las instalaciones, y todavía no se ha incluido de forma generalizada la evaluación del riesgo como método de trabajo.
Con respecto a los biocidas utilizados, que deben estar autorizados por el Ministerio de Sanidad, sólo el 33,3% de las CCAA obliga a adoptar medidas complementarias a su uso: métodos analíticos, neutralización antes del vertido, compatibilidad química con otros coadyuvantes usados, etc. En 7 CCAA se ha comenzado a impartir cursos a las empresas, y se ha realizado un total de 80, aunque sólo recientemente ha sido publicada la normativa específica que regula este aspecto. Se encuentra registrado un total de 737 empresas del sector de desinfección, desinsectación y desratización (DDD), de las cuales el 30% se halla en la Comunidad de Madrid.
En relación con los casos de legionelosis, sobre los que existe una infranotificación, la técnica de la antigenuria está implantada en el 47% de los hospitales públicos, aunque en algunas CCAA, como Cataluña11, está disponible en el 80%. La infranotificación fue estimada en torno al 50% en la Comunidad de Madrid en el año 2000. La Comunidad Valenciana y Galicia refieren notificar el 100% de los casos. El resto de las CCAA no aporta este dato.
Para abordar un brote, las primeras 24 horas son cruciales; sin embargo, el tiempo desde el ingreso en el hospital y la notificación oscila entre 2 y 32 días, según los datos obtenidos en esta encuesta. Además, el 88,8% de los encuestados manifiestan que disponen de protocolos de intervención ante casos, pero sólo el 27,7% de ellos dispone de una estrategia de información a los medios de comunicación.
Seguridad química
El reciente accidente del buque Prestige, frente a las costas españolas, ha reactivado la preocupación social sobre los efectos de la exposición a las sustancias químicas.
Según datos de la UE12, la capacidad de síntesis de los laboratorios alcanza los 13 millones de productos sintéticos. En el mercado europeo se encuentran más de 100.000 sustancias químicas, lo que constituyó la base del European Inventory of Existing Comercial Substances (EINECS), y cada año la industria lanza entre 200 y 300 productos más.
La Organización Mundial de la Salud (OMS)13 refiere que «una gran parte de estas sustancias no parecen tener efectos nocivos perceptibles. Sin embargo, [...] se sabe muy poco en lo que concierne a la evaluación de sus riesgos para la salud humana».
Esta situación de cierto descontrol y desconocimiento toxicológico impulsó a la UE a intervenir, y lo hizo a través de la Directiva 67/548/CEE, que permitió actuar en 3 líneas complementarias: a) se elaboró el inventario de sustancias químicas existentes (EINECS); b) en función del inventario, se definieron unas listas prioritarias de sustancias cuyo estudio toxicológico era urgente, y c) se aprobó el procedimiento administrativo, que tiene gran calado toxicológico, para autorizar la puesta en el mercado de la UE de sustancias químicas nuevas, no incluidas en el EINECS. Como complemento, se establecieron criterios relativos a la limitación de la comercialización de determinadas sustancias y preparados.
Para analizar la situación de nuestro país se ha querido acudir a los clásicos indicadores de presión-Estado (emisión, inmisión, exposición, efecto)-reacción.
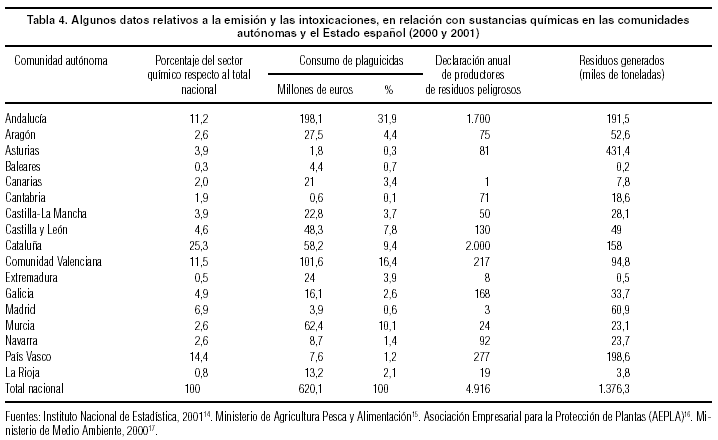
En la tabla 4 se recogen algunos indicadores de presión, segregados por CCAA, obtenidos del Instituto Nacional de Estadística (INE)14, el Ministerio de Agricultura Pesca y Alimentación15, la Asociación Empresarial para la Protección de Plantas (AEPLA)16 y el Ministerio de Medio Ambiente17. Por industria química se han considerado de forma conjunta los siguientes ámbitos del Código Nacional de Actividades Económicas (CNAE): 23.2-24 (refinado de petróleo y químicas); 25 (manufacturas de caucho y plástico); 26 (productos minerales no metálicos); 27 (producción, primera transformación y fundición de metales) y 28 (productos metálicos).
La industria química se encuentra asentada en Cataluña (con un 25,3% de la producción estatal), el País Vasco (14,4%), la Comunidad Valenciana (11,5%) y Andalucía (11,2%). Las que cuentan con menor implantación de industria química son: Baleares (0,3%), Extremadura (0,5%) y La Rioja (0,8%). La importancia como factor de riesgo sanitario de este sector está ligada a la emisión de contaminación atmosférica y/o de aguas residuales, a la potencialidad de provocar accidentes, denominados «graves» según la nueva terminología legislativa, como el ocurrido en Puertollano (Ciudad Real) o a la generación de residuos tóxicos y peligrosos. El Ministerio de Medio Ambiente hace la siguiente valoración en relación con los residuos peligrosos: «Estimándose que el número de declaraciones que debían recibirse es significativamente mayor, es necesario un mayor empeño por las Administraciones de las CCAA, en la exigencia del cumplimiento de esta obligación a las industrias productoras, en concreto las que generan cantidades superiores a los 10.000 kg al año». En consonancia con los datos relativos a la actividad industrial, Cataluña, el País Vasco y Asturias generan el 58% de estos residuos.
Mención especial cabe hacer respecto a otros residuos peligrosos derivados del PVC y de los policlorobifenilos (PCB), cuya gestión se realiza fuera de nuestro país, por no existir instalaciones de eliminación y cuyas cifras de declaración están, según el Ministerio de Medio Ambiente, muy por debajo de las estimadas como reales17.
No sólo la industria contamina. El consumo de plaguicidas alcanza la cifra nada desdeñable de 620 millones de euros. Andalucía (31,9%), la Comunidad Valenciana (16,4%) y Murcia (10,1%) son las CCAA de mayor consumo; por el contrario, Cantabria (0,1%), Asturias (0,3%), Madrid (0,6%) y Baleares (0,7%) son las de menor consumo. También está ligado a la actividad agrícola el consumo de fertilizantes (expresado en toneladas) de nitrógeno, fósforo (P2O5) y potasio (K2O), que para el año 2000 supuso 1.279.200 toneladas de nitrógeno (78,1 kg/ha), 570.300 toneladas de fósforo (34,8 kg/ha) y 474.800 toneladas de potasio (29 kg/ha).
En relación con los indicadores de Estado, se ha buceado en la información existente sobre su exposición y efecto. Las rutas de exposición a los productos químicos son la oral, la inhalatoria y la dérmica. Por tanto, las fuentes consideradas más relevantes serán el aire, el suelo (nada desdeñable si se considera la vía dérmica, lo que debería hacer reflexionar sobre la exposición a compuestos químicos en las playas afectadas por los vertidos del Prestige), el agua, los alimentos y el contacto con los productos de consumo.
Con respecto al aire, las redes de vigilancia tienen que avanzar en el control de productos químicos volátiles de gran relevancia sanitaria todavía ignorados: benceno, tolueno, xileno, etc.
El suelo sigue siendo un desconocido, aunque se está avanzando en la recuperación de suelos contaminados y en el conocimiento de los valores genéricos de fondo de metales pesados en las distintas formaciones geológicas, lo que posibilitará establecer las pautas de uso y predecir la presencia, por ejemplo, de arsénico en el agua de acuíferos mesetarios17.
El Primer Informe Nacional (1993-1995), relativo a la calidad del agua de consumo18, aporta algunos datos sobre la exposición a sustancias químicas a través del agua. Más relevantes son los datos relativos a los alimentos, por el análisis que se efectúa de ellos.
En el marco del Programa de Vigilancia de Residuos de Plaguicidas19 en alimentos de la Oficina Alimentaria y Veterinaria de la Comisión Europea, para el año 2000, se han analizado 3.731 muestras de arroz, pepino, repollo (col) y guisantes. En cada una de ellas se han investigado los residuos de 20 plaguicidas. En el 17,1% de las muestras se ha detectado la presencia de, al menos, uno de los 20 plaguicidas analizado en concentraciones por debajo del límite máximo de residuos (LMR) definidos por cada país y el 2,7% de las muestras los sobrepasaba.
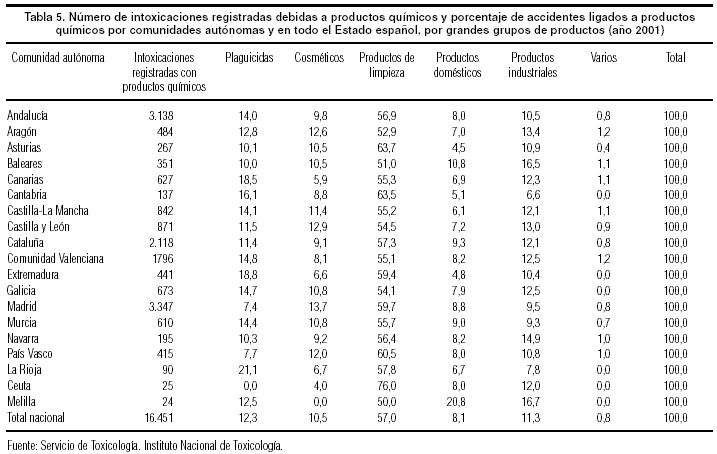
En cuanto a los indicadores de efecto, la tabla 5 recoge algunos datos elocuentes sobre intoxicaciones agudas, segregadas por CCAA y tipo de producto químico implicado, que han sido obtenidos en el Instituto Nacional de Toxicología.
Llama la atención que más del 50% de las intoxicaciones registradas se deban a los productos de limpieza, cuyo uso mayoritario se da en el hogar, ligado a la actividad doméstica. Si a esto sumamos las intoxicaciones debidas a otros productos domésticos y a cosméticos, la cifra de intoxicaciones en el entorno del hogar asciende a la nada desdeñable cifra del 75%.
La reacción a los problemas sanitarios derivados de los productos químicos ha llegado desde distintas instancias. Así, en la Agenda 21, aprobada por la Conferencia de las Naciones Unidas para el Desarrollo y el Medio Ambiente del año 1992, en el capítulo 19 se recomienda «la gestión ecológicamente racional de los productos químicos peligrosos, incluido el tráfico ilícito de éstos»20.
En la UE, y como complemento a las actuaciones diseñadas en la Directiva 67/548/CEE, anteriormente citada, está el Libro Blanco, estrategia para la futura política en materia de sustancias y preparados21, entre cuyos objetivos destacan la protección de la salud humana, el fomento de un entorno no tóxico y el cumplimiento del principio de cautela. También merece la pena destacar el Convenio de Estocolmo22 sobre contaminantes tóxicos persistentes (CTP) y la estrategia comunitaria sobre las dioxinas, los furanos y los policlorobifenilos23, que plantea como objetivos, entre otros, disminuir la exposición humana a estas sustancias a corto plazo y mantenerla en niveles seguros a medio y largo plazo.
En nuestro país, la Comisión de Salud Pública del Sistema Nacional de Salud aprobó en septiembre de 1996 la creación de la Red Nacional de Vigilancia, Inspección y Control de Productos Químicos24, en el marco de la Ponencia de Sanidad Ambiental, desarrollando el Sistema Rápido de Alerta y la Red de Toxicovigilancia, así como la participación en diferentes proyectos europeos. Todos estos elementos están propiciando que las CCAA se involucren, a través de programas específicos, en la vigilancia y el control de las sustancias químicas, sustentados en el cumplimiento de las normativas existentes y en la articulación de abordajes de sectores muy dispares (biocidas, plaguicidas, productos de limpieza, pinturas, electroquímicos, plásticos y otros), que permita profundizar en estrategias de evaluación del riesgo para la prevención de la salud y las «claves» 37 (detergentes, desinfectantes y desincrustantes) y 39 (materiales en contacto con los alimentos) del Registro General Sanitario de Alimentos.
Urge abordar nuevos caminos para la seguridad química en el contexto de la salud pública. Recientemente, un artículo publicado en Gaceta Sanitaria25 reconocía la falta de información sobre las concentraciones de químicos que soporta la población general española y señalaba un reto: elaborar el informe sobre la exposición humana a agentes químicos ambientales similar a lo que los Centers for Disease Control and Prevention (CDC) hacen en Estados Unidos a través del Nacional Health and Nutrition Examination Survey (NHANES), que les ha permitido conocer la concentración en sangre y orina de 27 agentes químicos ambientales, lista que se pretende ampliar a 100 próximamente26. Este informe servirá para diseñar programas específicos de actuación sobre la seguridad química en diferentes frentes, lo que redundará, sin duda, en beneficio de la salud de la población.
Seguridad alimentaria
Al abordar este aspecto ambiental no podemos pasar por alto las desigualdades existentes entre los que pueden (podemos) hablar de seguridad alimentaria y los que no tienen alimentos suficientes para comer y pasan hambre.
A las clásicas alarmas alimentarias a las que se ha asistido en los últimos años, o la más cercana motivada por el hundimiento del barco Prestige, hay que añadir la preocupación por el uso de antibióticos como promotores del crecimiento de animales y su potencial relación con la resistencia que refieren algunos microorganismos27, así como la presencia de organismos modificados genéticamente (OMG) en alimentos comercializados.
Según datos del Eurobarómetro28, la seguridad alimentaria fue la primera preocupación de los ciudadanos de la UE en el año 1997. Las ventas de productos de la agricultura biológica han aumentado anualmente en un 40%, y representan el 3% de todo el comercio alimentario de la UE. Todo ello parece indicar que una parte de la ciudadanía europea (presumiblemente, como se decía al principio, la de mayor capacidad adquisitiva) estaría dispuesta a asumir que «comer alimentos más saludables cuesta más».
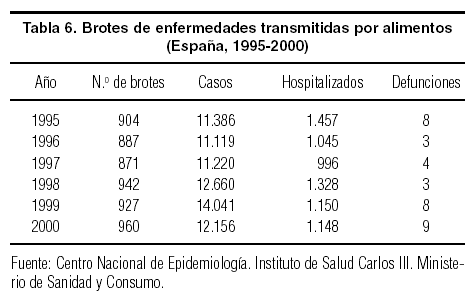
El Informe SESPAS del año 2000 evaluó, para España, los 38 objetivos de la Estrategia de Salud para Todos, definidos por la OMS. Según afirmaban los redactores de la evaluación del Objetivo 22, relativo a la seguridad alimentaria, «el incremento de la producción de alimentos, el elevado consumo de productos alimenticios industriales y el cambio de hábitos al irse imponiendo la alimentación fuera del hogar, así como el cada vez mayor intercambio internacional de los productos alimenticios conducirán a un incremento de las toxiinfecciones alimentarias»29, lo que de momento (tabla 6) no se está produciendo de forma visible.
Además, como en el caso de la seguridad química, en el ámbito familiar es donde se produce la mayoría de los brotes, muchas veces ligados a malas prácticas higiénicas y, sin embargo, desde la Administración no se dirigen suficientes esfuerzos hacia este segmento.
Básicamente, se pueden distinguir 3 fases diferenciadas en el mercado alimentario: importación/distribución, transformación/preparación/envasado y venta/consumo. En cada una de estas fases, la Administración sanitaria debe intervenir (e interviene) tanto en el lugar donde se procesa y/o manipula el alimento como sobre el alimento considerado como factor de riesgo.
Así, la Directiva 93/43/CE, sobre higiene, transpuesta al ordenamiento jurídico español mediante el Real Decreto 2207/199530 estableció los principios del análisis de peligros y puntos de control críticos (APPCC) que, unidos a las numerosas normativas verticales surgidas posteriormente, están obligando a la industria alimentaria a realizar sus pertinentes análisis de peligros, y determinar los puntos críticos, con el objeto de definir sus procedimientos de control. La verificación sistemática del sistema de autocontrol garantiza la efectividad del método.
En cuanto a los manipuladores de alimentos, la citada Directiva 93/43/CE define una nueva concepción en materia de formación, descargando en las empresas alimentarias la responsabilidad de desarrollar para sus trabajadores programas de formación e higiene de los alimentos.
La otra actuación fundamental pasa por considerar al alimento como factor de riesgo per se. Por ello, se establecen anualmente programas oficiales coordinados de control de los productos alimenticios, articulados a través de la Oficina Alimentaria y Veterinaria19, que complementan otros programas específicos que se llevan a cabo en España, como el Plan Nacional de Investigación de Residuos.
La UE ha publicado dos documentos relevantes sobre la política de seguridad alimentaria: el Libro Verde31 y el Libro Blanco32, en los que se acuña una nueva idea («de la granja al consumidor») como inspiradora de una política que pretende abarcar todos los segmentos de la cadena alimentaria y en donde la política agraria común desempeña un papel relevante.
El Libro Verde partió del compromiso de «garantizar un alto nivel de protección de la salud pública, de la seguridad (de los alimentos) y de los consumidores» y sirvió para lanzar la estrategia del APPCC, en un mercado interior que debía garantizar la libre circulación de mercancías. El Libro Blanco, más reciente, plantea una serie de ideas relevantes: crear la Autoridad Europea de Seguridad Alimentaria, adecuar la legislación al conjunto de la cadena alimentaria, homogeneizar los controles alimentarios, informar a los consumidores de forma clara y útil (lo que puede elevar la conciencia nutricional) y reivindicar para Europa (la «vieja» Europa) un liderazgo activo ante los organismos internacionales. El Reglamento 178/2002 ha dado marco normativo a estas ideas33.
En nuestro país, el grueso del trabajo de los servicios de seguridad alimentaria de los departamentos de salud lo constituyen los programas de vigilancia y control de los alimentos estructurados en torno a diferentes «claves», que velan por el cumplimiento legislativo en lo relativo a infraestructuras de las empresas alimentarias, la manipulación adecuada de los alimentos y la calidad higiénico-sanitaria de éstos. La implantación de los autocontroles (APPCC) en la industria alimentaria está suponiendo un acicate técnico-científico para desarrollar (y cambiar) las actitudes de los técnicos (farmacéuticos y veterinarios mayoritariamente) que ejercen la función inspectora. De todas formas, el posicionamiento sobre esta nueva línea de trabajo es muy desigual en las CCAA, pero algunas de ellas están avanzando de forma considerable34. Como complemento, y ligado a la distribución, existe un sistema de alertas alimentarias, que se activa ante la presencia de contaminación de los alimentos.
La autoridad sanitaria en nuestro país, a diferencia de lo que ocurre en el resto de la UE, dispone de un instrumento de control de la industria alimentaria: el Registro General Sanitario de Alimentos (RGSA), articulado a través del Real Decreto 1712/1991, de 29 de noviembre35. En este registro deben inscribirse todos los fabricantes, envasadores, almacenistas, distribuidores e importadores de productos alimenticios y alimentarios, el material en contacto con los alimentos y los detergentes, desinfectantes y plaguicidas de uso en la industria alimentaria. Quedan excluidos el comercio minorista y los establecimientos que elaboran productos para su consumo (restauración), así como los establecimientos de escasa entidad.
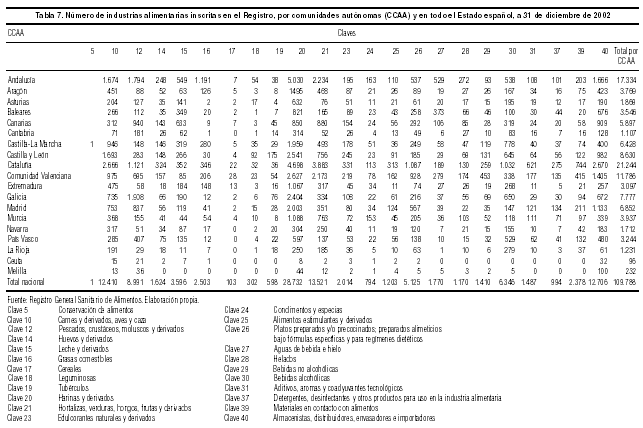
En la tabla 7 se aporta una panorámica de la distribución de las diferentes «claves» en las CCAA.
Por número de industrias registradas destaca en primer lugar Cataluña, con 21.244, lo que supone el 19,3% del total de España. Le siguen Andalucía con 17.334 (15,8%) y la Comunidad Valenciana con 11.786 (10,7%). Cantabria, La Rioja y Navarra, por el contrario, son las que tienen menos industrias registradas: 1.107 (1%), 1.231 (1,1%) y 1.712 (1,5%), respectivamente. Los sectores más representados, al menos en cuanto a número de industrias registradas, son: la clave 20 (harinas y derivados, pan, pasteles...), con 28.732, lo que supone el 26,1%; la clave 21 (hortalizas, verduras, hongos, frutas y derivados), con 13.531 (12,3%), y la clave 40 (almacenistas, distribuidores envasadores e importadores polivalentes), con 12.706 (11,6%).
Estas importantes variaciones deberían servir como elemento de reflexión sobre dos aspectos que tienen una gran trascendencia: los recursos humanos que cada comunidad autónoma dedica al control de su industria alimentaria y el nivel de implantación de la metodología del autocontrol. Las desigualdades territoriales son manifiestas.
El Registro debe constituirse en una pieza clave para el control de la industria alimentaria. La tramitación administrativa no debe suponer tanto una traba burocrática como un eficaz instrumento de conocimiento técnico y sanitario de la industria que, por fuerza, debe ser mucho más dinámico de lo que actualmente es. Por otra parte, el RGSA puede ser un buen instrumento de planificación para alcanzar mayores y mejores metas en la seguridad alimentaria.
Conclusiones
Resulta difícil realizar un abordaje de los problemas ambientales segregados por clase social y/o género, dada la escasez informativa existente. Por ello, se ha ensayado una aproximación diferente consistente en intentar conocer algunas diferencias territoriales, tomando la comunidad autónoma como unidad de análisis, con respecto a 3 problemas de sanidad ambiental de una cierta actualidad: legionelosis, seguridad química y seguridad alimentaria.
Podemos avanzar las siguientes conclusiones:
1. La magnitud de la legionelosis, como problema de salud pública y a pesar de la infranotificación reconocida, es menor que otras enfermedades, como las toxiinfecciones alimentarias; sin embargo, la trascendencia social, mediáticamente modulada, la ha colocado en la cúspide de la agenda de los gestores de la salud pública.
2. La respuesta administrativa, en forma de legislación y programas de vigilancia y control de la legionelosis, es diferente entre las CCAA, lo que denota unas percepciones y culturas organizativas distintas, que no son sino el reflejo de la rica heterogeneidad de nuestro país.
3. La prevención de la legionelosis se está sustentando en la profusa utilización de productos químicos, que si bien se emiten a bajas dosis al medio ambiente, no por ello deben dejar de preocupar desde la óptica de la salud pública, por los perfiles toxicológicos que presentan.
4. La exposición a agentes químicos ambientales es general a través del aire, el agua y los alimentos, que no conocen fronteras, clases ni género. No obstante, las intoxicaciones en el hogar --ligadas a los productos de limpieza en el ámbito familiar, otros productos domésticos y los cosméticos-- representan el 75% del total de intoxicaciones registradas.
5. El conocimiento de la carga corporal de los productos químicos que presenta la población española es muy incompleto y, sin embargo, constituiría una buena herramienta para diseñar programas de prevención de la exposición a ellos.
6. Como en el caso de las intoxicaciones químicas, la mayoría de los brotes de origen alimentario se producen en el ámbito familiar.
7. La industria alimentaria, que está sujeta al RGSA, está repartida de forma diferente entre las CCAA. Las percepciones y culturas organizativas distintas de las CCAA, que antes se apuntaba, hacen que la implantación de la metodología de APPCC sea muy desigual, lo que sin duda impide mejorar la efectividad de los programas de seguridad alimentaria.
Recomendaciones
1. La comunicación del riesgo en salud pública es una asignatura de urgente abordaje si no se quiere perder el liderazgo de comunicación que legítimamente corresponde a la autoridad sanitaria.
2. La Ponencia de Salud Ambiental, como órgano técnico del Consejo Interterritorial de Salud, es un buen foro de trabajo para el abordaje de los problemas ambientales con repercusión sanitaria. Sin embargo, dadas las percepciones y culturas organizativas tan distintas entre las CCAA, las normativas que publica el Ministerio de Sanidad y Consumo no deberían pretender abarcar todas estas peculiaridades, y contener exclusivamente la estructura básica sobre la que cada comunidad pueda modelar sus normas.
3. En el marco de los programas de seguridad química, convendría realizar actividades de prevención de las intoxicaciones producidas en el hogar, asociadas a la utilización de productos de limpieza y cosméticos.
4. Resulta imprescindible y urgente la elaboración del Primer Informe sobre la Exposición Humana a Agentes Químicos Ambientales en la población española.
5. En el marco de los programas de seguridad alimentaria, convendría realizar actividades de educación sanitaria encaminadas a la prevención de los brotes de origen alimentario en el ámbito familiar.
6. La Agencia Española de Seguridad Alimentaria debería potenciar la implantación de la metodología APPCC en todas las CCAA por igual.
Agradecimientos
Los autores quieren expresar su agradecimiento a los responsables de los servicios de sanidad ambiental de las CCAA por su amabilidad y diligencia en cumplimentar la encuesta. Nuestro especial agradecimiento a Olivia Castillo, de la Subdirección General de Sanidad Ambiental de la Dirección General de Salud Pública del Ministerio de Sanidad y Consumo, a Ana M. García, del Departamento de Medicina Preventiva y Salud Pública de la Universidad de Valencia, a Eduardo de la Peña de Torres, del Departamento de Contaminación Química Ambiental del CSIC, y a Gloria Hernández Pizzi, del Centro Nacional de Epidemiología del Instituto de Salud Carlos III.