Valorar la efectividad de una estrategia de apoyo individualizado al empleo (IPS) en personas con enfermedad mental grave en la isla de Tenerife (España).
MétodoPacientes de los Servicios de Salud Mental Comunitaria con trastornos mentales graves fueron asignados a dos grupos de forma aleatorizada. En uno de ellos se aplicó el método IPS (n=124) y en el grupo control (n=75) se asesoró en la manera habitual de búsqueda de empleo. Los pacientes fueron seguidos una media de 3,4 años y se analizó cuántos trabajaron al menos un día, el tiempo trabajado, los salarios, el número de contratos y el número de admisiones hospitalarias. Se usaron métodos estadísticos no paramétricos en la comparación de resultados (U de Mann-Whitney).
ResultadosLos pacientes asignados al grupo IPS trabajaron al menos un día el 99%, frente al 75% del grupo control; trabajaron de media 30,1 semanas/año vs. 7,4; el salario mensual fue de 777,9 euros vs. 599,9 euros; el número de contratos por persona fue de 3,89 vs. 4,85, y los ingresos hospitalarios fueron 0,19 vs. 2,1.
ConclusiónLa estrategia IPS es efectiva en la integración laboral de personas con enfermedad mental grave, logrando que trabajen más tiempo, tengan mayor salario y menos ingresos hospitalarios, en un contexto social de alto desempleo.
To assess the effectiveness of an individual placement and support (IPS) strategy in people with severe mental disorders in Tenerife Island (Spain).
MethodsPatients of Community Mental Health Services with severe mental disorders were randomly assigned to two groups. One of them received IPS (n=124), and the control group (n=75) was advised in the usual job search. Patients were followed up for an average of 3.4 years and an analysis was made of how many patients worked at least one day, working hours, wages, the number of contracts and the number of hospital admissions. Non-parametric methods were used to compare the results (Mann-Whitney U test).
ResultsThe percentage of patients who worked at least one day was 99% in the IPS group compared with 75% in the control group; they worked on average 30.1 weeks per year vs 7.4; the monthly salary was € 777.9 vs € 599.9; the number of contracts per person was 3.89 vs 4.85, and hospital admissions were 0.19 vs 2.1.
ConclusionsThe IPS strategy is effective for the labour integration of people with severe mental illness getting them to work longer, have higher wages and fewer hospital admissions.
La salud, entendida como un estado de completo bienestar físico, mental y social, está influenciada por múltiples factores, y el desempleo es uno de ellos. Los problemas de salud mental son en particular una causa creciente de ausencia al trabajo por enfermedad, de absentismo y de pensiones de incapacidad laboral en Europa1. Pero es que, además, la estigmatización de las personas con una enfermedad mental grave supone una importante barrera para obtener y mantener un empleo.
Las tasas de desempleo en las personas con enfermedad mental varían del 70% al 90% en función de la gravedad. En España, supera el 80% según datos de la Confederación Española de Agrupaciones de Familiares y Personas con Enfermedad Mental (FEAFES)2. Los pacientes con enfermedad mental grave que vuelven al trabajo tras un periodo de rehabilitación generalmente tienen muy poco éxito y acaban trabajando en talleres o centros ocupacionales3. Para evitar este problema, muchos de los modelos desarrollados, tanto en Europa como en los Estados Unidos, tienden a hacer hincapié en apoyar al paciente y al empleador una vez encontrado un empleo.
El apoyo individualizado al empleo (IPS, Individual Placement and Support) es un enfoque sistematizado para ayudar a las personas con enfermedades mentales a encontrar un empleo competitivo u ordinario4, y se ha mostrado como el método más efectivo. En el modelo IPS se identifica a los pacientes que quieren trabajar en un empleo competitivo, se les ayuda a identificar objetivos realistas y a la búsqueda de un empleo adecuado de forma rápida. Los pacientes no reciben entrenamiento previo. Los trabajadores del IPS tienen una red de empleadores dispuestos a aceptar pacientes, y durante el empleo se mantienen en contacto con trabajadores y empleadores.
Se han realizado muchos ensayos aleatorizados5–12 y revisiones sistemáticas13–20 que demuestran la mayor efectividad del IPS21–25 frente a otras estrategias de búsqueda de empleo en personas con enfermedad mental. Hay estudios en los Estados Unidos22,26,27, Canadá7, el Reino Unido28,29, los Países Bajos30, Australia31, Japón32 y Hong Kong33. Sin embargo, al hacer una revisión extensa no hemos encontrado publicaciones de la aplicación del modelo IPS en España19.
Las diferencias normativas que rigen en los distintos países en cuanto a los beneficios a las personas con minusvalías, oportunidades de empleo y otros factores pueden influir en la efectividad del IPS. La mayoría de los lugares donde se ha implementado el IPS presentaban altas tasas de empleabilidad. La isla de Tenerife (Islas Canarias) está considerada por la Unión Europea como una región ultraperiférica, y según datos del Instituto de Estadística de Canarias (ISTAC), entre 2004 y 2010 pasó de una tasa de desempleo del 12,8% al 29,4%, siendo Canarias una de las regiones de España con mayor desempleo. Hay pocos resultados de la aplicación del IPS en regiones con tan alto desempleo.
El propósito de este estudio fue valorar la efectividad del modelo IPS frente al existente, en la búsqueda de empleo en personas con enfermedad mental grave en una región con una alta tasa de desempleo.
La hipótesis principal fue que los pacientes asignados al modelo IPS podrían obtener un empleo competitivo más frecuentemente que los del grupo control, y las hipótesis secundarias fueron que trabajarían más tiempo y tendrían menos ingresos en el hospital.
Sujetos y métodosDiseño del estudioEl estudio se desarrolló en la isla de Tenerife, que es la de mayor extensión y más población de las Islas Canarias, superando los 900.000 habitantes. Se dividió la isla en cinco áreas y, de acuerdo con los recursos económicos disponibles para la contratación de los técnicos de empleo y la adquisición de material, en cada área se creó un equipo IPS de forma consecutiva en diferentes años: 2004, 2006, 2007, 2008 y 2010. Cada equipo, formado por un técnico de empleo, se asoció a una Unidad de Salud Mental Comunitaria (USM) donde ya trabajaba previamente un equipo de psiquiatras, psicólogos y enfermeras de salud mental. Los técnicos de empleo recibieron entrenamiento en el modelo IPS y tenían un número máximo de 25 pacientes asignados.
A los pacientes del grupo control se les seguía ofreciendo una estrategia de orientación vocacional, básicamente asesoramiento y orientación profesional, con un itinerario formativo personalizado de acuerdo a su cualificación. Se les facilitaron, además, herramientas para la búsqueda de empleo, como preparación del currículum vitae y consejos para la realización de entrevistas laborales.
Criterios de inclusiónPara ser incluidos, los pacientes debían cumplir los siguientes criterios:
- •
Tener un diagnóstico de enfermedad mental grave (trastorno psicótico, incluyendo el trastorno bipolar).
- •
Edad entre 18 y 65 años.
- •
Tener reconocida una incapacidad por enfermedad mental y poseer el certificado de incapacidad.
- •
Vivir en la comunidad en el momento de la inclusión y en seguimiento por la USM.
- •
Deseo manifiesto de trabajar.
Fueron excluidos si estaban en fase aguda de la enfermedad o si presentaban una limitación física u orgánica que claramente les impedía trabajar.
AleatorizaciónLos pacientes en seguimiento en las USM fueron entrevistados para comprobar que cumplían los criterios de selección. Los datos fueron remitidos por los técnicos de empleo al estadístico para su aleatorización en dos grupos: IPS y control. Una vez asignados de forma aleatoria los pacientes a incluir en el grupo de intervención de un determinado equipo, se constituía el grupo control, estratificando a los pacientes restantes en tres grupos de edad (≤25, 26-45 y >45) y sexo, seleccionando aleatoriamente los correspondientes 25 pacientes atendiendo a las características del grupo intervención.
ProcedimientoLos pacientes se entrevistaron al inicio y luego mensualmente durante el empleo y al final del mismo. Se recabaron datos sobre la duración del contrato, las horas de trabajo diarias y el salario. Se realizó un seguimiento de los ingresos hospitalarios por cualquier causa o por motivos psiquiátricos. En ambos grupos, toda la información fue analizada desde el momento de la inclusión en el estudio. Los pacientes fueron seguidos por un tiempo medio de 3,4 años.
Para comprobar que los trabajadores empleaban el modelo IPS se usó la escala de fidelidad del IPS de 15 ítems35,36. Esta escala distingue satisfactoriamente entre apoyo individualizado al empleo y otras intervenciones vocacionales.
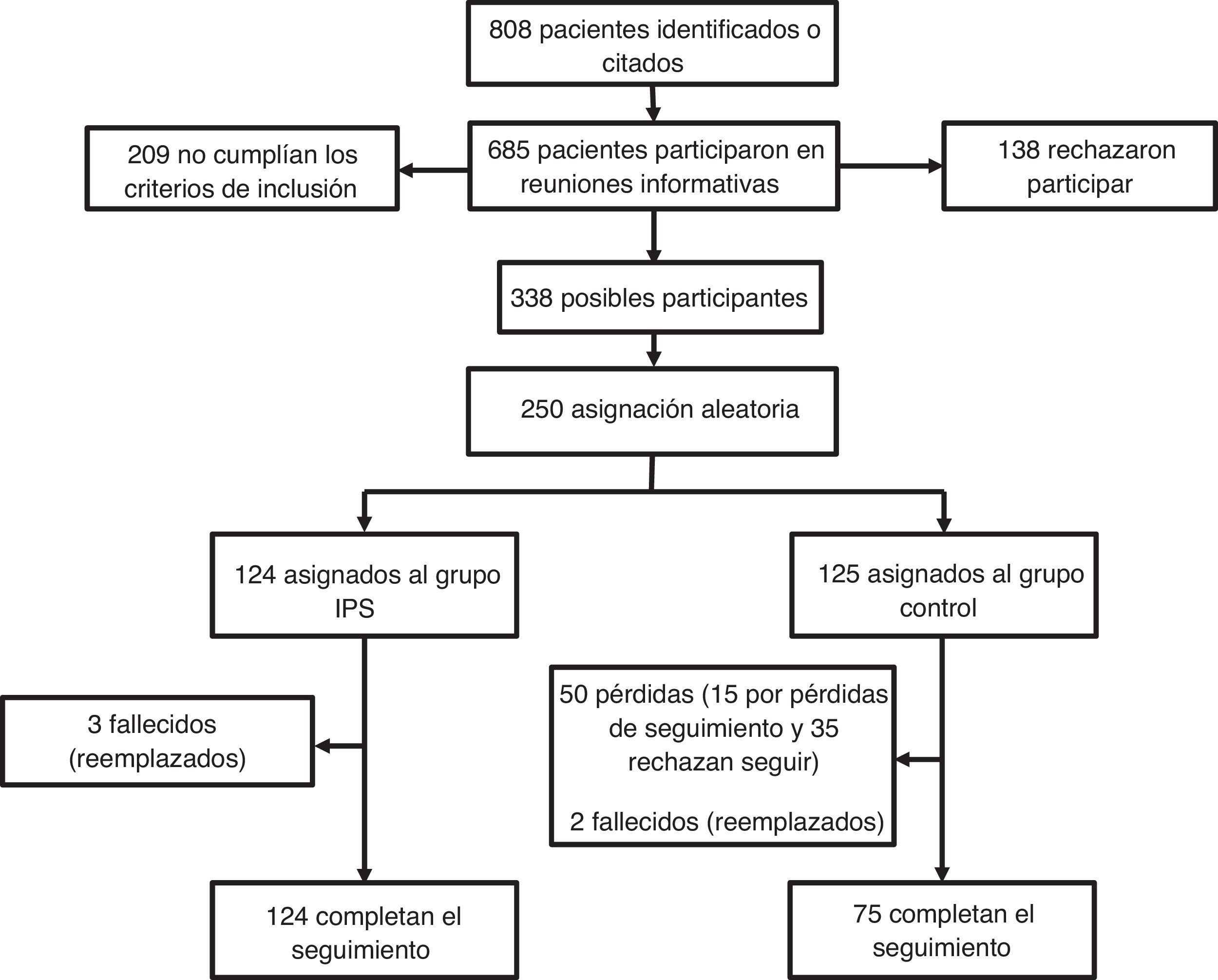
SujetosDe 808 personas en seguimiento en las distintas USM, 476 (59%) cumplían los criterios y obtuvieron una valoración positiva en los cuestionarios administrados por servicios de empleo. De ellos, 138 decidieron de forma voluntaria no participar en el proyecto. El resto, 338 personas, estaban dispuestas a colaborar en los equipos durante el proceso de empleo y 124 fueron seleccionadas de forma aleatoria para la aplicación del modelo IPS (25 por equipo, excepto un área donde participaron 24, debido a la falta de candidatos). Por otra parte, se seleccionaron 125 personas como grupo control para analizar y seguir toda la información laboral en el mismo periodo. En este grupo, 50 personas abandonaron (15 por pérdidas en el seguimiento y 35 por renunciar). Cinco personas (tres en el grupo IPS y dos en el grupo control) murieron por causas naturales durante el estudio y fueron reemplazadas. A todas las personas se les solicitó por escrito el consentimiento informado al inicio del estudio. La figura 1 muestra el diagrama del proceso del estudio.
Instrumentos y medidasLa medida principal fue la diferencia en la proporción de personas que consiguieron un trabajo competitivo (trabajar al menos 1 día) en ambos grupos. Las variables secundarias fueron el número de horas trabajadas, los días que transcurrieron hasta el primer trabajo, el número de días trabajados, el número de empleos al año y los dos años, el tiempo medio de duración de los trabajos y el salario recibido (salario por hora trabajada). Además, se registraron los abandonos del estudio y las admisiones hospitalarias.
Análisis de los datosSe realizó un análisis descriptivo de ambos grupos al inicio. La comparación de las variables categóricas de los grupos iniciales se realizó usando el test de ji al cuadrado.
La comparación de resultados entre el grupo de intervención (IPS) y el grupo control se realizó mediante estadística no paramétrica, utilizando la U de Mann-Whitney. Se optó por proporcionar la media y entre paréntesis su desviación estándar (DE) o la mediana (o ambas), y el intervalo intercuartílico (IQR), esto es, los percentiles 25 y 75. Adicionalmente se calculó el tamaño del efecto. Los datos fueron analizados usando el programa SPSS 19.0.
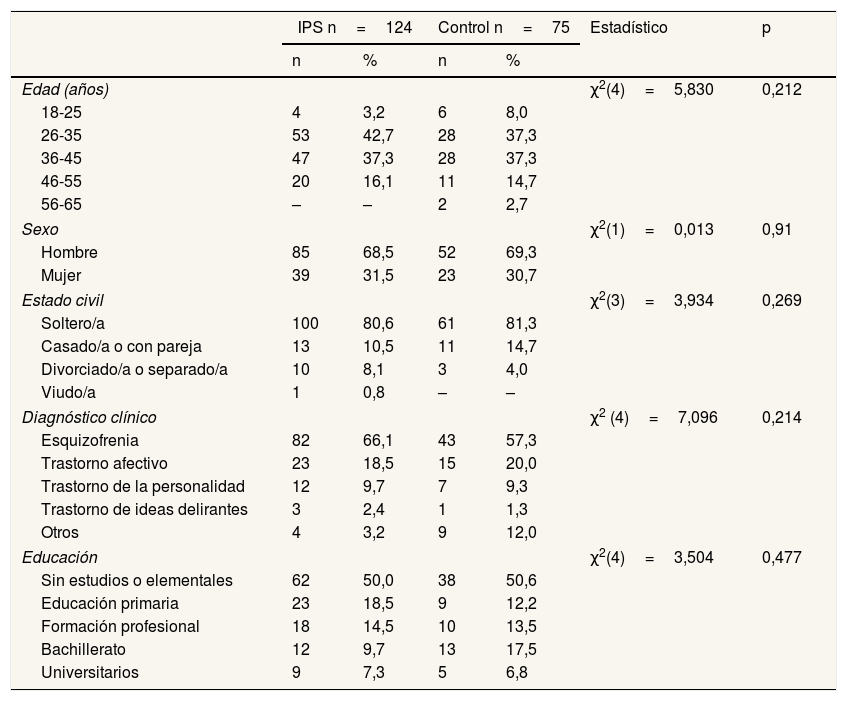
ResultadosEn la tabla 1 se muestran las características sociodemográficas basales de ambos grupos. Estos grupos fueron aleatorizados en función de su edad y sexo, y la comparación posterior demuestra que no existían diferencias en sus características. Observamos como datos más relevantes que casi dos tercios son hombres y el 80% tienen una edad comprendida entre los 26 y los 45 años. Más del 80% son solteros y los diagnósticos más frecuentes son esquizofrenia y trastorno afectivo. El 50% solo tiene estudios elementales o no tiene estudios.
Características basales de los pacientes que participaron en el estudio
| IPS n=124 | Control n=75 | Estadístico | p | |||
|---|---|---|---|---|---|---|
| n | % | n | % | |||
| Edad (años) | χ2(4)=5,830 | 0,212 | ||||
| 18-25 | 4 | 3,2 | 6 | 8,0 | ||
| 26-35 | 53 | 42,7 | 28 | 37,3 | ||
| 36-45 | 47 | 37,3 | 28 | 37,3 | ||
| 46-55 | 20 | 16,1 | 11 | 14,7 | ||
| 56-65 | – | – | 2 | 2,7 | ||
| Sexo | χ2(1)=0,013 | 0,91 | ||||
| Hombre | 85 | 68,5 | 52 | 69,3 | ||
| Mujer | 39 | 31,5 | 23 | 30,7 | ||
| Estado civil | χ2(3)=3,934 | 0,269 | ||||
| Soltero/a | 100 | 80,6 | 61 | 81,3 | ||
| Casado/a o con pareja | 13 | 10,5 | 11 | 14,7 | ||
| Divorciado/a o separado/a | 10 | 8,1 | 3 | 4,0 | ||
| Viudo/a | 1 | 0,8 | – | – | ||
| Diagnóstico clínico | χ2 (4)=7,096 | 0,214 | ||||
| Esquizofrenia | 82 | 66,1 | 43 | 57,3 | ||
| Trastorno afectivo | 23 | 18,5 | 15 | 20,0 | ||
| Trastorno de la personalidad | 12 | 9,7 | 7 | 9,3 | ||
| Trastorno de ideas delirantes | 3 | 2,4 | 1 | 1,3 | ||
| Otros | 4 | 3,2 | 9 | 12,0 | ||
| Educación | χ2(4)=3,504 | 0,477 | ||||
| Sin estudios o elementales | 62 | 50,0 | 38 | 50,6 | ||
| Educación primaria | 23 | 18,5 | 9 | 12,2 | ||
| Formación profesional | 18 | 14,5 | 10 | 13,5 | ||
| Bachillerato | 12 | 9,7 | 13 | 17,5 | ||
| Universitarios | 9 | 7,3 | 5 | 6,8 | ||
En relación al objetivo primario, en el grupo IPS 123 pacientes (99,2%) trabajaron al menos 1 día, frente a 56 (74,7%) en el grupo control (diferencia de proporciones: 24,5%; intervalo de confianza del 95% [IC95%]: 14,3-34,7). La media de días en conseguir un empleo después de entrar en el programa fue de 47,72 (DE: 66,41) y la mediana de 16 (IQR: 1-75). Esto significa que al menos un 25% de las personas encontró empleo de forma inmediata, y que el 50% de ellos tardó solo 16 días. Por el contrario, en el grupo control la media de días fue de 370,75 (DE: 372,91) y la mediana fue de 190,5 (IQR: 153-539).
Durante el periodo del estudio, la media de ingresos hospitalarios anuales en el grupo IPS fue de 0,19 (DE: 0,548), mientras que la media en el grupo control fue de 2,12 (DE: 2,046), con una diferencia entre las medias de −1,93 (IC95%: −2,41 a −1,45). En el grupo IPS, el 86% de las personas no tuvieron ingresos en el periodo de seguimiento, frente al 20% del grupo control.
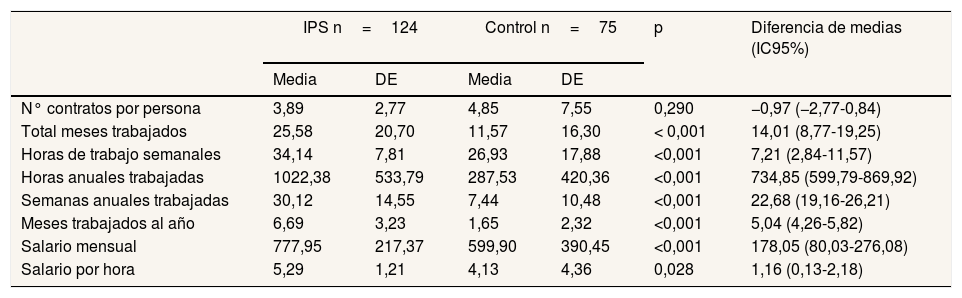
En la tabla 2 se muestran los resultados de ambos grupos en relación al tiempo trabajado, el salario y el número de contratos. En el grupo IPS trabajaron, de media, 14 meses más durante el seguimiento (IC95%: 8,77-19,25) y 7,21 horas más a la semana (IC95%: 2,84-11,57), y la diferencia salarial fue de 178 euros mensuales (IC95%: 80,03-276,08 euros) respecto al grupo control.
Tiempo trabajado y salarios en los dos grupos
| IPS n=124 | Control n=75 | p | Diferencia de medias (IC95%) | |||
|---|---|---|---|---|---|---|
| Media | DE | Media | DE | |||
| N° contratos por persona | 3,89 | 2,77 | 4,85 | 7,55 | 0,290 | −0,97 (−2,77-0,84) |
| Total meses trabajados | 25,58 | 20,70 | 11,57 | 16,30 | < 0,001 | 14,01 (8,77-19,25) |
| Horas de trabajo semanales | 34,14 | 7,81 | 26,93 | 17,88 | <0,001 | 7,21 (2,84-11,57) |
| Horas anuales trabajadas | 1022,38 | 533,79 | 287,53 | 420,36 | <0,001 | 734,85 (599,79-869,92) |
| Semanas anuales trabajadas | 30,12 | 14,55 | 7,44 | 10,48 | <0,001 | 22,68 (19,16-26,21) |
| Meses trabajados al año | 6,69 | 3,23 | 1,65 | 2,32 | <0,001 | 5,04 (4,26-5,82) |
| Salario mensual | 777,95 | 217,37 | 599,90 | 390,45 | <0,001 | 178,05 (80,03-276,08) |
| Salario por hora | 5,29 | 1,21 | 4,13 | 4,36 | 0,028 | 1,16 (0,13-2,18) |
IC95%: intervalo de confianza del 95%; DE: desviación estándar; IPS: apoyo individualizado al empleo.
El nivel medio de la escala de fidelidad del IPS fue de 58 sobre 75.
DiscusiónLos resultados de nuestro estudio respaldan la hipótesis de que el IPS es un método efectivo en la reinserción de las personas con enfermedad mental grave al trabajo competitivo, incluso en lugares con alto desempleo. Se observó que los pacientes asignados al grupo IPS trabajaron más tiempo que los del grupo control y con un salario mensual significativamente más elevado.
En relación al objetivo primario (trabajar al menos un día), se observa que los pacientes asignados al grupo IPS obtuvieron un significativo 24,5% más de nuevos empleos en el mercado laboral que los del grupo control, en concordancia con lo encontrado en otros estudios ya citados. Aunque el número de contratos no tuvo diferencias significativas, el tiempo trabajado fue superior en el grupo IPS, lo que concuerda con los resultados de otros estudios publicados5–12
La efectividad del IPS para aumentar la inserción laboral de pacientes con enfermedades mentales se ha comprobado en numerosos estudios realizados en muchos países5,9,30,31,34,36. En Europa, las tasas de desempleo varían entre países y respecto a las de los Estados Unidos, y los sistemas de prestaciones sociales también son distintos, por lo que parece importante profundizar en si las circunstancias regionales inciden en los resultados de los programas de búsqueda de empleo aplicados, ya que estas podrían reducir la eficacia de la aplicación del IPS demostrada en otras regiones. El estudio EQOLISE34, realizado en seis ciudades europeas, encontró que, a pesar de existir diferencias en las tasas de empleo y las prestaciones, el grupo IPS obtenía tasas de empleo superiores en todas las regiones, aunque los propios autores reconocen la heterogeneidad de los resultados entre los seis centros participantes. En nuestro estudio, con tasas de desempleo superiores al 20%, los cinco equipos aplicaron intervenciones homogéneas a los pacientes de ambos grupos, con seguimientos también similares por parte de las USM. Además, aplicando una escala de fidelidad validada, se comprobó que los trabajadores eran fieles a los postulados del IPS35,36. Todos los trabajadores del IPS mantenían un buen o adecuado nivel de fidelidad al IPS durante el estudio.
El hecho de disponer de pensiones compatibles con un trabajo a tiempo parcial no parece que impida a los pacientes querer trabajar, e incluso la mayoría expresaron su deseo de hacerlo a tiempo completo, como ocurre en la población general37. También el salario mensual fue significativamente mayor, permitiendo a estas personas tener más oportunidades para desarrollar su autonomía personal. Aunque la mayoría de los contratos fueron temporales (menos de 6 meses), algunos de los pacientes del grupo IPS obtuvieron un contrato permanente, y no así en el grupo control.
Como en otros estudios, las personas asignadas al servicio de empleo vocacional (grupo control) abandonaron con más frecuencia el servicio que los asignados al IPS, y el número de admisiones hospitalarias fue significativamente mayor que en el grupo IPS, al igual que lo encontrado en el estudio EQOLISE34.
Una limitación del estudio podría ser que no todos los sujetos tuvieron el mismo tiempo de seguimiento, debido a que los equipos no se pusieron en marcha al mismo tiempo, sino de forma consecutiva desde el año 2004 y hasta el año 2010. No obstante, esta variabilidad en el seguimiento es similar en ambos grupos y no creemos que invalide los resultados. Aunque hubiese sido importante valorar la autoestima, la calidad de vida y el funcionamiento social de estas personas, estas variables no fueron evaluadas.
Para garantizar la comparabilidad de los resultados, y dado que la atención a la salud mental es diferente en los sistemas de salud, en este estudio nos hemos limitado a incluir pacientes con enfermedades mentales graves, que están en contacto con los Equipos Comunitarios de Salud Mental, y con limitado historial laboral. La mayoría eran enfermos psicóticos, de forma similar al estudio EQOLISE34.
En conclusión, encontramos que la estrategia IPS es efectiva en la búsqueda de empleo competitivo en pacientes con una enfermedad mental grave, a pesar de la alta tasa de desempleo de la región. Las personas asignadas al grupo IPS encontraron un empleo en mayor proporción, trabajaron mayor número de horas o semanas, fueron contratadas por más días y su salario mensual fue significativamente superior que en el grupo control. Estas estrategias deberían generalizarse como una medida dentro de las políticas de salud pública.
El apoyo individualizado al empleo en personas con trastornos mentales graves se ha mostrado efectivo y superior a otras estrategias para la obtención de un empleo competitivo. En España existen pocas experiencias de apoyo individualizado al empleo, y menos aún valoradas y publicadas. Las diferencias existentes en el grado de protección social de estas personas frente al de otros países y el alto desempleo podrían hacer poco efectiva su aplicación, por lo que es pertinente la realización de este trabajo. Canarias es una de las regiones de España donde se comenzó a implantar esta estrategia.
¿Qué añade el estudio realizado a la literatura?En este estudio se comprueba que, pese a existir una tasa de desempleo superior al 29%, esta estrategia es efectiva y consigue que más pacientes se incorporen a un trabajo competitivo, trabajen durante más tiempo, tengan un mejor salario y presenten, además, una menor tasa de hospitalizaciones. Estos resultados aconsejan incorporar en las políticas de salud estrategias de apoyo individualizado al empleo, como ingredientes en la recuperación de las personas con trastornos mentales graves.
María Victoria Zunzunegui.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaTodas las personas firmantes participaron en el diseño inicial del estudio y en la discusión final de los resultados. De la coordinación fue responsable F. Rodríguez Pulido. El análisis estadístico fue realizado por E. González Dávila, y en los resultados, la discusión y la interpretación participaron todos/as los/las autores/as. Todos/as los/las autores/as han revisado y aprobado la versión final del artículo.
FinanciaciónUna parte de este trabajo fue parcialmente financiada por FUNCIS (Fundación Canaria de Investigación y Salud).
Conflictos de interesesNinguno.
AgradecimientosAl Cabildo de Tenerife, a la Sociedad Insular para la Promoción de las Personas con Discapacidad (SINPROMI SL) y al Instituto Insular de Atención Social y Sociosanitaria (IASS) por financiar los Equipos de Apoyo Individualizado al Empleo. A los profesionales de las USM de Tenerife del Servicio Canario de la Salud por su colaboración.