Evidenciar los conflictos éticos que pueden surgir entre los discursos legal y ético, a través de explorar el contenido del Real Decreto-Ley 16/2012 que modifica la ley sanitaria en España y los códigos éticos.
MétodoRevisión y análisis crítico del discurso de cinco códigos éticos de Enfermería de Barcelona, Cataluña, España, Europa e Internacional, y del discurso de la legislación sanitaria vigente en España en 2013, en los que se identificaron y compararon estructuras lingüísticas referentes a cinco principios y valores éticos del marco teórico de la ética de los cuidados: equidad, derechos humanos, derecho a la salud, accesibilidad y continuidad de los cuidados.
ResultadosMientras que el discurso ético define la función enfermera en función de la equidad, el reconocimiento de los derechos humanos, el derecho a la salud, la accesibilidad y la continuidad de los cuidados de la persona, el discurso legal se vertebra sobre el concepto de beneficiario o asegurado.
ConclusionesLa divergencia entre el discurso ético y legal puede producir conflictos éticos que afecten negativamente a la práctica de la profesión enfermera. La aplicación del RDL 16/2012 promueve un marco de acción que impide que los profesionales enfermeros presten sus cuidados a colectivos no asegurados, lo que atenta contra los derechos humanos y los principios de la ética de los cuidados.
To identify the ethical conflicts that may arise between the nursing codes of ethics and the Royal Decree-law 16/2012 modifying Spanish health regulations.
MethodWe conducted a review and critical analysis of the discourse of five nursing codes of ethics from Barcelona, Catalonia, Spain, Europe and International, and of the discourse of the Spanish legislation in force in 2013. Language structures referring to five different concepts of the theoretical framework of care were identified in the texts: equity, human rights, right to healthcare, access to care, and continuity of care.
ResultsCodes of ethics define the function of nursing according to equity, acknowledgement of human rights, right to healthcare, access to care and continuity of care, while legal discourse hinges on the concept of beneficiary or being insured.
ConclusionsThe divergence between the code of ethics and the legal discourse may produce ethical conflicts that negatively affect nursing practice. The application of RDL 16/2012 promotes a framework of action that prevents nursing professionals from providing care to uninsured collectives, which violates human rights and the principles of care ethics.
Las enfermeras y los enfermeros (en adelante, las enfermeras) se adhieren a un colegio profesional que se encarga de su representación y su defensa en calidad de colegiados, así como de la ordenación de su ejercicio profesional a través de la elaboración del código ético que sirva de base para sus actuaciones1. Así, la práctica profesional enfermera se engloba en la filosofía de la ética del cuidado, regida por el objetivo de cuidar y mejorar la salud de las personas sin distinción, desde un punto de vista responsable y empático, teniendo en cuenta sus características peculiares y contextuales2,3.
La regulación de la actividad de las enfermeras también está sujeta a las leyes sanitarias del país donde ejercen su profesión. En el año 2012, con la aprobación del Real Decreto-Ley 16/2102 (RDL 16/2012) se limitó el acceso al Sistema Nacional de Salud (SNS) de personas inmigrantes sin permiso de residencia legal, españoles residentes en el exterior, mujeres en situación de dependencia económica, personas con discapacidad y jóvenes mayores de 26 años que no hayan cotizado y hayan salido de España más de 90 días4,5, lo que aumenta su riesgo de exclusión social y supone un gran aumento de las desigualdades sociales en España4. Así, el nuevo marco legal de la atención sanitaria restringe el acceso al SNS de diferentes colectivos vulnerables a los servicios de urgencias, salud reproductiva y atención a las personas menores de 18 años6. Alrededor de un millón de personas se quedaron fuera de la asistencia primaria y especializada, y se interrumpió el tratamiento de sus enfermedades crónicas7,8. Con ello, pueden aparecer diferencias de objetivos e intereses entre los dos mecanismos de regulación9.
El presente estudio tiene el objetivo de evidenciar los posibles conflictos éticos que pueden surgir por la disyuntiva entre marco legal y marco ético, a través de comparar el contenido del RDL 16/2012 y los discursos de los códigos éticos.
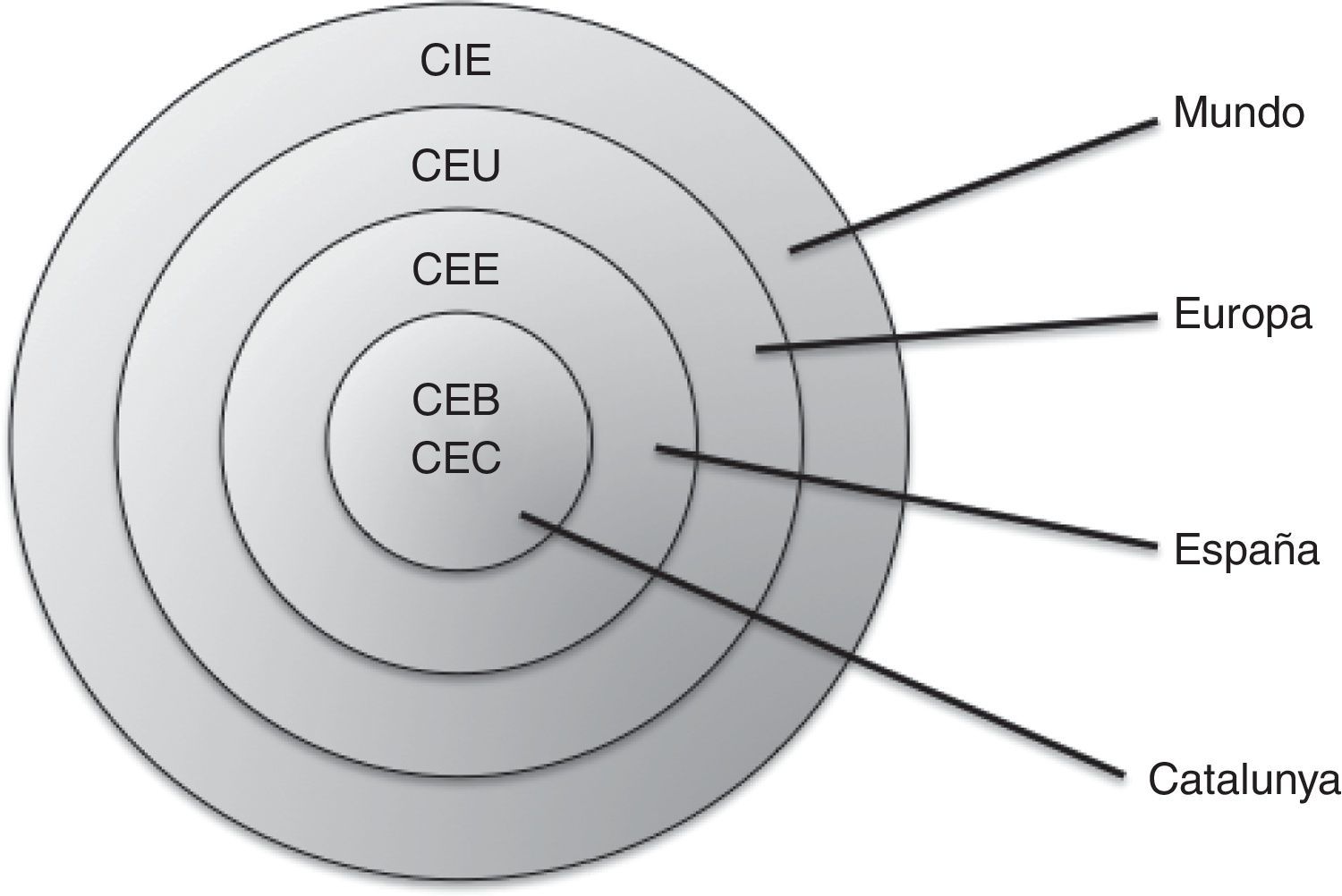
MétodoSe realizó un análisis crítico del discurso, método de análisis cualitativo que analiza el papel del lenguaje en la producción y la reproducción del abuso de poder o de la dominación10,11, de cinco códigos éticos enfermeros de Barcelona, Cataluña, España, Europa e Internacional, y del RDL 16/2012 que modifica la ley sanitaria en España (tabla 1). Los documentos estaban disponibles en Internet, a excepción del código ético de 2013 que en aquel momento estaba pendiente de publicación y se solicitó, y fue facilitado, por el Consell de Col·legis d’Infermeres e Infermers de Catalunya. Se seleccionaron estos documentos para cubrir el ámbito local, autonómico, nacional, europeo e internacional (fig. 1). Tres de las autoras (MG, LT y EB) revisaron por separado el contenido de los documentos seleccionados para identificar estructuras lingüísticas referentes a cinco conceptos clave del marco teórico de la ética de los cuidados: equidad, derechos humanos, derecho a la salud, accesibilidad y continuidad de los cuidados2,3,12,13 (tabla 2), y comparar así su tratamiento entre los textos. Previamente, las autoras llegaron a un consenso sobre guiar el análisis crítico del discurso basándose en estos términos correspondientes a principios y valores éticos y derechos del paciente en la atención clínica, debido a su relevancia en el acceso y el uso de los servicios sanitarios. Posteriormente, triangularon sus hallazgos.
Documentos analizados
| Nombre del documento | Acrónimo utilizado | |
|---|---|---|
| Códigos éticos | Código Deontológico CIE para la profesión enfermera de 1953, en su versión revisada el año 2012 | CIE |
Código de Ética de Enfermería elaborado el año 1986 por el Colegio Oficial de Ayudantes Técnicos Sanitarios y Diplomados en Enfermería de Barcelona | CEB | |
Código deontológico de la enfermería española elaborado por el Consejo General de Enfermería de España en el año 1989 en su versión revisada en el año 1998 | CEE | |
Código Ético y Deontológico de la Enfermería Europea elaborado por la Federación Europea de Órganos Reguladores de Enfermería en el año 2007 | CEU | |
Código de ética de las Enfermeras y Enfermeros de Cataluña elaborado por el Consell de Col·legis d’Infermeres i Infermers de Catalunya en el año 2013 | CEC | |
Ley | Real Decreto-Ley 16/2012 de 20 de abril, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones | RDL |
Conceptos clave que han guiado el análisis crítico del discurso de los documentos
| Conceptos | Definición | Palabras identificadas |
|---|---|---|
| Equidad | Los recursos deben ser asignados según la necesidad sanitaria de las personas, y en ella se incluye el acceso al sistema sanitario14 | Equidad Equitativo Reducir las desigualdades |
| Derechos humanos | Derechos inherentes a todos los seres humanos, sin distinción alguna de nacionalidad, lugar de residencia, sexo, origen nacional o étnico, color, religión, lengua ni cualquier otra condición9,15 | Derechos humanos Por igual Con el mismo respeto No discriminación Sin hacer distinción por razones de |
Derecho a la salud | Es uno de los derechos humanos Derecho a tener un nivel de vida que asegure a las personas la salud y el bienestar a través de la alimentación, el vestido, la vivienda, la asistencia médica y los servicios sociales14 | Derecho a la protección de la salud Derecho a la asistencia sanitaria Derecho a la salud Derecho a la asistencia Derecho de cobertura sanitaria |
| Accesibilidad | Para que el sistema de salud sea accesible, las instituciones deben tener en cuenta la provisión eficiente de los servicios sanitarios en relación con las barreras organizativas, económicas, culturales y emocionales16 | Accesibilidad Alcance a toda la población Acceso equitativo Oposición a la negación de la asistencia sanitaria Acceso a los cuidados enfermeros Acceder Acceso Obtención de la prestación de asistencia sanitaria Igualdad de acceso |
| Continuidad de los cuidados | Un elemento de calidad de la asistencia sanitaria17 | Continuidad de los cuidados Continuidad de su cuidado Garantía de los cuidados Garantizar las atenciones Continuidad asistencial Continuidad de tratamiento Continuidad de los tratamientos |
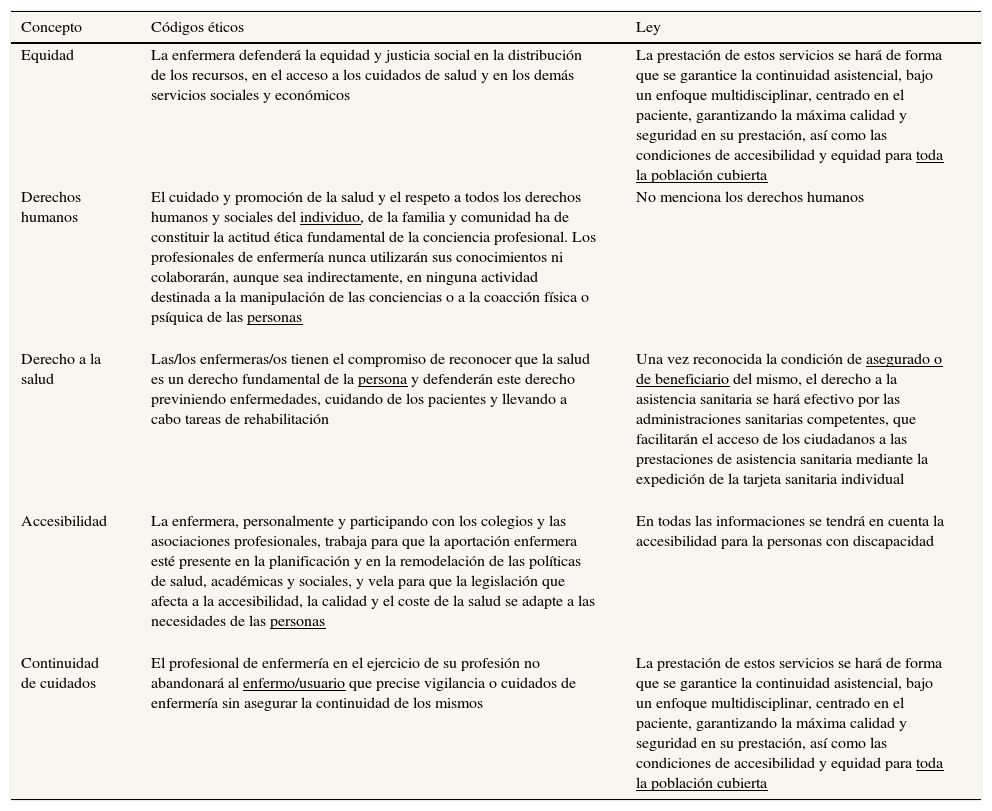
Los resultados se estructuran en los cinco conceptos clave que guiaron el análisis crítico del discurso (tabla 3). Transversal a estos conceptos, la tabla 4 muestra cómo los discursos de los códigos éticos y el RDL difieren en el tratamiento del paciente como persona frente a asegurado, respectivamente.
Comparación de los discursos ético y legal
| Concepto | Códigos éticos | Ley |
|---|---|---|
| Equidad | La enfermera defenderá la equidad y justicia social en la distribución de los recursos, en el acceso a los cuidados de salud y en los demás servicios sociales y económicos | La prestación de estos servicios se hará de forma que se garantice la continuidad asistencial, bajo un enfoque multidisciplinar, centrado en el paciente, garantizando la máxima calidad y seguridad en su prestación, así como las condiciones de accesibilidad y equidad para toda la población cubierta |
| Derechos humanos | El cuidado y promoción de la salud y el respeto a todos los derechos humanos y sociales del individuo, de la familia y comunidad ha de constituir la actitud ética fundamental de la conciencia profesional. Los profesionales de enfermería nunca utilizarán sus conocimientos ni colaborarán, aunque sea indirectamente, en ninguna actividad destinada a la manipulación de las conciencias o a la coacción física o psíquica de las personas | No menciona los derechos humanos |
| Derecho a la salud | Las/los enfermeras/os tienen el compromiso de reconocer que la salud es un derecho fundamental de la persona y defenderán este derecho previniendo enfermedades, cuidando de los pacientes y llevando a cabo tareas de rehabilitación | Una vez reconocida la condición de asegurado o de beneficiario del mismo, el derecho a la asistencia sanitaria se hará efectivo por las administraciones sanitarias competentes, que facilitarán el acceso de los ciudadanos a las prestaciones de asistencia sanitaria mediante la expedición de la tarjeta sanitaria individual |
| Accesibilidad | La enfermera, personalmente y participando con los colegios y las asociaciones profesionales, trabaja para que la aportación enfermera esté presente en la planificación y en la remodelación de las políticas de salud, académicas y sociales, y vela para que la legislación que afecta a la accesibilidad, la calidad y el coste de la salud se adapte a las necesidades de las personas | En todas las informaciones se tendrá en cuenta la accesibilidad para la personas con discapacidad |
| Continuidad de cuidados | El profesional de enfermería en el ejercicio de su profesión no abandonará al enfermo/usuario que precise vigilancia o cuidados de enfermería sin asegurar la continuidad de los mismos | La prestación de estos servicios se hará de forma que se garantice la continuidad asistencial, bajo un enfoque multidisciplinar, centrado en el paciente, garantizando la máxima calidad y seguridad en su prestación, así como las condiciones de accesibilidad y equidad para toda la población cubierta |
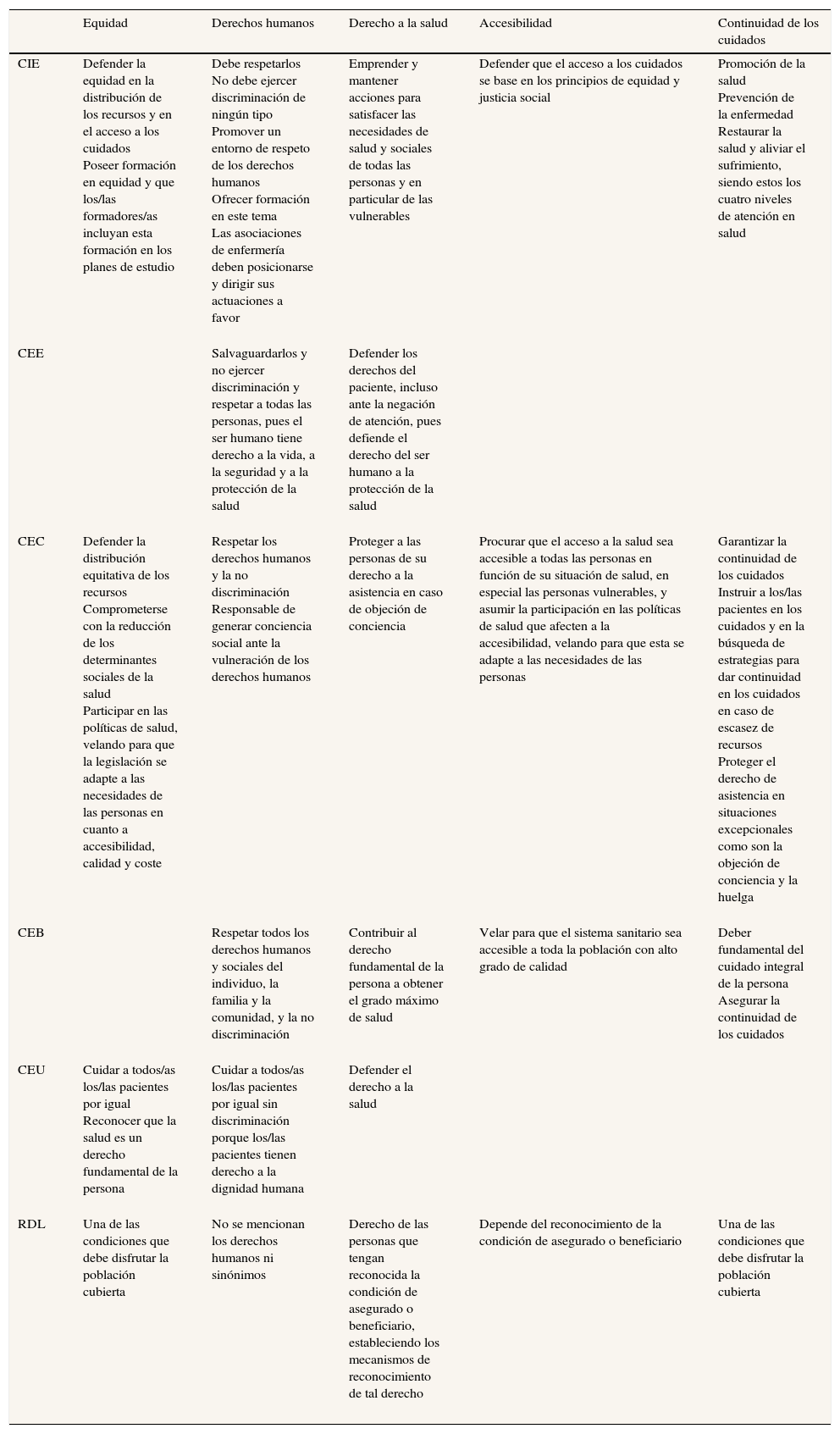
Tratamiento de los conceptos clave en los diferentes documentos analizados
| Equidad | Derechos humanos | Derecho a la salud | Accesibilidad | Continuidad de los cuidados | |
|---|---|---|---|---|---|
| CIE | Defender la equidad en la distribución de los recursos y en el acceso a los cuidados Poseer formación en equidad y que los/las formadores/as incluyan esta formación en los planes de estudio | Debe respetarlos No debe ejercer discriminación de ningún tipo Promover un entorno de respeto de los derechos humanos Ofrecer formación en este tema Las asociaciones de enfermería deben posicionarse y dirigir sus actuaciones a favor | Emprender y mantener acciones para satisfacer las necesidades de salud y sociales de todas las personas y en particular de las vulnerables | Defender que el acceso a los cuidados se base en los principios de equidad y justicia social | Promoción de la salud Prevención de la enfermedad Restaurar la salud y aliviar el sufrimiento, siendo estos los cuatro niveles de atención en salud |
CEE | Salvaguardarlos y no ejercer discriminación y respetar a todas las personas, pues el ser humano tiene derecho a la vida, a la seguridad y a la protección de la salud | Defender los derechos del paciente, incluso ante la negación de atención, pues defiende el derecho del ser humano a la protección de la salud | |||
CEC | Defender la distribución equitativa de los recursos Comprometerse con la reducción de los determinantes sociales de la salud Participar en las políticas de salud, velando para que la legislación se adapte a las necesidades de las personas en cuanto a accesibilidad, calidad y coste | Respetar los derechos humanos y la no discriminación Responsable de generar conciencia social ante la vulneración de los derechos humanos | Proteger a las personas de su derecho a la asistencia en caso de objeción de conciencia | Procurar que el acceso a la salud sea accesible a todas las personas en función de su situación de salud, en especial las personas vulnerables, y asumir la participación en las políticas de salud que afecten a la accesibilidad, velando para que esta se adapte a las necesidades de las personas | Garantizar la continuidad de los cuidados Instruir a los/las pacientes en los cuidados y en la búsqueda de estrategias para dar continuidad en los cuidados en caso de escasez de recursos Proteger el derecho de asistencia en situaciones excepcionales como son la objeción de conciencia y la huelga |
CEB | Respetar todos los derechos humanos y sociales del individuo, la familia y la comunidad, y la no discriminación | Contribuir al derecho fundamental de la persona a obtener el grado máximo de salud | Velar para que el sistema sanitario sea accesible a toda la población con alto grado de calidad | Deber fundamental del cuidado integral de la persona Asegurar la continuidad de los cuidados | |
CEU | Cuidar a todos/as los/las pacientes por igual Reconocer que la salud es un derecho fundamental de la persona | Cuidar a todos/as los/las pacientes por igual sin discriminación porque los/las pacientes tienen derecho a la dignidad humana | Defender el derecho a la salud | ||
RDL | Una de las condiciones que debe disfrutar la población cubierta | No se mencionan los derechos humanos ni sinónimos | Derecho de las personas que tengan reconocida la condición de asegurado o beneficiario, estableciendo los mecanismos de reconocimiento de tal derecho | Depende del reconocimiento de la condición de asegurado o beneficiario | Una de las condiciones que debe disfrutar la población cubierta |
CEB: código ético del Colegio Oficial de Ayudantes Técnicos Sanitarios y Diplomados en Enfermería de Barcelona; CEC: Código de Ética de las Enfermeras y Enfermeros de Cataluña; CEE: Consejo General de Enfermería de España; CEU: Código Ético y Deontológico de la Enfermería Europea; CIE: Consejo Internacional de Enfermería; RDL: Real Decreto-Ley 16/2012.
La equidad se entiende en el RDL como una de las condiciones que debe disfrutar la población cubierta, entendida como cohesión territorial entre comunidades autónomas. Los códigos éticos reconocen que la salud es un derecho fundamental de la persona y otorgan responsabilidad a la enfermera de cuidar a todos los pacientes por igual, defender la distribución equitativa de los recursos, comprometerse con la reducción de los determinantes sociales de la salud y participar en las políticas de salud, velando para que la legislación se adapte a las necesidades de las personas en cuanto a accesibilidad, calidad y coste, y poseer formación en equidad y que los/las formadores/as incluyan esta formación en los planes de estudio.
Mientras que en el RDL no se mencionan los derechos humanos ni sinónimos, los cinco códigos apelan a la enfermera a respetarlos y no ejercer discriminación de ningún tipo. Incluso el Código ético del Colegio Oficial de Ayudantes Técnicos Sanitarios y Diplomados en Enfermería de Barcelona (CEB) la considera responsable de generar conciencia social ante la vulneración de los derechos humanos, y el Consejo Internacional de Enfermería (CIE) insta a ofrecer formación en este tema y que las asociaciones de enfermería se posicionen y dirijan sus actuaciones a favor de los derechos humanos.
El derecho a la salud es contemplado en el RDL como un derecho de aquellas personas que tengan reconocida la condición de asegurado o beneficiario. El RDL modificó el artículo 12 de la Ley Orgánica 4/2000 sobre derechos y libertades de los extranjeros en España, y pasó a regular el derecho a la asistencia sanitaria de estos. El derecho a la protección de la salud de los españoles residentes en el exterior, y el derecho a la asistencia sanitaria a través del SNS de los españoles trabajadores por cuenta ajena residentes en países que no forman parte de la Unión Europea y que se desplacen temporalmente a España, pasaron a regirse por la ley 40/2006. Por su parte, los códigos atribuyen a la enfermera la responsabilidad de defender el derecho a la salud y la asistencia sanitaria de los pacientes como derecho fundamental de las personas a obtener el grado máximo de salud, incluso ante casos de objeción de conciencia y negación de atención. Incluso el CIE insta a la enfermera a emprender y mantener acciones para satisfacer las necesidades de salud y sociales de todas las personas, y en particular de las vulnerables.
Mientras que en el RDL la accesibilidad depende del reconocimiento de la condición de asegurado o beneficiario, los códigos posicionan a la enfermera en la defensa de que la salud sea accesible a todas las personas de acuerdo con los principios de equidad y justicia social y calidad; el código de Cataluña matiza que especialmente las personas vulnerables, y que la enfermera participe en las políticas de salud que afecten a la accesibilidad.
En el RDL, la continuidad de los cuidados es una de las condiciones que debe disfrutar la población cubierta. Los códigos consideran que la enfermera debe garantizar la continuidad de los cuidados, pues su deber fundamental es el cuidado integral de la persona con el registro de las actuaciones de enfermería, la instrucción a los pacientes en los cuidados, así como en la búsqueda de estrategias para dar continuidad en los cuidados en caso de escasez de recursos, y la protección del derecho de asistencia en situaciones excepcionales como son la objeción de conciencia y la huelga. El CIE vela por cuatro niveles de atención en salud: promoción de la salud, prevención de la enfermedad, restauración de la salud y alivio del sufrimiento.
DiscusiónEl análisis crítico del discurso ha mostrado que existen diferencias sustanciales entre el discurso de los códigos éticos y el RDL sobre los conceptos de equidad, derechos humanos, derecho a la salud, accesibilidad y continuidad de los cuidados.
Mientras que los códigos éticos definen la función de las enfermeras basada en el cuidado de las personas, en el RDL este queda supeditado al concepto de asegurado/beneficiario, que legitima las prestaciones definidas de las que debe disfrutar la población cubierta y la regularización del SNS. La promulgación del RDL supuso la transición de un acceso a la salud universal y gratuito a la limitación de acceso dependiendo de la situación laboral o económica de la persona usuaria7,8. Los cambios administrativos en el SNS sucedidos en las últimas décadas han transitado desde la premisa de la base de cotización en el año 1963 hacia una tendencia a la universalización en el año 1986 a través del término «ciudadano o residente», y llegando a la última regularización en el año 2012 introduciendo de nuevo el término «asegurado o beneficiario»7,18. Con el RDL, la limitación de acceso y uso en todas las prestaciones ofertadas por el SNS a aquellas personas que no cumplan los criterios requeridos de esta condición, como extranjeros en situación irregular o jóvenes mayores de 26 años que no han accedido al mercado laboral, genera y legitima la desigualdad, la discriminación y la exclusión de estos sectores de población18. La medida entra en conflicto con los códigos éticos, que consideran que el acceso a la salud debe ser universal como aconseja encarecidamente la Organización Mundial de la Salud14. Además, estas restricciones fueron ampliadas en 2013 con una nueva regulación que excluyó también a las personas que tras agotar la prestación de desempleo hayan salido del país en busca de trabajo7,19.
Suprimir en el RDL el derecho a la protección de la salud de las personas que no cumplen unos requisitos administrativos puede generar un conflicto ético y contradice a la Constitución Española y al Pacto Internacional sobre Derechos Económicos, Sociales y Culturales que todos los Estados miembros de la Unión Europea han firmado20,21. La ausencia del precepto del respeto a los derechos humanos en un texto legal sobre un derecho fundamental de las personas tan relevante como es el derecho a la salud sugiere que la ley obvia los derechos humanos15. Además, en la Declaración de los Derechos Humanos se defiende la no discriminación por cualquier motivo15, si bien en el RDL se discrimina a las personas por su situación administrativa al determinar condiciones de acceso al servicio sanitario como son la situación económica o laboral. La aplicación del RDL produce restricción del derecho a la salud de colectivos vulnerables, con la consiguiente afectación de la salud pública, como ha ocurrido en otros países que también están sufriendo una crisis económica, como es el caso de Grecia7,22,23.
En la práctica, el RDL promueve un marco de acción que impide que las enfermeras presten sus cuidados a colectivos no asegurados; es así como pueden aparecer conflictos éticos cuando han de tomar decisiones sanitarias y se encuentren con la imposibilidad de elegir acciones que satisfagan sus criterios éticos, debiéndose adaptar a la normativa vigente del Estado donde trabajan, exponiéndolas a situaciones que pueden provocarles una gran tensión emocional13,24. Existe así una paradoja, dado que los códigos deontológicos se desarrollan desde un punto de vista universal, pero se aplican a situaciones concretas, y hay condicionantes que se derivan del marco legal donde desarrollan su actividad y que no pueden modificarse.
La diferencia entre el concepto de equidad entre los códigos enfermeros (entendida como igualdad o justicia en la distribución de los recursos según la necesidad sanitaria de las personas) y en el texto legal (se reduce a la igualdad de derechos en el acceso a la salud y en la provisión de servicios de salud entre las personas que cumplen unos requisitos administrativos para tener el estatus de asegurado o beneficiario, y cuya diferencia es vivir en una determinada región), hace que la ley promueva las desigualdades en salud, ya que ser equitativo significa igual acceso al sistema sanitario a igual necesidad médica16,25. Aunque el objeto del RDL es salvar las diferencias entre regiones proporcionando homogeneidad en los servicios y prestaciones a todas las personas usuarias que acceden al sistema de salud, la respuesta de las administraciones de las comunidades autónomas ha sido muy variada y el RDL se ha aplicado de formas muy diversas, retrasándose en algunas tras presentar un recurso de inconstitucionalidad7. Todo ello ha propiciado un aumento de las desigualdades en relación al acceso y el uso en los servicios sanitarios en unas u otras comunidades26.
La continuidad de los cuidados depende (además del autocuidado) de la coordinación entre los diferentes profesionales y niveles asistenciales del proceso13,17. Con esta legislación, las enfermeras no pueden asegurar la continuidad de los cuidados a todas las personas atendidas, porque una vez ofrecida la atención urgente la persona no tiene acceso a los medicamentos −el RDL regula la prescripción de fármacos y establece unos topes máximos de aportación en los tratamientos de larga duración a los pacientes pensionistas−, a la atención primaria de salud ni a la atención especializada15. Además, la medida puede tener implicaciones en la salud de estas personas, puesto que dificulta el acceso a los medicamentos y a los servicios de atención primaria, y provoca el agravamiento o la cronificación de enfermedades ocultadas o atendidas con retraso (es el caso de las enfermedades infecciosas, como el VIH-sida, la tuberculosis, y del cáncer, la insuficiencia renal o enfermedades de salud mental como la esquizofrenia)27–30; de hecho, se dio el caso de un inmigrante fallecido por tuberculosis en Baleares por no habérsele facilitado el tratamiento31. Ante esta situación, distintos colectivos sanitarios se han manifestado en contra del RDL23,32,33.
Resulta necesario recordar que el instrumento con el que se ha llevado a cabo la reforma sanitaria es un Real Decreto-Ley, amparado en la situación socioeconómica actual34. Sin embargo, por una parte, la aplicación de la ley atenta contra los derechos humanos e incrementa las desigualdades en salud, y por otra, atenta contra la ética de los cuidados al divergir con los códigos éticos. Aunque el propio RDL recoge la posibilidad de conflictos éticos de las enfermeras, ya que la prestación de los servicios debe ser accesible a toda la población cubierta, los conflictos que supone implican un cambio de paradigma en el quehacer enfermero. La contradicción evidenciada entre el discurso legal y el discurso ético puede afectar a la práctica de la profesión enfermera y al bienestar moral de estas profesionales, por lo que sería interesante abordar en estudios posteriores cómo estos cambios se reflejan y se conforman en el quehacer diario de las enfermeras.
Editora responsable del artículoClara Bermúdez-Tamayo.
Declaración de transparenciaEl/la autor/a principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
La regulación de la actividad enfermera está sujeta al código ético del colegio de enfermería y a las leyes sanitarias del país donde se ejerce la profesión, mecanismos entre los que pueden aparecer diferencias de objetivos e intereses.
¿Qué añade el estudio realizado a la literatura?La promulgación del RDL puede dificultar el normal desempeño de las funciones enfermeras. La contraposición entre el discurso legal y el deontológico puede generar conflictos éticos en la práctica profesional enfermera.
Ninguna.
Contribuciones de autoríaM. Gea-Sánchez y L. Terés-Vidal concibieron el trabajo y realizaron el vaciado de los textos analizados. E. Briones-Vozmediano comparó y unificó los datos extraídos. L. Otero-García coordinó el trabajo. D. Gastaldo y F. Molina supervisaron todos los aspectos de su realización. Todos/as los/las autores/as han participado en la redacción del manuscrito, han aportado ideas, han interpretado los hallazgos, han revisado los borradores del manuscrito y han aprobado la versión final. Los/las autores/as comparten la responsabilidad del artículo.
Conflicto de interesesNinguno.
Al Consell de Col·legis d’Infermeres i Infermers de Catalunya por su colaboración en el envío de su código ético, que en el momento del análisis estaba pendiente de publicación. A Roland Pastells por su apoyo.