Editado por: Mariano Hernán-García
Última actualización: Marzo 2023
Más datosWerner y Sanders, en Cuestionando la solución: las políticas de atención primaria de salud y supervivencia infantil (un texto que ha pasado prácticamente desapercibido en nuestro país), relatan desde una visión global los orígenes de la atención primaria, la institucionalización de esta y sus dificultades de implantación en todo el mundo1.
Aquellos primeros esbozos de la atención primaria fueron pequeñas experiencias —pero innovadoras y revolucionarias— desarrolladas en diferentes países con la necesidad de desplegar la atención a toda la población, con una orientación más promotora de la salud que preventivista desde lo individual y con participación expresa de la comunidad en los diagnósticos de salud, desde una perspectiva social, y en sus soluciones2.
A mediados de los años 1970, las grandes agencias mundiales de salud comienzan a fijarse en estos modelos y a valorar su implantación, no de forma aislada, sino integrados dentro de los sistemas nacionales de salud*. Como señalan los autores1: «los planificadores de la salud comenzaron a estudiar la posibilidad de usar los principios de los Programas de salud basados en la comunidad en los servicios nacionales de salud. Esto supondría un cambio revolucionario desde la clase médica dirigente hacia la participación intensa de la comunidad, dando prioridad a la prevención, a las zonas rurales y a un planteamiento que situara la enfermedad en su contexto social. Esto significaba literalmente poner el sistema boca abajo, de un sistema verticalista (desde arriba) a un proceso hecho desde abajo».
Aquella inicial atención primaria surge, por tanto, con unos principios básicos que, aun siendo suavizados y moderados por los gobiernos y por el tamiz académico y profesional, se pueden leer claramente en la Declaración de Alma-Ata de 19743: el poder está en la comunidad, las personas son sujetos fundamentales en los procesos de salud y es necesaria una atención sanitaria desde el contexto y las condiciones de vida de dichas personas.
La palabra «comunitaria» no era un añadido o un apellido de una serie de especialidades que formarían parte de aquella nueva y revolucionaria manera de entender el sistema sanitario, sino que indicaba uno de los elementos significativos y diferenciales de la atención primaria respecto al otro modelo que era la atención hospitalaria. Sin despreciar en ningún momento la importancia del trabajo clínico para determinadas patologías en las especialidades hospitalarias, se hacía necesario evitar la hiperbiologización de estos centros, trabajar cerca de las comunidades donde viven las personas y entender los procesos de salud y enfermedad como un continuo en un contexto social, desde una visión de la salud y el bienestar colectivos, y con la participación activa y continua de la comunidad4,5.
Banerji ya señaló en el año 2003 algunos de los elementos globales de la crisis de la atención primaria, 25 años después de la Declaración de Alma-Ata6. Para entender la crisis actual de la atención primaria (algo que escapa al objetivo de este editorial) habría que entender cuánto nos hemos alejado de aquel modelo inicial y cómo han influido las políticas, los intereses profesionales y los modelos neoliberales de consumo de productos sanitarios. A saber: tratar de replicar un modelo profesional sanitario, pero en vez de en un espacio hospitalario hacerlo en centros de salud, consecuencia, en parte, de una evidente debilidad formativa de pregrado en aspectos fundamentales del modelo de atención primaria; priorización de dimensiones tecnológicas y farmacológicas, con una medicalización de situaciones sociales; apuesta por la prevención individual y la obsesión por el consejo de estilos de vida en vez de por la promoción de la salud, la creación de entornos saludables y las alianzas con sectores no sanitarios; pérdida del vínculo entre atención primaria y salud pública (Alma-Ata nace más desde la salud pública que desde la medicina hospitalaria); enfermerización de los estilos de vida a través de grupos de estilos de vida o consejos, y psicologización† de los malestares… Y finalmente, cómo los profesionales sanitarios (las instituciones donde trabajamos y el propio contexto social y cultural en que nos movemos) hemos ido expropiando a las personas de poder; hemos convertido a los gestores en directores de empresas económicas que evaluamos con modelos de calidad que servían para fabricar aviones, pero que no sirven para cuidar personas y comunidades; hemos evaluado la atención primaria como un hospital; hemos convertido a la ciudadanía en pacientes con factores de riesgo y hemos pasado a las personas, casi inmediatamente, desde el programa del niño sano al programa del paciente crónico activo.
Dentro de esta gran foto, lo de «comunitaria» nunca se ha entendido del todo bien. Ni desde el principio: ya en aquellos primeros diagnósticos de salud que se hacían en la primavera de la atención primaria eran solo, en la mayoría de los casos, «investigaciones» o estudios realizados por profesionales en la comunidad. Investigaciones realizadas desde los «helicópteros», pero no con la comunidad. Miradas verticales y no verdaderos procesos de desarrollo comunitario.
No obstante, conviene no caer en un cínico discurso de todo o nada: la «comunitaria» no se ha perdido nunca. Se han mantenido experiencias, reflexiones y espacios de formación, y se ha avanzado mucho en todos estos años. Uno de los espacios de resistencia más importantes en la atención primaria de nuestro país ha sido el PACAP7. Siendo un programa impulsado desde una sociedad científica, ha podido sumar a profesionales de diferentes disciplinas y evitar la fragmentación de conocimiento y de las relaciones de profesionales que tanto ha erosionado a la atención primaria y que ha sido otro motivo de su crisis actual. El documento ¿Cómo iniciar un proceso de intervención y participación comunitaria desde un centro de salud?8 es uno de los documentos clave de nuestra historia comunitaria en atención primaria, no solo por el texto en sí, sino también por lo que ha supuesto de síntesis de diferentes corrientes que había en aquel momento y que incluso estaban en tensión entre ellas9. Supuso un texto, pero también un proceso de reflexión sobre cómo sumar e integrar diferentes miradas comunitarias, algunas más incidentes y otras asomándose. Simplificamos algunas de ellas: la contextualización de Turabián y Pérez Franco10, el desarrollo comunitario de Marchioni11, los procesos correctores comunitarios de Mirtha Cucco12, los modelos de educación para la salud de Jarauta et al.13 o la atención primaria orientada a la comunidad de Gofin y Gofin con raíces en Sidney y Emily Kark14.
En Asturias comenzamos a dar la primera formación sobre salud comunitaria a residentes de medicina familiar y comunitaria en el año 2006, sumándose residentes de enfermería familiar y comunitaria desde mayo de 2011. Nuestro modelo formativo siempre ha tratado de ser sencillo, motivador, claro y adaptado a lo que puede saber un/una residente que llega de una universidad que mayoritariamente es un erial formativo en comunitaria y salud pública, y que incluso ha dejado de ver lo que es el mundo real durante un periodo formativo universitario y de MIR/EIR muy duro.
En este proceso formativo desarrollamos una síntesis de tres niveles con los que tratábamos de resumir qué supone la orientación comunitaria en atención primaria15. Este modelo fue enriquecido sucesivamente con todo el conocimiento generado desde la Escuela Andaluza de Salud Pública (y desde prácticas comunitarias excelentes, como el Projecte Riu16) sobre la teoría salutogénica y el modelo de activos para la salud dentro de los procesos comunitarios17. También se ha ido incluyendo la perspectiva de equidad, poder y recomendaciones sobre qué hacer y no hacer en salud comunitaria18,19, y diferentes reflexiones, actuaciones transformadoras y saberes generados en un proceso iterativo de formación-acción-formación en diversas comunidades autónomas de nuestro país desde el año 2011 hasta el momento actual20–23. Otros autores han propuesto modelos alternativos basados en tres dimensiones: perspectiva, encuadre y ámbito24.
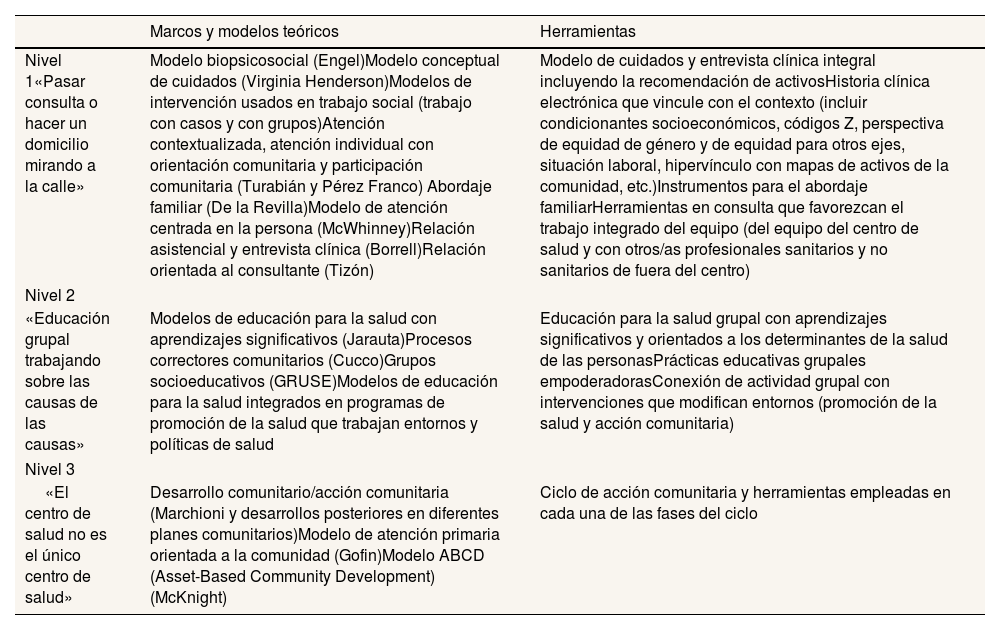
Los tres niveles de orientación comunitaria se detallan en la tabla 1 y fueron incluidos en un artículo del Informe SESPAS 201825. También han sido contemplados en el documento Recomendaciones para el diseño de estrategias de salud comunitaria en atención primaria a nivel autonómico, coordinado desde el Área de Promoción de la Salud y Equidad del Ministerio de Sanidad en el año 2022.
Niveles de orientación comunitaria en atención primaria
| Marcos y modelos teóricos | Herramientas | |
|---|---|---|
| Nivel 1«Pasar consulta o hacer un domicilio mirando a la calle» | Modelo biopsicosocial (Engel)Modelo conceptual de cuidados (Virginia Henderson)Modelos de intervención usados en trabajo social (trabajo con casos y con grupos)Atención contextualizada, atención individual con orientación comunitaria y participación comunitaria (Turabián y Pérez Franco) Abordaje familiar (De la Revilla)Modelo de atención centrada en la persona (McWhinney)Relación asistencial y entrevista clínica (Borrell)Relación orientada al consultante (Tizón) | Modelo de cuidados y entrevista clínica integral incluyendo la recomendación de activosHistoria clínica electrónica que vincule con el contexto (incluir condicionantes socioeconómicos, códigos Z, perspectiva de equidad de género y de equidad para otros ejes, situación laboral, hipervínculo con mapas de activos de la comunidad, etc.)Instrumentos para el abordaje familiarHerramientas en consulta que favorezcan el trabajo integrado del equipo (del equipo del centro de salud y con otros/as profesionales sanitarios y no sanitarios de fuera del centro) |
| Nivel 2 | ||
| «Educación grupal trabajando sobre las causas de las causas» | Modelos de educación para la salud con aprendizajes significativos (Jarauta)Procesos correctores comunitarios (Cucco)Grupos socioeducativos (GRUSE)Modelos de educación para la salud integrados en programas de promoción de la salud que trabajan entornos y políticas de salud | Educación para la salud grupal con aprendizajes significativos y orientados a los determinantes de la salud de las personasPrácticas educativas grupales empoderadorasConexión de actividad grupal con intervenciones que modifican entornos (promoción de la salud y acción comunitaria) |
| Nivel 3 | ||
| «El centro de salud no es el único centro de salud» | Desarrollo comunitario/acción comunitaria (Marchioni y desarrollos posteriores en diferentes planes comunitarios)Modelo de atención primaria orientada a la comunidad (Gofin)Modelo ABCD (Asset-Based Community Development) (McKnight) | Ciclo de acción comunitaria y herramientas empleadas en cada una de las fases del ciclo |
Es el nivel de trabajo cotidiano en las consultas y los domicilios. En él se realiza asistencia teniendo en cuenta sus contextos, biografías y determinantes sociales, los activos personales y del entorno. Todas las personas que trabajan en atención primaria, incluidas las unidades administrativas, deben incorporar la orientación comunitaria de su práctica diaria en este nivel.
Nivel 2. Nivel grupal: «educación para la salud grupal trabajando sobre las causas de las causas»Sería aquel trabajo de educación para la salud grupal dirigido a la comunidad, considerando las características de esta y las necesidades concretas de cada territorio. La metodología grupal estaría basada en aprendizajes significativos y teniendo en cuenta los determinantes sociales. Este nivel se desarrollará por parte del equipo de atención primaria e idealmente serían intervenciones educativas vinculadas a programas de promoción de la salud (es decir, que incluyan además la creación de entornos y políticas saludables).
Nivel 3. Nivel colectivo: acción comunitaria en salud, «el centro de salud no es el único centro de salud»En este nivel se trabaja, de forma intersectorial, con numerosos agentes del territorio local que tienen un papel relevante para mejorar el bienestar de la comunidad. Se trata de que algunas personas del equipo de atención primaria participen en un proceso de acción comunitaria/desarrollo comunitario. Este proceso puede que ya exista, puede que lo esté liderando otra entidad (ayuntamientos) o la ciudadanía, o puede que lo tenga que liderar el equipo de atención primaria. Cabe señalar que algunos de estos procesos comunitarios no hablan de «salud», pero tienen los mismos objetivos.
En los tres niveles hay unas dimensiones clave que han de trabajarse con diferentes herramientas concretas: participación, poder de la persona y de la comunidad, determinantes sociales, perspectiva de equidad, abogacía y enfoque salutogénico. Obviamente, las técnicas para trabajarlo en cada nivel serían diferentes; por ejemplo, y citamos solo algunos elementos, una entrevista clínica basada en la atención centrada en el paciente de McWhinney26 o la recomendación de activos en el nivel 127, el modelo de aprendizajes significativos en el nivel 213 o el ciclo de acción comunitaria en el nivel 328. Es evidente que las condiciones de trabajo adecuadas para realizar estas intervenciones son fundamentales (no pueden operarse caderas en cinco minutos, y no puede hacerse orientación comunitaria en cinco minutos).
La crisis de la atención primaria solo se resolverá si se consigue una clara orientación de la atención primaria en los términos señalados29. Serán necesarias muchas más cosas, por supuesto. Algunas prácticas clínicas o de cuidados pueden ser similares en un entorno comunitario u hospitalario, pero lo que diferencia a ambos modelos es la orientación comunitaria. Y lo que diferencia a un Sistema Nacional de Hospitales de un Sistema Nacional de Salud es que el primero puede subsistir sin la atención primaria, pero el segundo no.
La revitalización de la atención primaria pasa por recuperar presupuesto, personal, prestigio, poder y un relato sólido basado en el trabajo cotidiano desde los territorios y con una orientación comunitaria. El modelo propuesto de los tres niveles, como una síntesis práctica y sencilla de todo el conocimiento generado hasta el momento actual por muchas autoras y autores, puede ser un esquema útil para seguir avanzando en la necesaria refundación de una atención primaria en estos tiempos de cólera.
Es imprescindible que esta orientación comunitaria impregne a nuestros cargos directivos y a nuestros decisores políticos. Si siguen teniendo una confianza ciega en un modelo hiperbiologizado en estructuras hospitalarias, tecnologizado con «máquinas que hacen ping»30 y con un desconocimiento superlativo de lo que es orientación comunitaria, no lograremos realizar avances con una solidez suficiente para garantizar la salud colectiva de nuestras poblaciones.
AgradecimientosEste editorial es un resumen colectivo de muchos saberes de diferentes personas e instituciones. Ocuparía casi la extensión del propio monográfico de comunitaria señalar a todas las personas responsables de este conocimiento colectivo. Nuestro agradecimiento a todas las personas profesionales de atención primaria que dan significado a nuestro Sistema Nacional de Salud.
Contribuciones de autoríaLa redacción fue realizada por Rafael Cofiño y completada por Miguel Prieto y Mariano Hernán.
FinanciaciónNinguna.
Conflictos de interesesNinguno.
A veces conviene hacer cierta «arqueología» de cómo se tramó Alma-Ata y quiénes estuvieron detrás de su organización. Recomendamos encarecidamente la visualización de Eslabones perdidos, una serie de entrevistas realizadas por Miguel Pizzanelli en las que se profundiza en la importancia histórica de algunas figuras clave para el nacimiento de la atención primaria, como fueron Debabar Banerji, Pierre Mercenier y Hafdan Mahler. Disponible en: https://youtu.be/gx_rOWhArSI
Entendiendo «medicalización», «enfermerización» y «psicologización» como la hipertrofia de algunos de los elementos de estas necesarias disciplinas (utilización excesiva de fármacos y tecnologías, de recomendaciones de estilos de vida o enfoques de autocuidado) que pudieran generar más daños que beneficios, e incluso a veces enmascarar las causas de las causas de enfermedades biopsicosociales complejas.