Presentar la evidencia disponible sobre el impacto del cambio climatico en la salud, analizar la situación en España en relación con Europa, comentar las barreras y los catalizadores para el cambio, y recomendar opciones para reducir los efectos del cambio climático en la salud.
MétodosRevisión de la bibliografía sobre el impacto del cambio climático en la salud y análisis de las propuestas para la adaptación al cambio climático en el marco del proyecto europeo coordinado por la Organización Mundial de la Salud Europa para el desarrollo de planes de acción y sistemas de información para el cambio climático, el medio ambiente y la salud.
ResultadosEl impacto del cambio climático en la salud incluye: 1) aumento del impacto debido a los eventos climáticos extremos; 2) incremento de la frecuencia de las enfermedades respiratorias debido a los cambios en la calidad del aire y en la distribución del polen; 3) aumento de la incidencia de enfermedades de origen alimentario, zoonóticas y transmitidas por el agua, y 4) cambios en la distribución de las enfermedades infecciosas o de sus vectores. En España se espera un aumento en la morbilidad y la mortalidad causadas por las olas de calor. El aumento previsible de las partículas finas y del ozono es el principal impacto relacionado con la contaminación atmosférica. También se ha identificado el riesgo de la extensión geográfica a nuestro país de vectores de enfermedades infecciosas ya establecidos, o la implantación y el establecimiento de nuevos vectores subtropicales. España es uno de los primeros países europeos que ha desarrollado un plan de adaptación al cambio climático, que ofrece un marco de referencia para la coordinación entre las administraciones públicas en las actividades de evaluación de impactos, vulnerabilidad y adaptación al cambio climático, y hace referencia al sector de la salud.
ConclusionesEntre las opciones políticas para reducir el impacto del cambio climático en la salud se incluyen: 1) considerar la salud en todas las políticas, las estrategias y las medidas actuales y futuras de adaptación y mitigación del cambio climático; 2) fortalecer los sistemas de salud y los servicios de salud pública para mejorar la capacidad de prevenir, preparar y responder al impacto del cambio climático; 3) aumentar la concienciación de todos los sectores para promover los cobeneficios en la salud de las medidas de adaptación y de mitigación del cambio climático, y 4) promover la investigación y el desarrollo tecnológico, y compartir datos e información.
To present the available evidence on the impacts of climate change on health, to analyze the situation in Spain in relation to the European context, to discuss barriers to and catalysts for climate change, and to recommend policy options to reduce the effects of climate change on health.
MethodsWe reviewed the literature on the impact of climate change on health. The proposals for adaptation to climate change identified in the framework of the European project coordinated by the WHO/Europe on «Climate, Environment and Health action plans and information systems» were analyzed.
ResultsThe effects of climate change on health include: 1) an increase in the impacts of extreme weather events; 2) an increase of the frequency of respiratory diseases due to changes in air quality and pollen distribution; 3) an increase in the incidence of food-borne, zoonotic and waterborne diseases; and 4) a change in the distribution of infectious diseases and/or their vectors. In Spain, the morbidity and mortality due to heat waves are expected to increase.
The main impact related to atmospheric contamination is a predicted increase in fine particles and ozone. There is also a risk of an increase in the geographical distribution of vector borne diseases that are already established in Spain or the establishment of new subtropical vectors. Spain is one of the first European countries to have developed a climate change adaptation plan. This plan provides a framework for coordination among public institutions on activities to evaluate the impacts of climate change, as well as vulnerability and adaptation to this phenomenon, and makes reference to the health sector.
ConclusionsPolicy options to reduce the impacts of climate change on health include: 1) integrating health in all policies, strategies and interventions to mitigate and adapt to climate change; 2) strengthening health systems and public health systems to improve their ability to prevent, prepare and respond to the impacts of climate change; 3) raising awareness among all sectors to promote the co-benefits to health of adaptation and mitigation strategies; and 4) promoting research, technological development, data sharing and information exchange across sectors.
- •
Considerar los aspectos relacionados con la salud en todas las políticas y en las medidas de adaptación y mitigación para el cambio climático.
- •
Promover los cobeneficios para la salud de las medidas de adaptación y mitigación en las políticas de diferentes sectores, como las políticas agrarias y de consumo, urbanismo, vivienda, transporte, energía, etc.
- •
Fortalecer los sistemas de salud pública para prevenir y responder a los impactos del cambio climático, promover la colaboración intersectorial y la coordinación entre las instituciones responsables de los planes de adaptación al cambio climático.
- •
Aumentar el grado de concienciación sobre los impactos del cambio climático en la salud y promover la investigación y el desarrollo tecnológico, así como el intercambio de datos e información relacionados con el cambio climático en todos los sectores.
El cambio climático afecta considerablemente a los sistemas naturales y a la salud humana1,2. Este impacto se ha hecho evidente incluso con un aumento de temperatura actual de tan sólo 1°C por encima de la temperatura media de los años 1859–1899. Las proyecciones actuales estiman que la temperatura en la Región Europea puede aumentar hasta 5,5°C al final de este siglo3. Un aumento de temperatura de 4°C conllevará una pérdida de la renta per cápita de un 1 a un 5%, con diferencias regionales considerables, que afectará de diversa forma a los países más vulnerables, como los mediterráneos. A consecuencia del cambio climático se espera que empeoren las desigualdades existentes entre países, con repercusiones graves para los grupos y las poblaciones más vulnerables y desfavorecidos4.
En España se ha estimado, con un alto nivel de confianza, que el clima se volverá más cálido y seco. En la Península Ibérica se proyecta que para el último tercio de siglo la temperatura aumentará entre 5 y 7°C en verano respecto a los valores actuales, y que este incremento será más acusado en la costa que en el interior1. También se estiman cambios significativos en las precipitaciones, con una tendencia a la baja. Los cambios serán más acusados cuanto mayores sean las emisiones de gases de efecto invernadero, y por tanto mayor el cambio global1.
Por su situación geográfica y características socioeconómicas, España es muy vulnerable al cambio climático. Los impactos del cambio climático pueden tener consecuencias graves, como la disminución de los recursos hídricos y la regresión de la costa, pérdidas de la diversidad biológica y de los ecosistemas naturales, aumentos en los procesos de erosión del suelo, y pérdidas de vidas y bienes derivadas de la intensificación de los eventos climáticos extremos, como inundaciones, incendios forestales y olas de calor1.
Estos impactos afectarán negativamente a la cantidad y la calidad del agua y de los alimentos, a los sistemas de producción agroalimentarios y a la incidencia de enfermedades infecciosas y respiratorias. Esto supone un reto para diversos sectores, incluyendo los sistemas de salud, sociales y medioambientales, que se tendrán que preparar tanto para el impacto de los fenómenos climáticos extremos (olas de calor, inundaciones) como para cambios graduales del clima (aumento de la incidencia, y brotes y emergencia de nuevas enfermedades).
Diversos factores determinarán el grado del impacto del cambio climático en la salud, como los planes de alerta y respuesta, la capacidad de recuperación de los ecosistemas, las diferencias socioeconómicas, el grado de preparación de los sistemas de salud, el estado general de salud del individuo, la edad y el sexo, entre otros.
MétodosEste artículo revisa la bibliografía existente sobre el impacto del cambio climático en la salud, a partir de la base de datos bibliográfica PubMed y de fuentes de información de la Organización Mundial de la Salud (OMS), del Centro Europeo para el Control de Enfermedades, de la Agencia Europea para el Medio Ambiente y de los informes del Panel Gubernamental para el Cambio Climático, entre otros. Se incluye un resumen de los resultados preliminares de las discusiones sobre los análisis de las políticas que requieren adaptación en vista del cambio climático en el marco del proyecto europeo coordinado por la OMS para el desarrollo del Plan de Acción y Sistema de Información sobre Clima, Medio Ambiente y Salud. La terminología referente al cambio climático, como por ejemplo cambio climático y variabilidad, vulnerabilidad, resiliencia, adaptación, mitigación, etc., corresponde a las definiciones que se incluyen en el Glosario del Informe del Panel Gubernamental para el Cambio Climático5.
Evidencia del impacto del cambio climático en la saludLos resultados de varias evaluaciones, proyectos de investigación y valoraciones del impacto del cambio climático en la salud en España y en otros países de la Región Europea en las próximas décadas incluyen1,3,4:
- •
Aumento de los impactos en la salud de los eventos climáticos extremos (olas de calor y de frío, inundaciones, sequías, fuegos, etc.).
- •
Incremento de la frecuencia de las enfermedades respiratorias debido a los cambios en la calidad del aire y la distribución del polen.
- •
Aumento de la incidencia de las enfermedades de origen alimentario y transmitidas por el agua, particularmente en las áreas donde los sistemas de saneamiento son precarios.
- •
Cambio en la distribución de las enfermedades infecciosas o de sus vectores, y contribución al posible establecimiento de especies tropicales o subtropicales.
- •
Desplazamiento de poblaciones debido al deterioro medioambiental, la erosión costera, las inundaciones y la pérdida de tierras de cultivo.
La definición climatológica de «eventos climáticos extremos» incluye aquellos que ocurren con una frecuencia menor del 10% según las observaciones actuales: olas de calor y de frío, inundaciones, tormentas, sequías y fuegos, entre otros6. Estos eventos climáticos extremos se consideran desastres o emergencias cuando hay una imposibilidad de respuesta por parte de la población. Ejemplos de impactos en la salud que han sido más estudiados son las olas de calor y las inundaciones.
1) Olas de calorLos impactos en la salud de las olas de calor han sido particularmente investigados tras la ola de calor en Europa del verano de 2003. Como consecuencia de ella se registró un exceso de 6.500 defunciones en España7 y de 70.000 en Europa, en comparación con las medias registradas en los 5 años anteriores8. En España se estima un aumento en la morbimortalidad causada por las olas de calor, que se proyectan como más frecuentes en intensidad y duración en los próximos años1. El aumento en la frecuencia y la intensidad de los eventos térmicos extremos se producirá, especialmente, en los primeros meses de verano, cuando el efecto del calor sobre la mortalidad es más acusado9. El impacto más evidente de las olas de calor es el aumento de la mortalidad diaria10,11, y las principales causas de defunción son las enfermedades cardiovasculares, respiratorias y cerebrovasculares10,12.
El proyecto Europeo para la evaluación y la prevención del impacto agudo de las condiciones climáticas en Europa ha estimado un aumento de la mortalidad de un 3% por cada aumento de 1°C de la temperatura máxima aparente en las ciudades del sur de Europa, incluyendo Barcelona y Valencia13. La mortalidad diaria en Barcelona aumenta considerablemente cuando las temperaturas máximas superan el umbral de 30,5°C (que coincide con el percentil 95 de la serie de temperaturas máximas diarias para los meses de verano desde 1991–2003)11. Esto también se ha observado en otras ciudades españolas, donde la mortalidad diaria se dispara cuando las temperaturas máximas superan el percentil 95. Por ejemplo, en Madrid la temperatura umbral es de 36,5°C y en Sevilla de 41°C14, lo cual sugiere la importancia de los procesos de aclimatación de la población11. En el caso de Castilla-La Mancha, la temperatura umbral de disparo de la mortalidad por calor es diferente para cada provincia analizada e inversamente proporcional a su respectivo índice de envejecimiento15,16.
La exposición a temperaturas excesivas afecta sobre todo a las personas de edad avanzada y con enfermedades crónicas de base. Se observa una asociación entre la mortalidad y el calor en el grupo de edad de 18 a 64 años, y la población mayor de 65 años constituye en general el grupo más vulnerable al incremento de la morbimortalidad por efecto de las temperaturas extremas17. Los efectos de los días de ola de calor en la mortalidad son mayores cuando los niveles de ozono o de partículas PM10 son altos, particularmente entre las personas de mayor edad18.
Desde un punto de vista social, la marginación, el aislamiento, la dependencia, la discapacidad y las condiciones de habitabilidad de las personas con menos recursos añaden factores de riesgo que hacen aún más vulnerables a colectivos que, precisamente por sus condiciones socioeconómicas, deben estar más apoyados.
2) InundacionesSe estima que las inundaciones asociadas a la subida del nivel del mar y a las tormentas en las zonas costeras debidas al cambio climático afectarán a unos 1,6 millones más de personas que las que actualmente están afectadas en Europa19. Los datos de los escasos estudios epidemiológicos realizados en Europa revelan que la mortalidad asociada a las inundaciones está relacionada en particular con ahogamientos, ataques de corazón, hipotermia, traumatismos y accidentes relacionados con vehículos. A medio y largo plazo, las inundaciones se asocian con la emergencia de enfermedades infecciosas20 y la dispersión de contaminantes industriales o medioambientales, y la consecuente contaminación del agua, el suelo y los alimentos21.
El impacto de una mayor frecuencia de largas sequías, seguidas por inundaciones, con concentración y dispersión de contaminantes medioambientales, sobre la salud medioambiental y humana ha sido poco estudiado y merece mayor atención22.
3) Enfermedades respiratoriasEl cambio climático y las emisiones de gases con efecto invernadero afectan a la salud humana y las enfermedades respiratorias por varios mecanismos:
- •
Incremento de la mortalidad y de la morbilidad aguda debido a las olas de calor.
- •
Aumento de la frecuencia de episodios cardiorrespiratorios por una mayor concentración de ozono troposférico.
- •
Cambios en la frecuencia de las enfermedades respiratorias relacionadas con la contaminación del aire (p. ej., relacionadas con fuegos o aerosoles).
- •
Alteración de la distribución espacio-temporal de los vectores de enfermedades infecciosas y de los alergenos.
Estos impactos afectarán a las enfermedades respiratorias existentes, así como a la incidencia y la prevalencia de diversas condiciones respiratorias. Las enfermedades particularmente relevantes son el asma, la rinosinusitis, la enfermedad pulmonar obstructiva crónica y las infecciones del sistema respiratorio. La magnitud de la influencia en estas enfermedades variará según la proporción de individuos susceptibles en la población en cuestión, como por ejemplo sucede en las áreas desaventajadas con poblaciones pobres y con acceso limitado a los servicios médicos, como pueden ser las poblaciones de emigrantes en las zonas periurbanas.
Se estima que los impactos del clima en los individuos con enfermedades respiratorias variarán dependiendo del aumento relativo de la temperatura en comparación con la actual, de los cambios a corto plazo en la contaminación transfronteriza del aire a gran distancia, del riesgo de olas de calor, de inundaciones y de precipitaciones extremas, así como del impacto de estos cambios en otros factores relevantes para la salud, como son la contaminación atmosférica, los alergenos y los hongos19.
En España, las emisiones a la atmósfera relacionadas con el cambio climático pueden agravar los efectos de la contaminación del aire en la salud de los ciudadanos, no sólo directamente, por el efecto en los fenómenos meteorológicos, sino de manera inmediata por los efectos directos de los contaminantes para la salud23. Los contaminantes atmosféricos de que se dispone de pruebas más claras respecto a su efecto en salud, y que podrían tener mayor significación en un escenario de cambio climático, son las partículas en suspensión y el ozono24. Los ancianos, las personas con salud precaria que padecen bronquitis crónica o asma, o enfermedades cardiovasculares, son los grupos de población más vulnerables al posible incremento de los contaminantes atmosféricos23. También se ha hallado que, en Madrid, la mortalidad infantil en invierno está asociada a temperaturas bajas y altos niveles de partículas en suspensión, y en verano a un nivel alto de partículas en suspensión y a la concentración de NOx9.
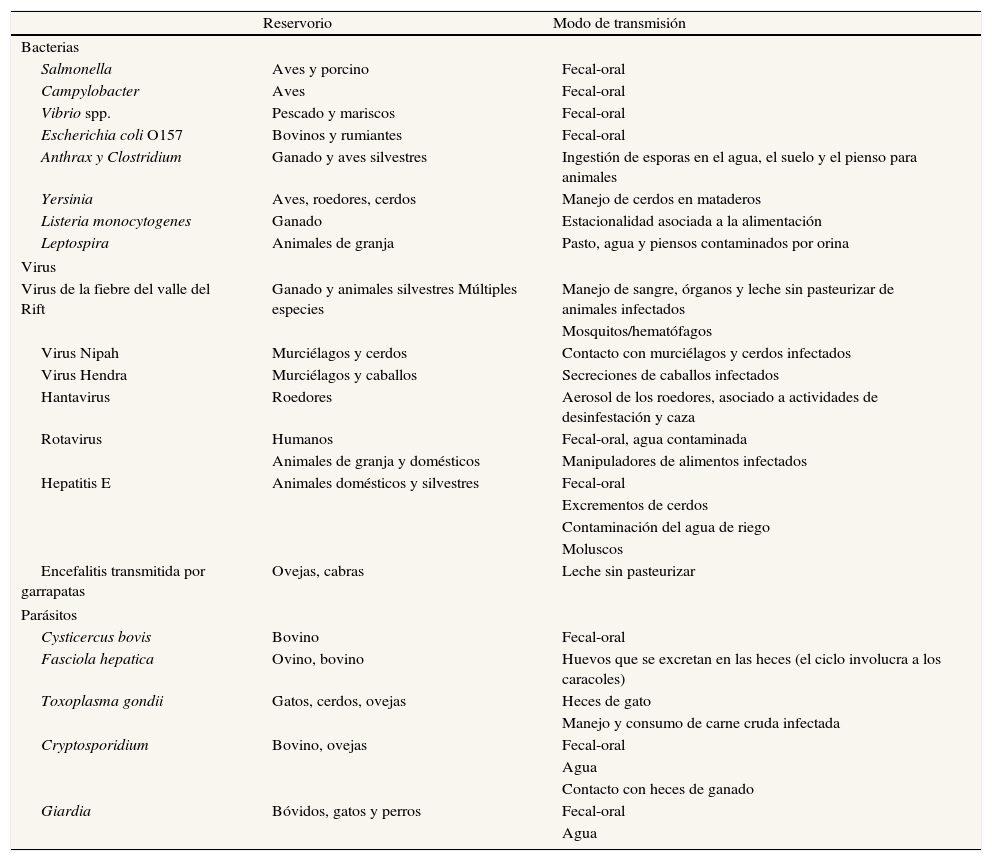
Aspectos relacionados con la seguridad alimentaria, las zoonosis y la calidad del aguaEl cambio climático y la variabilidad pueden afectar a la contaminación microbiológica y química del agua y de los alimentos en cualquiera de las fases de la cadena de producción alimentaria: producción primaria, transporte, distribución, almacenamiento, preparación y consumo. La calidad microbiológica y química del agua se ve afectada particularmente a consecuencia de eventos climáticos extremos, como tormentas e inundaciones25, en periodos de sequía seguidos de lluvias torrenciales. Estos impactos son más evidentes allí donde los sistemas de saneamiento son deficientes. Un 80% de las enfermedades infecciosas humanas son transmitidas por animales, y la emergencia y la transmisión de muchas zoonosis pueden verse afectadas por el clima, en particular en relación con inundaciones (tabla 1).
Enfermedades zoonóticas transmitidas por alimentos, animales y agua, que han sido identificadas como susceptibles a ser afectadas por el cambio climático y la variabilidad del clima22,26
| Reservorio | Modo de transmisión | |
| Bacterias | ||
| Salmonella | Aves y porcino | Fecal-oral |
| Campylobacter | Aves | Fecal-oral |
| Vibrio spp. | Pescado y mariscos | Fecal-oral |
| Escherichia coli O157 | Bovinos y rumiantes | Fecal-oral |
| Anthrax y Clostridium | Ganado y aves silvestres | Ingestión de esporas en el agua, el suelo y el pienso para animales |
| Yersinia | Aves, roedores, cerdos | Manejo de cerdos en mataderos |
| Listeria monocytogenes | Ganado | Estacionalidad asociada a la alimentación |
| Leptospira | Animales de granja | Pasto, agua y piensos contaminados por orina |
| Virus | ||
| Virus de la fiebre del valle del Rift | Ganado y animales silvestres Múltiples especies | Manejo de sangre, órganos y leche sin pasteurizar de animales infectados |
| Mosquitos/hematófagos | ||
| Virus Nipah | Murciélagos y cerdos | Contacto con murciélagos y cerdos infectados |
| Virus Hendra | Murciélagos y caballos | Secreciones de caballos infectados |
| Hantavirus | Roedores | Aerosol de los roedores, asociado a actividades de desinfestación y caza |
| Rotavirus | Humanos | Fecal-oral, agua contaminada |
| Animales de granja y domésticos | Manipuladores de alimentos infectados | |
| Hepatitis E | Animales domésticos y silvestres | Fecal-oral |
| Excrementos de cerdos | ||
| Contaminación del agua de riego | ||
| Moluscos | ||
| Encefalitis transmitida por garrapatas | Ovejas, cabras | Leche sin pasteurizar |
| Parásitos | ||
| Cysticercus bovis | Bovino | Fecal-oral |
| Fasciola hepatica | Ovino, bovino | Huevos que se excretan en las heces (el ciclo involucra a los caracoles) |
| Toxoplasma gondii | Gatos, cerdos, ovejas | Heces de gato |
| Manejo y consumo de carne cruda infectada | ||
| Cryptosporidium | Bovino, ovejas | Fecal-oral |
| Agua | ||
| Contacto con heces de ganado | ||
| Giardia | Bóvidos, gatos y perros | Fecal-oral |
| Agua | ||
Los resultados del proyecto de investigación europeo para la adaptación de la salud humana al cambio climático, en el cual España ha participado con datos epidemiológicos de enfermedades de origen alimentario, revelan que los casos de salmonelosis aumentan un 5 a 10% por cada incremento de 1°C en la temperatura semanal cuando la temperatura ambiente está por encima de los 5°C27.
Enfermedades como la vibriosis, transmitida por el consumo de moluscos, pueden verse afectadas por el cambio climático en conexión con un aumento de la temperatura superficial del agua y los cambios de salinidad. Brotes de Vibrio parahaemolyticus se han relacionado con el incremento de la temperatura del agua28. La presencia de V. parahaemolyticus en las zonas costeras ha estado confinada tradicionalmente a áreas cálidas y templadas, como el Golfo de México, pero en fechas recientes se ha detectado en otras zonas donde antes no se había encontrado, como las costas gallegas29.
El cambio climático puede tener un impacto en la contaminación de alimentos con biotoxinas, como micotoxinas producidas por el crecimiento de hongos en las cosechas, o como toxinas marinas asociadas a las mareas rojas, resultando en riesgos para la seguridad alimentaria y por lo tanto para la salud2,22. Por ejemplo, en las costas de Galicia, un muestreo de moluscos tras una marea roja reveló la presencia de dinoflagelados productores de toxinas marinas, que generalmente sólo se encontraban en zonas tropicales y subtropicales30.
Las enfermedades de transmisión por el agua más significativas en Europa incluyen la criptosporidiosis y la giardiasis25,31.
Enfermedades transmitidas por vectoresEl cambio climático es uno de los muchos factores que afectan a las enfermedades infecciosas transmitidas por vectores, así como lo hacen los factores socioeconómicos, la urbanización, el uso del suelo, la globalización, etc32.
El cambio climático puede afectar de manera directa e indirecta a la distribución geográfica, la estacionalidad y la incidencia de muchas enfermedades transmitidas por vectores que son endémicas o en regiones colindantes. El aumento de la incidencia de estas enfermedades se detecta más fácilmente en las zonas cercanas a los límites geográficos de distribución.
La proximidad de España a zonas donde hay transmisión de enfermedades vectoriales, y el movimiento de personas, animales y mercancías en un mundo globalizado, hacen que éste sea un país donde el riesgo de tales enfermedades podría verse incrementado33.
Entre las enfermedades vectoriales que podrían aumentar su incidencia en España se hallan algunas transmitidas por mosquitos (dengue, enfermedad del Nilo occidental, malaria) o garrapatas (encefalitis)33,34. La persistencia de la leishmaniasis en el sur de Europa, incluida España, hace probable una extensión hacia el norte del continente33. La tabla 2 presenta las enfermedades transmitidas por vectores que pueden verse afectadas por el cambio climático en España y en Europa.
Enfermedades transmitidas por vectores que pueden verse afectadas en la Región Europea25,33
| Enfermedades transmitidas por garrapatas | Borreliosis |
| Encefalitis | |
| Erlichiosis humana | |
| Babesiosis (sumamente rara) | |
| Enfermedades transmitidas por mosquitos | Dengue |
| Fiebre del Nilo occidental | |
| Chikungunya | |
| Malaria | |
| Fiebre del valle del Rift (todavía no está en Europa, pero puede extenderse desde el norte de África) | |
| Enfermedades transmitidas por flebotomus | Leishmaniasis |
El cambio climático está contribuyendo a la producción de cambios locales en el medio ambiente que favorecen que se establezcan patógenos o sus vectores en nuevas localizaciones geográficas. En este marco, el aumento de los viajes, del turismo, del comercio y de la migración hacia y desde países fuera de la Región Europea incrementa el riesgo de introducción accidental de vectores transmisores de enfermedades infecciosas. El aumento de la inmigración de poblaciones desplazadas debido al cambio climático o a cambios medioambientales drásticos contribuirá a elevar el riesgo de introducción de nuevos patógenos19.
Situación en España en relación con el resto de EuropaEspaña ha sido, y sigue siendo, unos de los países modelo en cuanto al desarrollo de estrategias de adaptación al cambio climático en todos los sectores (uso de recursos hídricos, sistemas de agricultura, comunicación del riesgo del exceso del calor, etc.). Esto es resultado de una larga historia de adaptación a condiciones climáticas difíciles en muchas regiones en cuanto se refiere a la escasez de agua, las sequías y las olas de calor. Cabe destacar que España es uno de los primeros países europeos que ha desarrollado un plan de adaptación al cambio climático PNACC (Plan Nacional de Adaptación al Cambio Climático)35. El PNACC y su primer programa de trabajo fueron aprobados en 2006 por la Comisión de Coordinación de Políticas de Cambio Climático y el Consejo Nacional del Clima. El plan ofrece un marco de referencia para la coordinación entre las administraciones públicas en las actividades de evaluación de los impactos, la vulnerabilidad y la adaptación al cambio climático en España, y hace referencia a los temas de salud.
Plan de adaptación al cambio climático en España: aspectos relacionados con la saludEntre las medidas, actividades y líneas de trabajo para la evaluación de los impactos, la vulnerabilidad y la adaptación relativas al sector de la salud humana que se han previsto llevar a cabo en el marco de desarrollo del PNACC destacan las siguientes35:
- •
Evaluación del efecto del cambio climático en la salud, teniendo en cuenta las proyecciones de la estructura demográfica en nuestro país y la influencia de otros sectores, bajo los distintos escenarios de cambio climático.
- •
Cartografía de las zonas más vulnerables para la salud humana, bajo los distintos escenarios socioeconómicos y de cambio climático.
- •
Desarrollo de planes de actuación en salud pública basados en sistemas de alerta temprana que permitan identificar situaciones de riesgo antes de que éstas se produzcan.
- •
Desarrollo de programas de vigilancia y control específicos en enfermedades de transmisión vectorial.
- •
Desarrollo de actividades dirigidas a aumentar la concienciación y la participación ciudadanas en todas las actividades relacionadas con el cambio climático y sus implicaciones en la salud humana.
El Segundo Programa de Trabajo del PNACC, adoptado en julio de 2009, dedica una sección nueva al sector de la salud y destaca nuevas líneas de actuación:
- •
Puesta en marcha de las primeras actividades del Observatorio de Salud y Cambio Climático: base de datos del Observatorio de Salud y Cambio Climático en 2010.
- •
Desarrollo y aplicación de metodologías de análisis de costes de los impactos del cambio climático en áreas piloto o ámbitos de trabajo en salud pública.
- •
Desarrollo del eje de movilización de actores clave (mediante un proceso de comunicación, participación y sensibilización).
- •
Elaboración de un informe sectorial sobre evaluación y seguimiento de la vulnerabilidad, la adaptación al cambio climático y los impactos sobre la salud humana en España en 2011.
Una de las principales barreras para los servicios nacionales de salud en la implementación de los planes de adaptación al cambio climático es la limitada coordinación con las diferentes regiones o autonomías. En países como España, Bélgica y Alemania, el proceso de descentralización es una dificultad, por las diferencias existentes entre las regiones o autonomías en cuanto a las distintas responsabilidades y la toma de decisiones en los sistemas de salud19. De hecho, una de las claves del éxito del plan nacional de actuaciones preventivas de los efectos del exceso de temperaturas en España ha sido la coordinación de las instituciones de la administración del estado implicadas y la capacidad de involucrar y definir acciones que puedan ser realizadas por las comunidades autónomas y las administraciones locales.
Otro aspecto que supone una barrera al desarrollo y la implementación de planes de adaptación al cambio climático para la salud es la limitada o ausente colaboración intersectorial. La implementación de los planes nacionales de adaptación al cambio climático requieren una colaboración intersectorial importante, incluyendo los sectores de salud, servicios sociales, medio ambiente, agricultura, energía, transporte, urbanización, industria, educación, seguridad nacional, etc.
Catalizadores del cambioEl Libro Blanco para la Adaptación al Cambio Climático de la Comisión Europea, elaborado en 2009, ha sido uno de los mayores catalizadores para el cambio en toda Europa. Sienta las bases sobre la política comunitaria en materia de adaptación al cambio climático36 y ha sido plenamente considerado en el Segundo Programa de Trabajo del PNACC en España.
El Segundo Programa de Trabajo del PNACC plantea unos objetivos ambiciosos que suponen un salto cualitativo para abordar de manera sistemática la adaptación al cambio climático en España. La estructura del programa gira en torno a los siguientes cuatro ejes:
- 1)
Eje de evaluación sectorial de impactos, vulnerabilidad y adaptación al cambio climático. Entre los nuevos sectores se incluye el sector de la salud.
- 2)
Eje de integración de la adaptación al cambio climático en la normativa sectorial.
- 3)
Eje de movilización de actores clave, tanto públicos y sociales como privados, en los sectores incluidos en el PNACC.
- 4)
Eje de establecimiento de un sistema de indicadores de los impactos y de la adaptación al cambio climático en España en todos los sectores, con objeto de contar con un instrumento de evaluación.
Como complemento a los cuatro ejes mencionados, este Segundo Programa de Trabajo se apoya en dos pilares básicos que son clave para catalizar el cambio en todos los sectores, incluyendo el de la salud:
- •
La potenciación de la investigación, el desarrollo y la innovación (I+D+i), y la implantación de tecnologías de adaptación.
- •
El refuerzo de la coordinación entre la administración general del estado y las administraciones autonómicas, para garantizar la complementariedad y evitar duplicidades entre el Plan Nacional de Adaptación y las estrategias, los planes y los programas de adaptación de las comunidades autónomas, a través de la Comisión de Coordinación de Políticas de Cambio Climático y de su Grupo de Trabajo de Impactos y Adaptación.
Entre las opciones de políticas para el cambio climático y la salud presentadas en la V Conferencia Ministerial de Medio Ambiente y Salud se proponen varios objetivos estratégicos para reducir los impactos del cambio climático en la salud en Europa4, que incluyen:
- 1)
Consideración de los impactos en la salud en todas las políticas, estrategias y medidas actuales y futuras de adaptación y mitigación del cambio climático.
- 2)
Fortalecimiento de los sistemas de salud y de los servicios de salud pública para mejorar la capacidad de prevenir, preparar y responder a los impactos del cambio climático y de la variabilidad del clima.
- 3)
Aumentar la concienciación de todos los sectores, ciudadanos, políticos y profesionales de la salud, para promover medidas de adaptación y de mitigación del cambio climático.
- 4)
Promover la investigación y el desarrollo tecnológico, y compartir datos, herramientas e información de los aspectos relacionados con el cambio climático en todos los sectores.
La reducción de los gases con efecto invernadero puede evitar la aceleración del cambio climático y los consecuentes impactos en la salud, y esto requiere una rápida implementación de medidas, estrategias y desarrollo de tecnologías en todos los sectores (energía, construcción de edificios, transporte, agricultura, forestal, manejo de residuos y salud medioambiental). Un aspecto fundamental es capitalizar los cobeneficios de las medidas de adaptación y mitigación del cambio climático. Muchas medidas de reducción de emisiones de gases conllevan cobeneficios locales e inmediatos para la salud37, y la sociedad puede alcanzarlos, por ejemplo38:
- •
Cambiando los sistemas de generar energía de modo que mejore la calidad del aire.
- •
Eligiendo medios de transporte que promuevan la actividad física y la salud mental.
- •
Desarrollando planes urbanísticos y de vivienda que contrarresten los efectos de las olas de calor y la transmisión de enfermedades infecciosas.
- •
Modificando la dieta y los sistemas de producción de alimentos, de manera que se reduzcan las emisiones de gases con efecto invernadero, mediante la promoción de una menor producción y un menor consumo de alimentos y grasas de origen animal a favor de dietas más saludables para el sistema cardiovascular.
Se ha sugerido que cuando las medidas de intervención para reducir las emisiones de gases afectan a sistemas de organización tales como el transporte, la vivienda o el abastecimiento energético, son más efectivas si consideran aspectos de adaptación y mitigación del cambio climático39. En este ámbito se están promoviendo políticas y medidas que integran la adaptación y la mitigación del cambio climático en los planes de desarrollo y toma de decisiones sectoriales39. El beneficio de esta integración incluye la promoción de la sostenibilidad de las inversiones y la reducción de la vulnerabilidad a los impactos del clima, tanto actuales como futuros4,19.
FinanciaciónSin financiación.
Declaraciones de autoríaC. Tirado es la única autora del artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.