Estimar la prevalencia de las prácticas de riesgo directas e indirectas relacionadas con la inyección de drogas e identificar los factores asociados en los usuarios de drogas por vía parenteral (UDVP) en centros de reducción de daños en Cataluña.
MétodosEstudio transversal realizado entre 2008 y 2009 en centros de reducción de daños. La información conductual se recogió mediante un cuestionario anónimo administrado por entrevistadores previamente formados.
ResultadosDe los 748 entrevistados, el 31,5% compartió jeringas usadas en los últimos 6 meses y el 55,2% compartió la cuchara, el agua o el filtro, o realizó el front/backloading con jeringas usadas. Los UDVP que se inyectan diariamente (odds ratio [OR]=1,5), se inyectan cocaína (OR=1,6), obtienen menos jeringas gratuitas (OR=2,5 menos de la mitad a ninguna), tienen una pareja sexual UDVP (OR=1,8) y comparten indirectamente (OR=4,1) presentaron una mayor probabilidad de haber compartido jeringas. Por otro lado, tener una fuente de ingresos ilegal (OR=1,5), inyectarse diariamente (OR=1, 5), inyectarse cocaína (OR=1,4), haber compartido jeringas (OR=3,9) y haber tenido alguna sobredosis en la vida (OR=1,5) fueron factores asociados a compartir de forma indirecta.
ConclusionesA pesar de la generalización de los programas de reducción de daños, en Cataluña se mantiene un porcentaje de UDVP que realizan conductas de riesgo relacionadas con la inyección. Sería necesario mejorar el acceso a todo el material estéril de inyección, en especial entre los que se inyectan cocaína y los que se inyectan con mayor frecuencia, e incluir también a las parejas sexuales UDVP en estas intervenciones preventivas.
To estimate the prevalence of direct and indirect syringe sharing among intravenous drug users (IDUs) attending a harm reduction center in Catalonia (Spain) and to identify factors associated with risk behaviors.
MethodsA cross-sectional study was conducted between 2008 and 2009 in harm reduction centers. Behavioral data were collected using anonymous questionnaires administered by trained interviewers.
ResultsOf the 748 respondents, 31.5% had shared syringes at least once in the previous 6 months and 55.2% reported sharing injection paraphernalia (spoons, water, filters). A higher risk of syringe sharing was found among IDUs who injected daily (OR=1.5), injected cocaine (OR=1.6), had less than half their supply of syringes from a free source (OR=2.5), had an IDU sexual partner (OR=1.8) or who reported indirect sharing (OR=4.1). A higher risk of indirect sharing was found in respondents who had an illegal source of income (OR=1.5), injected daily (OR=1, 5), injected cocaine (OR=1.4), reported sharing syringes (OR=3.9), or who reported a previous overdose (OR=1.5).
ConclusionsDespite the widespread use of harm reduction programs in Catalonia, a significant proportion of IDUs continue to practise injection-related risk behaviors. Further reductions in risk behaviors could be achieved by improving access to all sterile injecting equipment, especially among cocaine injectors and IDUs who inject frequently, and by including IDU sexual partners within the current network of harm reduction centers.
El consumo de drogas por vía parenteral ha sido uno de los factores de riesgo más importantes en relación a la transmisión del virus de la inmunodeficiencia humana (VIH) y de otras enfermedades infecciosas1. En España, más de la mitad (61,4%) de todos los casos de sida declarados desde 1989 se deben al uso de drogas inyectadas. Aunque a partir de 1994 se mantiene una tendencia descendente en el número de casos de sida diagnosticados en usuarios de drogas por vía parenteral (UDVP), todavía el 32,1% de los diagnosticados en 2009 fue en este grupo2. Aunque en la actualidad la principal vía de transmisión del VIH es la sexual, con un 77% de los nuevos diagnósticos de VIH en 20093, la altísima incidencia que sufrieron los UDVP y la disminución de la mortalidad con los tratamientos antirretrovirales han llevado a que, en la actualidad, más de la mitad de los españoles con VIH, y por tanto potenciales transmisores del virus, sean personas que se inyectan o inyectaron drogas4.
Por otro lado, el uso de drogas inyectadas constituye la primera causa de infección por el virus de la hepatitis C (VHC) en la población, ya que casi el 90% de los 130 a 170 millones de personas que la Organización Mundial de la Salud (OMS) estima que están infectadas por este virus se deben al uso de drogas inyectadas5. En España, los datos de prevalencia del VHC en UDVP se muestran muy elevados, superiores al 80%6,7. Estos datos coinciden con los observados en 2006-2007 en otros países europeos en donde los anticuerpos de VHC mostraron valores hasta del 95%8. Actualmente, la tasa de incidencia de infección por el VHC se mantiene muy elevada en UDVP (34,8/100 personas-año)9.
Aunque diversos trabajos nacionales han mostrado en los últimos años una disminución de la prevalencia del VIH en los UDVP8,10,11, estudios recientes en Cataluña muestran aún altos porcentajes de esta infección. Por ejemplo, la prevalencia del VIH entre los UDVP que inician tratamiento en algún centro de la red de atención y seguimiento de las drogodependencias en Cataluña fue del 32,6% en el año 200612. Por otro lado, la prevalencia observada del 14,9% entre los UDVP menores de 25 años reclutados en Barcelona, Madrid y Sevilla pone de manifiesto que la transmisión del VIH sigue ocurriendo en este colectivo11. De hecho, algunos estudios han mostrado una tasa de incidencia de 4,5 por 100 personas-año en esta población9.
Una de las estrategias más importantes para la prevención de estas infecciones es asegurar que los UDVP tengan acceso a jeringas estériles13. Por ello, los programas de intercambio de jeringas se generalizaron a principios de la década de 1990 en distintas partes del mundo, y actualmente se encuentran en 77 países de los 158 que reconocen que en su territorio se consumen drogas inyectadas14. En Cataluña, el número de puntos de intercambio de jeringas estériles era de 686 en 2008, algo más del 43% del total de España15. La creciente disponibilidad de material de inyección y de intervenciones preventivas instauradas a comienzos de los años 1990 puede haber influido en Cataluña en el descenso observado en algunas conductas de riesgo relacionadas con la inyección, entre otros factores. No obstante, este riesgo aún no ha sido eliminado, pues el 20,9% y el 23,3% de los inyectores reclutados en el año 2006 declaró haber recibido y dado jeringas usadas, respectivamente, en los últimos 6 meses12. Por otro lado, compartir material para la inyección de drogas de forma indirecta, como la cuchara, el filtro o el agua para preparar la dosis, práctica que también implica un riesgo de transmisión del VIH y del VHC16, mostró una prevalencia del 69,2% en este estudio realizado en Cataluña12. Otros estudios nacionales han mostrado también una alta prevalencia de compartir de forma indirecta entre UDVP. La práctica de alguna forma indirecta de compartir entre UDVP con respecto a los últimos 30 días fue del 32,4% en Galicia, el 28,5% en Madrid, el 42,6% en Sevilla y el 27,4% en Valencia, superando en cada área a la de inyectarse con jeringas usadas ajenas17.
Son pocos los estudios en Cataluña que describen la realidad actual de las prácticas de inyección entre aquellos inyectores más marginales, como los que acuden a estos centros de reducción de daños, y menos aún que incluyan una muestra importante de UDVP procedentes de otros países18–20. Caracterizar a aquellos inyectores que, a pesar de la amplia oferta de material estéril para la inyección de drogas, siguen manteniendo prácticas de riesgo relacionadas con la inyección de drogas, será clave para recoger información que permita mejorar las intervenciones preventivas a desarrollar. Los objetivos de este estudio fueron estimar la prevalencia de las prácticas de riesgo directas e indirectas relacionadas con el consumo de drogas por vía parenteral e identificar los factores asociados en UDVP que acudieron a centros de reducción de daños en Cataluña en 2008-2009.
MétodoEn el marco del Sistema Integrado de Vigilancia Epidemiológica del VIH/ITS de Cataluña (SIVES)12 se realizó un estudio transversal entre octubre de 2008 y marzo de 2009 en UDVP reclutados en centros de reducción de daños. Los centros incluyen programa de intercambio de jeringas, programas de acercamiento (outreach), centros de atención y seguimiento de las drogodependencias (CAS) y salas de consumo higiénico de drogas. Se seleccionó una muestra de conveniencia de 748 inyectores, estratificando por tipo de centro y por área geográfica de origen. La asignación al estrato se hizo proporcionalmente al volumen de visitas de cada centro y al porcentaje de individuos según el área geográfica de origen. Los criterios de inclusión fueron haberse inyectado drogas en los últimos 6 meses y firmar un consentimiento informado.
La información conductual se obtuvo mediante un cuestionario estructurado traducido al español, al rumano, al ruso, al inglés y al francés, anónimo y adaptado del utilizado por la OMS21, administrado por entrevistadores previamente formados. Se llevó a cabo un estudio piloto del cuestionario con unos 15 inyectores para detectar incidencias y problemas antes del inicio del trabajo de campo. El cuestionario incluía preguntas sobre las características sociodemográficas, uso de drogas, conductas de riesgo relacionadas con el uso de drogas, comportamiento sexual, conocimiento del estado serológico frente al VIH y el VHC, y acceso a la prevención. El periodo de referencia para todas las variables fueron los últimos 6 meses.
Por otro lado, se recogieron de forma anónima muestras de fluido oral utilizando el instrumento Orasure® (Epitope Inc. USA) para determinar la prevalencia de la infección por el VIH y el VHC. Para la detección de anticuerpos anti-VIH en las muestras de fluido oral se utilizaron los kits Detec-HIV® versión 4 de Adaltis22, y para los anticuerpos anti-VHC el ensayo HCV 3.0 SAVe ELISA® (Ortho-Clinical Diagnostics)23. Al ser un estudio anónimo y realizarse un test válido para estudios epidemiológicos, pero no aprobado para diagnóstico individual, a los participantes no se les entregaba el resultado. El protocolo del estudio fue aprobado por el Comité de Ética del Hospital Universitari Germans Trias i Pujol.
Se realizó un análisis descriptivo de las principales variables y se compararon las proporciones según si habían realizado o no prácticas de riesgo mediante la prueba de ji al cuadrado de Pearson y el test exacto de Fisher. Las prácticas estudiadas fueron: 1) haber compartido (recibido o dado) alguna vez en los últimos 6 meses jeringas previamente usadas (sí/no), y 2) haber compartido de forma indirecta material para la inyección de drogas: la cuchara, el agua o el filtro con que se prepara la dosis, o repartir o coger droga disuelta de otra jeringa previamente usada (front/backloading) (sí/no).
Para identificar las variables asociadas a las prácticas directas e indirectas de riesgo relacionadas con la inyección de drogas, se realizaron modelos de regresión logística univariados y multivariados. Se consideraron en el modelo multivariado aquellas variables con un nivel de significación <0,10 en el modelo univariado, y se calcularon las odds ratio (OR) y sus respectivos intervalos de confianza del 95%. Para todos los análisis se consideró un nivel de error del 5% y se utilizó el paquete estadístico SPSS versión 17.
ResultadosEntre los abordados, el porcentaje de respuesta fue superior al 95%. Las principales características de la muestra se describen en la tabla 1. La edad media de los participantes fue de 36,4 años (desviación estándar [DE]: 7,5), un 17,8% eran mujeres y, de los inmigrantes (41,3%), la mayoría procedían de países del este de Europa (23,5%). Una cuarta parte de los UDVP declararon estar viviendo en la calle (25,8%) y el 85,7% estaba en tratamiento por su drogodependencia. La frecuencia de inyección de aproximadamente la mitad de los UDVP fue diaria, el 79,1% se había inyectado heroína en los últimos 6 meses y el 70,5% cocaína. La media de años de inyección de los participantes era de 15 (DE: 8,7). Un 43,7% de la muestra había acudido a un programa de intercambio de jeringas más de 20 veces en el último mes y el 20,5% declaró tener una pareja estable también UDVP. La proporción de inyectores que se había realizado el test del VIH en alguna ocasión fue del 89,1%, y la prevalencia del VIH y del VHC en las muestras de fluido oral recogidas fue del 34,5% y el 74,9%, respectivamente. Un 28,7% de los entrevistados estaban coinfectados por el VIH y el VHC. El porcentaje de UDVP que no conocían su infección en el momento de realizar la entrevista fue del 26,4% para el VIH y del 23,2% para el VHC.
Características sociodemográficas, consumo de drogas, acceso a material preventivo, conducta sexual e infección por el VIH y el VHC en la población de estudio
| n (%) | |
| Zona geográfica de reclutamiento (n=748) | |
| Barcelona ciudad | 379 (50,7) |
| Área metropolitana de Barcelona | 274 (36,6) |
| Otras provincias | 95 (12,7) |
| Grupo de edad: 25 años o menos (n=741) | 62 (8,4) |
| Sexo: mujeres (n=748) | 133 (17,8) |
| Zona geográfica de origen (n=748) | |
| España | 439 (58,7) |
| Este de Europa | 176 (23,5) |
| Otros países de Europa | 69 (9,2) |
| África | 49 (6,6) |
| Otra zona | 15 (2,0) |
| Nivel de estudios (n=744) | |
| Primarios o inferior | 187 (25,1) |
| Secundarios | 299 (40,2) |
| BUP/FP/universitarios | 258 (34,7) |
| Fuente principal de ingresos ilegal (n=744)a | 380 (51,1) |
| Sin domicilio fijo (n=748)a | 193 (25,8) |
| Cárcel (alguna vez) (n=747) | 479 (64,1) |
| En tratamiento actualmente (n=747) | 640 (85,7) |
| Frecuencia de inyección diaria (n=748)a | 370 (49,5) |
| Inyección de: | |
| Cocaína (n=746)a | 526 (70,5) |
| Heroína (n=743)a | 588 (79,1) |
| Speedball (cocaína + heroína) (n=741)a | 464 (62,6) |
| Años de inyección: 5 años o menos (n=738) | 125 (16,9) |
| N° veces/mes ha acudido a programa de intercambio de jeringas (n=723)a | |
| Menos de 10 | 298 (41,3) |
| Entre 10 y 20 | 109 (15,0) |
| Más de 20 | 316 (43,7) |
| Obtención de jeringas gratuitas (n=711)a | |
| Todas | 326 (45,9) |
| La mitad o más | 315 (44,3) |
| Menos de la mitad | 70 (9,8) |
| Percepción de acceso a jeringas estériles: difícil/muy difícil (n=706)a | 48 (6,8) |
| Con pareja sexual estable (n=747)a | 361 (48,3) |
| Con pareja sexual estable UDVP (n=745)a | 153 (20,5) |
| Relaciones sexuales comerciales (n=745)a,b | 55 (7,4) |
| Sobredosis (alguna vez) (n=747) | 404 (54,1) |
| Test del VIH (alguna vez) (n=745) | 664 (89,1) |
| VIH positivo (muestras de fluido oral) (n=745) | 257 (34,5) |
| VHC positivo (muestras de fluido oral) (n=744) | 557 (74,9) |
BUP: bachillerato unificado polivalente; FP: formación profesional; UDVP: usuarios de drogas por vía parenteral; VIH: virus de la inmunodeficiencia humana; VHC: virus de la hepatitis C.
En cuanto a las conductas de riesgo relacionadas con la inyección de drogas, el 31,5% de los participantes afirmó haber compartido jeringas usadas en los últimos 6 meses (el 19,4% había usado alguna jeringa previamente usada y el 21,7% había pasado su jeringa usada a otros inyectores). La prevalencia de prácticas de riesgo indirectas fue del 55,2% (el 54% declaró haber compartido la cuchara, el agua o el filtro con que se prepara la dosis, y el 13,1% haber realizado el front/backloading con una jeringa previamente usada). En general, el 7,1% de los UDVP habían realizado prácticas de riesgo directas, el 30,6% indirectas y el 24,6% ambas.
La tabla 2 muestra los resultados de los análisis univariado y multivariado de los factores asociados a la práctica de compartir jeringas en los últimos 6 meses. En el análisis multivariado, aquellos UDVP que se inyectaban diariamente y los que se inyectaban cocaína presentaron una mayor probabilidad de haber compartido jeringas. Haber obtenido menos jeringas de forma gratuita, compartir material de inyección de forma indirecta y declarar tener una pareja estable UDVP mostraron una asociación estadísticamente significativa con esta práctica de riesgo. Finalmente, declarar un resultado positivo frente al VIH resultó ser un factor protector frente a la práctica de compartir jeringas en el análisis multivariado.
Análisis univariado y multivariado de los factores asociados a la práctica de compartir jeringas usadas (últimos 6 meses)
| Porcentaje que comparte jeringas | OR (IC95%) | ORa (IC95%)a | |
| Edad | |||
| 26 años o más | 30,3 | 1 | 1 |
| 25 años o menos | 46,7 | 2,02 (1,18-3,44) | 1,83 (0,98-3,41) |
| Sexo | |||
| Mujer | 37,5 | 1 | 1 |
| Hombre | 30,2 | 0,72 (0,48-1,07) | 0,77 (0,47-1,26) |
| País de origen | |||
| España | 32,5 | 1 | |
| Este de Europa | 30,9 | 0,93 (0,63-1,37) | |
| África | 21,3 | 0,56 (0,27-1,16) | |
| Otros | 33,3 | 1,04 (0,61-1,75) | – |
| Nivel de estudios | |||
| BUP/FP/universitarios | 28,9 | 1 | |
| Secundarios | 31,1 | 1,38 (0,92-2,09) | |
| Primarios o inferior | 36,0 | 1,11 (0,76-1,61) | – |
| Fuente principal de ingresos | |||
| Legal | 28,1 | 1 | |
| Ilegal | 35,2 | 1,39 (1,01-1,92) | – |
| Sin domicilio fijo | |||
| No | 30,2 | 1 | |
| Sí | 35,5 | 1,27 (0,88-1,82) | – |
| Cárcel (alguna vez) | |||
| No | 30,7 | 1 | |
| Sí | 32,0 | 1,06 (0,76-1,48) | – |
| En tratamiento actualmente | |||
| No | 23,5 | 1 | |
| Sí | 32,9 | 1,59 (0,98-2,59) | – |
| Frecuencia de inyección | |||
| 25,3 | 1 | 1 | |
| Diaria | 38,1 | 1,82 (1,32-2,51) | 1,55 (1,08- 2,22) |
| Inyección de cocaína | |||
| No | 21,8 | 1 | 1 |
| Sí | 35,6 | 1,98 (1,36-2,88) | 1,59 (1,04 -2,45) |
| Años de inyección | |||
| Más de 5 años | 28,9 | 1 | |
| 5 años o menos | 32,4 | 1,18 (0,77-1,81) | – |
| N° veces/mes ha acudido a programa de intercambio de jeringas | |||
| 20 veces o menos | 29,3 | 1 | |
| Más de 20 veces | 34,9 | 1,29 (0,93-1,79) | – |
| Obtención de jeringas gratuitas | |||
| Todas | 26,5 | 1 | 1 |
| La mitad o más | 35,0 | 1,49 (1,06-2,09) | 1,98 (1,36-2,90) |
| Menos de la mitad a ninguna | 38,6 | 1,74 (1,01-2,98) | 2,50 (1,35-4,64) |
| Percepción del acceso a jeringas estériles | |||
| Fácil o muy fácil | 31,0 | 1 | |
| Difícil o muy difícil | 41,7 | 1,59 (0,87-2,89) | – |
| Comparte otro material de inyección | |||
| No | 15,9 | 1 | 1 |
| Sí | 44,6 | 4,24 (2,65-6,10) | 4,06 (2,75-5,99) |
| Con pareja estable | |||
| No | 28,4 | 1 | |
| Sí | 34,9 | 1,35 (0,98-1,86) | – |
| Con pareja estable UDVP | |||
| No | 27,8 | 1 | 1 |
| Sí | 46,1 | 2,22 (1,52-3,24) | 1,82 (1,17-2,849) |
| Relaciones sexuales comerciales | |||
| No | 30,9 | 1 | |
| Sí | 39,2 | 1,44 (0,80-2,59) | – |
| Sobredosis (alguna vez) | |||
| No | 29,7 | 1 | |
| Sí | 33,2 | 1,17 (0,85-1,61) | – |
| VIH autodeclarado | |||
| Desconocido | 45,0 | 1 | 1 |
| Negativo | 26,3 | 0,73 (0,43-1,24) | 0,65 (0,35-1,21) |
| Positivo | 37,3 | 0,44 (0,27-0,71) | 0,41 (0,23-0,70) |
| VHC autodeclarado | |||
| Desconocido | 36,1 | 1 | |
| Negativo | 22,0 | 0,93 (0,57-1,51) | |
| Positivo | 34,5 | 0,50 (0,28-0,89) | – |
OR: odds ratio; IC95%: intervalo de confianza del 95%; BUP: bachillerato unificado polivalente; FP: formación profesional; UDVP: usuarios de drogas por vía parenteral; VIH: virus de la inmunodeficiencia humana; VHC: virus de la hepatitis C.
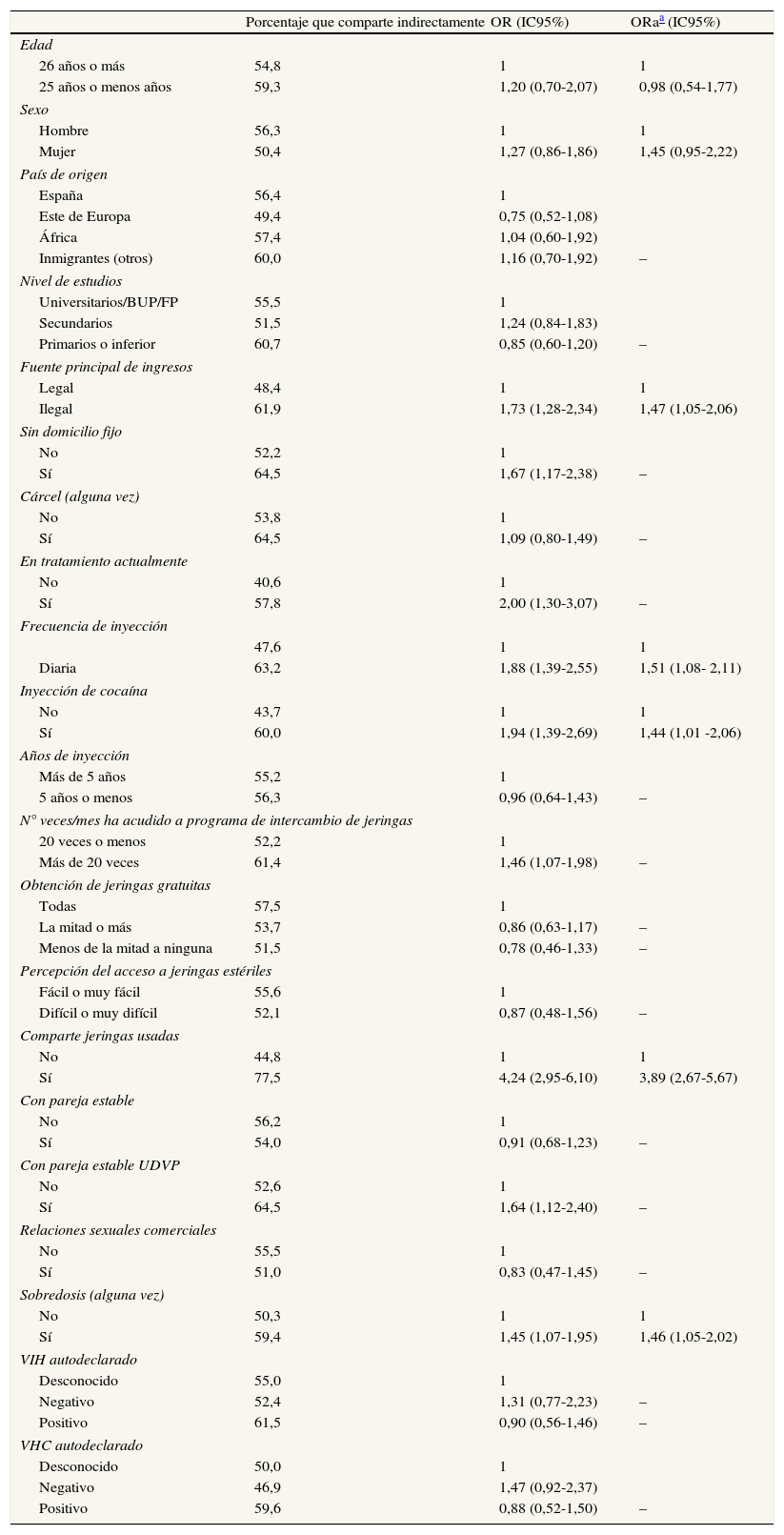
Con respecto a los factores asociados a las prácticas indirectas de compartir material para la inyección de drogas (tabla 3), el análisis multivariado mostró que tener una fuente de ingresos ilegal se asoció significativamente con estas prácticas de inyección. Por otro lado, los UDVP que se inyectaban a diario, los que habían consumido cocaína inyectada y los que habían compartido jeringas en los últimos 6 meses presentaron una mayor probabilidad de haber compartido material de forma indirecta. Por último, haber sufrido alguna sobredosis en la vida resultó ser un factor asociado a estas prácticas de riego indirectas.
Análisis univariado y multivariado de los factores asociados a la práctica de compartir material para la inyección de drogas de forma indirecta (últimos 6 meses)
| Porcentaje que comparte indirectamente | OR (IC95%) | ORaa (IC95%) | |
| Edad | |||
| 26 años o más | 54,8 | 1 | 1 |
| 25 años o menos años | 59,3 | 1,20 (0,70-2,07) | 0,98 (0,54-1,77) |
| Sexo | |||
| Hombre | 56,3 | 1 | 1 |
| Mujer | 50,4 | 1,27 (0,86-1,86) | 1,45 (0,95-2,22) |
| País de origen | |||
| España | 56,4 | 1 | |
| Este de Europa | 49,4 | 0,75 (0,52-1,08) | |
| África | 57,4 | 1,04 (0,60-1,92) | |
| Inmigrantes (otros) | 60,0 | 1,16 (0,70-1,92) | – |
| Nivel de estudios | |||
| Universitarios/BUP/FP | 55,5 | 1 | |
| Secundarios | 51,5 | 1,24 (0,84-1,83) | |
| Primarios o inferior | 60,7 | 0,85 (0,60-1,20) | – |
| Fuente principal de ingresos | |||
| Legal | 48,4 | 1 | 1 |
| Ilegal | 61,9 | 1,73 (1,28-2,34) | 1,47 (1,05-2,06) |
| Sin domicilio fijo | |||
| No | 52,2 | 1 | |
| Sí | 64,5 | 1,67 (1,17-2,38) | – |
| Cárcel (alguna vez) | |||
| No | 53,8 | 1 | |
| Sí | 64,5 | 1,09 (0,80-1,49) | – |
| En tratamiento actualmente | |||
| No | 40,6 | 1 | |
| Sí | 57,8 | 2,00 (1,30-3,07) | – |
| Frecuencia de inyección | |||
| 47,6 | 1 | 1 | |
| Diaria | 63,2 | 1,88 (1,39-2,55) | 1,51 (1,08- 2,11) |
| Inyección de cocaína | |||
| No | 43,7 | 1 | 1 |
| Sí | 60,0 | 1,94 (1,39-2,69) | 1,44 (1,01 -2,06) |
| Años de inyección | |||
| Más de 5 años | 55,2 | 1 | |
| 5 años o menos | 56,3 | 0,96 (0,64-1,43) | – |
| N° veces/mes ha acudido a programa de intercambio de jeringas | |||
| 20 veces o menos | 52,2 | 1 | |
| Más de 20 veces | 61,4 | 1,46 (1,07-1,98) | – |
| Obtención de jeringas gratuitas | |||
| Todas | 57,5 | 1 | |
| La mitad o más | 53,7 | 0,86 (0,63-1,17) | – |
| Menos de la mitad a ninguna | 51,5 | 0,78 (0,46-1,33) | – |
| Percepción del acceso a jeringas estériles | |||
| Fácil o muy fácil | 55,6 | 1 | |
| Difícil o muy difícil | 52,1 | 0,87 (0,48-1,56) | – |
| Comparte jeringas usadas | |||
| No | 44,8 | 1 | 1 |
| Sí | 77,5 | 4,24 (2,95-6,10) | 3,89 (2,67-5,67) |
| Con pareja estable | |||
| No | 56,2 | 1 | |
| Sí | 54,0 | 0,91 (0,68-1,23) | – |
| Con pareja estable UDVP | |||
| No | 52,6 | 1 | |
| Sí | 64,5 | 1,64 (1,12-2,40) | – |
| Relaciones sexuales comerciales | |||
| No | 55,5 | 1 | |
| Sí | 51,0 | 0,83 (0,47-1,45) | – |
| Sobredosis (alguna vez) | |||
| No | 50,3 | 1 | 1 |
| Sí | 59,4 | 1,45 (1,07-1,95) | 1,46 (1,05-2,02) |
| VIH autodeclarado | |||
| Desconocido | 55,0 | 1 | |
| Negativo | 52,4 | 1,31 (0,77-2,23) | – |
| Positivo | 61,5 | 0,90 (0,56-1,46) | – |
| VHC autodeclarado | |||
| Desconocido | 50,0 | 1 | |
| Negativo | 46,9 | 1,47 (0,92-2,37) | |
| Positivo | 59,6 | 0,88 (0,52-1,50) | – |
OR: odds ratio; IC95%: intervalo de confianza del 95%; BUP: bachillerato unificado polivalente; FP: formación profesional; UDVP: usuarios de drogas por vía parenteral; VIH: virus de la inmunodeficiencia humana; VHC: virus de la hepatitis C.
A pesar de la generalización de los programas de reducción de daños, en Cataluña el 31,5% de los inyectores que acceden a los centros de reducción de daños afirmaron haber compartido jeringas usadas en alguna ocasión en los últimos 6 meses, porcentaje ligeramente superior al observado en otras ciudades españolas17, pero muy similar al observado en inyectores reclutados en Madrid y Barcelona20. No obstante, estas comparaciones entre estudios deben hacerse con cautela debido a los distintos periodos de referencia de las conductas analizadas.
La prevalencia de haber compartido material para la inyección de drogas de forma indirecta (55,2%) fue superior a la hallada en los estudios de ámbito nacional, aunque de nuevo los periodos de referencia dificultan la comparación17,20. Cabe destacar que en lo que sí coinciden la mayoría de estos estudios es en que la prevalencia de compartir indirectamente supera a la de compartir jeringas, lo que concuerda con otros estudios internacionales24. Teniendo en cuenta la posibilidad de transmisión del VIH, y en particular del VHC, que algunos autores han puesto de manifiesto entre los inyectores que comparten indirectamente16,25,26, insistir en el uso estéril de todo el material que se usa para la inyección será un aspecto clave a incluir en los futuros mensajes preventivos dirigidos a este colectivo.
Entre los factores que se asociaron a la práctica de compartir jeringas u otro material de inyección destaca la frecuencia de inyección. Así, aquellos UDVP que declararon inyectarse diariamente presentaron una mayor probabilidad de haber compartido material en los últimos 6 meses, en concordancia con otros trabajos realizados en España20,27,28. De estos inyectores frecuentes de drogas cabe mencionar los consumidores de cocaína, pues el consumo de esta sustancia provoca unos efectos de euforia muy breves que hace que las personas se inyecten de forma compulsiva y repetida en cortos periodos de tiempo, periodos de consumo intensos en los cuales es frecuente que se produzcan situaciones con un alto riesgo de infección29. En el presente estudio, al igual que en otros trabajos24,27, los que declararon un consumo inyectado de cocaína en los últimos 6 meses presentaron una mayor probabilidad tanto de haber compartido jeringas como de haber compartido otro material de forma indirecta, incrementando el riesgo de transmisión del VIH o del VHC. De hecho, en un estudio de cohortes realizado en Vancouver29 en UDVP, el uso intensivo de cocaína resulto ser el principal factor de riesgo de seroconversión al VIH, con un riesgo relativo de 3,72.
Tener una pareja también UDVP resultó ser un factor asociado a compartir jeringas en los últimos 6 meses, resultado que coincide con el de otro estudio realizado en Cataluña en 200418. Un estudio etnográfico llevado a cabo en Estados Unidos encontró que con frecuencia las parejas estables que se inyectan juntas no consideran este hecho como una práctica de riesgo30. Esta baja percepción de riesgo al compartir con la pareja, relacionada en muchos casos con la confianza, se ha evidenciado también en otros trabajos31,32. Esto, junto con la alta prevalencia de prácticas sexuales desprotegidas que mantienen los UDVP con sus parejas, hace necesario incluir a las parejas de los inyectores, sean inyectoras o no, en las intervenciones preventivas31.
Obtener menos jeringas gratuitas se asoció a la práctica de haber compartido jeringas en los últimos 6 meses. Un estudio reciente que evaluó el acceso a jeringas estériles y su asociación con prácticas de inyección de riesgo en Madrid y Barcelona puso de manifiesto la asociación entre no compartir y la obtención de todas las jeringas estériles gratuitas en un programa de intercambio de jeringas28. Esta asociación también concuerda con lo observado en otros trabajos20,26,33, y verifica la importancia de asegurar un suministro adecuado de este material.
Los que se habían realizado la prueba del VIH en alguna ocasión y declararon un resultado positivo presentaban un menor riesgo de haber compartido jeringas usadas. Este resultado, ya evidenciado en otros estudios20,34,35, podría indicar el impacto del consejo asistido en las conductas de riesgo de las personas VIH positivas, y este hecho, junto con el porcentaje de usuarios que desconocían que estaban infectados por el VIH en el momento de la entrevista (26,4%), pone de nuevo de manifiesto la importancia del diagnóstico precoz del VIH en esta población, no sólo por facilitar la adquisición de prácticas seguras en las personas diagnosticadas de la infección, sino también para poder instaurar un tratamiento temprano que mejore el pronóstico y la calidad de vida de las personas seropositivas. En este sentido, las pruebas de lectura rápida son una herramienta de gran utilidad para facilitar el diagnóstico precoz del VIH y el consejo asistido, por lo que debería facilitarse el acceso a las poblaciones especialmente vulnerables, como los UDVP.
Por otro lado, tener una fuente de ingresos ilegal se asoció a una mayor probabilidad de compartir de forma indirecta material para la inyección de drogas. Esta asociación con la precariedad o marginalidad también se ha puesto de manifiesto anteriormente, no sólo con las prácticas de compartir de manera indirecta24 sino también con las prácticas de inyección directas. Por ejemplo, no tener un trabajo estable o declarar una fuente de ingresos ilegal fueron dos de los factores asociados a la práctica de compartir jeringas en UDVP iraníes reclutados en 200736. En el presente estudio, tener una fuente de ingresos ilegal se asoció de forma univariada a la práctica de compartir jeringas, aunque al ajustar por otras variables la asociación desapareció.
Finalmente, haber sufrido alguna sobredosis en la vida resultó ser un factor asociado a compartir material de forma indirecta. Esta asociación entre distintas conductas de riesgo ha aparecido también en otros trabajos36.
Caracterizar a los UDVP que mantienen conductas de riesgo relacionadas con la inyección de drogas en Cataluña, un colectivo que presenta una alta prevalencia de VIH y VHC, es clave para poder reforzar las estrategias de prevención de transmisión de estas infecciones. En particular, el 34,5% de los entrevistados estaba infectado por el VIH, y tres cuartas partes por el VHC (prevalencias similares a las encontradas en otros estudios nacionales)6–8,20. Las diferencias que se observan entre estudios se deben mayoritariamente a las diversas metodologías usadas, lo cual dificulta la comparación entre muestras no representativas de inyectores. En este sentido, la prevalencia del VIH en un estudio realizado en Barcelona fue del 20,6%, pero se trataba de personas menores de 30 años. En comparación con la prevalencia del VIH observada en el presente estudio entre UDVP menores de 30 años, no difieren tanto (15,7%)11. Otro aspecto a tener en cuenta es el alto porcentaje de coinfección por el VIH y el VHC, ya que la hepatitis C en los pacientes con VIH tiene un peor pronóstico, con una progresión acelerada de la enfermedad hepática37.
Entre las limitaciones del estudio destaca, en primer lugar, el no poder generalizar los datos al total de los UDVP de Cataluña, ya que la muestra se ha seleccionado sólo en centros de reducción de daños (aproximadamente el 18,3% del número estimado de usuarios), por lo que no disponemos de información del resto de los inyectores que no acceden a estos centros. Sin embargo, se ha intentado diversificar al máximo el tipo de centro de reclutamiento y se han incluido inyectores procedentes de otros países para poder tener una muestra lo más representativa posible. Por otro lado, la prevalencia de algunas conductas de riesgo recogidas mediante el autoinforme podrían estar subestimadas. En este sentido, se intentó establecer un ambiente de anonimato que favoreciera la realización de las entrevistas, utilizando un lenguaje simple y comprensible. Por último, al tratarse de un estudio descriptivo transversal, no podrán establecerse relaciones de causalidad entre los factores de riesgo analizados y la prevalencia de las conductas de riesgo.
A pesar de las limitaciones, los datos de este estudio ponen de manifiesto que hay un subgrupo de inyectores que, a pesar de la amplia oferta de material de inyección estéril, sigue manteniendo prácticas de riesgo relacionadas con la inyección. Por tanto, es importante no sólo mantener los programas de reducción de daños que existen actualmente en Cataluña, sino intensificarlos con el fin de mejorar el acceso a todo el material estéril de inyección. En este sentido, las salas de inyección seguras y los programas de acercamiento (outreach) serán estrategias clave a mantener e intensificar, no sólo para facilitar el material estéril de venopunción a las poblaciones de inyectores más marginales, sino también para facilitar la prueba del VIH y del VHC, promoviendo el diagnóstico precoz de estas infecciones, así como ofrecer educación sanitaria e información sobre recursos sociales. Finalmente, parece importante prestar especial atención a los inyectores de cocaína, que se inyectan con mayor frecuencia, e incluir a las parejas sexuales UDVP en estas intervenciones preventivas.
A pesar de la creciente disponibilidad de material de inyección y de intervenciones preventivas dirigidas a UDVP en Cataluña, los estudios muestran que persisten las prácticas de compartir material de inyección de forma directa e indirecta en este colectivo. Caracterizar este subgrupo de inyectores será clave para recoger información que permita mejorar las intervenciones preventivas dirigidas a UDVP.
¿Qué añade el estudio realizado a la literatura?El estudio confirma que en Cataluña se mantiene un porcentaje de UDVP que realizan conductas de riesgo relacionadas con la inyección, y por tanto refuerza la necesidad de intensificar los programas de reducción de daños existentes para mejorar el acceso a todo el material estéril de inyección. Los datos muestran que será necesario prestar especial atención a los inyectores de cocaína, que se inyectan con mayor frecuencia, así como incluir a las parejas sexuales UDVP en las intervenciones preventivas a desarrollar.
C. Folch coordinó el estudio, realizó el análisis de los datos y redactó el primer borrador del manuscrito. J. Casabona participó en la conceptualización del estudio, lo supervisó y colaboró en la redacción del primer borrador del manuscrito. M.T. Brugal y X. Majó colaboraron en distintas fases de la realización del estudio, aportaron ideas, interpretaron los hallazgos y revisaron los borradores del manuscrito. M. Meroño coordinó el trabajo de campo del estudio y revisó los borradores del manuscrito. A. Espelt asesoró en el análisis estadístico de los datos, aportó ideas y revisó los borradores del manuscrito. V. González realizó el análisis de laboratorio de las muestras biológicas. Todos los autores aprobaron la versión final. C. Folch es la responsable del artículo.
FinanciaciónDirecció General de Salut Pública, Departament de Salut, Generalitat de Catalunya; Subdirecció General de Drogodependències, Departament de Salut, Generalitat de Catalunya; Agència de Gestió d’Ajuts Universitaris i de Recerca - AGAUR (2005/SGR/00505), Departament d’Universitats, Recerca i Societat de la Informació, de la Generalitat de Catalunya; y Red de Trastornos Adictivos [RD06/0001/1018].
Conflictos de interesesNinguno.
A los hombres y las mujeres que participaron en el estudio, a los entrevistadores (Carmen Stanescu, Constanza Daigre, Pau Freixa, Alba Mestres, Silvia Isabel Moreira, Fabio Boccali, Pedro Sánchez, Rosa Kistmacher, Karla Cornejero, Sebastián Riveros, Esteve Lafita, Marc Muñoz, Marta Pardell, Joan Obiols y Concepció Escué) y a los centros participantes (Àmbit Prevenció, SAPS, Baluard, CAS Vall d’Hebrón, “El Local” Sant Adrià, AEC-Gris, Asaupa’m Santa Coloma, CAS Reus, AIDE Terrassa, Alba Terrassa, Arrels Lleida, Mercè Fontanilles Lleida, Creu Roja Constantí y IAS Girona).
Grupo REDAN: Joan Colom (Subdirecció General de Drogodependències, Departament de Salut, Generalitat de Catalunya); Vicenç Ausina, Elisabeth Bascuñana (Servicio de Microbiología, Hospital Universitari Germans Trias i Pujol, Badalona); Anna Esteve, Alexandra Montoliu, Rafa Muñoz (CEEISCAT); Carmen Vecino (Agència de Salut Pública de Barcelona); y Anna Altabas (Àmbit Prevenció, Barcelona).