La cada vez mayor complejidad de la atención, debida a la alta especialización y la intervención de numerosos servicios, junto al incremento de los pacientes crónicos y pluripatológicos, hacen aún más necesaria la coordinación asistencial, que se ha convertido en prioridad de los sistemas de salud. Los diferentes servicios regionales a los cuales se ha descentralizado el Sistema Nacional de Salud en España han desarrollado experiencias distintas para la mejora de la colaboración entre los diversos proveedores que intervienen en la atención al paciente. El objetivo de este artículo es analizar las experiencias de organizaciones sanitarias integradas en Cataluña y el País Vasco, y los programas de atención a la patología crónica en el País Vasco. Así, en Cataluña, que promovió la separación de la financiación y la provisión, y mantuvo la diversidad en la titularidad de los proveedores, se han ido creando paulatinamente organizaciones que gestionan de manera conjunta entidades proveedoras del continuo asistencial, las denominadas organizaciones sanitarias integradas (OSI). Estas organizaciones han evolucionado y, aunque mantienen algunas características comunes, también presentan diferencias en sus énfasis, por ejemplo en instrumentos formales o bien en la mejora de mecanismos de coordinación o estructuras más orgánicas. Esto se refleja también en sus resultados en cuanto a la cultura y la coordinación percibida en la organización. En el País Vasco, además de la creación de una OSI se están desarrollando experiencias para la mejora de la coordinación en la atención de la patología crónica, mediante el establecimiento de diversas formas de colaboración entre los diferentes servicios que intervienen.
Because of the steady increase in healthcare complexity, due to high specialization and the involvement of a number of services, as well as the increase in patients with chronic diseases and pluripathology, coordination has become a high-priority need in healthcare systems. The distinct regional services that comprise the decentralized Spanish National Health System have developed a number of experiences to improve collaboration among the providers involved in the healthcare process. The present article aims to analyze the experiences with integrated healthcare providers in Catalonia and the Basque Country and the chronic diseases programs of the latter. In Catalonia, which promoted the purchaser-provider split and maintained diversity in providers’ ownership, organizations were slowly created that manage the provision of the healthcare continuum, known as integrated healthcare organizations (IHO). These organizations have evolved and, despite some common characteristics, they also show some differences, such as the emphasis on formal instruments or on coordination mechanisms and organic structures. This is also reflected in their results regarding culture and perceived coordination across the organization. In the Basque Country, in addition to the establishment of an IHO, a variety of integration experiences have been developed to improve the care of chronic diseases.
- •
El reto de la coordinación asistencial se considera prioritario en los sistemas de salud, debido a la cada vez mayor complejidad de la provisión de la atención y al aumento de los pacientes crónicos y pluripatológicos, que requieren la intervención de diversos proveedores y servicios.
- •
La integración de servicios a través de diversas estrategias, como las organizaciones sanitarias integradas (OSI), no es un fin en sí mismo sino una estrategia para la mejora de la coordinación asistencial.
- •
En Cataluña, las OSI, que surgieron como consecuencia de la promoción de la diversificación de la gestión de la atención primaria de salud, se encuentran en diverso grado de desarrollo.
- •
En el País Vasco, las diversas experiencias de integración para la mejora de la atención de la patología crónica son aún incipientes.
- •
La introducción de las OSI en un sistema nacional de salud debe garantizar que se mantiene el mismo grado de coordinación intraorganización y extraorganización dentro de los territorios, para evitar generar desigualdades en la atención a la población.
- •
Es necesaria una evaluación del proceso, así como de sus resultados intermedios y finales, para conocer el aporte de la integración de los servicios en la mejora de la atención.
Se define «coordinación asistencial» como la concertación de las diferentes actividades que se requieren para atender al paciente a lo largo del continuo asistencial, con independencia del lugar donde se realizan, de manera que se armonicen y se alcance un objetivo común sin conflictos1. Se centra en la interacción de proveedores, y cuando alcanza su grado máximo se considera que la atención está integrada2. El aumento de la complejidad del sistema, con la participación de numerosos servicios en la atención como consecuencia de la alta especialización3, la sustitución de la atención hospitalaria por atención ambulatoria y domiciliaria4,5, junto con el incremento de la población con enfermedades crónicas complejas y de los pacientes pluripatológicos, contribuyen a dificultar la coordinación de la atención6,7. Es por ello que la coordinación asistencial se ha convertido en objetivo prioritario de muchos sistemas de salud8 y ha generado una tendencia a reducir las estrategias de promoción de la competencia, en favor de políticas que enfatizan la colaboración entre proveedores de salud. Así, en las últimas décadas ha habido una proliferación de intervenciones, tanto políticas (planes intersectoriales, sistemas de compra y financiación de servicios de salud, por ejemplo introducción de sistemas de pago capitativo)9,10 como organizativas (organizaciones sanitarias integradas11–13, introducción de numerosos y variados mecanismos y estrategias de coordinación, guías de práctica clínica compartidas, puestos de enlace, programas de gestión de casos o de enfermedades, etc14–16.).
Una de las respuestas de ámbito organizativo han sido las denominadas organizaciones sanitarias integradas (OSI)17, es decir, redes de servicios de salud que ofrecen una atención coordinada a través de un continuo de prestaciones a una población determinada y que se responsabilizan de sus costes y resultados en salud18. Sus objetivos finales son la mejora de la eficiencia global del sistema y la continuidad asistencial, con un objetivo intermedio: la mejora de la coordinación asistencial o integración clínica.
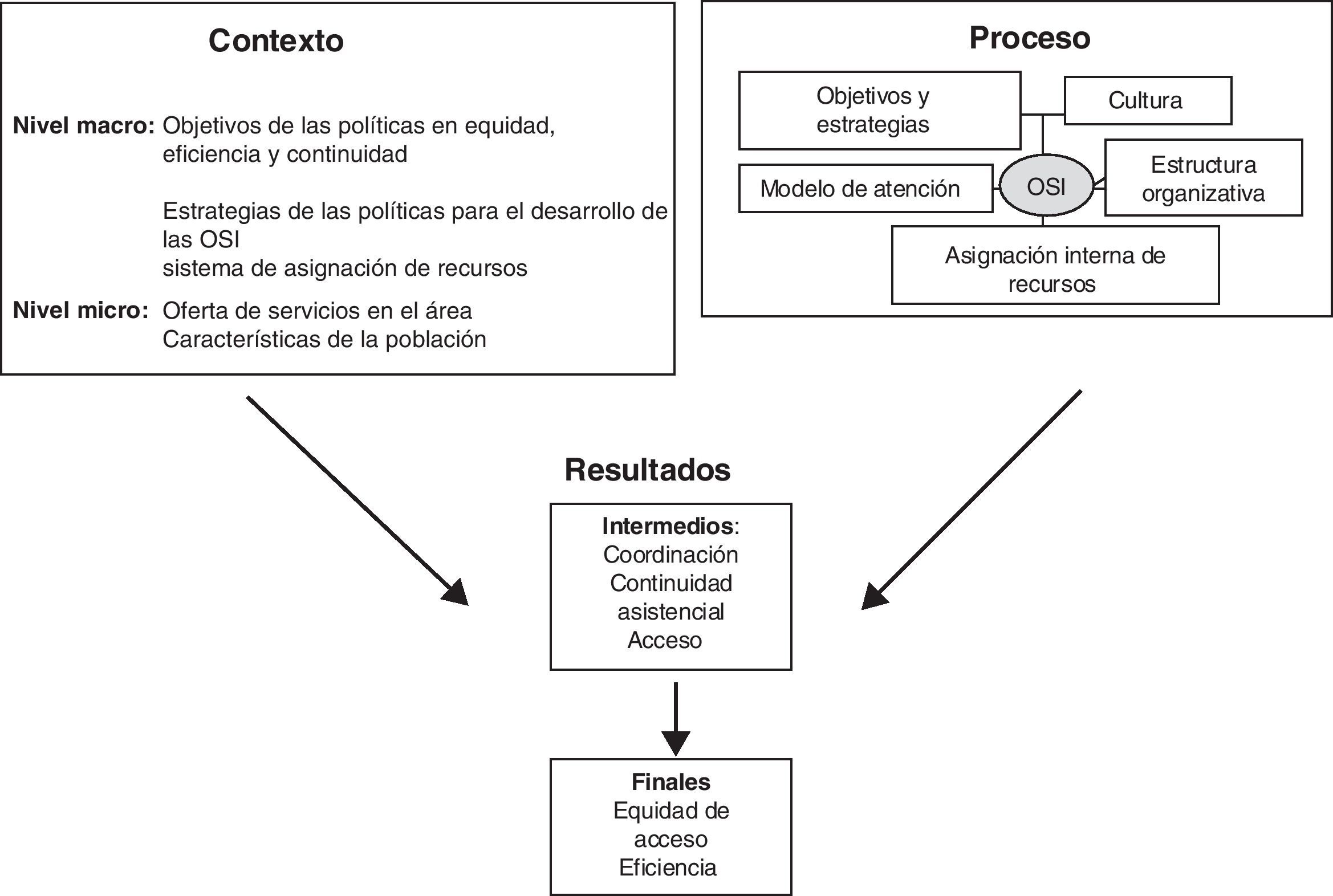
Pueden diferenciarse diversos tipos de OSI18–20 según sus características básicas: amplitud y profundidad de la integración de servicios del continuo asistencial, nivel de producción interna de servicios y forma de relación entre las entidades que la constituyen19,21. Las evaluaciones realizadas hasta el momento no son concluyentes sobre la relación entre tipos de OSI y su desempeño. Por ello, para su evaluación se desarrolló un modelo13 basado en el análisis de los factores externos (población, territorio, otros proveedores en el área y sistema de compra de servicios) e internos (gobierno, dimensión estratégica, estructura organizativa, incentivos, cultura), que influyen en los resultados en relación a la coordinación asistencial, la continuidad y la eficiencia. Este modelo fue modificado posteriormente para distinguir entre niveles de políticas, incorporar modelos de atención e incluir también los resultados sobre el acceso a la atención y la equidad de acceso (fig. 1)22, fundamentales en los sistemas públicos de salud. De acuerdo con la literatura, las características de las OSI que contribuyen a una mejor coordinación son: a) la presencia de un gobierno con un rol estratégico y visión global de la organización23,24; b) una estructura orgánica con mecanismos de coordinación que fortalecen la comunicación entre los servicios involucrados en la atención del paciente; c) objetivos y estrategias compartidas24; d) una cultura común con valores orientados a la colaboración, el trabajo en equipo y los resultados25; e) líderes que promuevan la integración26; e) sistema de asignación interna de recursos que incentive la alineación de los servicios con los objetivos globales18; y f) modelo de atención que establezca roles, tipo de colaboración y mecanismos de coordinación adecuados entre los niveles asistenciales.
Modelo para el análisis de resultados de las organizaciones sanitarias integradas22.
España posee un Sistema Nacional de Salud financiado por impuestos, de cobertura universal y descentralizado a las 17 comunidades autónomas27. La atención se organiza en dos niveles: atención primaria, como puerta de entrada y coordinadora de la atención, y atención especializada (de agudos, sociosanitaria, de salud mental y drogodependencias) para la resolución de problemas graves27. La descentralización de la gestión de los servicios a las comunidades autónomas ha dado lugar a una cierta diversidad en la organización de la provisión y a distintas respuestas en la búsqueda de la mejora de la coordinación asistencial.
El objetivo de este artículo es analizar diversas experiencias que promueven la colaboración entre proveedores de salud del entorno español: las OSI de Cataluña y el País Vasco, y las experiencias de coordinación de la atención a enfermos crónicos en el País Vasco.
Las organizaciones sanitarias integradas en CataluñaLa organización del sistema de salud en Cataluña se caracteriza por la separación de las funciones de compra y provisión. En este sistema, el Servei Català de la Salut (CatSalut), entidad pública, actúa como comprador de servicios a los diversos proveedores que conforman la red de salud de utilización pública (Institut Català de la Salut [ICS], consorcios públicos y fundaciones públicas y privadas sin y con ánimo de lucro). La existencia de múltiples proveedores ha dado lugar a lo largo del tiempo a integraciones horizontales (sobre todo fusiones entre hospitales) y verticales (agrupación de distintos niveles asistenciales bajo una misma gestión).
La Ley de Ordenación Sanitaria de Catalunya de 1990 posibilitó la cesión de la gestión de los nuevos equipos de atención primaria, que hasta entonces formaban parte del ICS, a proveedores de diferente titularidad. Fomentó así la agrupación bajo una misma gestión de un hospital de agudos, un centro sociosanitario (de media estancia) y centros de atención primaria, distintos al ICS, que se consideran el origen de las actuales OSI28. Actualmente se identifican 20 organizaciones integradas verticalmente en el sector concertado del sistema público de salud de Cataluña29.
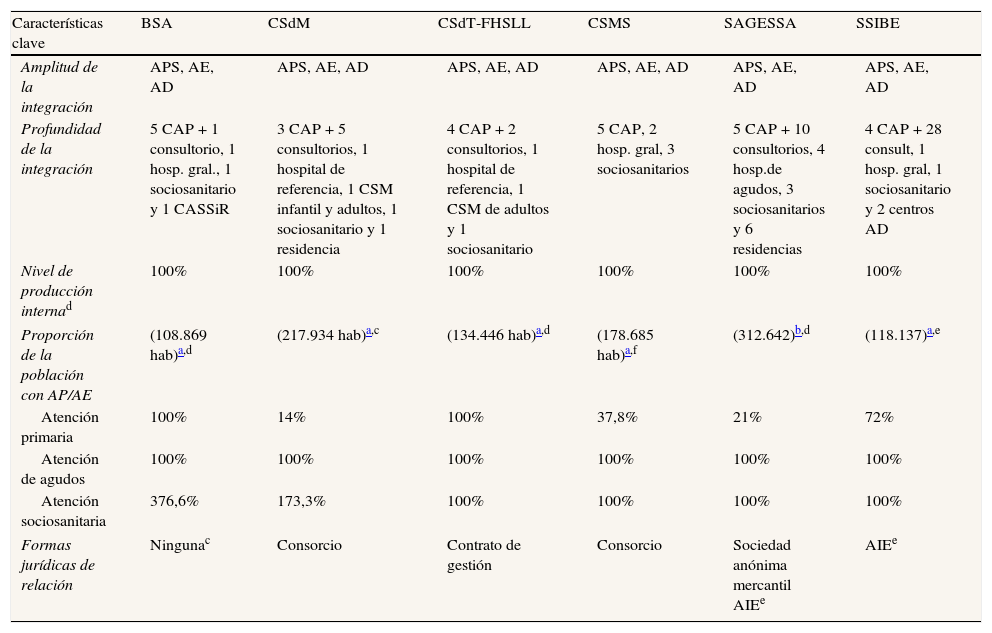
Por tanto, las OSI de Cataluña son, sobre todo, el resultado de una política de diversificación en la titularidad de lagestión de la provisión de atención primaria29,30. La ausencia de una política de integración de servicios se refleja en la escasa planificación de estas organizaciones, con disfuncionalidades tanto en el sentido de que las poblaciones de referencia para los distintos niveles asistenciales sean diferentes (tabla 1) como de que se mantuviera una política inadecuada de compra de servicios, con mecanismos de pago y objetivos por línea asistencial, contraria a los objetivos de eficiencia global y coordinación entre niveles29,30.Los análisis de OSI de Cataluña realizados mediante estudios de casos29–32 muestran, en sus características generales, algunas semejanzas en cuanto a la amplitud, la profundidad y la producción interna de servicios (tabla 1), y diferencias en la relación interorganizativa, con dos tipos de OSI: con integración real, que agrupan los servicios bajo una única titularidad (consorcio de gestión), y con integración virtual, que agrupan entidades con titularidades independientes mediante fórmulas jurídicas diversas (asociación de interés económico, convenios de gestión, consorcios locales, sociedades limitadas, etc.). Además, son organizaciones integradas verticalmente hacia atrás, es decir, del nivel hospitalario hacia la atención primaria, y son los factores económicos los elementos determinantes de la integración hospitalaria con los otros niveles asistenciales. Algunos, como la búsqueda de contención de costes hospitalarios o la obtención de economías de gestión, podrían relacionarse con el sistema de pago hospitalario prospectivo basado en la actividad33. La integración en torno al hospital es objeto de controversia: como fortaleza se señala su experiencia financiera y organizativa, mientras que como debilidad se cita el riesgo de que las decisiones de la red se centren en el hospital, lo que retrasaría la innovación y reasignación de recursos entre niveles34–36.
Características clave de las organizaciones sanitarias integradas estudiadas30
| Características clave | BSA | CSdM | CSdT-FHSLL | CSMS | SAGESSA | SSIBE |
| Amplitud de la integración | APS, AE, AD | APS, AE, AD | APS, AE, AD | APS, AE, AD | APS, AE, AD | APS, AE, AD |
| Profundidad de la integración | 5 CAP + 1 consultorio, 1 hosp. gral., 1 sociosanitario y 1 CASSiR | 3 CAP + 5 consultorios, 1 hospital de referencia, 1 CSM infantil y adultos, 1 sociosanitario y 1 residencia | 4 CAP + 2 consultorios, 1 hospital de referencia, 1 CSM de adultos y 1 sociosanitario | 5 CAP, 2 hosp. gral, 3 sociosanitarios | 5 CAP + 10 consultorios, 4 hosp.de agudos, 3 sociosanitarios y 6 residencias | 4 CAP + 28 consult, 1 hosp. gral, 1 sociosanitario y 2 centros AD |
| Nivel de producción internad | 100% | 100% | 100% | 100% | 100% | 100% |
| Proporción de la población con AP/AE | (108.869 hab)a,d | (217.934 hab)a,c | (134.446 hab)a,d | (178.685 hab)a,f | (312.642)b,d | (118.137)a,e |
| Atención primaria | 100% | 14% | 100% | 37,8% | 21% | 72% |
| Atención de agudos | 100% | 100% | 100% | 100% | 100% | 100% |
| Atención sociosanitaria | 376,6% | 173,3% | 100% | 100% | 100% | 100% |
| Formas jurídicas de relación | Ningunac | Consorcio | Contrato de gestión | Consorcio | Sociedad anónima mercantil AIEe | AIEe |
BSA: Badalona Serveis Assistencials; CSdM: Consorci Sanitari del Maresme; CSdT-FHSLL: Consorci Sanitari de Terrassa-Fundació Hospital Sant Llàtzer; CSMS: Corporació de Salut del Maresme i La Selva; Grup SAGESSA: Grup d’Assistència Sanitaria i Social; SSIBE: Serveis de Salut Integrats del Baix Empordà; APS: atención primaria de salud; AE: atención especializada de agudos; AD: atención a la dependencia; AIE: asociación de interés económico.
Entre los elementos estratégicos y organizativos de las OSI analizadas también se encuentran ciertas diferencias: mientras algunas muestran una mayor tendencia a desarrollar elementos más visibles (como planes estratégicos), o a evolucionar a una sola entidad (fusión), otras parecen haber centrado los esfuerzos en introducir cambios estructurales que favorezcan la coordinación de los profesionales de los diferentes niveles asistenciales (sistema de información integrado, estructura orgánica).
Las OSI analizadas con integración en la propiedad poseen un único órgano de gobierno centralizado, mientras que las OSI virtuales cuentan con múltiples gobiernos. El uso de mecanismos de coordinación de los órganos de gobierno favorece la coordinación en red24 (presencia de algunos miembros en varios órganos o designación de un único gerente que participa en los diversos gobiernos); en cambio, dificulta la coordinación el papel pasivo y sancionador de los gobiernos en la formulación de estrategias y políticas para la red, su insuficiente evaluación del desempeño de la organización y la perspectiva municipal de los políticos que participan, en detrimento de una visión territorial más amplia, con ausencia de representación de algunos municipios del área de referencia30.
En sus documentos estratégicos, las OSI analizadas30 recogen los elementos que definen a estas organizaciones: incluyen la coordinación y eficiencia como objetivos, y proponen estrategias concretas para alcanzarlos (tabla 2). Estos elementos constituyen una de las principales fortalezas, en la medida en que aportan un vínculo común a las acciones de la organización18, pero pierden su efecto en algunas de las OSI analizadas, por lo limitado de su despliegue en objetivos específicos e incentivos para las unidades de la red29.
Estrategias en las organizaciones sanitarias integradas para mejorar la coordinación asistencial30
| Estrategias | Entidades |
| Alianzas con otros proveedoresSistema de información integradoGuías de práctica clínica compartidasPlan global de calidad | BSA, CSdT-FHSLL, CSdM, CSMS, SAGESSA, SSIBE |
| Organización por ámbito o procesosProgramas de gestión compartida | BSA, CSdT-FHSLL, CSMS |
| Aumentar la capacidad resolutiva de la APS | CSdT-FHSLL, CSMS, SSIBE |
| Monitorización OSI con cuadros de mando integrales | BSA, SAGESSA |
| Instrumentos para alinear la cultura con las estrategias: incentivación y selección | BSA, CSdM, SSIBE |
BSA: Badalona Serveis Assistencials; CSdM: Consorci Sanitari del Maresme; CSdT-FHSLL: Consorci Sanitari de Terrassa-Fundació Hospital Sant Llàtzer; CSMS: Corporació de Salut del Maresme i la Selva; Grup SAGESSA: Grup d’Assistència Sanitaria i Social; SSIBE: Serveis de Salut Integrats del Baix Empordà; APS: atención primaria de salud; OSI: organización sanitaria integrada.
La estructura organizativa de las OSI analizadas ha evolucionado hacia tres diseños: divisional, funcional con integración de la dirección asistencial, y funcional con integración de la dirección asistencial por ámbitos transversales. Con independencia del modelo adoptado, todas presentan una integración funcional, es decir, la coordinación de las funciones y de las actividades de apoyo de las unidades operativas bajo una misma dirección, condición importante para la integración asistencial18.
Las OSI con integración en la propiedad elaboran un presupuesto global para toda la organización, mientras que aquellas con integración virtual tienen un presupuesto para cada entidad que las componen. Las ventajas teóricas del presupuesto global son la mayor facilidad para la transferencia de recursos y para que las diferentes unidades perciban que están bajo un presupuesto común, y que sus decisiones generan costes en el resto de los niveles30. No obstante, incluso en las OSI con flexibilidad para transferir recursos internamente es escasa la utilización de mecanismos para alinear los objetivos de las unidades con los globales e incentivar la coordinación. Seguramente se relaciona con la falta de integración en la compra de servicios de salud en Cataluña, tanto en los incentivos generados para los distintos niveles asistenciales como en los objetivos establecidos37,38.
En relación a la cultura organizativa, directivos y profesionales expresan la importancia atribuida y la buena disposición para la coordinación y el trabajo en equipo, valores considerados esenciales para fortalecer la integración asistencial25. Sin embargo, perciben que el trabajo en equipo suele limitarse a un nivel asistencial. Otra debilidad que presenta la mayoría es el desconocimiento, y en algunos casos desacuerdo, de los profesionales acerca de la misión y los objetivos de la organización. A diferencia de los directivos, los profesionales se refieren a objetivos del propio nivel asistencial, y principalmente a los objetivos del comprador (CatSalut), que se perciben como impuestos. La aceptación y el compromiso de sus miembros es un requisito para la implantación de los objetivos y estrategias en las organizaciones39.
La coordinación asistencial en las OSIA pesar de que las OSI comparten el modelo asistencial del Sistema Nacional de Salud basado en la atención primaria27, e incluyen en su discurso la necesidad de fortalecerla, se aprecian diferencias en el liderazgo en la gestión del paciente a lo largo del continuo. Así, por ejemplo, en la coordinación de procesos crónicos, como la demencia o la enfermedad pulmonar obstructiva crónica (EPOC), o en estrategias de gestión compartida, como la atención domiciliaria, algunas organizaciones asignan este papel a la atención primaria y otras a la atención especializada30.
Directivos y profesionales de estas organizaciones consideran la coordinación asistencial complicada, pero necesaria. Atribuyen su complejidad a elementos externos, como la existencia de proveedores de distinta titularidad en un territorio que no comparten información sobre el paciente y se desconocen, o el sistema de pago que no incentiva la coordinación; y también a elementos internos de las OSI, como las diferencias en los entornos de trabajo y en las perspectivas de los profesionales de los distintos niveles, la falta de recursos humanos y físicos, y la escasez de tiempo, atribuida a la presión asistencial32.
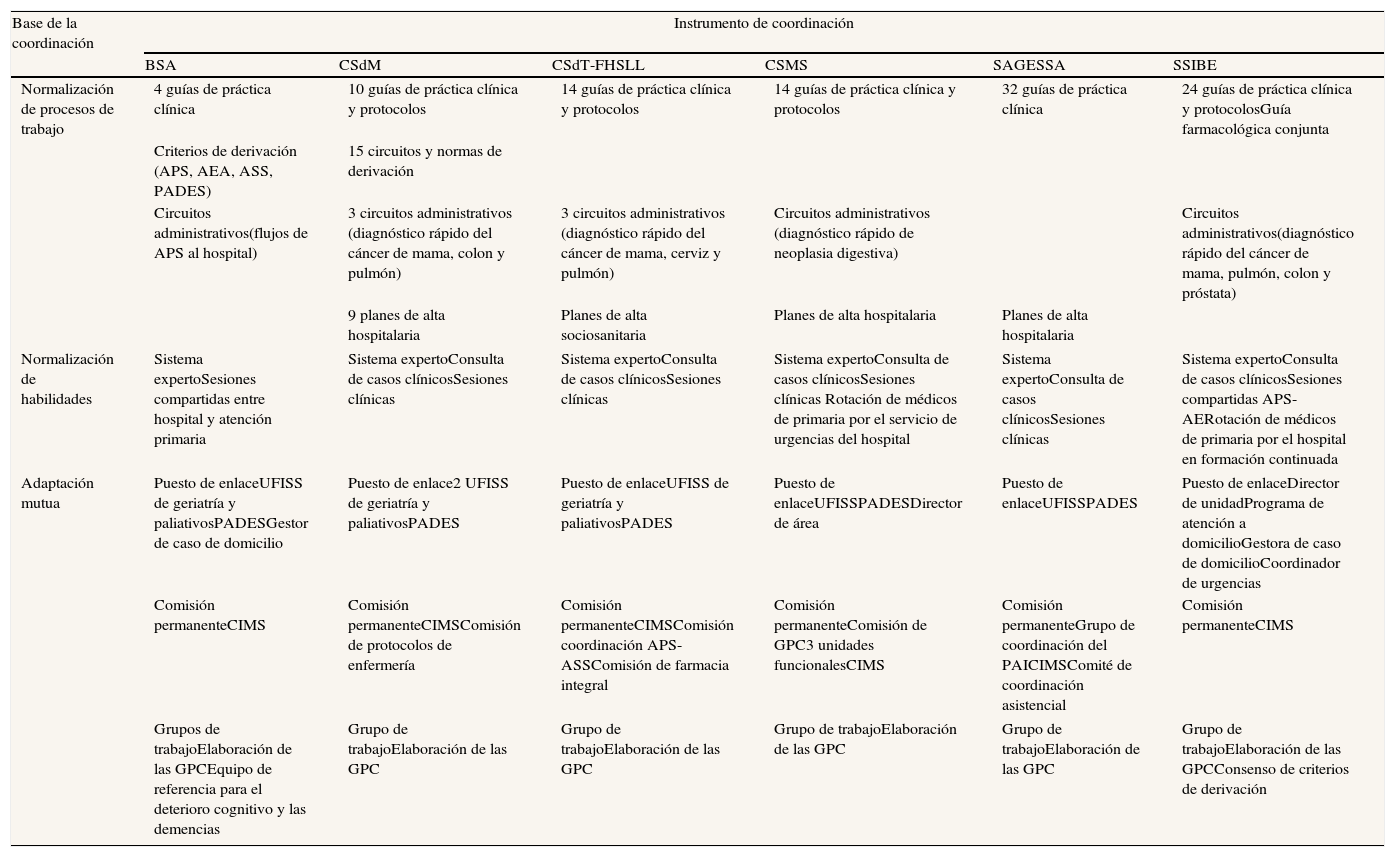
En los instrumentos de coordinación asistencial utilizados hay diferencias en cuanto al énfasis en los distintos tipos (tabla 3). Suelen predominar los mecanismos basados en la normalización de procesos de trabajo (guías de práctica clínica, criterios de derivación y circuitos administrativos) y en la normalización de las habilidades (sistema experto). Los mecanismos basados en la retroalimentación (adaptación mutua, grupos de trabajo y puestos de enlace, instrumentos de comunicación informal) están menos extendidos y generalmente coordinan la transición entre el nivel sociosanitario y el resto, mediante mecanismos que son definidos por el propio sistema de salud30 y no específicos de la organización. En cambio, son escasos entre la atención primaria y la especializada (teléfono y correo electrónico, sobre todo), y sin embargo este tipo de mecanismos son los más valorados por los profesionales9 y los más eficaces para coordinar procesos asistenciales crónicos con participación de diferentes servicios y tareas interdependientes40, o con un alto grado de incertidumbre que requiere un gran volumen de información41. En la coordinación de la información del paciente a lo largo del continuo se encuentran diferencias importantes en los sistemas de información, con diversos grados de integración, volumen de información compartida y capacidad de acceso desde los distintos niveles30.
Mecanismos de coordinación asistencial desarrollados en las organizaciones sanitarias integradas30
| Base de la coordinación | Instrumento de coordinación | |||||
| BSA | CSdM | CSdT-FHSLL | CSMS | SAGESSA | SSIBE | |
| Normalización de procesos de trabajo | 4 guías de práctica clínica | 10 guías de práctica clínica y protocolos | 14 guías de práctica clínica y protocolos | 14 guías de práctica clínica y protocolos | 32 guías de práctica clínica | 24 guías de práctica clínica y protocolosGuía farmacológica conjunta |
| Criterios de derivación (APS, AEA, ASS, PADES) | 15 circuitos y normas de derivación | |||||
| Circuitos administrativos(flujos de APS al hospital) | 3 circuitos administrativos (diagnóstico rápido del cáncer de mama, colon y pulmón) | 3 circuitos administrativos (diagnóstico rápido del cáncer de mama, cerviz y pulmón) | Circuitos administrativos (diagnóstico rápido de neoplasia digestiva) | Circuitos administrativos(diagnóstico rápido del cáncer de mama, pulmón, colon y próstata) | ||
| 9 planes de alta hospitalaria | Planes de alta sociosanitaria | Planes de alta hospitalaria | Planes de alta hospitalaria | |||
| Normalización de habilidades | Sistema expertoSesiones compartidas entre hospital y atención primaria | Sistema expertoConsulta de casos clínicosSesiones clínicas | Sistema expertoConsulta de casos clínicosSesiones clínicas | Sistema expertoConsulta de casos clínicosSesiones clínicas Rotación de médicos de primaria por el servicio de urgencias del hospital | Sistema expertoConsulta de casos clínicosSesiones clínicas | Sistema expertoConsulta de casos clínicosSesiones compartidas APS-AERotación de médicos de primaria por el hospital en formación continuada |
| Adaptación mutua | Puesto de enlaceUFISS de geriatría y paliativosPADESGestor de caso de domicilio | Puesto de enlace2 UFISS de geriatría y paliativosPADES | Puesto de enlaceUFISS de geriatría y paliativosPADES | Puesto de enlaceUFISSPADESDirector de área | Puesto de enlaceUFISSPADES | Puesto de enlaceDirector de unidadPrograma de atención a domicilioGestora de caso de domicilioCoordinador de urgencias |
| Comisión permanenteCIMS | Comisión permanenteCIMSComisión de protocolos de enfermería | Comisión permanenteCIMSComisión coordinación APS-ASSComisión de farmacia integral | Comisión permanenteComisión de GPC3 unidades funcionalesCIMS | Comisión permanenteGrupo de coordinación del PAICIMSComité de coordinación asistencial | Comisión permanenteCIMS | |
| Grupos de trabajoElaboración de las GPCEquipo de referencia para el deterioro cognitivo y las demencias | Grupo de trabajoElaboración de las GPC | Grupo de trabajoElaboración de las GPC | Grupo de trabajoElaboración de las GPC | Grupo de trabajoElaboración de las GPC | Grupo de trabajoElaboración de las GPCConsenso de criterios de derivación | |
BSA: Badalona Serveis Assistencials; CSdM: Consorci Sanitari del Maresme; CSdT-FHSLL: Consorci Sanitari de Terrassa-Fundació Hospital Sant Llàtzer; CSMS: Corporació de Salut del Maresme i la Selva; Grup SAGESSA: Grup d’Assistència Sanitaria i Social; SSIBE: Serveis de Salut Integrats del Baix Empordà; UFISS: Unidad Funcional Interdisciplinaria Sociosanitaria; PADES: Programa de Atención Domiciliaria y Equipos de Soporte; CIMS: Comisión de ingresos; APS: atención primaria de salud; AEA: atención especializada de agudos; ASS: atención sociosanitaria; GPC: guías de práctica clínica.
Directivos y profesionales valoran la existencia de los mecanismos de coordinación implantados32. No obstante, la mayoría de los profesionales opinan que son insuficientes, desconocidos y poco utilizados. En relación con las numerosas guías de práctica clínica compartidas elaboradas, esta valoración se atribuye a fallos de implantación y difusión. La falta de tiempo limita la consulta a los médicos especialistas como expertos de referencia para los médicos de primaria, considerada fundamental para el conocimiento mutuo y para evitar derivaciones innecesarias. En las organizaciones con historia clínica compartida, que facilita el acceso a la información del paciente, se identifican como problemas la limitada agilidad del sistema, la ausencia de criterios unificados y la falta de informatización de algunos servicios hospitalarios. El teléfono y el correo electrónico, considerados importantes para la comunicación y la solución de dudas sobre el tratamiento de los pacientes, muestran una diversidad en cuanto a accesibilidad, rapidez de respuesta y grado de utilización.
La posición no monopolista de la mayoría de las OSI analizadas, especialmente en atención primaria, otorga particular importancia a la coordinación con los otros proveedores del área de referencia. Aunque las alianzas y los mecanismos para la colaboración asistencial con los proveedores locales constituye una de las políticas estratégicas en los seis casos analizados, no se han producido avances importantes en este sentido29–32. Profesionales y directivos consideran, en general, que la coordinación con los otros proveedores es menor o más limitada que dentro de la organización31,42.
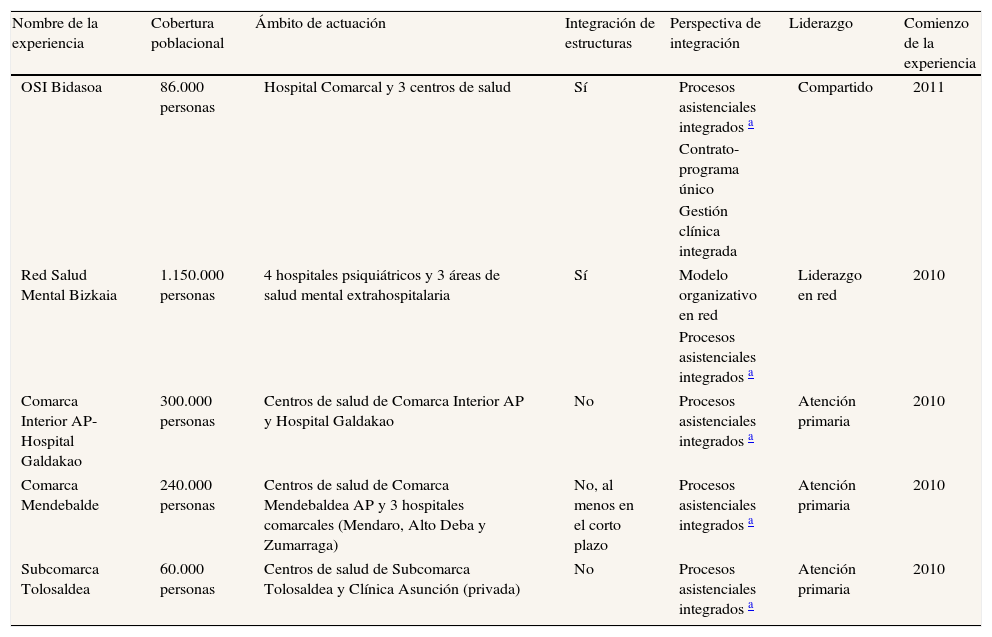
La coordinación asistencial en la atención a las enfermedades crónicas. El caso del País VascoLa «Estrategia para afrontar el reto de la cronicidad en Euskadi»43, puesta en marcha durante el año 2010 por el Departamento de Sanidad y Consumo, apuesta por reorientar las organizaciones sanitarias hacia modelos más integrados que proporcionen una respuesta de calidad y más eficiente al paciente crónico. En la actualidad hay cinco experiencias en marcha para la mejora de la coordinación entre atención primaria y atención especializada, y también en el área de salud mental (tabla 4). Pueden clasificarse en dos tipos: a) con unificación de diferentes organizaciones asistenciales en una única organización (OSI Bidasoa y Red de Salud Mental de Bizkaia) y b) centradas en los procesos asistenciales, esto es, en el establecimiento de rutas asistenciales elaboradas conjuntamente entre atención primaria y especializada, manteniendo la independencia de los centros.
Descripción de las experiencias para la mejora de coordinación asistencial en el País Vasco
| Nombre de la experiencia | Cobertura poblacional | Ámbito de actuación | Integración de estructuras | Perspectiva de integración | Liderazgo | Comienzo de la experiencia |
| OSI Bidasoa | 86.000 personas | Hospital Comarcal y 3 centros de salud | Sí | Procesos asistenciales integrados a | Compartido | 2011 |
| Contrato-programa único | ||||||
| Gestión clínica integrada | ||||||
| Red Salud Mental Bizkaia | 1.150.000 personas | 4 hospitales psiquiátricos y 3 áreas de salud mental extrahospitalaria | Sí | Modelo organizativo en red | Liderazgo en red | 2010 |
| Procesos asistenciales integrados a | ||||||
| Comarca Interior AP-Hospital Galdakao | 300.000 personas | Centros de salud de Comarca Interior AP y Hospital Galdakao | No | Procesos asistenciales integrados a | Atención primaria | 2010 |
| Comarca Mendebalde | 240.000 personas | Centros de salud de Comarca Mendebaldea AP y 3 hospitales comarcales (Mendaro, Alto Deba y Zumarraga) | No, al menos en el corto plazo | Procesos asistenciales integrados a | Atención primaria | 2010 |
| Subcomarca Tolosaldea | 60.000 personas | Centros de salud de Subcomarca Tolosaldea y Clínica Asunción (privada) | No | Procesos asistenciales integrados a | Atención primaria | 2010 |
Fuente: elaboración propia.
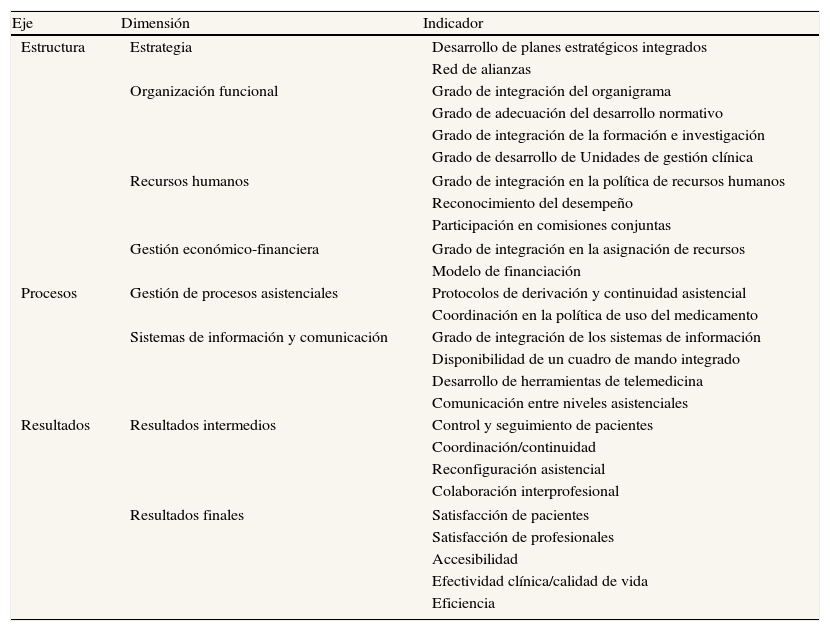
Estas experiencias han ido emergiendo en procesos en los que confluyen las directrices derivadas de la autoridad sanitaria («enfoque de arriba abajo») junto con la iniciativa y la experimentación local lideradas por los profesionales («enfoque de abajo arriba»). Se consideran como factores críticos de éxito el liderazgo clínico, la visión de sistema, el enfoque poblacional, el diseño de una atención centrada en el paciente y un marco evaluativo robusto. Para garantizar este aspecto, O+berri (Instituto Vasco de Innovación Sanitaria), en colaboración con el Servicio de Salud vasco, Osakidetza, ha desarrollado una herramienta de evaluación para establecer los resultados de estas experiencias44. La evaluación comprende el análisis de tres ejes: estructura, procesos y resultados. En relación a los resultados se contemplan, por un lado, los resultados intermedios, tales como el control del paciente, la coordinación y la continuidad entre atención primaria y especializada, la reconfiguración asistencial y la colaboración interprofesional; por otro lado, los resultados finales, que tratan de establecer el impacto directo sobre el paciente, el profesional y el sistema, mediante medidas de satisfacción, efectividad y eficiencia (tabla 5).
Relación de indicadores del marco evaluativo de las experiencias de integración desarrollado en el País Vasco
| Eje | Dimensión | Indicador |
| Estructura | Estrategia | Desarrollo de planes estratégicos integrados |
| Red de alianzas | ||
| Organización funcional | Grado de integración del organigrama | |
| Grado de adecuación del desarrollo normativo | ||
| Grado de integración de la formación e investigación | ||
| Grado de desarrollo de Unidades de gestión clínica | ||
| Recursos humanos | Grado de integración en la política de recursos humanos | |
| Reconocimiento del desempeño | ||
| Participación en comisiones conjuntas | ||
| Gestión económico-financiera | Grado de integración en la asignación de recursos | |
| Modelo de financiación | ||
| Procesos | Gestión de procesos asistenciales | Protocolos de derivación y continuidad asistencial |
| Coordinación en la política de uso del medicamento | ||
| Sistemas de información y comunicación | Grado de integración de los sistemas de información | |
| Disponibilidad de un cuadro de mando integrado | ||
| Desarrollo de herramientas de telemedicina | ||
| Comunicación entre niveles asistenciales | ||
| Resultados | Resultados intermedios | Control y seguimiento de pacientes |
| Coordinación/continuidad | ||
| Reconfiguración asistencial | ||
| Colaboración interprofesional | ||
| Resultados finales | Satisfacción de pacientes | |
| Satisfacción de profesionales | ||
| Accesibilidad | ||
| Efectividad clínica/calidad de vida | ||
| Eficiencia | ||
Entre las iniciativas que se promueven para combatir la fragmentación en la provisión de atención se incluyen las OSI. Estas organizaciones no son un objetivo en sí mismas, sino que constituyen una de las posibles estrategias de coordinación de los proveedores, y podrían contribuir a mejorar la continuidad asistencial en la medida en que sean capaces de crear un entorno que favorezca la colaboración entre los profesionales de diferentes niveles de atención. También se consideran una estrategia para mejorar el acceso a los servicios de salud45. No obstante, en los sistemas nacionales de salud su introducción podría generar inequidades de acceso si no se mantiene el mismo grado de coordinación dentro y fuera de la red, con los otros proveedores del sistema de salud.
El análisis de las OSI catalanas muestra organizaciones que se encuentran en diferentes etapas de desarrollo. Para mejorar la eficacia del trabajo en red en el sistema de salud en Cataluña se necesitaría, por un lado, introducir las políticas (con los instrumentos correspondientes) que promuevan la integración asistencial. Por otro lado, las organizaciones deberían introducir los cambios estructurales que permitan corregir las debilidades y centrar su quehacer en la provisión de una atención integral e integrada acorde con las necesidades de los pacientes, y no exclusivamente dentro de las propias organizaciones, sino como agentes de un sistema nacional de salud, con todos los proveedores del territorio, y de fuera del territorio cuando sea necesario.
Además de las comentadas de Cataluña y el País Vasco, se están desarrollando numerosas experiencias de integración de la atención en otras comunidades autónomas46. Las diversas experiencias deberían constituirse en una fuente de aprendizaje para comprender la naturaleza de los cambios introducidos, y sobre todo si (y de qué manera) estos cambios han conseguido mejorar la coordinación, la continuidad asistencial y la eficiencia. En este sentido, sería necesario instaurar procesos evaluativos rigurosos que permitan comparar distintas experiencias y entornos, para contribuir a comprender en qué consiste la integración de servicios y cuáles son sus resultados. Asimismo, habría que profundizar en los marcos de análisis y en los instrumentos para determinar sus potenciales resultados sobre la salud de la población.
Contribuciones de autoríaM.L. Vázquez e I. Vargas elaboraron la primera versión del artículo y coordinaron los aportes de los coautores. R. Nuño y N. Toro elaboraron la descripción de la experiencia del País Vasco y contribuyeron a la conclusión. Todos los autores han revisado los borradores del manuscrito y aprobaron su versión final.
FinanciaciónNinguna.
Conflicto de interesesNinguno.