Evaluar desde una perspectiva cualitativa el impacto sobre la coordinación asistencial de la prueba piloto del sistema de compra capitativo en Cataluña.
MétodosEstudio cualitativo, exploratorio y descriptivo, mediante análisis de documentos y entrevista individual, con muestreo teórico de documentos e informantes: directivos del comprador (9), directivos de los proveedores (26), profesionales (16). Análisis de contenido, con generación mixta de categories y segmentación por grupos de informantes, temas y áreas. El área de estudio la constituyeron las 5 zonas piloto.
ResultadosLa prueba facilitó, según los informantes, una visión conjunta del territorio y mejoró la comunicación. No obstante, los cambios introducidos a partir de la prueba para mejorar la coordinación asistencial fueron escasos. Se estableció una única alianza virtual entre proveedores de un territorio, con objetivos compartidos y cambios estructurales. En general, se intercambiaron los mecanismos de coordinación asistencial existentes, con un uso variable. La incertidumbre de la prueba, el temor a perder la identidad, el limitado interés y los límites de gestión de algunos proveedores se percibían como barreras al cambio.
ConclusionesEl sistema de compra capitativo, diseñado y ejecutado, no generó incentivos suficientes para desencadenar cambios en la coordinación asistencial. Sería necesario corregir las debilidades identificadas en la evaluación antes de extender la prueba al resto de Cataluña.
To evaluate the impact of the catalan pilot project of capitation payment on healthcare coordination from a qualitative perspective.
MethodsAn exploratory, descriptive, qualitative study was carried out by means of document analysis and individual interviews. A criterion sample of documents and of informants was selected: purchasers (9) and providers (26) managers, and health professionals (16). A content analysis was conducted, with mixed generation of categories and data segmentation by informants’ groups, themes, and areas. The study area consisted of the 5 pilot zones.
ResultsAccording to the informants, the pilot test facilitated a shared vision of the area and improved communication among providers. Nevertheless, changes introduced as a consequence of the project to improve healthcare coordination were scarce. A virtual alliance among providers with shared objectives and structural changes was found in just one area. Healthcare coordination mechanisms were exchanged, with variable use. Perceived barriers to change were uncertainty, providers’ fears of losing their identity, lack of interest, and the management limits of some providers.
ConclusionsThe designed and implemented capitation payment system failed to generate enough incentives to stimulate changes in healthcare coordination. The weaknesses identified by this evaluation should be resolved before extending the pilot project to the rest of Catalonia.
Entre las diversas alternativas para financiar los servicios de salud, la asignación capitativa se ha convertido en uno de los métodos más promovidos, por incentivar la contención de los gastos sanitarios y generar mejoras de la equidad en la asignación de recursos1. La asignación per cápita se vincula a la devolución de la organización de la asistencia a un ente que se responsabiliza de proporcionar la atención en salud a una población definida durante un período de tiempo determinado, a cambio de una cantidad por persona, la cápita2. La definición de esta población se puede realizar sobre una base territorial o poblacional, o sobre una base voluntaria o individual3. En el primer caso, el ente que recibe la cápita suele coincidir con una autoridad territorial desconcentrada, por ejemplo una región sanitaria o un municipio. En el caso de afiliación voluntaria, la cápita se utiliza para remunerar a proveedores de atención primaria, a administradoras de fondos o a una red de proveedores4. El monto de la cápita se calcula en función del gasto esperado ajustado por variables que explican la variación del gasto entre individuos5. En los modelos de base geográfica, el ajuste se utiliza para redistribuir recursos entre territorios según las necesidades relativas de su población, con lo que se pretende la equidad de acceso3. En entornos competitivos, el objetivo del ajuste es prevenir la selección de riesgos6.
El interés por este mecanismo de pago se ha acentuado en los últimos años por su potencial contribución a la mejora de la coordinación asistencial7. Teóricamente, si se financia con una cápita conjunta la atención de una población, se incentiva a los proveedores a buscar fórmulas para mejorar la articulación entre los niveles asistenciales4,7. Los proveedores perciben que se ha de proporcionar la atención en el nivel asistencial más coste-efectivo porque las acciones en un punto concreto de la red repercuten en la cuenta de resultados del conjunto8. Así, se tendería a corregir la duplicación de servicios, las derivaciones inapropiadas y la limitada continuidad en la atención, problemas frecuentes en nuestro entorno que reflejan una inadecuada coordinación entre niveles asistenciales2,3,6. La financiación capitativa se convertiría en un importante instrumento para la transición de un sistema sanitario fragmentado a uno más integrado9, por incentivar los cambios en las organizaciones que, según la bibliografía, influyen positivamente en el proceso de coordinación asistencial5,10-12: formación de alianzas entre los proveedores del continuo asistencial, formulación de estrategias efectivas compartidas, creación de estructuras orgánicas con elementos de transversalidad, sistema de incentivos alineados con los objetivos globales, y mecanismos de coordinación entre niveles compartidos.
En el año 2001, el Servei Catala de Salut (CatSalut) inició una prueba piloto para implantar un sistema de compra con base poblacional –también conocido como prueba piloto de financiación per cápita– en 5 áreas de Cataluña13, con el objetivo de superar los problemas generados por el sistema de compra vigente4,7. En este sistema de salud, caracterizado por la separación de las funciones de financiación y provisión, y con diversidad en la titularidad de los proveedores, la compra y la evaluación siempre se habían realizado por línea de servicios –cápita para la atención primaria y pago por actividad para la especializada–. Por tanto, cualquier mejora de la capacidad resolutiva de la atención primaria repercutía negativamente en los ingresos económicos del hospital de referencia14.
En la prueba piloto, el CatSalut compra al conjunto de proveedores del territorio una cartera de servicios de salud para una población definida geográficamente13 a cambio de una asignación per cápita conjunta ajustada por variables de necesidad. La cápita de cada territorio se calculó ajustando el gasto en salud por persona de Cataluña por dos factores: el gasto farmacéutico y los costes de hospitalización de pacientes agudos según su complejidad, ponderados por edad y sexo14. Para disminuir el riesgo de la asignación capitativa, se adoptó una fórmula de riesgo compartido entre el comprador y la red de proveedores para el gasto en farmacia, transporte y atención hospitalaria fuera del territorio (alta tecnología). De esta forma, el conjunto de proveedores se responsabilizaba mancomunadamente de un porcentaje de las desviaciones del gasto en estas partidas. Uno de los objetivos del nuevo sistema era promover el desarrollo de alianzas entre proveedores del territorio para la mejora de la coordinación asistencial14.
La experiencia, que había generado muchas expectativas4,14-16 y fue considerada como experiencia innovadora en política de salud por el Observatorio Europeo de Salud17, concluyó en el año 2005. Con el objetivo de valorar la extensión de este sistema de compra al resto de Cataluña, el comprador encargó la evaluación de la prueba en tres vertientes: a) económica; b) cuantitativa con indicadores de los servicios de salud, y c) cualitativa desde la perspectiva de los actores14,18. El objetivo de este artículo es analizar los resultados de la evaluación cualitativa en relación con el impacto del sistema de compra capitativo en la coordinación asistencial en los territorios piloto.
MétodosDiseño del estudioSe realizó un estudio cualitativo, descriptivo, de carácter exploratorio mediante el análisis documental y entrevistas individuales. El trabajo de campo tuvo lugar entre diciembre de 2005 y septiembre de 2006.
Área de estudioLa investigación se realizó en las 5 áreas de Cataluña que participaron en la prueba: Osona, Cerdanya, Baix Emporda, Alt Maresme-Selva Marítima y Altebrat19. Los territorios se diferencian en el tamaño de población y número de proveedores con diferente titularidad: 2 áreas con un proveedor mayoritario (casi monopolio) y la mayoría con proveedores multiterritorio (gestionan centros en otros territorios de Cataluña) (tabla 1).
Entidades proveedoras y población de las zonas de evaluación capitativaa
| Zonas | N.° de entidades proveedoras participantes | N.° de entidadesb multiterritorio | Titularidad de la provisión | Poblaciónc |
| Osona | 8 | 1 | Multiplicidad | 138.400 |
| Altebrat | 2 | 2 | Sólo entidades multiterritorio | 34.081 |
| Maresme/Selva | 2 | 1 | Diferentes para AE y AP | 176.429 |
| Cerdanya | 1 | Monopolio | 12.938 | |
| Baix Emporda | 2 | 1 | Casi monopolio | 107.238 |
AE: atención especializada; AP: atención primaria.
Se realizó un muestreo teórico de documentos e informantes20. Es decir, se recogieron los documentos que podían proporcionar información sobre los cambios estratégicos y organizativos para mejorar la coordinación asistencial a partir de la introducción de la prueba (tabla 2). Para la selección de informantes se definieron perfiles con discursos diferentes con y sin contacto directo con la prueba (tabla 3): a)directivos de los proveedores (territoriales y multiterritorio de nivel central, regional y local); b) profesionales de la salud, y c) directivos del comprador (servicios centrales y regionales). Debido al desconocimiento de la prueba de los informantes que no habían estado en contacto, se limitó la muestra a los que hubieran tenido contacto. Se buscó un enlace en cada región que identificó los informantes según los perfiles definidos.
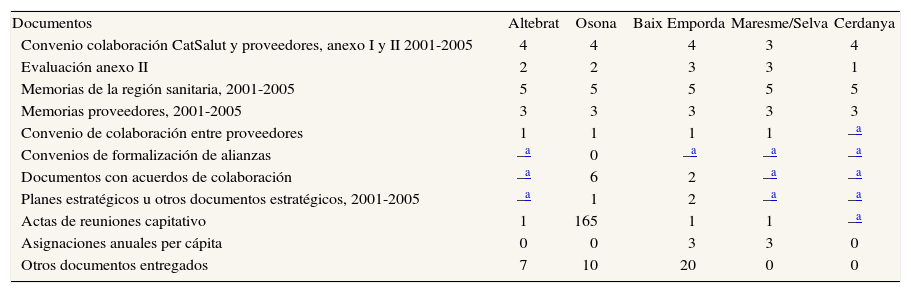
Muestra de documentos analizados según las zonas de evaluación capitativa
| Documentos | Altebrat | Osona | Baix Emporda | Maresme/Selva | Cerdanya |
| Convenio colaboración CatSalut y proveedores, anexo I y II 2001-2005 | 4 | 4 | 4 | 3 | 4 |
| Evaluación anexo II | 2 | 2 | 3 | 3 | 1 |
| Memorias de la región sanitaria, 2001-2005 | 5 | 5 | 5 | 5 | 5 |
| Memorias proveedores, 2001-2005 | 3 | 3 | 3 | 3 | 3 |
| Convenio de colaboración entre proveedores | 1 | 1 | 1 | 1 | –a |
| Convenios de formalización de alianzas | –a | 0 | –a | –a | –a |
| Documentos con acuerdos de colaboración | –a | 6 | 2 | –a | –a |
| Planes estratégicos u otros documentos estratégicos, 2001-2005 | –a | 1 | 2 | –a | –a |
| Actas de reuniones capitativo | 1 | 165 | 1 | 1 | –a |
| Asignaciones anuales per cápita | 0 | 0 | 3 | 3 | 0 |
| Otros documentos entregados | 7 | 10 | 20 | 0 | 0 |
Composición de la muestra de informantes según las zonas de evaluación capitativa
| Tipo de informante | Altebrat | Baix Emporda | Cerdanya | Maresme/Selva | Osona | Nivel central | Total |
| Directivos proveedores: | |||||||
| Territorial | – | 2 | 2 | 1 | 6 | 11 | |
| Multiterritorioa | |||||||
| Central | 4 | 4 | |||||
| Regional | 1 | 1 | 1 | 1 | 1 | 5 | |
| Territorio | 3 | – | – | 1 | 2 | 6 | |
| Directivos comprador | |||||||
| Central | 4 | 4 | |||||
| Regiones sanitarias | 1 | 2b | 1c | 3b | 1c | 5 | |
| Profesionales | 3 | 4 | 3 | 3 | 3 | 16 |
Se utilizó el análisis de documentos21 para buscar información sobre los procesos desarrollados en los territorios piloto para mejorar la coordinación asistencial. Se realizaron entrevistas individuales semiestructuradas, con guía21, para obtener las perspectivas y opiniones de los entrevistados sobre los cambios en la coordinación asistencial en sus territorios. Se elaboró una guía de entrevista con una parte común y otra específica, según el grupo de informante. Las entrevistas, de 60-90 min de duración, se grabaron y transcribieron textualmente.
Análisis de la información y calidad de los datosSe realizó un análisis narrativo del contenido de la información, con la ayuda del programa informático Atlasti. Los datos procedentes de las entrevistas se segmentaron por grupo de informantes y temas, y la información documental por áreas y temas. Se generaron las categorías de análisis de forma mixta, a partir de las guías de entrevista y las emergentes de los datos (tabla 4). En este artículo sólo se analizan las categorías relativas a la coordinación asistencial. Para asegurar la calidad de los datos, se trianguló la información comparando diversas fuentes de información, técnicas y grupos de informantes. En el análisis han participado tres analistas con formación diferente y un buen conocimiento del contexto.
Categorías de análisis
| Categorías de análisis | Subcategorías de análisis |
| Alianzas introducidas en las zonas de evaluación capitativas | Alianzas entre los proveedores del territorio |
| Opiniones sobre la implementación de alianzas | |
| Instrumento de la prueba: convenio conjunto proveedores y comprador | |
| Cambios introducidos en los proveedores del territorio | Dimensión estratégica |
| Estructura organizativa | |
| Mecanismos de coordinación entre proveedores | |
| Seguimiento de la prueba | |
| Gestión mancomunada del riesgo | |
| Coordinación asistencial | |
| Conocimiento y difusión de la prueba | Objetivos de la prueba |
| Fórmula de asignación | |
| Estrategias globales de la prueba | |
| Opiniones de los actores clave | Prueba piloto en general |
| Contribuciones de la prueba | |
| Dificultades en el desarrollo metodológico | |
| Objetivos de la prueba piloto | |
| Facilitadores de la evolución de la prueba piloto | |
| Dificultadores de la evolución de la prueba | |
| Elementos de la prueba | |
| Criterios de elección de los territorios | |
| Fórmula de cálculo de la cápita | |
| Gestión del riesgo | |
| Objetivos marcados por el comprador | |
| Sistema de facturación | |
| Colaboración en el territorio | |
| Facilitadores y obstaculizadores de la colaboración en general | |
| Con proveedores con presencia en diferentes territorios | |
| Papel del comprador | |
| Factores que facilitan y dificultan la eficacia de la implantación | |
| Cambios propuestos | Alianzas en los territorios |
| Objetivos marcados por el comprador | |
| Fórmula de cálculo de la cápita | |
| Gestión del riesgo | |
| Papel del comprador |
Los proveedores y el comprador coinciden en que la prueba piloto dirigió la atención de los proveedores hacia la población del territorio «cambio de visión de la demanda, a visión de cobertura de población» (proveedor). Los proveedores percibían el nuevo sistema como un instrumento para compartir objetivos y desarrollar una visión conjunta del territorio favoreciendo la coordinación («ha inducido una dinámica de relación, una dinámica de visión conjunta y una dinámica de compartir cosas» [proveedor]) y la comunicación entre proveedores («los proveedores públicos de la comarca nos sentamos en la misma mesa y hablamos de los problemas que tenemos, de lo que podemos hacer juntos y de cómo podemos funcionar mejor» [directivo de proveedor]). Consideran, en general, que la colaboración durante la prueba ha sido buena; no obstante, excepto en un territorio, los cambios introducidos para mejorar la coordinación asistencial han sido escasos.
Alianzas introducidas en los territorios pilotoEn el análisis de documentos y entrevistas individuales se encontró la formalización de una única alianza estratégica en un territorio. Los proveedores optaron por la integración virtual en una entidad sin personalidad jurídica propia ni capacidad ejecutiva, mediante convenio conjunto. Se creó, a partir de la experiencia previa de colaboración, una asociación de interés económico para la gestión conjunta de actividades no sanitarias. La propuesta de creación de una empresa conjunta de gestión en otro de los territorios con 2 proveedores multiterritorio se frustró, según los informantes, por la falta de interés del otro proveedor. Las demás zonas piloto sólo elaboraron un convenio de colaboración conjunto que establecía la voluntad de colaborar y lograr los objetivos de la compra.
La decisión sobre la formación de alianzas estratégicas en los territorios correspondió a los proveedores, según el comprador, para no perjudicar a los proveedores minoritarios: «era decisión de los propios proveedores en un mismo territorio que adoptaran una personalidad jurídica (…) porque claro, si de entrada impones una personalidad jurídica, aquí entran en mayoría, ¿y quién tiene la mayoría, eh? (…). El criterio fue que no tuviesen personalidad jurídica, lo que permitía el derecho de veto a los pequeños…» (comprador). En el discurso de los proveedores no se identifica una voluntad clara de formalizar alianzas estratégicas en el territorio, sino que emergen barreras a su posible formación: la voluntad de no perder la identidad como entidades; la personalidad jurídica de un proveedor presente en la mayoría de territorios, que según la mayoría de informantes no permitía establecer vínculos de colaboración profundos («como tal, la Administración pública no tenía capacidad para formar parte de un ente, o sea, un problema básicamente jurídico» [proveedor]), y la falta de interés por parte del casi monopolio y de los directivos centrales de los proveedores multiterritorio para cerrar alianzas locales («que las alianzas se puedan hacer en un ámbito territorial, es muy difícil llevarlo a término si no hay una voluntad clara de hacer… un compromiso de XXX de dar… de participar en esta prueba dando autonomía a sus centros en el territorio»).
Objetivos y estrategias compartidasSólo en el territorio en que se estableció la alianza, los proveedores desarrollaron un conjunto de objetivos y estrategias comunes. Se elaboró una misión, unos valores y una visión conjunta, y se establecieron líneas de acción comunes, coordinadas por comisiones específicas en coordinación, desarrollo de asistencia, continuo asistencial, sistema de información, población y presupuesto.
Cambios en la estructura organizativaEn 2 territorios se identificaron propuestas de cambio en la estructura organizativa de la red de proveedores. Una se implemento y otra está todavía en fase de planificación. Para gestionar la alianza territorial se creó un Consejo director (órgano de toma de decisiones constituido por un representante de cada entidad) y una Comisión permanente (órgano que tiene la función de analizar las posibles estrategias y acciones, constituido por representantes de los niveles asistenciales). Además se introdujo la figura del coordinador de la alianza. En el otro territorio se está planificando la creación de una dirección asistencial común para los proveedores territoriales.
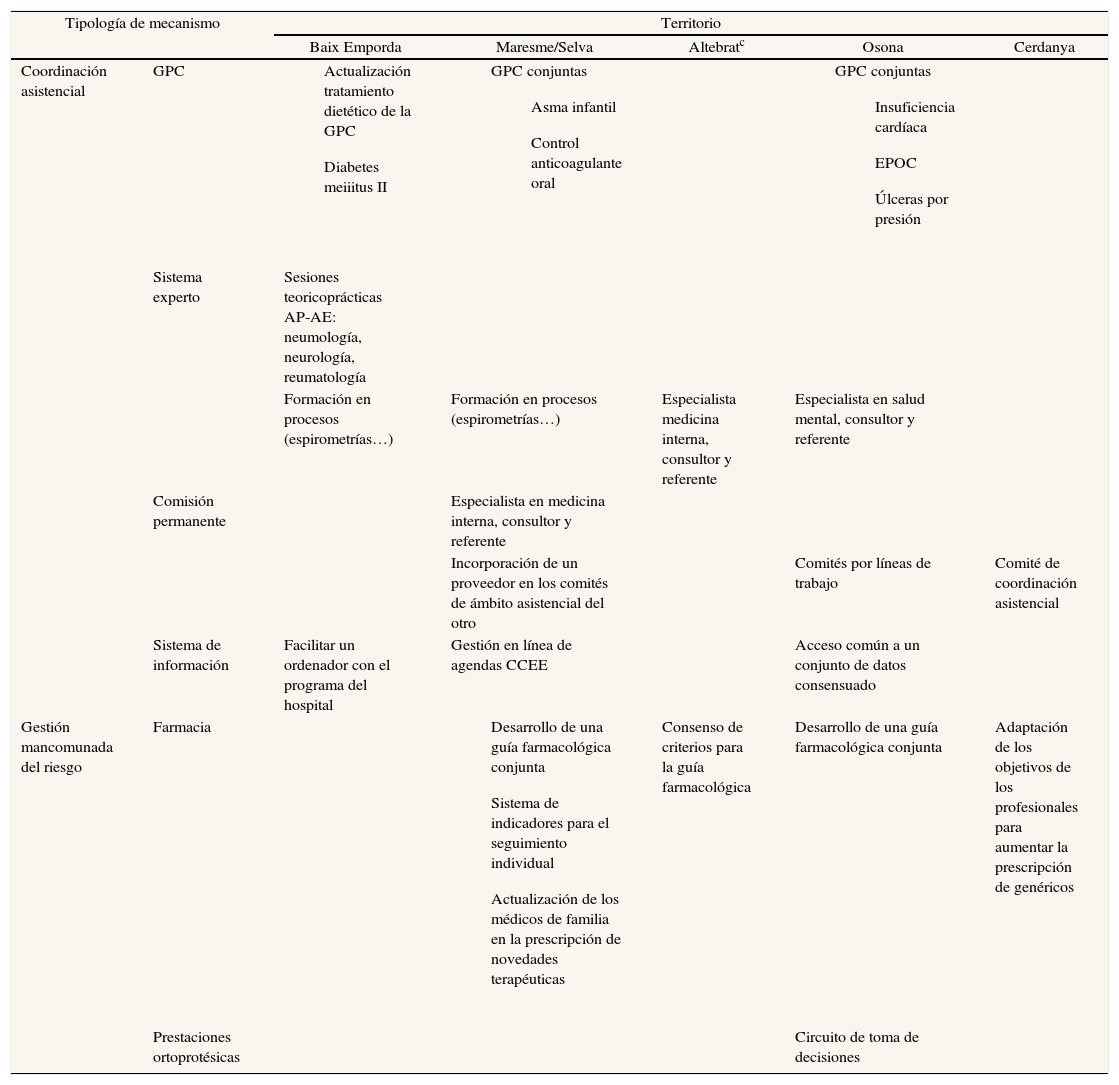
Mecanismos compartidos de coordinación asistencialLa implementación de mecanismos de coordinación asistencial fue limitada y variable entre los distintos territorios. Se diseñaron principalmente mecanismos para el seguimiento y la gestión del riesgo del presupuesto de farmacia (tabla 5).
Mecanismos de coordinación introducidos durante la prueba según la zona territorial, identificados por los informantes y la revisión de documentos
| Tipología de mecanismo | Territorio | |||||
| Baix Emporda | Maresme/Selva | Altebratc | Osona | Cerdanya | ||
| Coordinación asistencial | GPC |
|
|
| ||
| Sistema experto | Sesiones teoricoprácticas AP-AE: neumología, neurología, reumatología | |||||
| Formación en procesos (espirometrías…) | Formación en procesos (espirometrías…) | Especialista medicina interna, consultor y referente | Especialista en salud mental, consultor y referente | |||
| Comisión permanente | Especialista en medicina interna, consultor y referente | |||||
| Incorporación de un proveedor en los comités de ámbito asistencial del otro | Comités por líneas de trabajo | Comité de coordinación asistencial | ||||
| Sistema de información | Facilitar un ordenador con el programa del hospital | Gestión en línea de agendas CCEE | Acceso común a un conjunto de datos consensuado | |||
| Gestión mancomunada del riesgo | Farmacia |
| Consenso de criterios para la guía farmacológica | Desarrollo de una guía farmacológica conjunta | Adaptación de los objetivos de los profesionales para aumentar la prescripción de genéricos | |
| Prestaciones ortoprotésicas | Circuito de toma de decisiones | |||||
AE: atención especializada; AP: atención primaria; CCEE: consultas externas; EPOC: enfermedad pulmonar obstructiva crónica; GPC: guías de práctica clínica.
La mayoría de los instrumentos para la coordinación asistencial ya existían antes de la implementación de la prueba o se habían introducido como consecuencia de programas ajenos a la prueba. En este sentido, algunos proveedores cuestionaban la influencia de la prueba piloto sobre los cambios en los territorios y señalaban que la prueba no había alterado la dinámica establecida entre los proveedores del territorio («el sistema de financiación no ha entorpecido que estas relaciones puedan tirar adelante y pudiéramos hacer cosas… ¿Si las ha generado? Yo te diría que no, si soy sincero» [proveedor]). A partir de la prueba principalmente intercambiaron, o pusieron a disposición de los otros, los instrumentos que habían desarrollado individualmente con anterioridad a ésta –intercambio de guías de práctica clínica, acceso a la información clínica del paciente a otros niveles asistenciales y abrir las sesiones clínicas a los otros proveedores– (tabla 5). Además, algunos proveedores señalaron que ni el intercambio de instrumentos ni la elaboración conjunta implicaba su utilización por las otras entidades («las guías de práctica clínica han quedado sobre el papel» [proveedor]; «allí disponen de la conexión para poder hacer esta programación directa, y no se está utilizando» [proveedor]).
No obstante, algunos informantes de los proveedores destacan el avance en la comunicación mutua, aunque no se haya concretado en mecanismos específicos.
Factores que dificultan la colaboración y la coordinación asistencialAunque los informantes consideran que la colaboración fue buena, de su discurso emergen numerosas barreras. El proveedor y el comprador coinciden en destacar como dificultadores de la colaboración entre proveedores, en general, los límites jurídicos de algunos proveedores con escasa autonomía de gestión territorial y el conocimiento limitado de la prueba por parte de los profesionales asistenciales. Además, algunos proveedores señalaron la influencia de los políticos locales, miembros de los órganos de gobierno de los proveedores, en decisiones relevantes para la mejora de la colaboración («he visto que los alcaldes tienen secuestrados a los consejos comarcales… Como ellos [los consejos comarcales] forman parte del Consejo de administración y de los órganos de decisión del propio xxx [proveedor], he visto que no se han atrevido a tomar decisiones en clave capitativa para no molestar o enfadar a los representantes municipales» [proveedor]).
En los territorios con casi monopolios y proveedores multiterritorio, los proveedores identifican algunas dificultades adicionales para la colaboración: la falta de interés del proveedor mayoritario, según informantes del proveedor minoritario, junto con el miedo del minoritario a ser absorbido por el proveedor mayoritario («hubo miedo de ser absorbidos por el hospital. Teníamos que coordinarnos con éste, y decían ahora vendrán y nos absorberán» [proveedor]); el temor a perder autonomía, que en un territorio se fundamentaba en la voluntad manifiesta del proveedor multiterritorio de gestionar toda la provisión («había manifestado [el proveedor multiterritorio] en periódicos y reuniones la voluntad de gestionar toda la atención sanitaria a través del capitativo… Nos sentíamos amenazados… Quisimos colaborar, pero hasta un punto» [proveedor]), y escaso apoyo de los niveles centrales a los directivos territoriales en los proveedores multiterritorio («teníamos una dificultad importante porque la dirección no se implicaba. Es más, no sólo no se implicaba sino que nos decía que no hiciéramos nada del capitativo» [proveedor]).
En cambio, las principales barreras para implantar mecanismos de coordinación en las entidades, según algunos proveedores, se referían a la dificultad para adaptar los instrumentos de las otras entidades (como el sistema de información), considerar insuficiente el tiempo de que se había dispuesto para su implantación, así como la incertidumbre sobre el futuro de la prueba («no todos vemos que no tendrá marcha atrás, pero nos lo tienen que decir… Faltaría que nos dijeran: no, escucha, esto irá así, el sistema de financiación está claro» [proveedor]).
DiscusiónEl sistema de compra con base poblacional se introdujo para incentivar la cooperación y la integración asistencial de la red de proveedores del territorio19 y superar la segmentación de la atención generada por un sistema de compra de servicios de salud con incentivos y objetivos contrapuestos a la coordinación4,7. En este sentido, el comprador y los proveedores contemplan el nuevo sistema de compra como un estímulo al diálogo, la colaboración y la coordinación. Sin embargo, los resultados muestran escasos cambios, generados por la prueba, que puedan influir positivamente en la coordinación asistencial y, por tanto, no se confirman las expectativas sobre la prueba4,14.
En un único territorio se produjo algún avance en el proceso de integración asistencial, una alianza virtual con objetivos comunes, cambios organizativos y mecanismos de coordinación. Pero, ¿por qué los proveedores de este territorio se comportaron de forma distinta? Las dificultades identificadas por los informantes para la conformación de alianzas –miedo a perder la identidad, la personalidad jurídica y falta de interés–, también presentes en este territorio, no parecen haber sido un obstáculo. La explicación podría encontrarse en la experiencia previa de colaboración y, quizás, en la necesidad de organizarse, cuando el número de entidades presentes es elevado. Precisamente, en los territorios con un casi monopolio, los proveedores minoritarios han criticado la falta de interés del proveedor mayoritario.
Aunque la creación de alianzas era un objetivo explícito de la prueba, el comprador parece haber confiado exclusivamente en la cápita como instrumento incentivador, y haber dado libertad a los proveedores para decidir sobre su constitución. Sin embargo, los resultados parecen señalar el valor de las alianzas como catalizadoras de cambios orientados a la mejora de la coordinación, que señala la bibliografía11,12. Por otra parte, se desarrollaron mecanismos de coordinación conjuntos en las partidas de gasto, donde los proveedores compartían presupuesto y había transferencia real de riesgo. Principalmente para la partida en farmacia que, gestionada de manera eficiente, representaba una fuente de recursos. El resto de mecanismos de coordinación asistencial identificados –guías, sistemas de información, sistema experto–, en general no fueron el resultado de un esfuerzo conjunto, sino que, sobre todo, se intercambiaron los existentes y su uso aparece cuestionado. Aunque se tendría que hacer una evaluación de la aceptación de los profesionales, que aparece cuestionada en otros estudios22,23, la disposición de mecanismos no es suficiente para incidir en la práctica médica que requiere otras estrategias, como el conocimiento y la implicación de los profesionales24. En caso contrario, se corre el riesgo de que los objetivos del sistema de compra –colaboración, coordinación, eficiencia– queden en el discurso de los directivos, como parece mostrar la evaluación25, y no se produzca ninguna mejora real.
De estos resultados se puede deducir que el sistema de compra con base poblacional no ha generado incentivos suficientes para la mejora de la coordinación asistencial, atribuible probablemente a las debilidades metodológicas en el diseño de la cápita y la ejecución de la prueba. Entre las primeras se destaca la asignación fragmentada por entidad4, la presencia de objetivos conjuntos en la compra sin incentivar económicamente, y la exclusión de la cápita y asignación por vía presupuestaria a un proveedor multiterritorio presente en la mayoría de las zonas piloto4. En la ejecución, algunos agentes señalan elementos de la prueba que dificultaban la introducción de cambios para mejorar la coordinación, que implicaban el traspaso de recursos de un nivel a otro26, como por ejemplo la coexistencia de la compra por líneas con la capitativa en los territorios piloto, la financiación por vía presupuestaria del proveedor mayoritario de atención primaria, y la incertidumbre sobre el futuro de la prueba.
En conclusión, los resultados de la evaluación cualitativa de la prueba plantean tres cuestiones sobre las cuales el ente rector del sistema debería reflexionar:
- –
Los beneficios de extender el sistema de compra poblacional a otras zonas, sin corregir los problemas en su diseño e implementación.
- –
El papel de la compra para alcanzar los objetivos de continuidad y coordinación. Aunque el mecanismo de pago sea un instrumento potente para influir en el comportamiento del proveedor, no parece deseable que todo el esfuerzo por promover la coordinación de la atención de una población se concentre en la creación de incentivos económicos.
- –
Finalmente, las barreras a la colaboración inherentes a un sistema de salud con diversidad en la titularidad de la provisión. En este sentido, resulta particularmente grave que la coordinación se obstaculice porque prevalezcan intereses propios de proveedores multiterritorio o casi monopolios escasamente interesados en la colaboración con el resto de proveedores. El ente rector debería desarrollar, además de la compra, políticas efectivas para mejorar la coordinación y ejercer su función reguladora para eliminar las barreras estructurales identificadas en el sistema que dificultan la colaboración.
Estudio financiado por el Servei Catala de la Salut (CatSalut).