El cambio efectivo de la salud mental en España se inició en 1985 con el Informe de la Comisión Ministerial para la Reforma Psiquiátrica, que recomendaba integrar la asistencia psiquiátrica dentro de sistema sanitario general, proveer una atención integral en el entorno del paciente y atender a grupos diagnósticos específicos. El Informe SESPAS 2002 analizó la reforma y recomendó crear una comisión ministerial permanente, diseñar un mapa nacional de servicios sociosanitarios de salud mental, crear una agencia de coordinación y de promoción de la salud mental, y analizar la financiación de los recursos y la investigación. Desde 2004, el Comité Técnico de la Estrategia de Salud Mental impulsó la elaboración de un marco teórico y normativo que desafortunadamente no se siguió de una hoja de ruta para la mejora del sistema. Después de 2011, el impulso inicial se disipó y el Ministerio de Sanidad declinó liderar la transformación del sistema partiendo de la evidencia informada. Actualmente, el modelo de salud mental comunitaria de 1985 sigue vigente con la adición de algunas mejoras derivadas del modelo de la recuperación (Recovery) y en línea con el modelo del equilibrio de la atención (Balance of care). Asimismo, se ha avanzado en el desarrollo de métodos de evaluación de sistemas y de modelación basada en datos. Sin embargo, la brecha entre la atención general y la de salud mental ha vuelto a aumentar y no se ha avanzado en el desarrollo de una nueva estrategia de salud mental en España.
Effective mental health change in Spain started in 1985 with the Report of the Ministerial Commission for the Psychiatric Reform that recommended integrating psychiatric care into the general health system, providing care in the patient's context and for specific diagnoses. The SESPAS 2002 Report carried out an analysis of this reform and recommended the creation of a permanent ministerial commission, the design of a national map of socio-sanitary mental health services, the creation of a coordination and promotion agency for and carrying out a financial analysis of resource provision and research. Since 2004, the Technical Committee for the Mental Health Strategy boosted the elaboration of a theoretical and normative framework that unfortunately did not lead to a road map for the improvement of the system. After 2011, during the financial crisis, the Ministry of Health lost the opportunity to lead a second phase of change of the mental health care, which was evidence-based: no key technical reports were published nor was an action plan based on data developed. Currently, the 1985 community mental health model is still the general framework of mental health care with the addition of aspects related to the recovery model and the balance of care model. Significant progress has been made in developing care systems assessment methods and data-based models that could advance mental health planning. The gap between general health attention and mental health care has increased and the expected reform of the mental health system will not take place in the near future.
- •
El Informe SESPAS 2002 recomendó la creación de una comisión ministerial permanente de técnicos independientes, el establecimiento de un mapa nacional de servicios sociosanitarios, la creación de una agencia de coordinación y de promoción de la salud mental, y la aplicación de análisis de financiación a la asignación de recursos e investigación. Casi dos décadas después de su formulación, estas recomendaciones siguen sin cumplirse, lo cual dificulta el desarrollo de una planificación de salud mental informada por la evidencia en España.
- •
Desde un punto de vista teórico, el modelo comunitario de salud mental ha añadido aspectos de los modelos genéricos de atención (la atención centrada en la persona, la atención basada en valor y el del cuádruple objetivo) y específicos de salud mental (el modelo basado en el equilibrio de atención y el modelo de recuperación). Sin embargo, la reforma del sistema de atención de salud mental se halla en crisis.
- •
Desde un punto de vista práctico, y a pesar de sus carencias, la implementación de la salud mental comunitaria en España muestra aspectos positivos cuando se compara con otros países.
- •
El desarrollo de las técnicas de evaluación asociadas a la planificación informada por la evidencia permite la implementación de nuevos modelos de atención en salud mental. Un ejemplo es el modelo integral de atención metacomunitaria en salud mental compuesto por dominios extraídos del análisis real de áreas sanitarias, a nivel global, utilizando el sistema ESMS/DESDE.
En 2002, el Informe SESPAS1 revisó el modelo de atención de salud mental en España. Este informe de consenso fue elaborado por personas expertas de la Sociedad Española de Epidemiología Psiquiátrica (SEEP), la Sociedad Española de Psiquiatría (SEP) y la Asociación Española de Neuropsiquiatría (AEN), e incluyó algunos/as de los/las autores/as de la reforma psiquiátrica en España. El Informe SESPAS 2002 tuvo en cuenta documentos como la encuesta a los directores de los programas de salud mental de las comunidades autónomas en 1997, los datos recogidos en áreas locales de las comunidades autónomas y su comparación con áreas de referencia en Italia.
En 2010 se actualizó el informe de 2002, basándose en la revisión de la literatura, los informes y los datos de las comunidades autónomas, los planes de salud mental nacionales y autonómicos, los informes europeos relevantes y la discusión reiterada de este conocimiento2. En esa revisión participaron personas expertas en salud pública y evaluación de servicios, economía de la salud y política sanitaria. Posteriormente, la Asociación Científica PSICOST ha continuado la evaluación de la provisión de recursos en varias comunidades autónomas (v. Salinas et al. en este número), de aspectos específicos del sistema de atención y del impacto de la crisis financiera sobre el sistema de salud mental en España3.
En la primera sección de este artículo efectuamos una revisión del modelo de salud mental en España, especialmente después de 2002, y en la segunda analizamos el posible camino a seguir para la elaboración de modelos híbridos basados en el conocimiento experto y los datos.
Evolución del sistema de salud mental después de 2002El Informe SESPAS 2002 y el panel de personas expertas en 20102 analizaron la evolución del modelo de atención de salud mental en España. En el desarrollo de este influyeron los movimientos reformistas europeos, la antipsiquiatría, los procesos de desinstitucionalización (Italia e Inglaterra) y la difícil, pero productiva, coexistencia de los modelos formulados desde la psiquiatría social y la psiquiatría biológica.
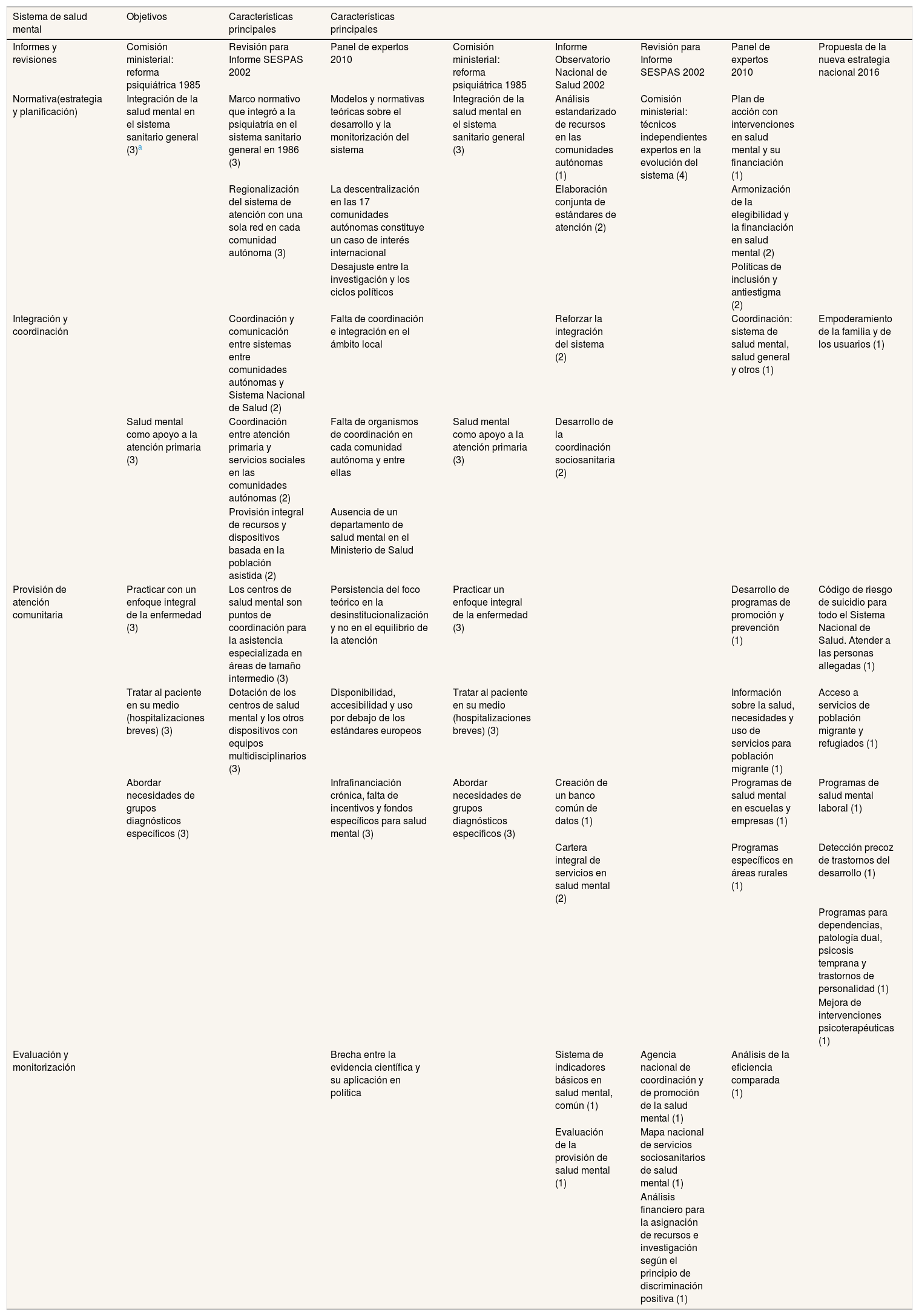
El gran cambio en la atención psiquiátrica en España se gestó en el Informe de la Comisión Ministerial para la Reforma Psiquiátrica de 1985 (tabla 1), que fundamentó la Ley General de Sanidad de 1986 cuyos principios pioneros fueron retomados por la Organización Mundial de la Salud en 20164. Esta ley propuso un modelo de atención universal, integral, equitativo, de base poblacional y enfocado en la promoción y la prevención de salud. Para la salud mental, la ley planteó un sistema de atención comunitaria, contemplando la necesidad de estructuras intermedias para una asistencia integral coordinada con los servicios sociales. El informe del Observatorio del Sistema Nacional de Salud resultó esencial para el análisis del desarrollo del sistema de salud mental en España, describiendo el modelo de salud mental desde la perspectiva de los tomadores de decisiones en el ministerio y en las comunidades autónomas5 (tabla 1).
Características y recomendaciones sobre el modelo de atención a la salud mental en España
| Sistema de salud mental | Objetivos | Características principales | Características principales | |||||
|---|---|---|---|---|---|---|---|---|
| Informes y revisiones | Comisión ministerial: reforma psiquiátrica 1985 | Revisión para Informe SESPAS 2002 | Panel de expertos 2010 | Comisión ministerial: reforma psiquiátrica 1985 | Informe Observatorio Nacional de Salud 2002 | Revisión para Informe SESPAS 2002 | Panel de expertos 2010 | Propuesta de la nueva estrategia nacional 2016 |
| Normativa(estrategia y planificación) | Integración de la salud mental en el sistema sanitario general (3)a | Marco normativo que integró a la psiquiatría en el sistema sanitario general en 1986 (3) | Modelos y normativas teóricas sobre el desarrollo y la monitorización del sistema | Integración de la salud mental en el sistema sanitario general (3) | Análisis estandarizado de recursos en las comunidades autónomas (1) | Comisión ministerial: técnicos independientes expertos en la evolución del sistema (4) | Plan de acción con intervenciones en salud mental y su financiación (1) | |
| Regionalización del sistema de atención con una sola red en cada comunidad autónoma (3) | La descentralización en las 17 comunidades autónomas constituye un caso de interés internacional | Elaboración conjunta de estándares de atención (2) | Armonización de la elegibilidad y la financiación en salud mental (2) | |||||
| Desajuste entre la investigación y los ciclos políticos | Políticas de inclusión y antiestigma (2) | |||||||
| Integración y coordinación | Coordinación y comunicación entre sistemas entre comunidades autónomas y Sistema Nacional de Salud (2) | Falta de coordinación e integración en el ámbito local | Reforzar la integración del sistema (2) | Coordinación: sistema de salud mental, salud general y otros (1) | Empoderamiento de la familia y de los usuarios (1) | |||
| Salud mental como apoyo a la atención primaria (3) | Coordinación entre atención primaria y servicios sociales en las comunidades autónomas (2) | Falta de organismos de coordinación en cada comunidad autónoma y entre ellas | Salud mental como apoyo a la atención primaria (3) | Desarrollo de la coordinación sociosanitaria (2) | ||||
| Provisión integral de recursos y dispositivos basada en la población asistida (2) | Ausencia de un departamento de salud mental en el Ministerio de Salud | |||||||
| Provisión de atención comunitaria | Practicar con un enfoque integral de la enfermedad (3) | Los centros de salud mental son puntos de coordinación para la asistencia especializada en áreas de tamaño intermedio (3) | Persistencia del foco teórico en la desinstitucionalización y no en el equilibrio de la atención | Practicar un enfoque integral de la enfermedad (3) | Desarrollo de programas de promoción y prevención (1) | Código de riesgo de suicidio para todo el Sistema Nacional de Salud. Atender a las personas allegadas (1) | ||
| Tratar al paciente en su medio (hospitalizaciones breves) (3) | Dotación de los centros de salud mental y los otros dispositivos con equipos multidisciplinarios (3) | Disponibilidad, accesibilidad y uso por debajo de los estándares europeos | Tratar al paciente en su medio (hospitalizaciones breves) (3) | Información sobre la salud, necesidades y uso de servicios para población migrante (1) | Acceso a servicios de población migrante y refugiados (1) | |||
| Abordar necesidades de grupos diagnósticos específicos (3) | Infrafinanciación crónica, falta de incentivos y fondos específicos para salud mental (3) | Abordar necesidades de grupos diagnósticos específicos (3) | Creación de un banco común de datos (1) | Programas de salud mental en escuelas y empresas (1) | Programas de salud mental laboral (1) | |||
| Cartera integral de servicios en salud mental (2) | Programas específicos en áreas rurales (1) | Detección precoz de trastornos del desarrollo (1) | ||||||
| Programas para dependencias, patología dual, psicosis temprana y trastornos de personalidad (1) | ||||||||
| Mejora de intervenciones psicoterapéuticas (1) | ||||||||
| Evaluación y monitorización | Brecha entre la evidencia científica y su aplicación en política | Sistema de indicadores básicos en salud mental, común (1) | Agencia nacional de coordinación y de promoción de la salud mental (1) | Análisis de la eficiencia comparada (1) | ||||
| Evaluación de la provisión de salud mental (1) | Mapa nacional de servicios sociosanitarios de salud mental (1) | |||||||
| Análisis financiero para la asignación de recursos e investigación según el principio de discriminación positiva (1) |
Las características fundamentales que guiaron el desarrollo del sistema de salud mental español fueron1: 1) la regionalización de la atención; 2) la creación de un sistema comunitario, sectorizado y de base poblacional que apoye a la asistencia primaria mediante una red especializada e integral que permita desplazar el control del sistema local de atención desde los hospitales y centros de salud a centros comunitarios especializados que coordinen el flujo de pacientes a los dispositivos de atención social; 3) la priorización de camas hospitalarias para agudos sobre las camas de estancia prolongada; y 4) la creación de dispositivos residenciales e intermedios en la comunidad integrados por equipos clínicos multidisciplinarios para reemplazar a los neuropsiquiatras del sistema de atención local (tabla 1).
Este informe planteó también una serie de recomendaciones que permiten analizar la evolución del modelo de atención después de 2002.
Creación de una comisión ministerial permanente de técnicos independientes que informase sobre la situación actual y asesorase sobre su desarrollo futuroEn 2004 se creó una comisión ministerial para el desarrollo de la Estrategia Nacional de Salud Mental coordinada desde la Oficina de Calidad del Ministerio de Sanidad. Su propósito era «establecer objetivos generales y específicos, así como recomendaciones que permitan, sin interferir en el campo competencial de las comunidades autónomas, establecer principios generales sobre la forma de desarrollar las intervenciones en el ámbito de la salud mental de manera integral y semejante en el conjunto del Sistema Nacional de Salud»6. Esta comisión coordinó las entidades públicas relacionadas con la salud mental, como la mesa de responsables de las comunidades autónomas y las diferentes agencias y departamentos públicos (Dirección General de Salud Pública, Cartera Básica de Servicios del Sistema Nacional de Salud, Delegación del Gobierno para el Plan Nacional de Drogas, IMSERSO, Observatorio de las Mujeres, Ministerio del Interior, etc.). En el comité técnico participaron también las principales sociedades científicas y profesionales implicadas en la salud mental, así como las entidades nacionales de representación de usuarios y familiares (tabla 2), facilitando una amplia colaboración y consenso, más allá de la Estrategia en Salud Mental del Sistema Nacional de Salud en 20076 y de su ejecución entre 2009 y 20137.
Composición del Comité Técnico de la Estrategia en Salud Mental del Sistema Nacional del Salud
| Asociaciones científicas y profesionales |
| • Asociación Española de Psicología Clínica y Psicopatología (AEPCP) |
| • Asociación Científica PSICOST |
| • Asociación Española de Psiquiatría del Niño y del Adolescente (AEPNYA) |
| • Asociación Española de Neuropsiquiatría (AEN) |
| • Asociación Española de Trabajo Social y Salud (AETSS) |
| • Asociación Nacional de Enfermería de Salud Mental (ANESM) |
| • Federación de Asociaciones de Enfermería Comunitaria y Atención Primaria (FAECAP) |
| • Federación Española de Asociaciones de Psicoterapeutas (FEAP) |
| • Sociedad Española de Medicina Psicosomática (SEMP) |
| • Sociedad Española de Patología Dual (SEPD) |
| • Sociedad Española de Psiquiatría (SEP) |
| • Sociedad Española de Médicos de Atención Primaria (SEMERGEN) |
| • Sociedad Española de Psiquiatría Legal (AEPL) |
| • Sociedad Española para el Estudio de la Ansiedad y el Estrés (SEAS) |
| • Sociedad Española de Medicina Familiar y Comunitaria (SEMFYC) |
| Asociaciones de familiares y usuarios |
| • Confederación Española de Agrupaciones de Familiares y Personas con Enfermedad Mental (FEAFES) |
| • Fundación Mundo Bipolar |
El Ministerio de Sanidad creó una plataforma eRoom que incluía las guías y las recomendaciones de las comunidades autónomas y los informes técnicos de diferentes paneles de expertos (Comité de Seguimiento y Evaluación, Grupo de difusión de la Estrategia y formación a profesionales, etc.). Entre los documentos iniciales destacan los informes del Observatorio de Salud Mental de la AEN, el Documento técnico sobre la situación de la atención de la salud mental en España: SEEP-20058, el informe de la SEP sobre indicadores de salud mental en España9 y el de PSICOST con los mapas de salud mental de ocho comunidades autónomas10. Sin embargo, después de la revisión del plan en 2011, el empuje de la comisión y de los grupos de trabajo decayó significativamente. El Informe de Situación de Salud Mental realizado por la Comisión de trabajo sobre transversalidad y continuidad asistencial en salud mental en 201411 no propuso ningún plan de acción y se limitó a sugerir reformas basadas en encuestas a personas expertas, retrotrayendo 10 años el impulso y la actividad de la Comisión.
En abril de 2016, el Pleno del Consejo Interterritorial del Sistema Nacional de Salud rechazó la posibilidad de renovar la Estrategia de Salud Mental por no existir un análisis real y completo de la situación, por no identificar las necesidades y por fijar objetivos poco coherentes. Además, algunas comunidades autónomas ya habían desarrollado planes integrales que actualizaban la estrategia de 2007. Entre los objetivos para una futura estrategia nacional constaba una mayor participación de las personas usuarias y de sus familias, el diseño de planes de atención personalizada y el «desarrollo del modelo de atención integral», objetivo ya formulado en el Informe de la Comisión Ministerial para la Reforma Psiquiátrica de 1985.
Establecimiento de un mapa nacional de servicios sociales y sanitarios de salud mentalLa evaluación del sistema de provisión de servicios es una demanda constante en todos los planes y estrategias planteados en España. El Informe SESPAS 2002 publicó los primeros datos comparativos de la provisión de servicios en pequeñas áreas sanitarias mediante el uso del sistema de clasificación de servicios ESMS/DESDE (European Service Mapping Schedule/Description and Evaluation of Services and Directories). Este sistema se ha utilizado desde entonces para la elaboración de atlas de salud mental en Cataluña y el País Vasco. Existen otros sistemas estandarizados de evaluación de servicios, como el WHO Assessment Instrument for Mental Health Systems (WHO-AIMS), el Mental Health Country Profile (MHCP), el Adult Service Mapping Exercise (ASME), el Mental Health Policy Template, el Mental Health Services Deinstitutionalisation Measure (MENDit) que se centra en la evaluación de la atención residencial, y la herramienta de la Organización Mundial de la Salud para el control de calidad y de las condiciones de los derechos humanos en instalaciones de salud mental, que fue utilizada para la evaluación del sistema de atención en Asturias en 2010.
La información espacial sobre la provisión de recursos de salud mental, exceptuando los estudios de PSICOST y de Asturias, es muy escasa. El atlas de variación de la práctica médica en España no aporta datos comparables sobre la evolución de la disponibilidad de recursos asistenciales para la salud mental12 ni de su utilización geográfica. El último informe HiT del Observatorio de Salud Europeo13 constata la falta de registro de datos e informes oficiales sobre la situación de la salud mental en España desde 2012, y el informe de la Organización para la Cooperación y el Desarrollo Económico de 2017 no mencionó el sistema de salud mental en nuestro país14.
Creación de una agencia de coordinación y de promoción de la salud mental de ámbito nacional, con una organización y una finalidad inspiradas en agencias similaresPara ser eficiente, el modelo altamente descentralizado español requiere organismos de evaluación, monitorización y coordinación. Esta recomendación promovía el desarrollo de agencias de coordinación y de promoción de la salud mental inspiradas en el National Institute of Mental Health de los Estados Unidos y en las comisiones nacionales de salud mental de Canadá y Australia, entre otras. La Ley de Cohesión y Calidad del Sistema Nacional de Salud de 2003 planteó la creación del Observatorio del Sistema Nacional de Salud, que debía proporcionar «un análisis permanente del Sistema Nacional de Salud en su conjunto, mediante estudios comparados de los servicios de salud de las comunidades autónomas en el ámbito de la organización, provisión de los servicios, gestión sanitaria y resultados». La inoperancia del Observatorio y la falta de información actualizada sobre el sistema de provisión son unos de los grandes problemas de nuestro sistema de salud.
El éxito del programa nacional de trasplantes señala hasta qué punto un programa nacional de estas características puede ser efectivo. En salud mental, el enorme esfuerzo realizado entre 2004 y 2011 por la red de organizaciones señaladas en la tabla 2 se concretó en informes técnicos enmarcados en la estrategia nacional, y creó una base de conocimiento y una red de expertos/as y organizaciones que podía haber dado paso a una planificación informada por la evidencia. Desafortunadamente, muchos de los documentos no fueron publicados y el Ministerio perdió una oportunidad única de liderar el segundo gran cambio de nuestro sistema de salud mental. En definitiva, la recomendación del Informe SESPAS 2002 no se ha llegado a materializar.
Aplicación de análisis de financiación a la asignación de recursos e investigación siguiendo el principio de discriminación positivaEsta recomendación fue objeto del análisis efectuado por el panel de personas expertas en 20102. Este estudio señaló la brecha existente entre el gasto relativo en salud mental y su carga en años de vida ajustados por discapacidad, que es un problema en todo el mundo15. Esta brecha no se ha reducido en los últimos 10 años. La hoja de ruta europea sobre salud mental del proyecto ROAMER (Roadmap for Mental Health Research in Europe) señaló un desfase similar en la investigación en salud mental con respecto a otras áreas de salud y recomendó aumentar los recursos16. Un factor relevante es la relación entre el desarrollo del sistema de salud mental y los ciclos políticos nacionales, y las grandes diferencias existentes en el desarrollo del sistema de salud mental y de las herramientas para su evaluación entre las comunidades autónomas.
Otra fuente clave de información son los estudios de financiación de la enfermedad. Sin embargo, los informes sobre el sistema de financiación de la salud mental en España son escasos y las metodologías no son homogéneas. Un ejemplo es la enorme variación en las estimaciones de la proporción del gasto sanitario en salud mental entre las comunidades autónomas17. En los últimos 20 años, diversos grupos de investigación han intentado homogeneizar el análisis de la financiación a la salud mental en Europa: MHEEN (Mental Health Economics European Network) y REFINEMENT (REsearch on FINancing systems’ Effect on the quality of MENTal health care).
El análisis de los sistemas de financiación hubiera aportado una información muy relevante sobre los efectos de la crisis financiera en el sistema de salud mental. Esto es importante para entender la resiliencia del sistema frente a los cambios, la relevancia de los factores de contexto como la cohesión social, el impacto de los flujos migratorios, el paro estructural o las prioridades políticas. Los resultados preliminares del estudio IMPACT-A (Determinantes socioeconómicos de la salud en Andalucía: estudio comparado del impacto de la crisis económica en la salud de los andaluces)18 y sobre la evolución de la provisión de servicios de salud en varias comunidades autónomas en 2010-2018 (en curso) apuntan a que el impacto de la crisis sobre la financiación y la provisión de servicios no ha sido homogéneo. En Andalucía se ha traducido en un mayor uso de servicios de atención primaria, urgencias, ingresos hospitalarios y especializados por parte de las mujeres, las personas de edad avanzada y los/las jóvenes con menores ingresos19. Además, se han identificado tres áreas de acción prioritaria: la salud mental de las personas jóvenes y de las mujeres en situación de desempleo, las necesidades no cubiertas y el progresivo deterioro del sistema público de salud andaluz20. El estudio REFINEMENT evaluó la provisión y el uso de recursos en Gerona al inicio de la crisis financiera21. Este análisis influyó en el mantenimiento de la asignación de recursos para salud mental comunitaria en dicha área sanitaria en un periodo de reducción presupuestaria.
A pesar de su importancia, la cuarta recomendación del Informe SESPAS 2002 tampoco se ha cumplido. El análisis de la financiación y la asignación de recursos basada en la evidencia informada es otra gran asignatura pendiente en la política de salud mental.
Perspectivas actuales sobre el modelo integral de atención en salud mentalA pesar de las dificultades señaladas, la comparación del sistema de atención a la salud mental español con el de otros países resulta favorable para España. Nuestro sistema cuenta con menos recursos que otros países europeos, pero está más integrado y ha cumplido los objetivos formulados en la reforma de 1985. El sistema apoya a la asistencia primaria, tiene una base poblacional, está sectorizado y dispone de una asistencia especializada coordinada con pago a profesionales por salario y sin copago. Cabe destacar la labor de algunas comunidades autónomas con planes autonómicos y el uso de herramientas de evaluación y de apoyo a la toma de decisiones (País Vasco y Cataluña), con sistemas de atención considerados como benchmark en Europa22.
La primera década del siglo xxi trajo un considerable avance en los modelos de atención sanitaria, como la atención integral centrada en las personas23, el desarrollo de la atención basada en el valor24,25, la mejora basada en los cuatro objetivos del sistema de salud (población, experiencia del usuario, costes y cuidado al profesional)26 y el modelo de atención basado en evidencia informada27. Además, la salud mental comunitaria evolucionó desde la desinstitucionalización hacia el modelo del equilibrio de atención28 y el de recuperación29. El primero permite diseñar indicadores para medir el equilibrio de los recursos entre la atención hospitalaria y comunitaria, la atención sanitaria y social, y la atención general y específica. El segundo incorpora la atención por pares y pone el foco sobre los aspectos positivos y las fortalezas de la persona enferma. Este plantea la adaptación del plan de tratamiento a las actitudes, los valores, los sentimientos, los objetivos vitales y las habilidades de la persona. El modelo de recuperación está transformando los sistemas de atención en varios países occidentales.
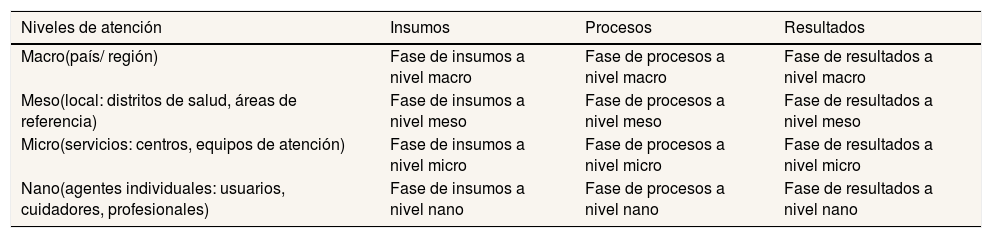
Otra contribución fundamental de la salud mental al estudio de los sistemas sanitarios ha sido el desarrollo de nuevos modelos de evaluación basados en ecosistemas de salud30. La matriz de atención propuesta por Tansella y Thornicroft en 199831 plantea que el proceso de atención (insumos, proceso y resultados) debe considerarse en función de los niveles del ecosistema (micro, meso y macro), generando un marco donde se definen y aplican indicadores cuantitativos y cualitativos. La matriz ha sido modificada con la inclusión del nivel nano (relaciones entre usuarios y profesionales) y la redefinición del nivel micro (servicios individuales) (tabla 3). Esta matriz permite un mejor análisis de los indicadores utilizando modelos basados en el análisis de la complejidad.
Versión modificada de la Matriz de la Salud Mental31 incluyendo los niveles micro y nano
| Niveles de atención | Insumos | Procesos | Resultados |
|---|---|---|---|
| Macro(país/ región) | Fase de insumos a nivel macro | Fase de procesos a nivel macro | Fase de resultados a nivel macro |
| Meso(local: distritos de salud, áreas de referencia) | Fase de insumos a nivel meso | Fase de procesos a nivel meso | Fase de resultados a nivel meso |
| Micro(servicios: centros, equipos de atención) | Fase de insumos a nivel micro | Fase de procesos a nivel micro | Fase de resultados a nivel micro |
| Nano(agentes individuales: usuarios, cuidadores, profesionales) | Fase de insumos a nivel nano | Fase de procesos a nivel nano | Fase de resultados a nivel nano |
El aumento de los datos nacionales y locales sobre disponibilidad, plazas y profesionales (WHO AIMS, ESMS/DESDE, etc.) permite efectuar comparaciones internacionales sobre la provisión de servicios. La revisión del Informe SESPAS 2002 comparó por primera vez los modelos de atención comunitaria en España e Italia. El análisis de Trieste demostró que el área de referencia mundial del modelo comunitario no se había generalizado y seguía siendo una excepción, incluso en Italia32.
El uso de modelación basada en datos para entender y diseñar sistemas sanitarios está ampliamente justificado. La formulación de modelos basados en datos de provisión y utilización de servicios es una alternativa que permite calibrar y monitorizar de forma cuantitativa los sistemas de atención en salud mental y mejorar su análisis. En 2007, nuestro grupo propuso un modelo básico de atención comunitaria en salud mental para estudios de benchmark33. Actualmente, utilizando el sistema ESMS/DESDE34, un consorcio internacional formado por la Universidad Loyola Andalucía, la Asociación Científica PSICOST y la Australian National University está diseñando un modelo integral de atención en salud mental basado en datos para evaluar índices de provisión de atención comunitaria a nivel global.
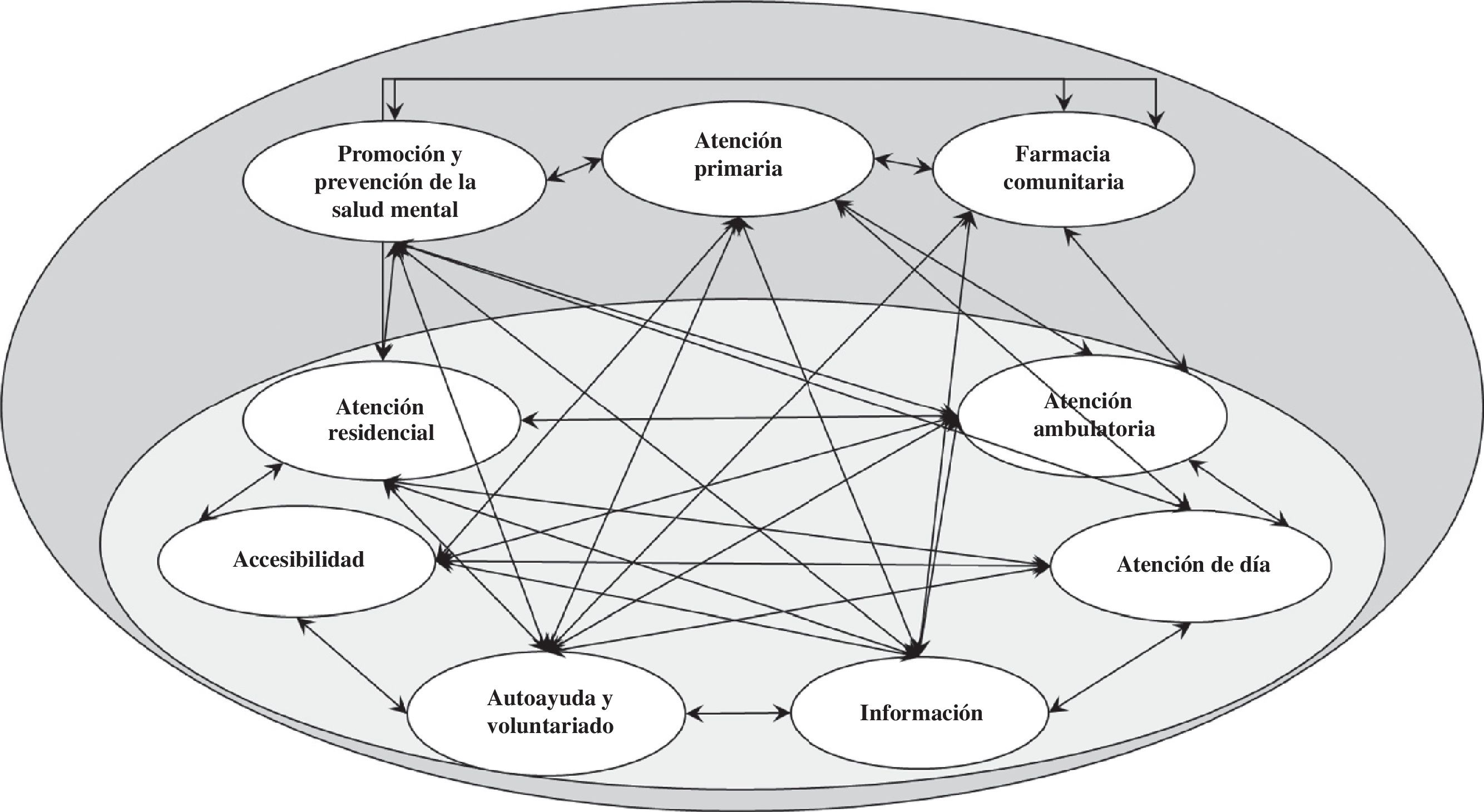
Por otro lado, los modelos causales son aproximaciones formales a la representación del conocimiento35, normalmente utilizando estructuras gráficas. Estas identifican y describen las variables (elementos simples o complejos) necesarias para entender la estructura de un sistema y sus relaciones causales reales (imprescindibles para entender el comportamiento y la evolución de un sistema). Las representaciones pueden utilizar gráficos de árbol o una red bayesiana que identifique las relaciones de causa-efecto entre las variables (constructos, dominios, etc.). La figura 1 muestra un ejemplo de red bayesiana basada en el conocimiento de las personas decisoras expertas en los sistemas de salud mental de Finlandia, el Reino Unido, España y Australia. Finalmente, el sistema de atención a la salud mental forma parte del sistema de atención a la salud, y este se relaciona con el sistema de atención social, empleo y otros sectores. Este tipo de vínculos no pueden ser ignorados, aunque su estudio necesita enfoques radicales como el de la complejidad y la causalidad.
Las redes bayesianas, cuando se dispone de datos, permiten la elaboración de indicadores complejos para la cuantificación del estado de los dominios y constructos en estudio. Especialmente interesante resulta analizar los niveles de provisión de servicios para los distintos tipos de atención, el nivel de atención comunitaria ofrecido por el sistema e identificar los potenciales efectos de las políticas sobre ambos indicadores (fig. 1).
ConclusionesEl modelo básico de salud mental comunitaria, formulado hace más de 40 años, sigue vigente en la actualidad. Desde una perspectiva teórica se han añadido elementos de diversos marcos, como la atención centrada en la persona, la atención basada en valor, el cuádruple objetivo del sistema de salud y aportaciones específicas del área de salud mental, como el equilibrio de atención y el modelo de recuperación. También se ha avanzado de manera considerable en los métodos de evaluación de sistemas de atención. Sin embargo, las recomendaciones del Informe SESPAS 2002 siguen sin cumplirse dos décadas después. La falta de un plan de acción, de un sistema estandarizado de recogida y monitorización de la provisión de servicios y del análisis comparativo de su financiación, constituyen graves carencias de nuestro sistema de atención, y pueden relacionarse con un patrón de consenso cíclico que impide un progreso de atención en salud mental similar al de otras áreas de la medicina. En lugar de una progresión constante, el consenso cíclico se caracteriza por periodos de intenso debate y polémica, seguidos de ciclos planos que llevan otra vez a una situación similar a la del punto de partida. Esta circunstancia ha sido descrita en el estudio de los trastornos mentales y dificulta el sostén de un sistema eficiente. El desarrollo de nuevos modelos de evaluación y monitorización basados en información real y el conocimiento experto pueden contribuir a la ruptura del consenso cíclico y su sustitución por una planificación informada por la evidencia.
Contribuciones de autoríaTodas las personas firmantes han redactado, leído y aprobado el documento.
AgradecimientosLos autores y autora quieren agradecer a las siguientes personas e instituciones su participación en este trabajo de investigación: Álvaro Iruin (Red de Salud Mental de Gipuzkoa, Osakidetza), Carlos Pereira (Red de Salud Mental de Bizkaia, Osakidetza), Cristina Molina (Departament de Salut, Catalunya), Servicio Andaluz de Salud, Asociación Científica PSICOST y Universidad Loyola Andalucía.
FinanciaciónLa investigación desarrollada ha sido financiada por las siguientes administraciones de salud de España: Servicio Andaluz de Salud (Andalucía) (PY18-RE-0022), Departament de Salut (Catalunya), Osakidetza (País Vasco) e Instituto de Salud Carlos III (PI18/01521).
Conflictos de interesesNinguno.