En el contexto de la actual crisis del Estado de bienestar, la salud laboral puede contribuir significativamente a su sostenibilidad, facilitando un trabajo decente y saludable a lo largo de la vida laboral de las personas que trabajan. Para ello, la salud laboral debe afrontar el reto de la promoción de la salud, la prevención y la asistencia de lesiones, enfermedades y, sobre todo, incapacidades, basándose en una mejor coordinación de los servicios de prevención, las mutuas colaboradoras con la seguridad social y el sistema de salud, así como potenciando el liderazgo en prevención de las empresas y la participación activa de las personas que trabajan.
In the context of the current crisis of the Welfare State, occupational health can contribute significantly to its sustainability by facilitating decent and healthy employment throughout the working life. To this end, occupational health must take on the challenge of promoting health, preventing and managing injuries, illnesses and disability, based on better coordination of prevention services, mutual insurance companies, and health services, as well as by empowering the leadership in prevention of companies and the active participation of those who work.
Aunque el Estado del bienestar, hasta ahora, ha podido celebrar su extraordinaria capacidad para transformarse y adaptarse, desde que a partir de los años 1980 se anunciara su final1, la actual crisis junto con la gran recesión ponen en duda de nuevo su sostenibilidad. Los cambios políticos, económicos y tecnológicos están fragmentando la vida laboral de las personas y reduciendo la renta del trabajo para la mayoría de ellas. Como resultado, el Estado reduce sus ingresos, que dependen en gran medida del pleno empleo con salarios dignos y su poder de compra, que asimismo afecta a los beneficios de las empresas, comprometiendo su capacidad para hacer frente adecuadamente a sus compromisos de bienestar de los ciudadanos. Ante esta situación, el Estado puede optar por el endeudamiento para mantener el gasto social, si no incrementa los ingresos, o por los recortes del gasto. En resumen, estamos ante una crisis del Estado del bienestar de carácter estructural, donde las políticas de bienestar social son consideradas como un «lujo» difícil de sostener, y aparece el modelo liberal de Estado del bienestar (los Estados Unidos o el Reino Unido, entre otros) como único modelo posible, incrementando el espacio de la iniciativa privada en servicios y prestaciones básicas del Estado del bienestar, como por ejemplo sanidad o prestaciones sociales2.
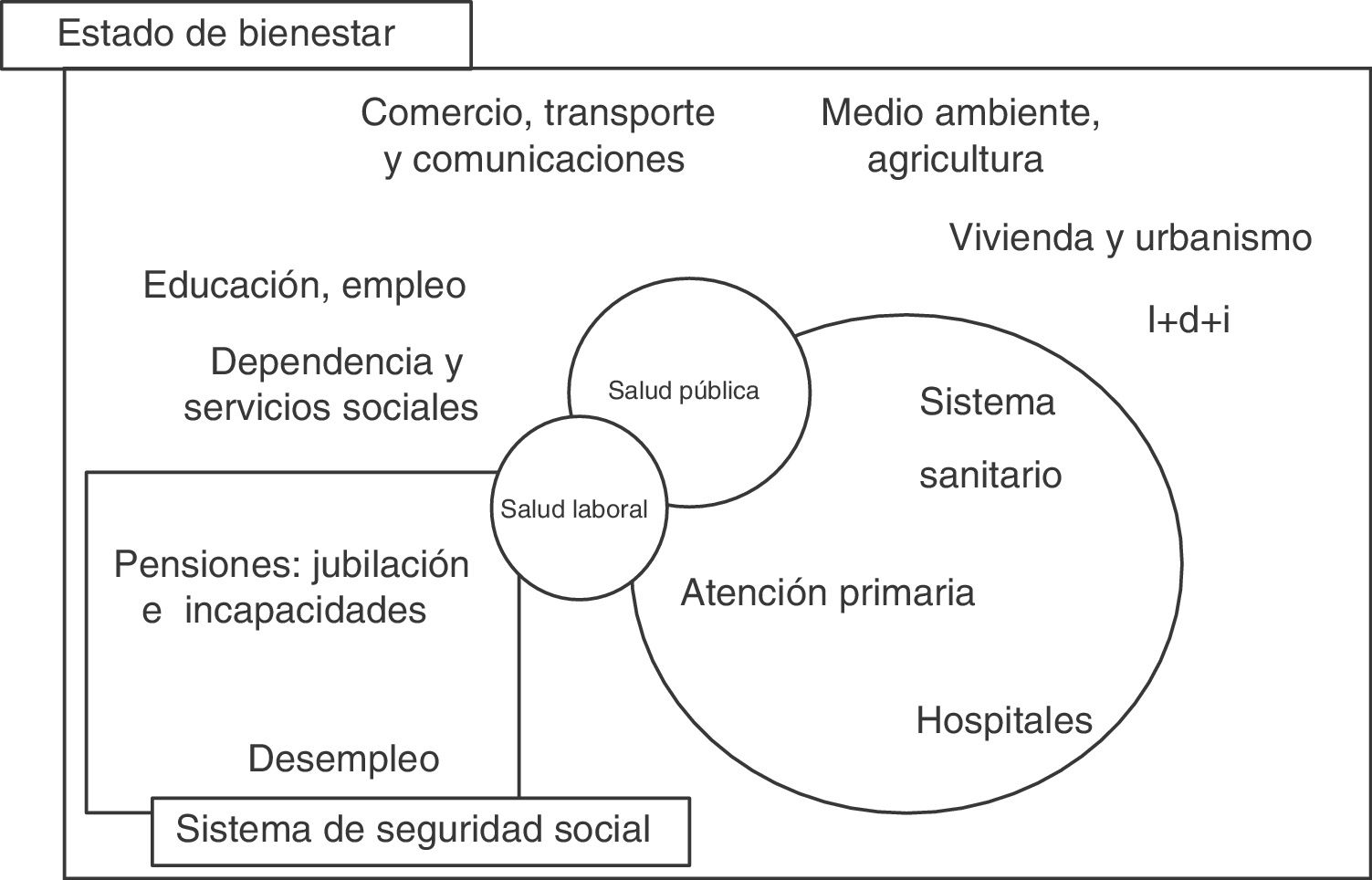
El objetivo de este trabajo es definir el papel singular de la salud laboral, como parte de la salud pública, en la sostenibilidad del Estado del bienestar, especialmente en el actual contexto de crisis. En la figura 1, ya descrita como una bisagra entre las políticas sanitarias (fundamentalmente asistenciales) y las otras políticas (educación, medio ambiente, movilidad, protección social, etc.) del Estado del bienestar, las cuales influyen sobre los determinantes de la salud de las personas3, se añade ahora el papel específico de la salud laboral conectando el sistema de seguridad social con la salud pública, profundizando en una idea esbozada previamente4.
Salud laboralLa salud laboral (u ocupacional en algunos países de América Latina), a través de la prevención de las lesiones y enfermedades, y la promoción de la salud de las personas que trabajan, contribuye significativamente a la existencia de un mercado de trabajo decente y de calidad. En concreto, la salud laboral ayuda a prevenir las lesiones, las enfermedades y las incapacidades mediante la mejora de las condiciones de trabajo y empleo, así como a promocionar la salud de las personas trabajadoras. En este sentido, se puede afirmar que la misión de la salud laboral es ayudar a que las personas disfruten de una saludable y prolongada vida laboral.
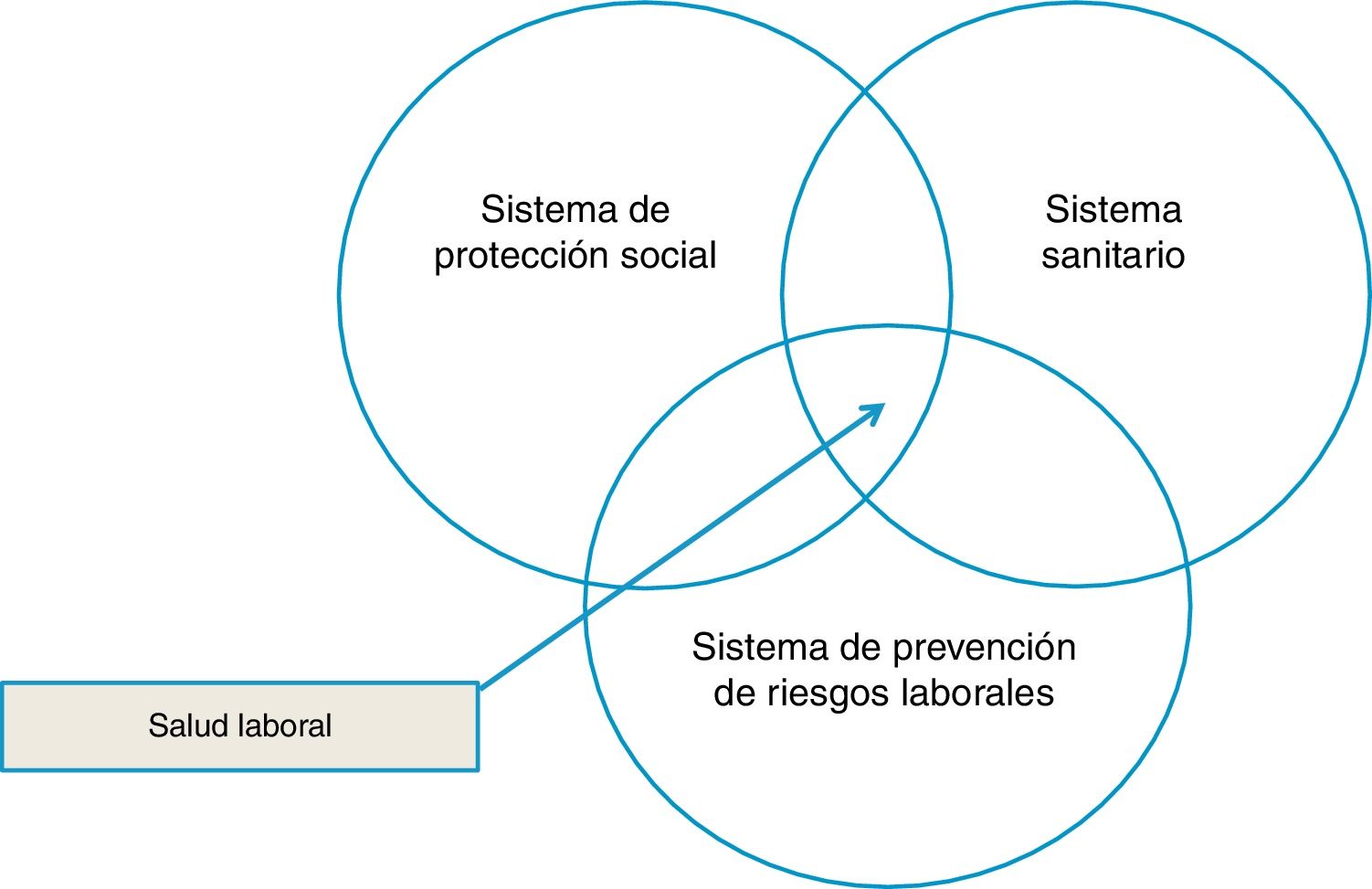
Ahora bien, dado que el escenario de actuación de la salud laboral es principalmente la empresa, privada o pública, esta misión se ha ido definiendo a través de diferentes normas legales. Efectivamente, no podemos olvidar que las relaciones entre la empresa y la persona que trabaja están reguladas por el derecho, cuya finalidad es proteger a la parte más débil de esta relación, la persona que trabaja, que debe ser compatible con la continuidad de la empresa. Las normas básicas que regulan la práctica de la salud laboral en España son tres. La primera es la Ley de Prevención de Riesgos Laborales5, por la que el Estado obliga a las empresas a prevenir las lesiones y enfermedades. La segunda es la Ley General de Seguridad Social6, por la cual el Estado protege, tanto sanitariamente como económicamente, a las personas que sufren una incapacidad (sea por una lesión o enfermedad cuyo origen sea laboral o no) que les impide trabajar. Y la tercera es la Ley General de Sanidad7, por la que el Estado asume la responsabilidad de proporcionar los servicios sanitarios que ayuden a restablecer la salud para aquellos problemas de salud que no tengan su origen en el trabajo; cuando es de origen laboral, esta responsabilidad es también de la Seguridad Social. En la figura 2 se representa esquemáticamente este espacio singular que ocupa la salud laboral entre estos tres grandes sistemas del Estado del bienestar: seguridad social, prevención de riesgos laborales (o seguridad y salud en el trabajo) y sistema sanitario.
En este marco conceptual y normativo, la salud laboral cuenta con diferentes tipos de intervenciones, que son complementarias. En primer lugar, las actividades de prevención de riesgos laborales, que incluyen actuaciones sobre las condiciones de trabajo estructurales (edificios, máquinas, herramientas, etc.), ambientales (climáticas, contaminantes, etc.), ergonómicas (movimientos, cargas, etc.) y psicosociales (demandas, control, apoyo, etc.). En segundo lugar, las actividades de carácter asistencial, que incluyen el diagnóstico, el tratamiento y la rehabilitación de lesiones, enfermedades e incapacidades. Finalmente, las actividades de promoción de la salud en el lugar de trabajo, cuyo objetivo es desarrollar medidas organizativas e individuales que den capacidad a las personas que trabajan en el cuidado de su salud, para lo cual la participación de estas es una condición necesaria.
Las intervenciones de salud laboral se llevan a cabo por tres instituciones que, en el caso español de manera particular, y en el europeo en general, son los servicios de prevención de las empresas, sean propios o externos (financiados por las empresas, que son las que tienen en última instancia la responsabilidad y la capacidad de adoptar las medidas preventivas), las Mutuas Colaboradoras con la Seguridad Social, autoaseguradoras o el Instituto Nacional de la Seguridad Social (financiados por las cotizaciones a la Seguridad Social), y el Sistema Nacional de Salud (financiado por los impuestos que pagan todos los ciudadanos). Un marco institucional que en España presenta algunas peculiaridades, como el papel preponderante que se ha dado a la externalización de los servicios de prevención de las empresas, lo que ha dificultado la integración de la cultura preventiva en su interior, y el escaso papel preventivo de las mutuas8,9.
Lesiones, enfermedades e incapacidadesLos resultados de la actividad conjunta de estas instituciones de salud laboral, con sus luces y sus sombras, han sido globalmente positivos en España respecto a las lesiones por accidentes de trabajo. Desde el año 2000, tres años después de la entrada en vigor efectiva de la transposición de la Directiva Marco de Seguridad y Salud en el Trabajo (1995), y su Reglamento en 1997, la incidencia de lesiones ha venido descendiendo de manera continuada, tanto durante el periodo de crecimiento económico como una vez iniciada la recesión en 2007, para las lesiones mortales y no mortales, en todas las ocupaciones y actividades económicas, en todas las comunidades autónomas8. Una clave de este éxito, como muestran otras experiencias internacionales9,10, es la existencia de mecanismos de vigilancia y control de las actividades preventivas en las empresas, principalmente a través de la inspección de trabajo desde la Administración laboral.
Por el contrario, los resultados respecto a las enfermedades profesionales son manifiestamente mejorables, pues continuamos sin conocer con fiabilidad la magnitud y las características del problema, dado el subregistro secular de las enfermedades profesionales por parte de la Seguridad Social. Este es un problema global en Europa11 y el resto del mundo12. Las estimaciones basadas en la mejor información disponible estiman que, en España, solo son reconocidas una de cada cuatro enfermedades profesionales o relacionadas con el trabajo13; unos resultados que obligan a hacer un mayor esfuerzo para la detección y la notificación de las enfermedades profesionales desde el sistema sanitario, principalmente desde los centros sanitarios (primaria, sin olvidar los hospitales), al mismo tiempo que se ofrece ayuda a las personas afectadas o sus familiares para su reconocimiento por la Seguridad Social14.
Sin embargo, el principal reto actual de la salud laboral, desde nuestro punto de vista, es la incapacidad laboral, sea temporal o permanente, y tanto la de origen laboral (profesional) como no (común). Todas ellas afectan a la capacidad de las personas que trabajan, dificultando su continuidad en el mercado de trabajo, con la consiguiente pérdida de ingresos, así como de productividad que afecta al propio individuo, a la empresa y al conjunto del país. La prevención y la recuperación de una incapacidad laboral ha venido a ser una cuestión clave que afecta la sostenibilidad del Estado del bienestar. Los costes directos e indirectos de las incapacidades laborales son cuantiosos. Cada año se producen más de un millón de episodios de incapacidades temporales por contingencias comunes, solo en Cataluña, principalmente por enfermedades respiratorias, musculoesqueléticas y mentales, lo que corresponde a una incidencia de 33 episodios por cada 100 afiliados, con una duración mediana de 8 días15. Respecto a la incapacidad permanente, para el conjunto del país, la incidencia anual es de aproximadamente 50 casos nuevos por cada 100.000 afiliados. Esto significa que cada año salen del mercado de trabajo unos 90.000 trabajadores/as antes de los 65 años, como consecuencia de un problema de salud que incapacita para trabajar de manera permanente16. Esta situación puede aumentar en la medida en que se incrementa la edad de las personas que trabajan y la aparición de problemas de salud crónicos, lo que puede agravar la crisis del Estado del bienestar.
Desde la perspectiva de la salud laboral, la prestación económica por incapacidad actúa como amortiguador en un mercado de trabajo cada día más flexible, ofreciendo seguridad económica cuando aparece un problema de salud que requiere atención sanitaria o cuando quedan secuelas con carácter permanente. Una situación que, desde la perspectiva del mercado, se valora con frecuencia negativamente, dado el elevado gasto que genera en las empresas y en el sistema de protección social, por lo que se propone reducir su frecuencia y duración restringiendo la cobertura o el acceso. Sin embargo, esta visión, que analiza la incapacidad como resultado de un supuesto proceso racional de decisión del trabajador acerca de su coste y beneficio, olvida que la principal causa de la ausencia es el problema de salud, que requiere la prestación económica mientras se recupera sanitariamente. Además, dado que esta situación afectaría de manera desproporcionada a las personas menos cualificadas y más vulnerables, de no existir la prestación provocaría un aumento aún mayor de las desigualdades sociales en salud17. Pasar del control del absentismo (ausencias) a la gestión del retorno al trabajo, aunando esfuerzos del sistema de salud, las mutuas y el servicio de prevención, es un reto urgente de la salud laboral18.
Promoción de la salud en el lugar de trabajoPara completar su misión, la salud laboral debe abordar de manera integrada la salud de las personas que trabajan, en el sentido de que la salud de una persona no es divisible y se necesita integrar tanto la prevención de los riesgos laborales y extralaborales como la asistencia de los problemas de salud relacionados y no relacionados con el trabajo. En esta dirección apunta el programa impulsado por el National Institute for Occupational Safety and Health estadounidense, Total Work Health19, que propone integrar la salud y la seguridad clásicas, basadas en la prevención de los riesgos del trabajo, con la promoción de la salud en general para empoderar a las personas que trabajan a ser protagonistas también de su propia salud, pues los riesgos no laborales también afectan a su bienestar y continuidad en el trabajo. Un abordaje integral que debe incluir también los factores psicosociales y la organización del trabajo, ya que la prevención de los riesgos relacionados con la conducta no dependen exclusivamente de la voluntad de la persona. Además, esta visión integral facilita la continuidad de las personas mayores en el mercado de trabajo.
Esta perspectiva holística de la salud laboral requiere una mayor implicación de las administraciones (agencias) de salud pública en las tareas de salud laboral, incorporando el empleo y la ocupación como determinantes sociales clave para explicar la salud de las personas. En este sentido, las instituciones de salud pública deben ser capaces de atraer a las empresas, y a sus organizaciones representativas, hacia los programas de promoción de la salud, y para ello hay que demostrar que esos programas, además de bienestar para las personas, deben proporcionar también beneficios a las empresas en términos de calidad y productividad. Es una relación que recoge de manera explícita el Objetivo 8 de la Agenda 2030 de Objetivos de Desarrollo Sostenible20, que establece una clara relación entre crecimiento económico sostenible y empleo decente para todos, definido el empleo decente como «la oportunidad de acceder a un empleo productivo que genere un ingreso justo, seguridad en el lugar de trabajo y protección social para las familias»21.
Vigilancia de la salud laboralPor último, esta nueva realidad de la salud laboral requiere nuevos sistemas de vigilancia, pues la trayectoria laboral de una persona, y sus diversos lugares de trabajo, se fragmentan y diversifican a lo largo de su vida laboral. Mantener la historia laboral de las personas y conectarla de manera sistemática con su historia de salud es esencial para establecer protocolos adecuados de prevención, además de poder llevar a cabo investigaciones que permitan establecer relaciones causales en una realidad global, diversa y dinámica22,23. Poder relacionar la vida laboral de las personas afiliadas a la Seguridad Social, con los mecanismos adecuados de protección a la privacidad, con su historia de episodios de incapacidad y sus contactos con el sistema sanitario, debe ser una opción real para los diferentes profesionales de la salud laboral. Además, esto ayudará a superar las actuales limitaciones de la vigilancia de la salud24.
Asimismo, la evolución de los mercados de trabajo, nacionales e internacionales, hace necesario disponer de sistemas de información globales y que incluyan también a las personas que trabajan con empleo informal, sin contrato ni afiliación a los sistemas de protección social. La realización de encuestas sobre condiciones de trabajo, empleo y salud repetidas periódicamente, como hace la Unión Europea desde 1990 cada 5 años25, es una alternativa que ahora se ensaya en otras regiones, como América Latina26. Unas encuestas con cuestionarios basados en modelos de salud pública y con entrevistas realizadas en el domicilio, en muestras representativas de la población ocupada, sea con empleos formales o informales, son la base de estos sistemas de información globales en salud laboral27.
Algunas condiciones para este futuro de la salud laboralLa condición previa para desarrollar su misión es que las personas que trabajan, sea por cuenta propia o ajena, lo hagan formalmente, con derechos y beneficios sociales legalmente reconocidos28. Sin esta condición, la salud laboral poco podrá hacer para proteger la salud de estas personas, que además trabajan en peores condiciones de trabajo y salud29.
También, a nuestro entender, otras dos condiciones son necesarias para que la salud laboral pueda avanzar en la misión que aquí hemos definido. Primero, que exista una coordinación efectiva entre las diferentes administraciones, especialmente la sanitaria y la de trabajo, que apoyen a los profesionales de la salud laboral. Y segundo, que se incrementen la implicación y la participación activa de los trabajadores, a través de sus órganos de participación, así como la participación de las empresas, que deben poner en valor las inversiones en salud de sus trabajadores.
La coordinación es especialmente necesaria dada la actual reforma del mercado de trabajo y de las prestaciones sociales, como por ejemplo el retraso en la edad de jubilación, pues la prolongación y la fragmentación de la vida laboral hacen aún más necesaria esta coordinación que ofrezca seguridad cuando se padece un problema de salud. Esto es, por ejemplo, que el acceso al derecho a la incapacidad temporal por un problema de salud sea igual para un trabajador permanente o uno temporal30, o que esta se produzca por igual en fase de pleno empleo o de incremento del desempleo durante la crisis económica31. También, que en un grupo especialmente sensible, como son las embarazadas, la prestación debe garantizar su continuidad en el mercado de trabajo, si así lo deciden, y que la maternidad no signifique una salida no deseada del mercado de trabajo.
La participación de las personas que trabajan es, además de una condición necesaria, una garantía de que quienes deben beneficiarse se beneficien realmente32. La ventaja es que, a diferencia de otros ámbitos en salud pública, en salud laboral esta participación está regulada33, y sus beneficios para la empresa también han sido observados, entre otros problemas de salud, para reducir la incidencia y la prevalencia de los trastornos musculoesqueléticos34. En resumen, la coordinación y la participación son los pilares sobre los que se asienta una práctica de la salud laboral que ayude a la sostenibilidad del Estado del bienestar.
Editor responsable del artículoCarlos Álvarez-Dardet.
Contribuciones de autoríaDurante años los autores han trabajado juntos y han compartido las ideas y la información recogida en este manuscrito, cuyo primer borrador fue elaborado por F.G. Benavides y después fue revisado varias veces por J. Delclós y C. Serra. Los tres acuerdan esta última versión.
AgradecimientosA Carlos Delclós, por proporcionarnos las lecturas iniciales para empezar a entender el significado del Estado de bienestar, y a Julia García Gozalbes por facilitarnos, en aquellas semanas frías y luminosas de invierno, la escritura de un primer borrador en la Biblioteca Pública Felipe González de nuestro pueblo.
FinanciaciónEste trabajo ha sido parcialmente financiado por el Instituto de Salud Carlos III-FEDER, mediante el proyecto «Estado de bienestar y salud: mercado de trabajo, incapacidad y mortalidad» (PI14/00057), y el Programa 6 del CIBER de Epidemiología y Salud Pública.