Hablamos de «educación», en el sentido que plantea la Organización Mundial de la Salud en su glosario de términos de promoción de salud, como «logro de capacidades para desarrollar el propio potencial personal y responder de forma positiva a los retos del ambiente», y de «coerción» con el significado que le da la Real Academia de la Lengua: «presión ejercida sobre alguien para forzar su voluntad o su conducta; represión, inhibición, restricción».
No entramos aquí en la educación considerada como determinante de la salud, ni en la clara relación entre nivel educativo y nivel de salud. Y tampoco en la coerción entendida como persuasión, ejercida especialmente en nuestra sociedad a través de los medios de comunicación social y las tecnologías de la información y la comunicación.
Aportamos algunas reflexiones, sin situarlas como opciones antagónicas, sobre el debate entre educación y coerción en las estrategias para ganar salud desde los enfoques y evidencias de la promoción de la salud1, que es nuestro campo de trabajo. Estas estrategias, desde la Conferencia de Ottawa y sucesivas, y tras los replanteamientos por su 25 aniversario, son fundamentalmente el desarrollo de las capacidades personales (intervenciones con las personas para comportamientos saludables), las políticas públicas y la acción social en salud (intervenciones para entornos saludables).
Capacidades personales, comportamientos saludables y educación para la saludLa educación para la salud actual se sustenta en modelos teóricos2 y criterios de calidad3, y ha ido incorporando distintas teorías y herramientas desde el campo pedagógico (escuela nueva, enfoques humanistas, constructivismo y educación social) y los ámbitos psicosocial y sanitario4,5 (nueva salud pública, salutogénesis, determinantes sociales y personales, y equidad), superando enfoques informativos, persuasivos y directivos dirigidos a lograr comportamientos previamente definidos por el experto o la experta.
Respecto a su metodología6, frente a la «pedagogía tradicional», más coercitiva, pasiva y directiva, se apuesta por una «pedagogía activa y participativa» que, basada en el respeto al educando y el «aprendizaje significativo» (la persona aprende desde sus experiencias, vivencias y conocimientos, reorganizándolos y modificándolos en el proceso educativo), utiliza métodos y técnicas pedagógicas activas, recursos didácticos variados y un rol educador de ayuda y facilitador de aprendizajes.
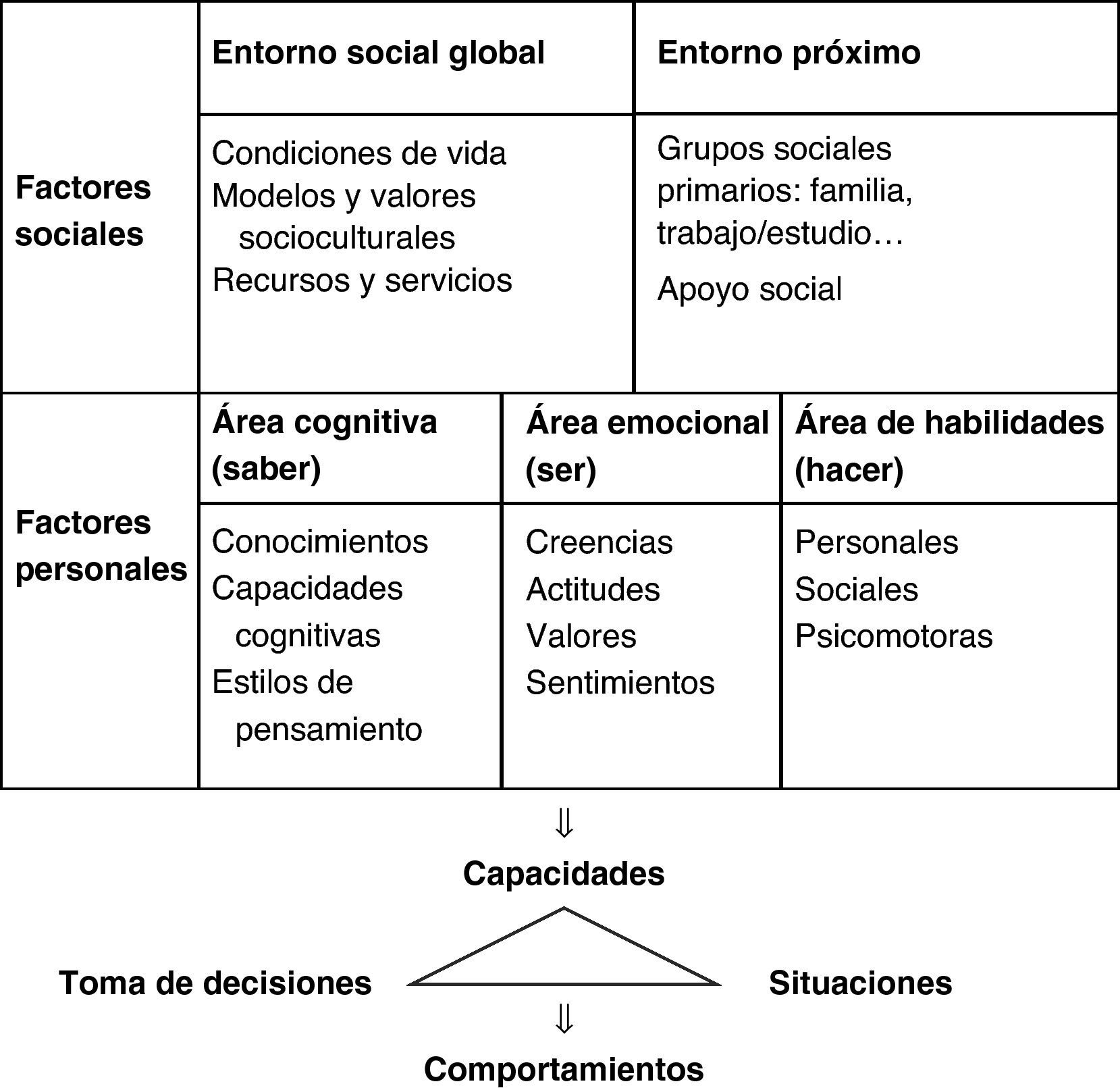
En cuanto a los contenidos, la educación para la salud para generar capacidades y comportamientos saludables trabaja todos sus factores relacionados, aportados por distintos modelos teóricos7 (creencias de salud, acción razonada, PRECEDE [Predisposing, Reinforcing, and Enabling Causes in Educational Diagnosis and Evaluation], etapas de cambio y otros) (fig. 1)
Respecto al debate sobre educación o coerción para lograr comportamientos saludables, lo fundamental es que importa, y mucho, el proceso y no sólo el resultado (fig. 1). La educación para la salud pretende capacitar a las personas, trabajando los factores relacionados, tanto para lograr comportamientos específicos conscientes, autónomos y estables, como para diversas situaciones personales de salud y bienestar, y para aumentar la conciencia sobre los determinantes sociales de la salud. La coerción, sin embargo, presiona directamente con estímulos (multas, prohibiciones, castigos) para lograr un comportamiento específico, que necesita para su continuidad el mantenimiento del estímulo, y no busca aportar capacitación ni desarrollo personal ni social. Además, muchos comportamientos en salud no son fácilmente coercionables. ¿Cómo ejercer coerción sobre las personas para hacer ejercicio físico o para poner en marcha comportamientos de autocuidado en su enfermedad?
Dada la evidente relación entre comportamientos y carga de enfermedad, y el demostrado gradiente entre el número de comportamientos saludables y el nivel de salud, en nuestro medio se desarrollan distintos tipos de intervenciones de educación para la salud (consejo, educación para la salud individual y grupal) y comunitarias, en tres áreas, acordes con la actual situación de salud, propuestas en el Documento Salud XXI: 1) estilos de vida (alimentación, ejercicio, tabaquismo, estrés, etc.), 2) transiciones psicosociales (parentalidad, adolescencia, envejecimiento, duelo, etc.) y 3) problemas de salud (asma, enfermedades vasculares, etc.). Se realizan en distintos ámbitos, sobre todo en el sanitario (especialmente en atención primaria)6 y el escolar8 (desde infantil hasta la formación profesional y la universidad).
Los procesos de educación para la salud son complejos, muchas veces comunitarios, requieren una adaptación continua a las situaciones cambiantes de las personas o grupos con que se trabaja, y suelen ofrecer resultados a largo plazo, lo cual los aleja de la evaluación experimental. Por otro lado, las dificultades metodológicas que se asocian a la evaluación de intervenciones complejas hacen que en muchos casos éstas no sean evaluadas, o se evalúen de manera incorrecta. Por ello, conviene recordar que el hecho de que una intervención no haya sido evaluada no significa que no sea efectiva. En cualquier caso, hay bases conceptuales para la evaluación9, numerosas guías y recomendaciones (EPPI-Center, Task Force estadounidense y canadiense, Guía Comunitaria de los CDC, Guíasalud española, etc.), y evidencias de su efectividad en nuestro medio8,10–12 (dolor lumbar, diabetes, tabaquismo, obesidad, programas en el medio escolar, etc.).
Algunos de estos estudios plantean que la mayor efectividad se relaciona con el tipo y el tiempo de intervención (dosis-respuesta), con el entrenamiento adecuado de los profesionales y con los recursos disponibles (especialmente tiempo, infraestructuras, protocolos y recursos pedagógicos).
A pesar de este sostén teórico y práctico, del esfuerzo de numerosos profesionales y estructuras de salud y educación, y de que la incorporación de herramientas de la comunicación y la educación añade numerosos beneficios a la práctica profesional docente y sanitaria13 (comprensión del mensaje, satisfacción del paciente, cumplimiento del tratamiento y mejora en algunos resultados de salud), la inversión en este tema en ambos sectores ha sido escasa en los últimos 25 años.
Políticas públicas saludables y acción social en saludPor otra parte, dado que algunos determinantes de salud están en gran medida fuera del control inmediato de las personas, para ganar salud es necesario intervenir también sobre los entornos físicos, psicosociales y económicos, como proponen la reciente Ley General de Salud Pública 33/2011, la Comisión para Reducir las Desigualdades en Salud en España, la Unión Europea con la iniciativa «Salud en todas las políticas», etc. Pero aquí también importa mucho qué tipo de medidas (reguladoras, tasas, impuestos, sancionadoras) y cómo se plantea llevarlas a cabo (imposición, participación, consenso social).
¿Tienen los gobiernos el deber de actuar sobre los estilos de vida perjudiciales? ¿Cómo? ¿Es ético prohibir conducir sin cinturón de seguridad o ir en bicicleta sin casco? ¿Puede plantearse la retirada de los derechos parentales por no cumplir medidas de seguridad de la infancia en los vehículos? ¿Legislar entornos o comportamientos? ¿Regular los contenidos de los alimentos o limitar su venta en determinados espacios?
El binomio «educación versus coerción» evoca en este ámbito la contraposición entre el hombre rousseauniano y el gran hermano de Orwell, y conecta con el debate sobre derechos individuales y derechos colectivos, así como con las reflexiones en cuanto a ética y salud14. En este sentido, nos preguntamos sobre la justificación y los límites de la coerción por parte de los gobiernos en un sistema democrático.
Está claro que cualquier medida política en salud debería satisfacer los principios éticos para las actuaciones sanitarias: autonomía, no maleficencia, beneficencia y justicia, concitando amplios grados de consenso social, respetando la diversidad social y cultural, y equilibrando los derechos individuales y el “bien común”. Desde la promoción de la salud, además, serían más útiles aquellas medidas que faciliten a las personas que las opciones más saludables sean las más fáciles de elegir, con un cierto enfoque de “coerción educativa”, más centradas en la provisión de servicios públicos y los determinantes de los comportamientos que en éstos, y más dirigidas a instituciones públicas, entidades o empresas privadas que a personas individuales, en la línea de las «políticas tutelares asimétricas»15.
Todo ello, como plantea Nutbeam16, evitaría «la culpabilización de la víctima» (hacer a las personas las únicas responsables de su salud) y podría contribuir a la mejora de las desigualdades sociales en salud5. Medidas dirigidas al préstamo o subvención de dispositivos de seguridad para la infancia en los vehículos, a aumentar los niveles de alfabetización en salud de la juventud, a lograr viviendas saludables para la población anciana, regular la inducción de la industria al consumo de determinados productos alimentarios o fármacos, etc., son posibles y se han implementado en países como Canadá, Suecia y Finlandia.
En cuanto a la acción social en salud, comprende diversos tipos de autoayuda y acciones comunitarias, abogacía, redes y alianzas, etc., y para su puesta en marcha se requieren procesos de empoderamiento y participación17 de las personas y las comunidades.
El uso del poder paternalista o coercitivo, “poder sobre”, se opone al desarrollo de las personas y comunidades, mientras que el “poder con”, más propio de los planteamientos educativos, lo favorece. Frente a la coerción, planteamos la educación como opción de empoderamiento, porque incorpora un concepto de personas, grupos y comunidades activos, permite adquirir más informaciones y capacidad crítica sobre los determinantes, y mayor control sobre las decisiones y actuaciones que afectan a la salud, y porque trabaja con la idea de generar capital social y producir cambios personales y sociales.
Una apuesta decidida por la educación para la saludPara ganar salud desde la promoción de la salud y sus principales estrategias, se requiere más inversión en educación que en coerción. La educación para la salud es un instrumento necesario para el desarrollo de las capacidades personales y sociales, y es también ineludible para el desarrollo de políticas y de acción social en salud acordes con planteamientos éticos, democráticos, de equidad y de empoderamiento individual y social. De ahí nuestra apuesta decidida por la educación para la salud. Un apasionante reto presente y futuro.
Contribuciones de autoríaAmbas autoras han concebido y redactado el artículo, son responsables de él y han aprobado la versión final.
FinanciaciónNinguna.
Conflicto de interesesNinguno.