Las crisis económicas pasadas han aumentado el impacto de algunas enfermedades transmisibles sobre todo a través de grupos especialmente vulnerables a las consecuencias sociales y sanitarias que producen. Sin embargo, se ha evidenciado que su repercusión depende en gran medida de la respuesta con que las enfrentan gobierno y población de los países afectados. Se razona sobre las consecuencias de la crisis actual en la cadena causal de la patología infecciosa, incluida la respuesta del sistema sanitario, y se explora si en España hay alguna evidencia de su repercusión. Se parte de que el posible efecto sobre las condiciones de vida y trabajo procede del endeudamiento público y privado sumado al alto nivel de paro como rasgos definitorios de la crisis. Se destacan las consecuencias negativas que pueden tener los recortes de atención sanitaria sobre las poblaciones vulnerables, en parte excluidas con la reciente reforma de la cobertura sanitaria. Se comparan datos de mortalidad y morbilidad de dos periodos, antes y después de 2008, integrando en lo posible las tendencias observadas y los informes institucionales. En general no se aprecia todavía un efecto sobre la patología infecciosa, pero se detectan algunos indicios de empeoramiento compatibles con los efectos de la crisis que requieren ser seguidos y contrastados. Se revisan las limitaciones de las fuentes consultadas, que pueden no ser suficientemente sensibles ni actualizadas para detectar cambios que requieran un tiempo de latencia para manifestarse. Se recomienda no recortar y mejorar los recursos en la vigilancia de esta patología, y garantizar una respuesta sociosanitaria equitativa, dirigida a los más afectados por la crisis.
Past economic crises have increased the impact of communicable diseases especially on groups particularly vulnerable to the social and health consequences of the recession. However, it has been shown that the impact of these crises largely depends on the response of governments and the inhabitants of affected countries. We describe the consequences of the current crisis in the causal chain of infectious disease, including the response of the health system, and explore whether there is evidence of its impact in Spain. It is assumed that the possible effect of the crisis on living and working conditions is due to individual and social debt coupled with high unemployment as defining features of the crisis. We highlight the potential negative consequences of healthcare cuts on vulnerable populations, which have been partly excluded with the recent reform of health coverage. We compare mortality and morbidity data between two periods: before and after 2008, integrating, where possible, observed trends and institutional reports. Overall, no effect on infectious disease has been detected so far, although some signs of worsening, which could be compatible with the effects of the crisis, have been observed and need to be monitored and confirmed. We review the limitations of data sources that may not be sufficiently sensitive or up-to-date to detect changes that may require a latency period to become manifest. Instead of cutting resources, surveillance of these diseases should be improved, and an equitable social health response, which targets the population most affected by the crisis, should be guaranteed.
Ideas clave
- •
Los recortes en prestaciones sociales, el paro y las políticas de exclusión, características de la crisis actual, pueden incidir sobre la red causal de la patología infecciosa con efectos negativos sobre los más vulnerables y, a la larga, sobre toda la población.
- •
La experiencia de crisis anteriores y de la actual en Europa corrobora y alerta sobre las posibles consecuencias que pueden esperarse. Pero, por el momento, desde la perspectiva estatal, no se observan efectos sobre la patología infecciosa achacables a la crisis, ni en términos de mortalidad ni demorbilidad.
- •
Se constata la inadecuación de las fuentes para detectar cambios en los patrones de vulnerabilidad ante la crisis y se recomienda reforzar los sistemas de vigilancia, dotarlos de indicadores más sensibles y abolir normativas discriminatorias.
En junio de 2011, una revisión1 sobre el impacto de la crisis económica en la transmisión y el control de las enfermedades infecciosas resumía 37 trabajos de 27 países, casi todos sobre crisis anteriores, de los cuales en 30 se observaba un empeoramiento de esta patología y se asumía un impacto negativo de las crisis. Las enfermedades más implicadas eran la tuberculosis, la infección por el virus de la inmunodeficiencia humana (VIH), la gripe y la neumonía; en menor medida, diarreas, salmonelosis, enfermedades inmunoprevenibles (como el brote de difteria en la antigua Unión Soviética), infecciones genitourinarias y sífilis. Cinco estudios observaban un aumento de la morbimortalidad infecciosa en relación al paro, sin aclarar bien los mecanismos subyacentes. Los autores seguían un modelo conceptual SIR (susceptible, infeccioso, recuperado), en el cual la susceptibilidad se determina por factores nutricionales e inmunológicos; la infección, por circunstancias favorecedoras de la transmisión (virulencia del patógeno, hacinamiento, deterioro del agua, aumento de vectores) y la recuperación (o la muerte) por las características del acceso a la atención médica. Admitían que, en ocasiones, la complejidad de las enfermedades transmisibles supera este esquema. Lo más destacable de la revisión es, sin duda, la constatación de que los efectos de las crisis dependen en gran medida de la respuesta en recursos que aporten los gobiernos. Las crisis recortan los presupuestos en programas y atención sanitaria, aumentando así las poblaciones vulnerables que, con o sin crisis, son las principales afectadas por las enfermedades infecciosas.
La mayoría de los expertos nacionales de 23 países europeos consultados sobre el control de las enfermedades infecciosas en Europa en la actual crisis coincidía en que hay y habrá recortes en programas preventivos, y en que aumentan los grupos de riesgo y de difícil acceso2. Señalaban enfermedades como la tuberculosis, la infección por el VIH, las infecciones de transmisión sexual (ITS), las hepatitis y la gripe, y como grupos vulnerables señalaban a inmigrantes, usuarios de drogas, personas sin techo y hombres que tienen sexo con hombres. Concluían en la necesidad de reforzar los sistemas de vigilancia, sobre todo de la resistencia a los medicamentos y de las vacunaciones.
La crisis y la saludEn cualquier formación social, el patrón epidemiológico es una manifestación de la diversidad de los procesos (generales, particulares y singulares) en función de la forma histórica que asume el proceso de reproducción social. En este sentido, la enfermedad infecciosa es un paradigma, al ser la manifestación de un conflicto ecológico interespecies, configurado históricamente, como indican los cambios en su presentación3.
Las características de la crisis actual, incluidas sus políticas correctoras, son distintas de las que tuvieron las crisis precedentes e influyen de manera específica en las enfermedades infecciosas. Lo que nos interesa señalar de la actual es la aplicación de políticas de talante neoliberal orientadas a garantizar la sostenibilidad del sistema financiero, en detrimento de las políticas sociales para el conjunto de la población4. Se produce una precariedad laboral expresada por la disminución salarial y un elevado nivel de paro, que traen consigo la pérdida de consumo privado de los hogares, su endeudamiento y un progresivo incremento de la pobreza individual y familiar. Los principales problemas de salud derivados serán previsiblemente nutricionales y mentales. Además, se produce una progresiva transferencia al sector privado de prestaciones sociales que son responsabilidad del estado, como sanidad, educación, servicios sociales, pensiones, investigación, intervenciones sobre el espacio urbano, etc., que forman parte de la redistribución social del capital. La desestructuración de los sistemas de atención sociosanitaria (moratoria para dependientes de grado I, copagos, reducción de cuantías a familiares cuidadores, etc.) incide de entrada en los más vulnerables, aunque es de esperar un deterioro progresivo de las condiciones de vida de una inmensa mayoría de la población.
¿Qué repercusiones se esperan en la patología infecciosa?- •
Un aumento de la vulnerabilidad por deterioro de las condiciones de vida (inadecuada alimentación y cobijo) y trabajo (riesgos, fatiga, estrés, no darse de baja) de algunos segmentos de la población con condiciones socioeconómicas más desfavorecidas (parados, inmigrantes sin regularizar, pensionistas de baja renta, personas que trabajan en la economía sumergida, mujeres mayores con rentas de subsistencia) y en las edades más vulnerables (niños, adolescentes, ancianos). Este aspecto puede provocar un aumento de la incidencia de patologías habituales y de cuadros de mayor gravedad o poco frecuentes.
- •
Un incremento de los factores facilitadores de la transmisión de los agentes infecciosos, contextuales (en el entorno vivencial y laboral: riesgos ambientales, hacinamiento) y conductuales (consumo de drogas y prácticas sexuales de riesgo).
- •
Cambios en las características de los agentes infecciosos por inadecuadas medidas preventivas y terapéuticas (profilaxis y medicación incorrectas); emergencia y reemergencia de patógenos no esperados por alteraciones de las condiciones ambientales o del huésped derivadas de la crisis.
- •
Un empeoramiento de la gravedad de los cuadros clínicos por deterioro del acceso a los servicios sanitarios (listas de espera, retraso diagnóstico, dificultad y acortamiento de los ingresos hospitalarios, copago de medicamentos) y sociales (recortes cuantitativos y cualitativos en la atención a discapacitados).
- •
Falta de recursos personales y presupuestarios de los sistemas de vigilancia epidemiológica y de salud pública por recortes materiales y de personal, con repercusiones en la capacidad de detección, investigación y control de problemas.
La pregunta que nos plantearíamos contestar es si ha habido algún cambio significativo en las causas, la magnitud y la presentación de la patología infecciosa en relación al periodo anterior a la crisis. Y en caso afirmativo, si es compatible con los mecanismos de vulnerabilidad generados por la crisis.
Consideraciones metodológicasSe aborda un análisis exploratorio, de ámbito nacional, de la morbimortalidad actual en comparación con el periodo anterior a la crisis, tomando 2008 como año puente y tratando de detectar situaciones de sospecha que pudieran ser indicativas de un empeoramiento de las enfermedades infecciosas.
Como fuentes, todas secundarias, se utilizan el sistema de enfermedades de declaración obligatoria (EDO), sistemática, periódica o urgente, sobre un listado de enfermedades a partir de la Red Nacional de Vigilancia Epidemiológica (RENAVE)5; otras dos fuentes de morbilidad hospitalaria altamente correlacionadas6: la Encuesta de Morbilidad Hospitalaria (EMH) y el Conjunto Mínimo Básico de Datos (CMBD); y una fuente de mortalidad7, la Estadística de Defunciones según la Causa de Muerte. Ninguna de estas fuentes permite aproximarse al nivel socioeconómico de los casos y hay un retraso de 1 a 2 años en la publicación de los datos. Por otra parte, no se dispone de datos de morbilidad atendida por el nivel primario, a excepción de algunas EDO, y no está contemplada la revisión sistemática en profundidad de los brotes de enfermedades infecciosas.
Para el análisis se explora la magnitud de las enfermedades infecciosas, comparando antes del inicio de la crisis con la actualidad, según patologías seleccionadas. Como indicadores se calculan las tasas poblacionales crudas y ajustadas (con población europea), las tasas específicas por edad y sexo, y la mortalidad/morbilidad proporcional. En general, los datos son agregados para ambos sexos si se comportan de manera similar para el aspecto estudiado, aunque tengan distinta magnitud. Se combinan datos de elaboración propia y de informes epidemiológicos.
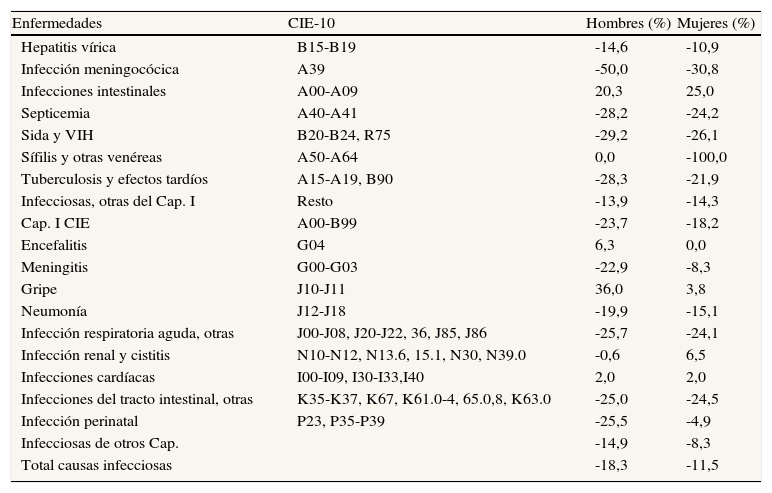
ResultadosMortalidad8,9Tras el inicio de la crisis, no destaca ningún incremento de la mortalidad por enfermedades infecciosas en su conjunto, ni en hombres ni en mujeres, ni en ningún grupo de edad (tabla 1 y figs. 1 y 2).
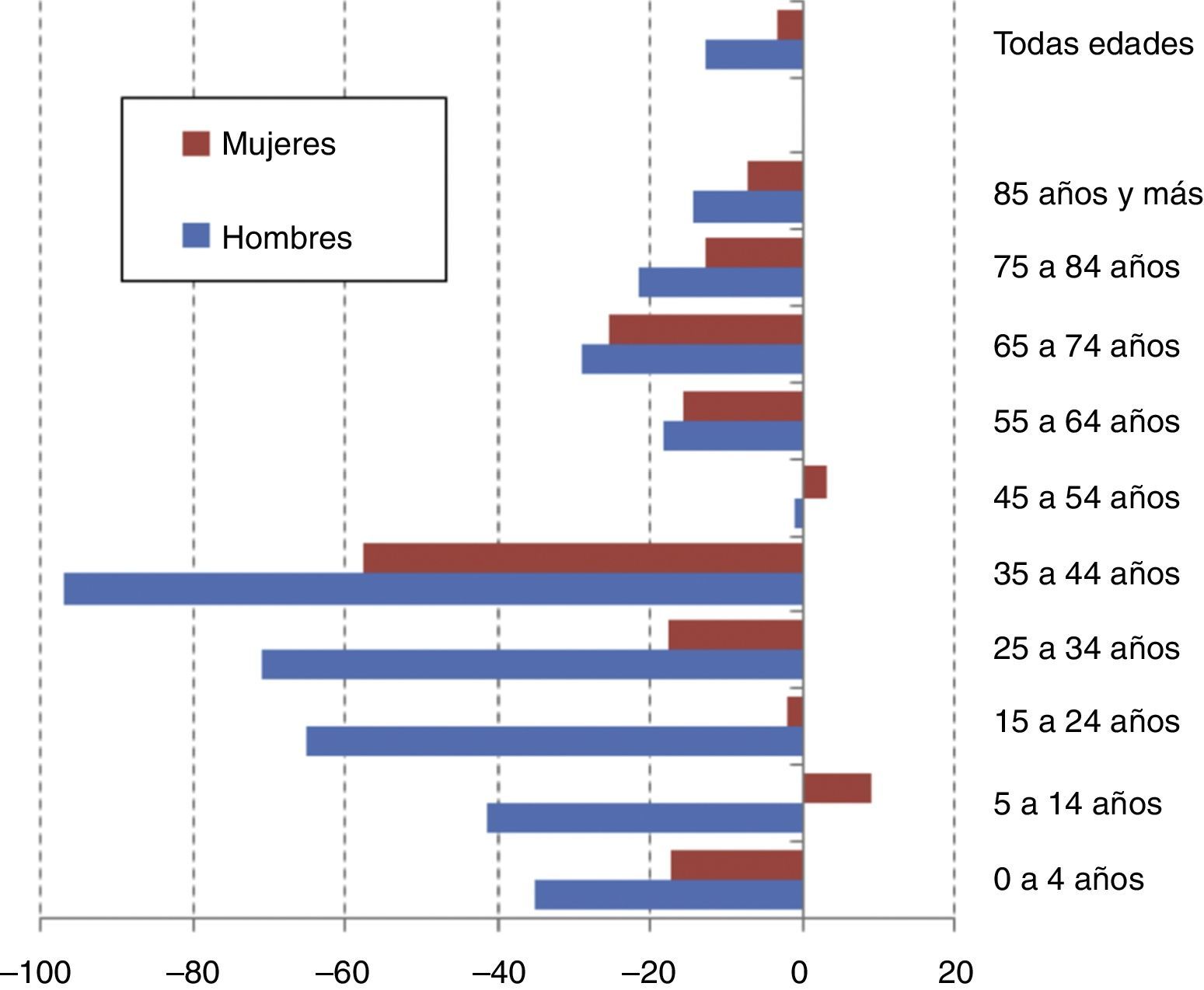
Mortalidad por enfermedades infecciosas según sexo. Porcentaje de cambio de la tasa ajustada por edad (España, 2005-2007 a 2009-2011)
| Enfermedades | CIE-10 | Hombres (%) | Mujeres (%) |
| Hepatitis vírica | B15-B19 | -14,6 | -10,9 |
| Infección meningocócica | A39 | -50,0 | -30,8 |
| Infecciones intestinales | A00-A09 | 20,3 | 25,0 |
| Septicemia | A40-A41 | -28,2 | -24,2 |
| Sida y VIH | B20-B24, R75 | -29,2 | -26,1 |
| Sífilis y otras venéreas | A50-A64 | 0,0 | -100,0 |
| Tuberculosis y efectos tardíos | A15-A19, B90 | -28,3 | -21,9 |
| Infecciosas, otras del Cap. I | Resto | -13,9 | -14,3 |
| Cap. I CIE | A00-B99 | -23,7 | -18,2 |
| Encefalitis | G04 | 6,3 | 0,0 |
| Meningitis | G00-G03 | -22,9 | -8,3 |
| Gripe | J10-J11 | 36,0 | 3,8 |
| Neumonía | J12-J18 | -19,9 | -15,1 |
| Infección respiratoria aguda, otras | J00-J08, J20-J22, 36, J85, J86 | -25,7 | -24,1 |
| Infección renal y cistitis | N10-N12, N13.6, 15.1, N30, N39.0 | -0,6 | 6,5 |
| Infecciones cardíacas | I00-I09, I30-I33,I40 | 2,0 | 2,0 |
| Infecciones del tracto intestinal, otras | K35-K37, K67, K61.0-4, 65.0,8, K63.0 | -25,0 | -24,5 |
| Infección perinatal | P23, P35-P39 | -25,5 | -4,9 |
| Infecciosas de otros Cap. | -14,9 | -8,3 | |
| Total causas infecciosas | -18,3 | -11,5 | |
Fuente: Estadística de defunciones según la causa de muerte, Instituto Nacional de Estadística.
Mortalidad por enfermedades infecciosas (CIE-10) por sexo en edades extremas (España). A) Todas las enfermedades infecciosas en mayores de 65 años. B) Enfermedades infecciosas (Cap. I) e infección perinatal (P23, P35-P39) en menores de 1 año. Fuente: Estadística de defunciones según la causa de muerte, Instituto Nacional de Estadística.
Desagregando las causas, destaca la mortalidad por patología infecciosa renal, si bien su tendencia ascendente se observaba ya antes del inicio de la crisis. La mortalidad por infecciones intestinales ha aumentado un 22% (2005-7 a 2009-11), y durante los últimos 2 años es patente a partir de los 75 años de edad. La mortalidad por las infecciones del período perinatal parece haber cambiado de tendencia en los últimos 3 años. La mortalidad por tuberculosis y VIH-sida sigue disminuyendo tras la crisis, en ambos sexos y grupos de edad.
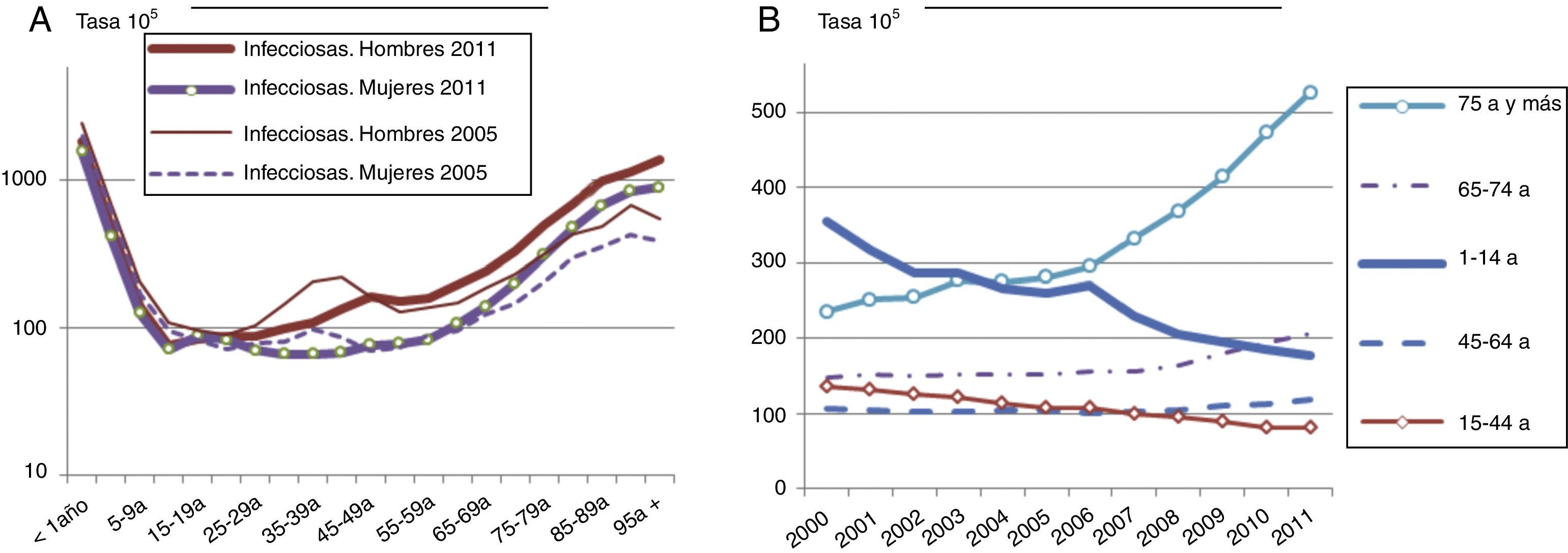
MorbilidadEl conjunto de las enfermedades infecciosas (rúbricas 001-139) ha supuesto 86.775 altas hospitalarias (EMH, 2011), apenas un 1,9% del total (algo más en los hombres: 2,2%). Su evolución, fluctuante en el periodo, experimentó en el último año el mayor aumento interanual (7% de 2010 a 2011). En relación a antes de la crisis, han disminuido las tasas en hombres y mujeres hasta las edades medias, y sobre todo en los menores de 1 año, pero han aumentado a partir de los 50 años y sobre todo de los 75 años de edad (figs. 3 y 4).
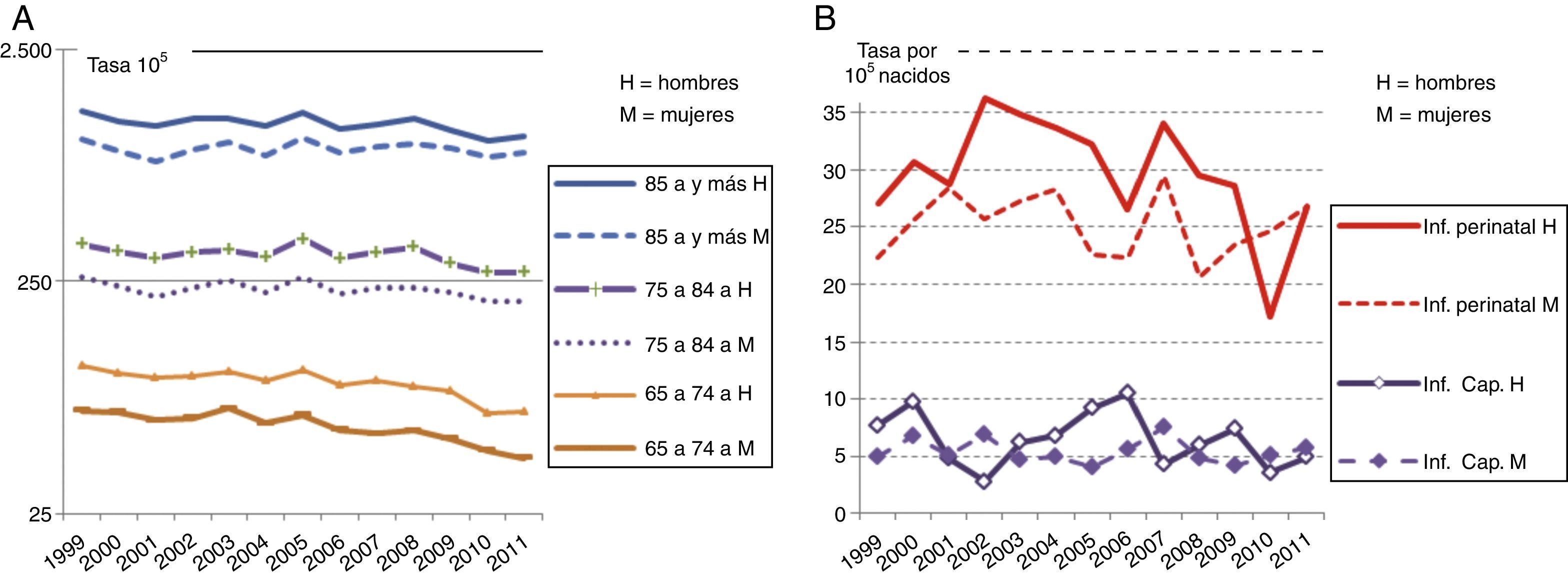
Morbilidad hospitalaria por enfermedades infecciosas (000-139, CIE-9-MC, Grupo I) según el diagnóstico principal (España). A) Por sexo y edad (2005 y 2011). Fuente: Encuesta de Morbilidad Hospitalaria (EMH), Instituto Nacional de Estadística. B) En ambos sexos, por edad (2000-2011). Fuente: Conjunto Mínimo Básico de Datos (CMBD), Ministerio de Sanidad, Servicios Sociales e Igualdad.
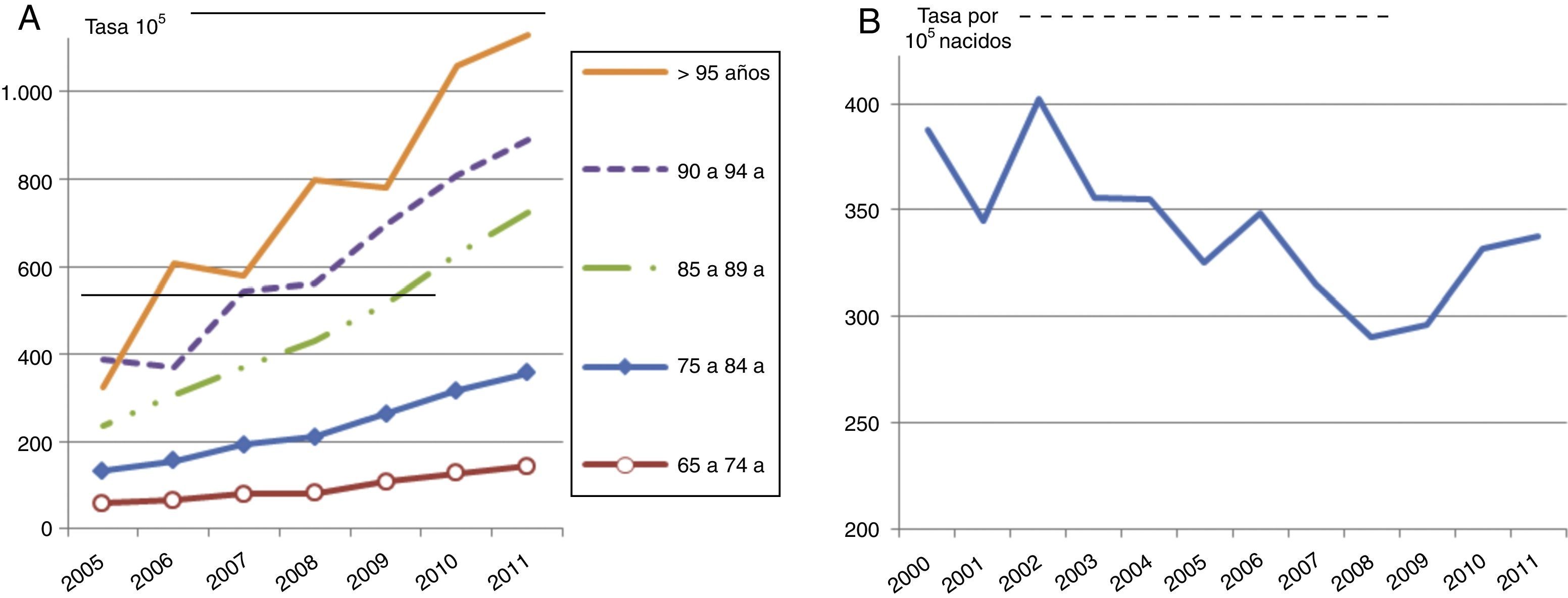
Morbilidad hospitalaria por alguna infección importante en edades extremas (España). A) Septicemia (038, CIE-9-MC) en mayores de 65 años (2005-2011). Fuente: Encuesta de Morbilidad Hospitalaria (EMH), Instituto Nacional de Estadística. B) Bronquitis y bronquiolitis agudas (466, CIE-9-MC) en menores de 1 año (2000-2011). Fuente: Conjunto Mínimo Básico de datos (CMBD), Ministerio de Sanidad, Servicios Sociales e Igualdad.
La evolución por edad (CMBD) señala que para los mayores de 75 años la tendencia creciente era anterior a la crisis, y se detecta un ligero aumento en edades intermedias a partir de 2008. En los demás grupos de edad hay una disminución de la patología infecciosa, muy marcado en los menores de 1 año, con un repunte en el último año.
La septicemia aumenta prácticamente en todas las edades; las infecciones respiratorias de vías altas y la gripe aumentan en el grupo de 30 a 55 años de edad, ambas en uno y otro sexo; las infecciones intestinales suben ligeramente en los mayores de 65 años; y la bronquitis y la bronquiolitis aumentan en los menores de 5 años, sobre todo en los menores de 1 año.
La estancia media hospitalaria (CMBD) en los mayores de 65 años por las principales enfermedades infecciosas ha disminuido (2005 a 2011) un 12% para la neumonía y la bronquitis, se ha mantenido para la gripe y las infecciones respiratorias de vías altas, y ha aumentado para la tuberculosis y las infecciones intestinales.
La proporción de ingresos urgentes por enfermedades infecciosas (CMBD) ha aumentado (2007 a 2011) a partir de los 15 años de edad, en especial para la septicemia, las hepatitis virales y la gripe (EMH).
La letalidad intrahospitalaria (CMBD) ha pasado del 4,1% al 4,3% para el total de las causas de 2005 a 2011, y para las enfermedades infecciosas (Grupo I más neumonía y gripe) del 8,4% al 10,3%.
TuberculosisEl 50% de la variación en la incidencia y la prevalencia de la tuberculosis en Europa depende del nivel de riqueza de cada país y de la equidad en su distribución10. Su aumento estaría ligado al empeoramiento de las condiciones de vida y de trabajo de algunos sectores de la población, en especial de los inmigrantes11, y a los recortes en la atención médica y el acceso al tratamiento. Un editorial de Eurosurveillance12 señalaba que, por el momento, los datos no mostraban un efecto de la actual crisis económica13 sobre la tuberculosis, pero recordando la epidemia de tuberculosis multirresistente de Nueva York, instaba a intensificar la vigilancia. En las crisis anteriores la tuberculosis ha sido un problema recurrente1, y así lo valoran los expertos en la actual2.
En nuestro caso, el decreto de abril de 201214 que restringe la atención a los inmigrantes no regularizados puede tener serias repercusiones sobre el control de la tuberculosis y del VIH, lo que ha sido denunciado desde muchos sectores sanitarios y organizaciones no gubernamentales (Sociedad Española de Medicina Familiar y Comunitaria, Médicos del Mundo) y ya ha producido trágicos episodios. Datos recientes15 señalan que un número relativamente importante de tuberculosis en inmigrantes se adquieren en España por las malas condiciones de acogida, sociales (hacinamiento, malnutrición), laborales (irregularidad) y sanitarias. En sentido inverso, la transmisión de inmigrantes a autóctonos no parece ser relevante.
El último informe de la RENAVE para 201116 destacaba el continuado descenso de la incidencia de tuberculosis. Señalaba, sin embargo, un ligero aumento en los menores de 15 años, que no se repite en 2012, lo que denota una oscilación típica de país de baja incidencia. Sin embargo, la morbilidad hospitalaria señala una estabilización de las altas por tuberculosis en los grupos pediátricos (0 a 14 años) y un aumento de la tuberculosis extrapulmonar, entre 2005 y 2009, en los mayores de 65 años y en el grupo de 15-44 años17. En España, la tuberculosis en menores de 5 años duplica la tasa media de la Unión Europea (11,9 frente a 4,5), y es también mayor en los de 5 a 14 años de edad (5,1 frente a 3,2)13. En alguno de los brotes recientes de tuberculosis en niños algún medio de comunicación ya lo achacaba a la mala nutrición18.
VIH/sidaJunto con la tuberculosis, el VIH-sida es una enfermedad infecciosa sobre la que la crisis económica puede incidir en todos sus eslabones, condicionando un posible retroceso en las características del agente (resistencias) y del huésped (vulnerabilidad, conductas y factores de riesgo, retraso diagnóstico y acceso y adherencia al tratamiento), en los mecanismos de transmisión (aumento del uso de drogas inyectadas) y en el propio sistema sanitario (recortes en la atención y tratamiento). Se ha planteado, por ejemplo, que fue otra crisis, la ligada a la reconversión industrial, la que a principios de la década de 1980 condicionó posiblemente el papel predominante de la transmisión entre inyectores en nuestra epidemia de sida19.
La tendencia de las tasas de nuevos diagnósticos de VIH en España en el periodo 2007-2011 varió según el mecanismo de transmisión: sólo aumentó claramente entre hombres que tienen sexo con hombres, pero también sólo en ellos se evidenció el descenso del diagnóstico tardío apreciado entre 2007 y 2011.
La gran reducción inicial de nuevos casos de sida se ralentiza últimamente, y la proporción de extranjeros ha ido aumentando hasta alcanzar el 30% en 2011 en heterosexuales20,21. La mortalidad desciende en ambos sexos y en todas las edades, como ya se ha dicho, así como la proporción de extranjeros en ella, del 9,6% (2008) al 7,7% (2011).
En agosto de 2013, el Comité de expertos de GESIDA de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica estimaba que el 70% al 80% de los 1800 a 3220 inmigrantes con infección por VIH conocida necesitaría tratamiento antirretroviral. Evaluando el impacto del Decreto citado, enumeraba como posibles consecuencias indeseables un aumento de la mortalidad, favorecer la aparición de enfermedades oportunistas, incrementar los ingresos hospitalarios, facilitar las infecciones en la población (por el VIH y por otros patógenos) y favorecer la transmisión materno-fetal del VIH22. La situación es tanto más lamentable siendo que los inmigrantes latinoamericanos son más proclives a hacerse la prueba incluso que los propios españoles, lo que demuestra la eficacia de las políticas equitativas23.
Finalmente, los datos de Transmitted Drug Resistance (TDR) parecen indicar que disminuye entre nativos e inmigrantes latinoamericanos, pero que ha aumentado hasta un 13% en los inmigrantes subsaharianos en 2007-201024.
En relación a otras ITS, destaca el aumento de la sífilis y de la gonococia, que en 2012 casi habían duplicado su tasas de 2007, si bien esta tendencia ya se venía observando desde el inicio de los años 200025.
Enfermedades inmunopreveniblesSe ha planteado que las crisis económicas pueden afectar a las pautas, la cobertura y los calendarios de vacunación como consecuencia de los recortes, que afectarían especialmente, aunque no sólo, a los sectores vulnerables. Podrían aumentar las bolsas de susceptibles y provocar brotes epidémicos por estas enfermedades, o agravarse los cuadros clínicos.
Con los datos actuales26–28 se constata que existe un incremento real de la incidencia de la tos ferina, sobre todo en los lactantes menores de 2 meses que todavía no han recibido la vacuna, en los adolescentes mayores de 15 años y en los adultos. También estamos en una de las habituales ondas epidémicas de parotiditis, si bien parece haber aumentado la tendencia basal sobre la que venían articulándose. La incidencia del sarampión, que prácticamente estaba en fase de eliminación, se ha multiplicado por 11 e irrumpe en poblaciones susceptibles de distintas características (vulnerables, reacios a las vacunas, trabajadores sanitarios o en contacto con niños) provocando brotes. Por otra parte, ha descendido la cobertura vacunal29 para la segunda dosis (3 a 6 años de edad) de la vacuna de sarampión-rubéola-parotiditis (2010-2012), para las tres dosis de la hepatitis B (2011-212) y para las primovacunaciones de polio, difteria-tétanos-pertusis, Haemophilus influenzae tipo b y meningitis C (2012). Se estabiliza la vacunación gripal (2010-2012).
Sin embargo, no es posible atribuir a la crisis la irrupción de los brotes actuales. Los informes indican que en su eclosión predominan las características de la vacuna (como es el caso de la tos ferina), y las pautas y la inmunidad producida, más que otros posibles factores de acceso y disponibilidad, a los que también conviene estar vigilantes.
Riesgo de reintroducción de enfermedades infecciosas ya eliminadas y emergentesLa reciente experiencia de Grecia tras la crisis30, con la aparición de brotes de enfermedades ya eliminadas, como el paludismo desde 1974 y la rabia desde 1970, o emergentes como el brote del virus del Nilo Occidental, hace que debamos plantearnos cuál sería el riesgo en España.
En el brote de paludismo en Grecia, activo por tercer año consecutivo, fue un factor decisivo la falta de detección y respuesta precoz, posiblemente derivada de las medidas de recorte por la crisis30. En algunas zonas de España se encuentra el mosquito transmisor y en 2010 se declaró un caso de paludismo autóctono en Aragón31. En 2011 se registraron 410 casos importados en turistas e inmigrantes procedentes de países endémicos32.
España reúne todas las condiciones (reservorios, vectores, características ecológicas y climáticas) que pueden favorecer la circulación del virus del Nilo Occidental, y de hecho ya habido casos en humanos y brotes en equinos33
Infecciones nosocomialesLas infecciones nosocomiales constituyen un frente abierto, que puede verse influenciado por la crisis fundamentalmente como consecuencia del empeoramiento de la calidad asistencial y de la dificultad de integrar este aspecto, en su vigilancia en el contexto de la actual crisis. De hecho, la mayoría de los países de la Unión Europea han retrasado la aplicación de la Recomendación 2009/C 151/01 del Consejo de Seguridad Europea sobre la seguridad de los pacientes, en particular la estrategia de prevención y lucha contra las infecciones nosocomiales34.
Los últimos datos del Estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE 2012), ya homologado al protocolo europeo del European Centre for Disease Prevention and Control (ECDC), apuntan a que la prevalencia de las infecciones nosocomiales adquiridas en el propio centro ha disminuido hasta el 6,9%, situándose entre las más bajas de la historia, pero la prevalencia de las adquiridas en otro centro ha aumentado hasta el 1,9% (desde el 1,09% en 2000 y el 1,57% en 2007). La Sociedad Española de Medicina Preventiva, Salud Pública e Higiene entiende que este aumento podría estar relacionado con las altas anticipadas, con la realización de intervenciones en centros concertados y con otras prácticas motivadas por la contención del gasto sanitario35.
En el citado informe europeo, el uso de antimicrobianos en España (45,7%) se sitúa entre los más altos de la Unión Europea, con una elevada prescripción de carbapenémicos tanto en infecciones nosocomiales como comunitarias.
A modo de conclusiones y alguna recomendaciónHemos intentado revisar, en el ámbito nacional, la situación actual de las enfermedades infecciosas, tratando de detectar si con la actual crisis está habiendo cambios en su presentación compatibles con mecanismos asociados con ella. La sociedad en la que vivíamos antes de la crisis era ya una sociedad desigual y agresiva con el medio por un consumo desmedido. Producía una patología infecciosa también desigual, si bien asentada en modernas infraestructuras de saneamiento y en el acceso universal a un sistema sanitario de calidad, por lo que no sorprende que, por el momento, no hayamos encontrado consecuencias directas de la crisis sobre la patología infecciosa como las descritas en otros países. Tan sólo hemos detectado aspectos que merecen ser vigilados y cuya asociación con la crisis, siendo compatible, tendría que ser contrastada. Como ejemplos, el aumento de la mortalidad por infecciones intestinales y del periodo perinatal; en cuanto a morbilidad, el aumento de los ingresos por bronquitis y bronquiolitis en los menores de 5 años, sobre todo en los menores de 1 año, y el aumento de las infecciones intestinales a partir de los 75 años de edad; la estabilización del descenso de las altas por tuberculosis en los niños; el aumento de los ingresos urgentes por algunas enfermedades infecciosas y la disminución de la estancia media para las principales en los mayores de 65 años.
La aplicación de políticas restrictivas sobre el empleo y las prestaciones sociales no tiene un impacto inmediato y global en la población, sino que éste es progresivo y afecta a los diferentes colectivos en tiempos diferentes (primero afectó a los trabajadores de la construcción y ahora al sector terciario). Lo mismo ocurre con el agotamiento de las prestaciones sociales, con la capacidad de apoyo de las economías familiares y con el consumo social, en los cuales todavía existen reservas de recursos. Con ello queremos indicar que el deterioro de las condiciones de vida se manifiesta de manera desigual, tanto social como espacial y temporalmente, y la manifestación de esos efectos en términos de enfermedad será progresiva y muy específica (infecciones hospitalarias, cronificación de procesos infecciosos, manifestaciones epidémicas relacionadas con el mantenimiento de servicios municipales y sociales, etc.), lo que requerirá el estudio de estos hechos para establecer su génesis social. En el conjunto de la población se manifestará cuando el deterioro alcance niveles poblacionales, que es cuando de manera secuencial iremos encontrando efectos sobre la salud de la población en función de la especificidad de las medidas adoptadas y del marco político en que éstas se apliquen.
Por todo lo anterior, recomendamos:
- •
Abolir el Decreto discriminatorio de abril de 2012 y revisar la anterior legislación restrictiva.
- •
No reducir recursos materiales ni humanos en vigilancia epidemiológica.
- •
Mejorar las fuentes, en actualización, disponibilidad e incorporación de variables que permitan aproximarse a los ejes de desigualdad. Es muy posible que en las comunidades autónomas haya avances en este sentido que habría que aprovechar y extender.
- •
Focalizar grupos vulnerables e incorporar sistemáticamente indicadores más sensibles para la vigilancia de alguna patología (p. ej., VIH y tuberculosis, resistencias, acceso, prueba y tratamiento, deterioro asistencial en infecciones nosocomiales).
- •
Abordar los estudios de brotes (buenos exponentes de por dónde incide la crisis) con una perspectiva más amplia que integre aspectos mediadores sociales, que muchas veces son decisivos.
Los tres autores han colaborado en el diseño del texto y revisado su redactado final.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
Agradecemos a los profesionales del Área de Vigilancia Epidemiológica del Centro Nacional de Epidemiología el trabajo sobre el que se apoya gran parte de este texto, así como sus aportaciones y comentarios.