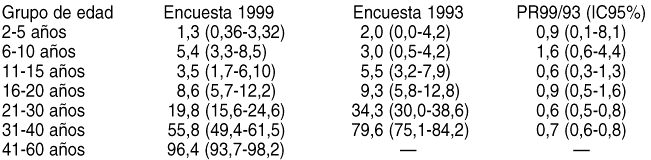Miércoles, 17 de octubre
15:30 horas. Sala 2
Moderador:
Alberto Malvar Pintos
64 SEROPREVALENCIA DE ANTICUERPOS DE VARICELA EN UN COLECTIVO CERRADO DE MINUSVÁLIDOS PSÍQUICOS
E. Ramalle-Gómara, M. Perucha González, M.ªE. Lezaun Larumbe, M.J. Oyarbide Nazabal y S. Jareño Blanco
Servicio de Epidemiología y Promoción de la Salud. Gobierno de La Rioja. Centro de Atención de Minusválidos Psíquicos Santa Lucía (Fuenmayor. La Rioja). Laboratorio. Hospital de La Rioja.
Antecedentes y objetivo: La primoinfección con el virus de la varicela puede producir en los adultos una enfermedad grave, con un riesgo mayor que en niños de presentar complicaciones , a la vez que supone un importante coste sanitario y social. En España se disponen de datos sobre la seroprevalencia de esta enfermedad, tanto en niños como en adultos. Así, Pachón et al informan de una seroprevalencia superior al 90% en personas de 20 o más años. Salleras et al encuentran un prevalencia de anticuerpos del 94% en el grupo de edad de 15 a 34 años y superior al 99% en los de 35 y más años. Sin embargo, no existen datos sobre el comportamiento epidemiológico de esta enfermedad en el caso de las personas con una minusvalía psíquica. Podría ocurrir que estas personas, durante su infancia, hayan tenido menos oportunidades de estar en contacto con el virus de la varicela, puesto que, por lo general, no compartían guarderías o centros escolares, sino que, sobre todo los que ahora tienen más edad, solían estar recluidos en casa.
Durante el mes de marzo de 2001 se produjeron tres casos de varicela en personas residentes en un centro de atención de minusválidos psíquicos adultos (CAMP). Previamente a la realización de la vacunación en este colectivo, realizamos un estudio sero-epidemiológico para conocer el estado inmunitario frente al virus de la varicela en este colectivo. En este artículo presentamos los resultados de dicho estudio.
Métodos: El CAMP cuenta con 64 residentes, mayores de 17 años. Durante los últimos días del mes de marzo se obtuvieron muestras de sangre de 58 residentes (90,6% del total). No se realizó extracción a los tres casos de varicela y a tres personas hospitalizadas. Las muestras se centrifugaron y los sueros fueron analizados con un equipo comercial VIDAS mediante enzimoinmunofluorescencia (VIDAS Varicella-Zoster IgG, BioMérieux sa, Lyon, France) para determinar la presencia de anticuerpos IgG frente a la varicela. Se consideró resultado negativo a los valores menores de 0,60; dudoso a los valores comprendidos entre 0,60 y menores de 0,90 y positivo a los valores de 0,90 o más. Se calculó la prevalencia de anticuerpos para ambos sexos y sus intervalos de confianza al 95% (IC 95) mediante el método binomial, empleando el programa EpiInfo .
Resultados: De las 58 personas estudiadas, 39 (67,2%) eran varones. Tenían anticuerpos frente a varicela 53 personas (37 varones y 16 mujeres), y con un resultado dudoso había dos mujeres más. Si consideramos a los dudosos como negativos, la prevalencia de anticuerpos frente a varicela fue de 94,9% en hombres (IC 95: 82,7 a 99,4%) y de 84,2% (IC 95: 60,4 a 96,6%) en mujeres. La prevalencia global fue de 91,4% (IC 95: 81,0 a 97,1%). Si consideramos a los dudosos como positivos, la prevalencia sería de 97,7% (IC 95: 74,0 a 99,9%) en mujeres y de 94,8% (IC 95: 85,6 a 98,9%) en el total. Las cinco personas con resultado negativo o dudoso fueron vacunadas frente a varicela.
Conclusiones: Es bien conocido como la infección por el virus de la varicela se produce en las edades tempranas de la vida, con la mayor incidencia entre los 2 y los 8 años de edad . En población general, casi la totalidad de los adultos tienen anticuerpos frente a la enfermedad. Aún cuando se trate de una muestra de tamaño medio (60 personas) los datos del presente estudio muestran que también los adultos con minusvalía psíquica están inmunizados frente a la varicela, por lo que no parece probable la aparición de brotes de varicela en colectivos cerrados de este tipo.
65 PREVALENCIA DE ANTICUERPOS FRENTE AL VIRUS DE LA HEPATITIS A SEGÚN LA EXPOSICIÓN A AGUAS RESIDUALES
M.V. Rigo, J. Roda, L. Monge, F. Martinez-Campillo, M. Verdú y S. Cilleruelo
Centro de Salud Pública de Alicante.
Antecedentes y objetivo: Entre los grupos de población a riesgo de exposición al virus de la Hepatitis A (VHA) se incluye a los trabajadores en contacto con aguas residuales. Se dispone de escasos datos de este grupo y éstos apuntan que la prevalencia de anticuerpos frente al VHA es similar a la de la población general. El objetivo de nuestro trabajo fue determinar, en nuestra área, la prevalencia de anticuerpos frente VHA en estos trabajadores.
Métodos: Se estudiaron 107 trabajadores de empresas concesionarias de estas actividades de riesgo de nuestra área. Se recogió información sobre edad, sexo, actividades realizadas, antigüedad en la empresa y antecedentes de vacunación. Se investigó la presencia de anticuerpos totales frente VHA.
Los sujetos se agruparon en tres niveles de riesgo, excluyentes entre sí: Alto: trabajador que en su vida laboral ha estado expuesto al contacto con las aguas residuales: alcantarillado, depuración y/o laboratorio (n = 30). Medio: trabajador que en su vida laboral ha estado expuesto al contacto frecuente con materias orgánicas: compostaje, taller y/o lavadero (n = 35). Bajo: trabajador de actividades administrativas, supervisión, mantenimiento, limpieza de superficies y/o playas (n = 42).
Se efectuó análisis descriptivo. Se compararon las prevalencias según nivel de riesgo con la chi cuadrado. Se estudió la relación entre la prevalencia de los anticuerpos frente al VHA y la edad con la chi cuadrado de tendencia lineal y, la relación entre edad y tiempo trabajado con el coeficiente de Pearson.
Resultados: El 98,13% de los sujetos estudiados fueron varones, la media de edad 39,87 años con un rango de 19 a 62. Ningún sujeto relató antecedente de vacunación frente a la Hepatitis A. La prevalencia global de anticuerpos frente a la hepatitis A fue de 65,4%. La prevalencia por grupos de edad fue de 9,09 para los menores de 30 años, 52,94 para los de 30-39 años, 96,30 para los de 40-49 años y del 100% en los mayores de 49 años. Por niveles de riesgo fue de 56,7% para el alto, 65,7% para el medio y 71,4% para el bajo, no encontrándose diferencias significativas entre ellas. Siendo las edades medias respectivas de 37,73, 39,80 y 41,45 años.
Tanto para la población global estudiada, como para cada uno de los niveles de riesgo, las chi cuadrado de tendencia lineal para la variable edad fueron significativas. El coeficiente de correlación de Pearson entre las variables tiempo trabajado y edad fue significativo r = 0,5158 (p < 0,0001)
Conclusiones: La prevalencia entre los distintos niveles de riesgo no difirió. El incremento de la prevalencia está en función de la edad. A pesar de no haber constatado una diferencia de riesgo significativa, la posible ocurrencia de brotes que aumenten la presencia de virus en las aguas residuales aconseja la vacunación de los susceptibles.
66 PRIMEROS RESULTADOS DEL PLAN DE ELIMINACIÓN DEL SARAMPIÓN EN ESPAÑA
C. Amela, C. Sanz , I. Pachón y el Grupo de Trabajo de los Responsables Autonómicos
Centro Nacional de Epidemiología. Instituto de Salud Carlos III y responsable CC.AA. Madrid.
Antecedentes y objetivos: La Región Europea de la Organización Mundial de la Salud (OMS) en el marco de la política SALUD21, ha propuesto eliminar el sarampión indígena antes del año 2007. En España en el año 2000, se acuerda con los responsables de la Vigilancia Epidemiológica de las Comunidades Autónomas (CC.AA.) alcanzar el objetivo de eliminar el sarampión autóctono en España para el año 2005 y se elabora un Plan de Eliminación siguiendo las líneas definidas por la OMS. El objetivo del Plan es alcanzar una situación en la que la transmisión mantenida no pueda ocurrir y en donde la difusión de casos secundarios generados por un caso importado, acabe por sí misma sin intervención.
Objetivo: Evaluar la puesta en marcha del Plan en sus distintos componentes y su impacto en la incidencia de la enfermedad.
Métodos: Se han incrementando las coberturas de vacunación de la segunda dosis y se ha adelantado la administración de la segunda dosis a los 3-6 años según los recursos operativos de cada CCAA. También se ha reforzado la vigilancia epidemiológica mediante la adopción de una definición de caso más sensible, la realización de diagnóstico de laboratorio de todos los casos sospechosos de sarampión, la declaración individualizada y urgente de los casos sospechosos, y la investigación con búsqueda de fuente de infección en los casos confirmados. En los casos confirmados se tomarán muestras para aislamiento y caracterización genotípica de todos los casos posibles.
Resultados: Todas las CCAA han puesto en marcha un Plan de Eliminación. El Consejo Interterritorial aprobó para el año 2001, la incorporación en el calendario de vacunación de la segunda dosis de vacuna triple vírica entre los 3-6 años. Todas las CC.AA, que no han realizado vacunaciones masivas entre los 3 y los 11 años, mantendrán la dosis de los 11 años hasta que la cohorte vacunada con 2 dosis alcance esa edad.
El Plan ha permitido unificar la vigilancia epidemiológica mediante una definición de caso más sensible y la investigación de los casos. Se inicia un registro de casos sospechosos ubicado en el Centro Nacional de Epidemiología. El Centro Nacional de Microbiología actuará como centro de referencia para el diagnóstico y para la coordinación de la red autonómica de laboratorios. Hasta el 30 de Abril se han notificado 45 casos, de ellos 6 han sido confirmados por el laboratorio y se han clasificado 4 como importados, ya que en la semana anterior al inicio de síntomas habían estado fuera del país, otro caso confirmado en Galicia asociado a un caso importado con transmisión escolar y sin casos secundarios asociados y el último caso corresponde a una niña de 2 años, vacunada y sin antecedentes de contacto con otros casos. Se han clasificados como compatibles 5 casos por carecer de muestras necesarias para el diagnóstico de laboratorio.
Hasta el momento no se ha realizado ningún aislamiento en orina o exudado faríngeo.
Conclusiones: El Plan de Eliminación se ha iniciado en todas las CCAA y las medidas en él contempladas; adelanto de la segunda dosis de vacuna, vacunación masiva en numerosas CC.AA y refuerzo de la vigilancia epidemiológica, están evidenciando la no-existencia de transmisión autóctona del virus del sarampión en España.
67 VIGILANCIA DE LA GRIPE EN ESPAÑA. EVALUACIÓN DE LA TEMPORADAS 1999-2000 Y 2000-2001
P. Pérez Breña, S. Mateo, en representación del Grupo de Vigilancia de la Gripe en España
Centro Nacional de Microbiología. Majadahonda. Madrid.
Introducción y objetivo: La vigilancia de la gripe debe cubrir fundamentalmente los siguientes aspectos: 1) detección precoz del inicio de la epidemia y caracterización de los virus circulantes; 2) difusión inmediata de la información a los servicios médicos, para la toma de medidas de control adecuadas; y 3) remisión de información a la OMS, a fin de facilitar el diseño de la próxima vacuna, e intercambio rápido de información, principalmente entre los países adyacentes. El sistema de vigilancia de la gripe en España, actualmente en desarrollo, plantea una vigilancia integral, tanto virológica como epidemiológica de la enfermedad, con la colaboración de redes de médicos centinela y de laboratorios de virología. El objetivo del presente trabajo es describir el comportamiento de la gripe en las dos últimas temporadas, 1999-2000 y 2000-2001, utilizando la información suministrada por este subsistema.
Métodos: Las redes centinela participantes declaran el número de consultas por síndromes gripales en una población de referencia, atendiendo a una definición de caso, y notifican también el número de casos en que se ha realizado el estudio virológico. Los laboratorios identifican el tipo y subtipo del mayor número posible de virus aislados, seleccionándose un porcentaje de los mismos para su caracterización antigénica en el MRC (Londres), que actúa como Centro de Investigación de Gripe de la OMS para la región europea. Tanto los datos clínicos como virológicos son enviados al nivel estatal, donde se procede a su agregación y análisis, permitiendo una rápida difusión de resultados y recomendaciones.
Resultados: Durante la temporada 1999-2000, 6 Comunidades participaron en el sistema de vigilancia (CC AA de Andalucía, Castilla y León, Madrid, Valencia, País Vasco y Castilla-La Mancha -Guadalajara-), mientras que en la temporada 2000-2001, con la inclusión de las CC AA de Aragón y Baleares, el sistema llegó a cubrir un 58% de la población total española. Los niveles de actividad gripal registrados fueron muy diferentes en las dos temporadas. En la primera de ellas, 199-2000, la onda epidémica ocurrió casi simultáneamente en todas las CCAA y la incidencia máxima global se registró en la semana 2/2000 (9 al 15 de enero), con tasas similares a las notificadas en la temporada anterior, aunque con un ligero adelanto en el tiempo. Se detectó la co-circulación de los dos subtipos del virus de la gripe tipo A, con un predominio del A(H3N2). Por el contrario, en la temporada actual, 2000-2001, la actividad de la enfermedad ha sido muy baja y sólo en la red centinela de Madrid se superó ligeramente el umbral epidémico, con un predominio de aislamientos de A(H3N2). En el resto de redes se aisló fundamentalmente el subtipo A(H1N1). Todos los virus caracterizados se mostraron bastante cercanos a las cepas incluidas en las vacunas de ambas temporadas.
Conclusiones: Desde la temporada 1995-1996, el Sistema Centinela de Vigilancia de la Gripe ha aumentado su cobertura de forma significativa. El sistema, utilizando las redes de médicos centinela instauradas en nuestro país para la vigilancia de determinados procesos, en asociación con los laboratorios de virología correspondientes, se ha revelado como un instrumento útil para la vigilancia de la gripe, proporcionando rápida información sobre la caracterización de las variantes del virus de la gripe y su capacidad de difusión en estas dos temporadas epidemiológicas tan diferentes.
68 ELIMINACIÓN DEL SARAMPIÓN EN LA COMUNIDAD VALENCIANA. SITUACIÓN DE PARTIDA, PROTOCOLO DE VIGILANCIA Y RESULTADOS OBTENIDOS
C. Pons Sánchez, M. Castellanos Martínez, E. Carmona Marti y G. Jorques Aracil
Grupo de trabajo del sarampión Comunidad Valenciana. Servicio de Epidemiología D.G.S.P, Unidades de Epidemiología C.S.P., Red Laboratorios.
Antecedentes y Objetivos: La Oficina Regional para Europa de la OMS, aprueba en 1998 la eliminación del sarampión autóctono en Europa para el año 2007. Las estrategias propuestas para lograrlo son: reducir la proporción de susceptibles a niveles inferiores a los necesarios para que la transmisión se produzca manteniendo estos niveles hasta alcanzar la eliminación global y establecer un sistema de vigilancia adecuado que permita la rápida detección de la circulación del virus. Nuestro objetivo es mostrar la situación actual del Plan de Eliminación del Sarampión en la Comunidad Valenciana.
Métodos: Se analiza la evolución epidemiológica del sarampión en la Comunidad Valenciana a partir de la información procedente de la Red Valenciana de Vigilancia en Salud Pública y se efectúa una estimación del perfil de susceptibilidad utilizando el método propuesto por la OMS. Se refieren las acciones de vacunación desarrolladas para disminuir la proporción de susceptibles y se describe el protocolo de vigilancia y control puesto en marcha en la C. Valenciana, analizando su funcionamiento y resultados. Resultados: Basándonos en los datos de incidencia de la enfermedad y apoyados por la estimación del perfil de susceptibilidad, desde 1998 no se detecta en nuestro territorio transmisión de la enfermedad. Se ha elaborado un protocolo de vigilancia y control que tiene como función la rápida detección de la circulación del virus y de los factores presentes para que la misma ocurra, así como pautar las medidas de control a establecer en cada caso. Para ello es imprescindible la notificación urgente de todos los casos sospechosos, su confirmación mediante laboratorio (detección IgM específicas y aislamiento del virus) y la investigación de cada caso que incluye la búsqueda de la fuente de infección y la identificación y seguimiento de los contactos. Se han establecido las funciones a desarrollar por las distintas unidades que participan: asistencial, laboratorio y salud pública. En enero de 2001 se pone en marcha el protocolo de vigilancia y se establece la red de laboratorios para el diagnóstico de las sospechas clínicas. Hasta la fecha se han notificado 12 casos sospechosos, ninguno de los cuales se ha confirmado, clasificándose como descartados. Cuatro son positivos a herpes virus 6 y 2 a parvovirus. Todos los casos en edad de vacunación habían recibido al menos una dosis de vacuna triple vírica. El tiempo medio transcurrido del inicio del exantema a la notificación del caso es de 5,4 días, desde el inicio del exantema a la recogida del suero 7,1 días y de la llegada de la muestra al laboratorio a la obtención del resultado, 1,8 días.
Conclusiones: Actualmente en la Comunidad Valenciana la población susceptible al sarampión está por debajo de la necesaria para que la transmisión se produzca, considerando el objetivo de eliminación alcanzable. En este contexto mantener un buen sistema de vigilancia es imprescindible para detectar la reintroducción del virus y cortar la transmisión en caso de que esta se produzca. En líneas generales el sistema de vigilancia está funcionado adecuadamente, si bien habría que mejorar la rapidez con que el caso se notifica una vez realizada la sospecha.
69 ENFERMEDAD MENINGOCÓCICA EN MÁLAGA 1990-2000. ANÁLISIS DESCRIPTIVO
J.E. Vadillo Perez-Cea y F. García-España
Delegación de Salud de Málaga. Consejería de Salud. Junta de Andalucía.
Antecedentes y objetivos: Durante el período de estudio la Enfermedad Meningocócica ha sido una enfermedad de declaración obligatoria regulada desde 1986 como de declaración numérica e individualizada, bajo el item Meningitis Meningocócica. A partir de 1997, con la modificación del Sistema de Vigilancia, como de declaración individualizada y urgente. La crisis en Salud Pública que provocó la aparición en algunas Comunidades Autónomas de un incremento en la incidencia y un cambio del patrón hacia un mayor predominio del serogrupo C serotipo 2b:P1.2,5, junto a la alarma en los medios de comunicación y en la población, hizo que se instaurase un dispositivo permanente de alerta ante la enfermedad meningocócica. Objetivos: Crear un registro depurando la base de datos Svea. Mostrar la tendencia de la enfermedad. Describir la forma de presentación de la enfermedad en nuestro ámbito.
Métodos: Se presenta un estudio descriptivo de la Enfermedad Meningocócica. Los datos de incidencia se han obtenido a partir de las declaraciones al Sistema de Vigilancia Epidemiológica de Andalucía en la provincia de Málaga durante el período 1990 - 2000. Desde 1997 existe un Sistema de Declaración Específico para la Vigilancia de las Meningitis, las declaraciones anteriores a esta fecha han sido revisadas exhaustivamente, recodificando aquellas enfermedades que no cumplían criterio de caso. Las declaraciones posteriores se han recogido del Sistema de Declaración Específico.
Resultados: Durante este período se notificaron 573 casos de Enfermedad Meningocócica de los que 48 casos fueron excluidos, quedando 525 casos para su análisis. La máxima incidencia se produjo en el período 90-91 y la mínima en el 95-96. La confirmación de casos fue de 36,2%. La distribución por serogrupos fue: 52,6% para el B, 45,8% para el C, 1,05% para el Y, y 0,53 para el A. La letalidad general fue del 7,04%, y una específica, para el C de 10,34% y para el B de 10.0%. El serotipo predominante para el meningococo C fue el 2b:P1.2,5. No ha habido ningún serotipo predominante en el B No hubo diferencia por sexo. Por edad: < 1 año: 27%, 1-5: 29,8%, 6-19: 27,2% y > 19 años: 16%. El 84% eran < 20 años. La presentación estacional muestra una mayor incidencia fuera del período estival. Formas clínicas: 68% Sepsis, 23% Meningitis, 8% Sepsis+ Meningitis, 1% Otras. Estado vacunal previo: el 3,2% habían recibido Vacuna polisacárida A+C o conjugada. (a partir de 1997). No hubo ningún caso secundario, el 0,95% fueron casos coprimarios. No hubo casos asociados a brote.
Conclusiones: La Enfermedad Meningocócica en Málaga, ha mantenido durante el período 1990-2000, su patrón epidemiológico, en cuanto a incidencia, serogrupo predominante, estacionalidad, distribución por edad y sexo, letalidad, formas clínicas, en contra de lo ocurrido en otras Comunidades Autónomas. Al igual que en el resto de España, en 1997 se produjo una gran alarma social, que no estaba justificada por nuestra incidencia, pero obligó al refuerzo del Sistema de Vigilancia de las Meningitis.
70 UTILIDAD DE LA ENCUESTA DE CALIDAD POR LOTES PARA LA VALORACIÓN RÁPIDA DE LA COBERTURA VACUNAL
E. Peña, P. Arias, A. Barrasa, F.J. Valadés*, E. Álvarez, F. Avellanal, C. Becerril, L. Domingo, P. Gómez, F. González, F. Guerra, A. Moreno, M. Seguí, T.C. Silva, C. Amela, I. Pachón, D. Herrera y F. Martínez-Navarro
Programa Epidemiología Aplicada de Campo, Centro Nacional de Epidemiología, Instituto de Salud Carlos III. Centro Nacional de Alimentación, Instituto de Salud Carlos III. Consejería de Bienestar Social de Extremadura. *Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Madrid.
Antecedentes y objetivo: La estimación de las coberturas de vacunación es de gran utilidad para medir el impacto de los programas de vacunación y emprender planes de eliminación de enfermedades. Los métodos basados en Encuestas de Calidad por Lotes (ECL) han sido recomendados en situaciones donde se requiere estimar coberturas de forma rápida y a bajo costo. Hasta el momento se dispone de escasa literatura sobre su uso en países desarrollados.
Objetivo: Determinar la utilidad de la ECL para la estimación de la cobertura vacunal y valoración de la calidad de los servicios sanitarios en materia vacunal en el área 5 de la Comunidad de Madrid (CM).
Material y métodos: Se realizó una encuesta de cobertura vacunal entre septiembre y octubre de 2000 utilizando la técnica de Calidad por Lotes, la cual permite determinar si un lote ha alcanzado un determinado estándar de calidad en cobertura vacunal a partir del análisis de algunos de los miembros del lote, así como estimar la cobertura vacunal para toda el área geográfica estudiada. Se definieron 34 lotes que se corresponden con las 34 zonas básicas de salud del área 5. Se evaluaron las vacunas que debe recibir un niño hasta los 18 meses de edad según el calendario oficial de la Comunidad de Madrid. Se estimó una muestra de 306 niños de 18 a 23 meses de edad residentes en el área 5 de la CM, la selección se realizó aleatoriamente a partir del listado de nacimientos del hospital de referencia del área, las encuestas fueron realizadas por teléfono. Se diseñó una encuesta que incluyó las principales variables de interés según los objetivos del estudio. De acuerdo al establecimiento de un umbral mínimo y máximo de cobertura se fijó un valor de decisión de 2 niños con cobertura de vacunación no completa en un lote para considerarlo de cobertura no aceptable. Se empleó el programa estadístico EpiInfo 6.04 para el análisis.
Resultados: Se entrevistaron 286 niños. El 57% fueron masculinos, con una media de edad de 18,7 meses (95% IC: 18,0-19,6). El 90% de los encuestados disponía de la cartilla de vacunación al momento de la entrevista. Las coberturas vacunales varían según se considere el dato acreditado o referido, observándose alrededor del 90% tanto en primo vacunación como en las dosis de recuerdo si se considera el dato acreditado y por encima del 95% tomando en cuenta el dato acreditado más el referido. El porcentaje de registro de los datos de la cartilla superó el 93%.
Conclusiones: La Encuesta de Calidad por Lotes es una técnica rápida y útil para evaluar la cobertura de vacunación en un área de amplia cobertura vacunal en un país desarrollado, la calidad de los servicios de salud y cobertura vacunal en el área estudiada es buena.
71 INCIDENCIA DE ENFERMEDAD INVASORA POR STREPTOCOCCUS PNEUMONIAE EN LA REGIÓN DE MURCIA
M.I. Espín*, J. García, J. Ruiz, J. Ródenas, A. Egea y J.A. Navarro
Dirección General de Salud Pública. Consejería de Sanidad y Consumo. Murcia. Servicio de Microbiología. Unidad de Codificación. Hospital Virgen de la Arrixaca. Servicio de Documentación. Hospital Rosell. *Dirección General de Salud Pública. Consejería de Sanidad y Consumo. Murcia.
Antecedentes: La disponibilidad, próximamente, de una vacuna neumocócica conjugada, segura y eficaz, plantea la necesidad de estudiar de forma precisa la epidemiología de la infección neumocócica en niños de nuestra Región, con la finalidad de valorar la pertinencia de introducir la vacunación en Calendario Vacunal.
Objetivos:1) Estudiar la incidencia de enfermedad neumocócica invasora en menores de 15 años de edad. 2) Describir las principales formas de presentación y características de la enfermedad.
Métodos: Se ha realizado una búsqueda retrospectiva de casos de enfermedad invasora por Streptococcus pneumoniae, en menores de 15 años de edad durante el período 1996-2000. El estudio se ha realizado en todos los hospitales de la Región, cruzando las bases de datos de microbiología, CMBD, altas pediátricas y SISEDO. Se ha considerado caso a todo aislamiento de S. pneumoniae en cultivo de líquido estéril. Las variables estudiadas son: datos de identificación, antecedentes neonatales y de enfermedades previas, forma de presentación de la enfermedad, hospitalización, complicaciones, defunciones y secuelas.
Resultados: Se han estudiado 32 casos de enfermedad neumocócica invasora en menores de 15 años. La tasa de incidencia anual (promedio del período estudiado) en menores de un 1 año de edad es de 15,88 por 100.000 habitantes, y para el grupo de edad de 1-4 años y 5-14 años de 5,83 y 0,99 por 100.000 hab. respectivamente. El 57,6% habían nacido pretérmino para la edad gestacional, el 21,9% tenían factores de riesgo asociados, el 88% se encontraban vacunados correctamente. Los síntomas más frecuentes fueron: fiebre alta 96%, vómitos 39,4%, alteración del estado de consciencia 27%, insuficiencia respiratoria 27,3%. El diagnóstico principal fue: sepsis 40,6%, meningitis 31,3%, neumonía 25% y etmoiditis 3,1%. La estancia media hospitalaria fue de 10 días (E.S: 1,2) y en UCI de 5,5 días (E.S: 1,1). Se produjeron complicaciones en el 15,6% de los casos, y secuelas en el 9,4%. La tasa de letalidad fue 15,6%.
Conclusiones: En los menores de un año la tasa de incidencia es superior al resto de grupos de edad. La gravedad de la enfermedad, junto con la alta tasa de letalidad, justifica la realización de aproximaciones coste/efectividad de la intervención mediante vacunación, para valorar la incorporación de la nueva vacuna neumocócica conjugada en el Calendario Vacunal.
72 SEROPREVALENCIA DE ANTICUERPOS FRENTE A HEPATITIS A EN LA POBLACIÓN DE 2 A 60 AÑOS DE LA COMUNIDAD DE MADRID
L. G-Comas*, R. Castañeda, R. Ramírez y J.C. Sanz
Consejería de Sanidad de la Comunidad de Madrid. *Consejería de Sanidad. Servicio de Epidemiología. Madrid.
Antecedentes: En los países con bajo nivel de higiene y sanitario, la hepatitis A es una enfermedad endémica y la infección ocurre en los primeros años de vida, por lo que la prevalencia de anticuerpos es elevada después de la infancia. En los países desarrollados, debido a las mejoras sanitarias, se observa una prevalencia de anticuerpos baja en jóvenes y un incremento gradual con la edad, lo que ha provocado un aumento del número de susceptibles. La gravedad de la enfermedad aumenta con la edad y debido a la prolongada convalecencia se asocia a una morbilidad y unas pérdidas económicas significativas. La determinación en la población de la prevalencia de anticuerpos contra el VHA es un marcador de infección pasada y resulta útil para conocer la exposición al VHA en los diferentes grupos de edad.
Objetivos: Conocer la prevalencia de anticuerpos antiVHA en la población de 2 a 60 años de la Comunidad de Madrid (CM) y su evolución en los últimos 6 años.
Métodos: Se han determinado anticuerpos totales específicos antiVHA en una muestra aleatoria representativa de la población de 2 a 60 años residente en la CM (III Encuesta de Serovigilancia de la CM). Las personas con patología inmunosupresora han sido excluidas. La selección de los participantes se ha llevado a cabo entre septiembre de 1999 y marzo de 2000 mediante muestreo por conglomerados bietápico con estratificación de las unidades de primera etapa. Las unidades de primera etapa han sido los centros de extracción de atención primaria y las de segunda etapa los individuos que acuden para extraerse sangre por indicación de su médico. Se ha realizado un muestreo independiente para 7 grupos de edad, con un tamaño muestral de 300 individuos por grupo, teniendo en cuenta una prevalencia esperada del 50%, un error de muestreo del 5% y un nivel de confianza del 95%. Los resultados se han comparado con los obtenidos en la II Encuesta de Serovigilancia de la CM (1993), de metodología similar.
Resultados:
Conclusiones: Los datos sugieren que la prevalencia de la infección por hepatitis A en menores de 20 años sigue descendiendo. La susceptibilidad de la población de 21 a 40 años al VHA ha aumentado considerablemente, mientras que la población de 41 a 60 años presenta todavía una susceptibilidad muy baja. Es recomendable la inmunización de los contactos íntimos con un caso de hepatitis A y de los viajeros a zonas endémicas que hayan nacido después de 1959.
73 SEROPREVALENCIA DE ANTICUERPOS FRENTE AL SARAMPIÓN EN LA POBLACIÓN DE 2 A 40 AÑOS DE LA COMUNIDAD DE MADRID
R. Castañeda, L.G-Comas*, R. Ramírez, J.C. Sanz y D. Barranco
Consejería de Sanidad de la Comunidad de Madrid. *Consejería de Sanidad. Servicio de Epidemiología. Madrid.
Objetivos: Conocer la prevalencia de anticuerpos por grupos de edad frente a sarampión, el estado vacunal en la población de menor de 16 años de la Comunidad de Madrid (CM) y comparar con los resultados obtenidos en la Encuesta anterior (1993).
Métodos: Se han determinado anticuerpos frente a sarampión en una muestra aleatoria representativa de la población de 2 a 40 años residente en la CM (III Encuesta de Serovigilancia de la CM). Las personas con patología inmunosupresora han sido excluidas. La selección de los participantes se ha llevado a cabo entre septiembre de 1999 y marzo de 2000 mediante muestreo por conglomerados bietápico con estratificación de las unidades de primera etapa. Las unidades de primera etapa han sido los centros de extracción de atención primaria y las de segunda etapa los individuos que acuden para extraerse sangre por indicación de su médico. Se ha realizado un muestreo independiente para 6 grupos de edad, con un tamaño muestral de 300 individuos por grupo, teniendo en cuenta una prevalencia esperada del 50%, un error de muestreo del 5% y un nivel de confianza del 95%.
Resultados: La prevalencia de anticuerpos frente a sarampión ha sido: de 91,0 en el grupo de edad de 2 a 5 años (I.C 95%: 87,4-94,1), de 97,3 en el de 6 a 10 años (I.C 95%: 94,9-98,7), de 98,4 en el de 11 a 15 años (I.C 95%: 96,4- 99,5), de 95,2 en el de 16 a 20 años (I.C 95%: 92,3-97,3) en el de 21 a 30 años (I.C 95%: 97,7-99,9) y del 99,3 en el de 31 a 40 años (I.C 95%: 97,3-99,8) .
Cartilla de vacunación: Se ha obtenido información de la misma en un de 92,2 en los niños de 2 a 5 años, de 90,9 en los de 6 a 10 años y de 86,8 en los de 11 a 15 años. De éstos estaban correctamente vacunados de sarampión de acuerdo con el calendario de vacunación de la CM:
2 a 5 años6 a 10 años11 a 15 años
1ª Dosis97,9 (95,2- 99,1)96,7 (93,9-98,4)93,1 (89,4-95,8)
2ª Dosis53,9 (40,9- 66,6)100,0 (71,5-100,0)85,9 (80,8-90,1)
Comparación con la Encuesta de 1993: La prevalencia ha sido superior a la encuesta anterior en el grupo de 6 a 10 años e inferior en los grupos de 2 a 5 y de 16 a 20 años aunque las diferencias no han sido significativas. La proporción de cartillas recuperadas ha sido mayor para todos los grupos de edad en la encuesta actual. Así mismo la cobertura vacunal ha sido mejor en todos los grupos de edad y sobre todo en el grupo de 11 a 15 años donde casi se ha duplicado.
Conclusiones: La prevalencia de anticuerpos protectores para el sarampión es alta en todos los grupos de edad y próxima al 100% en los niños que han recibido dos dosis. La cobertura vacunal es buena globalmente pero es necesario hacer un esfuerzo para mejorar la implantación de la segunda dosis incluida recientemente en el calendario. La información que se recoge de las cartillas vacunales ha mejorado con respecto a las encuestas anteriores.
74 VIGILANCIA EPIDEMIOLÓGICA DEL SARAMPIÓN EN LA COMUNIDAD DE MADRID DURANTE LOS PERÍODOS 1991-1997 Y 1998-2000
C. Febrel Bordeje, S. Cañellas Llabrés, R. Castañeda López y R. Ramírez Fernández
Servicio de Epidemiología. Consejería de Sanidad. Comunidad de Madrid.
Antecedentes-objetivos: El sarampión es una enfermedad de declaración obligatoria, individualizada y en la actualidad de notificación urgente en la Comunidad de Madrid, sujeta a vigilancia y estrategias de control e intervención recomendadas por la O.M.S. con objeto de su eliminación en España en el año 2005. El objetivo del estudio es conocer la tendencia de la enfermedad durante los períodos 1991-97 y 1998-2000, así como la distribución de casos según distintas variables (edad, año, semana epidemiológica y estado vacunal).
Métodos: Se ha estudiado los casos notificados de sarampión a través de la Red de Médicos Centinela de la Comunidad de Madrid, durante 1991-1997 describiendo las variables mencionadas, ya que en dicho período la notificación al Sistema de Enfermedades de Declaración Obligatoria (EDO) era de forma numérica. Es a partir de 1997 cuando la morbilidad notificada del sistema EDO se realiza de forma individualizada, lo que permite el análisis durante 1998-2000.
Resultados: El número de casos notificados durante el período 1991-1997 fue de 551, observándose el mayor número de casos en el año 1992 (38%). Posteriormente, los casos han ido descendiendo hasta llegar a 21 en 1997. El descenso anual producido, es a expensas de todos los grupos de edad. El mayor número de casos se observa en menores de 2 años y mayores de 15; excepción hecha en 1992, en el que la mayor incidencia se dio entre 2 y 10 años. La valoración según estado vacunal, muestra que un 50% de los casos están vacunados, y un 50% no vacunados. Se desconoce el estado vacunal en el 9,8%, cifra que se incrementa a medida que aumenta la edad. Si estudiamos los grupos de edad, se observa, que los casos en no vacunados son mayores en los grupos de menos de 2 años y mayores de 15.
Durante el 2º período estudiado (1998-2000) se notificaron un total de 42 casos.(21 en 1998, 14 en 1999 y 7 en el año 2000), observándose un descenso de la tasa de incidencia que pasó de 6,4 casos por 100.000 en 1997 a 0,42 en 1998 y 0,13 en el año 2000. El mayor nº de casos se presentó en 1998 (50%) y según distribución por edad, se observa el mayor porcentaje entre 0 y 5 años (64,28%) seguidos de aquellos mayores de 15 años
Así mismo, considerando el estado vacunal, 18 casos del total estaban vacunados (42,85%), 15 no lo estaban (35,71%) y en 9 de ellos se desconocía (21,42%). Teniendo en cuenta la edad , se observa que los casos en vacunados que son menores de 15 años suponen un 42,47% frente al 2% en los mayores de 15 años.
Conclusiones: La tendencia del sarampión durante los períodos estudiados ha sido de disminución de su incidencia en la Comunidad de Madrid al igual que en el resto de las Comunidades autónomas, observándose el mayor número de casos entre 0-5 años, así como un porcentaje elevado de desconocimiento del estado vacunal en la población mayor de 15 años.
75 EPIDEMIOLOGÍA DE LOS SEROTIPOS Y PATRONES DE RESISTENCIA DEL STREPTOCOCCUS PNEUMONIAE EN LA COMUNIDAD VALENCIANA
M. Montaner, S. Cuéllar, L.A. Calvo, R. Moreno, C. Belles, M. Gil, J. Román, M. Gobernado y E. Cantón
Hospital Universitario La Fe de Valencia; Hospital General de Castellón.
Antecedentes: El conocimiento de los serotipos prevalentes y los patrones de resistencia del Streptococcus pneumoniae son necesarios para la adecuación de los programas de vacunación neumocócica y la utilización eficiente de los antibióticos.
Nosotros caracterizamos la sensibilidad antibiótica y los serotipos de los neumococos aislados de pacientes hospitalizados.
Métodos: Evaluamos 271 cepas del Streptococcus pneumoniae aisladas de niños (158) y adultos (113) de junio de 1999 a marzo de 2001, procedentes de muestras teóricamente estériles y no estériles de 2 hospitales generales, que dan cobertura al 16.2% del total de la población de la Comunidad Valenciana.
La identificación de los neumococos se realizó mediante las pruebas de sensibilidad a la optoquina y de solubilidad en sales biliares.
Las CMI a penicilina, ampicilina, amoxicilina-clavulánico, cefotaxima, cefuroxima, eritromicina, rifampicina, vancomicina y levofloxacino fueron determinadas por E-test (NCCLS M7-A5).
Los serotipos se identificaron por reacción de quellung (antisueros del State Serum Institute)
Resultados: El 8.8% y el 33.3% de las cepas procedentes de niños y adultos, respectivamente, fueron de origen invasor. Los serotipos prevalentes de las cepas invasoras fueron:
En niños: serotipo 19 (46,1% ), 23 (16,4%), 14 (14,4%) y 11,5 y 3 (7,7% cada uno).
En adultos: serotipo 14 (19,4%), 19 (16,7%), el 3 (13,8%), el 6 (13,8%), 4 (8,1%) y 9 (8,5), 18 (5.1%) y 23 (6,1%) y 8,20 y NT (2,8% cada uno).
Los porcentajes de cepas no sensibles a los antibióticos estudiados fueron: penicilina (63,5%), ampicilina (3,1%), amoxicilina-clavulánico (0,5%), cefotaxima (16,7%), cefuroxima (23,1%), eritromicina (52,5%) y levofloxacino (1%).
Conclusiones: El 79,6% de los serotipos causantes de enfermedad invasora en niños están incluidos en la vacuna conjugada de 7 serotipos, mientras que la vacuna polisacarídica de 23 serotipos incluye el 97,3% de los serotipos presentes en las cepas invasoras de adultos.
La penicilina y eritromicina presentan los niveles de resistencia más elevados. Por el contrario, sólo encontramos 2 cepas con sensibilidad disminuida a levofloxacino y ninguna a vancomicina y rifampicina.