Explorar cuáles son las percepciones y las vivencias de las mujeres sordas en relación con la accesibilidad al Sistema de Salud Público Vasco (Osakidetza). Como objetivo secundario, explorar la experiencia de estas mujeres acerca de la violencia de género.
MétodoEstudio cualitativo con diseño exploratorio. La selección de las informantes se realizó mediante muestreo intencional. Se invitó a participar a mujeres sordas a través de la Federación de Personas Sordas de Euskadi. Se desarrollaron cuatro grupos de discusión entre octubre de 2013 y julio de 2014, con una duración media de 90-120 minutos. Estos grupos fueron grabados en vídeo para su posterior transcripción literal, en la que participó el Servicio de Intérpretes de Lengua de Signos de Euskadi. Se realizó un análisis temático.
ResultadosSurgen tres categorías principales: 1) sentimientos de discriminación y limitación del principio de autonomía; 2) barreras y facilitadores en la accesibilidad al sistema sanitario; y 3) vulnerabilidad de las mujeres sordas como consecuencia de la falta de comunicación.
ConclusionesLas mujeres sordas continúan presentando dificultades para el acceso al sistema sanitario en nuestro contexto. Los resultados de este estudio pueden ser un punto de partida para el desarrollo de políticas sanitarias y de protocolos institucionales.
To explore what are the perceptions and experiences of deaf women in relation to accessibility to the Basque Public Health System (Osakidetza). As a secondary objective, explore the experience of these women about gender violence.
MethodA qualitative study with exploratory design is developed. The selection of the informants was carried out through intentional sampling. Deaf women were invited to participate through the Federation of Deaf People of the Basque Country. Four discussion groups were developed between October 2013 and July 2014, with duration of 90-120minutes. The discussion groups were recorded in video for their later literal transcription in which the service of interpreters of sign language of Euskadi participated. Thematic analyses carried out.
ResultsThree main categories arise: 1) feelings of discrimination and limitation of the principle of autonomy; 2) barriers and facilitators in the accessibility to the health system; and 3) vulnerability of deaf women as a result of the lack of communication.
ConclusionsNowadays, deaf women continue having difficulties in accessing to the health system in our context. The results of this study can be the starting point for the development of health policies and institutional protocols.
Diversas organizaciones internacionales, como la Organización Mundial de la Salud y la Organización de las Naciones Unidades, entre otras1–3, advierten que las personas con discapacidad tienen peor salud que la población general4.
Los estudios desarrollados en diferentes países, como Canadá5, los Estados Unidos6,7 y el Reino Unido8,9, coinciden al describir inequidades en salud en relación al acceso al sistema sanitario de las personas sordas. Ubido et al.9 afirman que la dificultad de los profesionales de la salud para establecer una correcta comunicación con las personas con discapacidad auditiva supone la principal barrera.
En nuestro país no es posible determinar el número de personas sordas, aunque se estima que son alrededor de un millón10,11. La Ley 27/2007 de 23 de octubre12 reconoce la lengua de signos española, aunque es necesario señalar que no todas las personas sordas son usuarias de ella.
Diversos estudios evidencian el desconocimiento de la lengua de signos española por parte de la mayoría de los profesionales de la salud5,9,13,14.
Las personas sordas suelen tener un bajo nivel de lectoescritura y de lectura labial, por lo que es muy escasa la comprensión por este método8,9,14–18. Todo ello supone dificultades añadidas para una efectiva comunicación, lo que tiene como consecuencia la vulneración de sus derechos9,19 y la posible afectación de su salud. Garantizar el acceso al sistema sanitario a estas personas constituye un reto para las organizaciones14,15.
Entre las consecuencias de la dificultad en el acceso al sistema sanitario, los estudios describen errores en diagnósticos y en tratamientos debido a una mala comprensión de lo reportado por el/la paciente8,14,17,20–24, fruto de la deficiente comunicación8,9,14,17,18,23,25. Se estima que estas personas presentan un riesgo de muerte tres veces más alto que las personas oyentes5,26 a causa de la mayor probabilidad de sufrir efectos adversos.
En el caso de las mujeres, todas las dificultades descritas se agravan. Iniesta27 afirma que las mujeres sordas se enfrentan a más prejuicios y dificultades que los hombres con la misma discapacidad por el mero hecho de ser mujeres, ya que en general tienen menor nivel de estudios, mayor tasa de desempleo, salarios más bajos, mayor riesgo de abuso sexual, físico y psíquico, y más dificultades para el acceso a la educación y al sistema sanitario9,13,17,28.
Las mujeres sordas son un grupo muy diverso y heterogéneo, con diferentes necesidades29. La dificultad en el acceso a la salud9,17,30 hace que estas mujeres reciban menor o ninguna información sobre las campañas de prevención del cáncer ginecológico y la educación sexual y reproductiva13,26,30,31.
Además, la dificultad en la comunicación conlleva aislamiento social, lo que constituye un importante factor de riesgo añadido en las mujeres que sufren violencia de género6. La comunidad sorda se caracteriza por una profunda endogamia, con prejuicios prestablecidos que delimitan las posibilidades de las mujeres para solicitar ayuda32,33; además, en muchos casos desconocen los recursos de ayuda existentes6,33.
Por otra parte, la esfera psicosocial también se ve afectada, con una mayor prevalencia de ansiedad y depresión que en la población general6,8,22,23.
Existen escasos estudios en España en los que se consideren los puntos de vista de las mujeres sordas. Por todo ello, el objetivo principal de este es explorar las percepciones y las experiencias de las mujeres sordas en relación con la accesibilidad al sistema sanitario público del País Vasco. Como objetivo secundario, se explora la experiencia de estas mujeres acerca de la violencia de género.
MétodoEstudio cualitativo de diseño exploratorio y descriptivo. La selección de las informantes se realizó mediante muestreo intencional34. Se invitó a participar a mujeres sordas de las tres provincias del País Vasco (España).
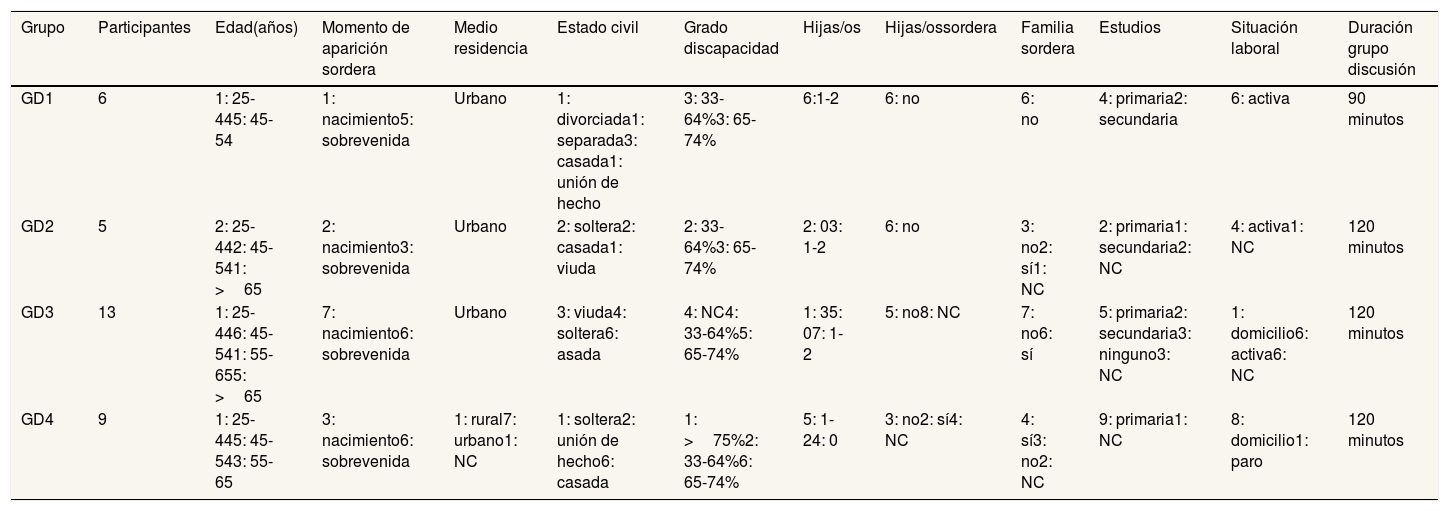
Dado que el objetivo secundario era conocer su experiencia acerca de la violencia de género, se decidió incluir solo mujeres. Se buscó la heterogeneidad intragrupo en cuanto a edad y nivel de estudios34 (tabla 1).
Características sociodemográficas de las mujeres participantes en el estudio
| Grupo | Participantes | Edad(años) | Momento de aparición sordera | Medio residencia | Estado civil | Grado discapacidad | Hijas/os | Hijas/ossordera | Familia sordera | Estudios | Situación laboral | Duración grupo discusión |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| GD1 | 6 | 1: 25-445: 45-54 | 1: nacimiento5: sobrevenida | Urbano | 1: divorciada1: separada3: casada1: unión de hecho | 3: 33-64%3: 65-74% | 6:1-2 | 6: no | 6: no | 4: primaria2: secundaria | 6: activa | 90 minutos |
| GD2 | 5 | 2: 25-442: 45-541: >65 | 2: nacimiento3: sobrevenida | Urbano | 2: soltera2: casada1: viuda | 2: 33-64%3: 65-74% | 2: 03: 1-2 | 6: no | 3: no2: sí1: NC | 2: primaria1: secundaria2: NC | 4: activa1: NC | 120 minutos |
| GD3 | 13 | 1: 25-446: 45-541: 55-655: >65 | 7: nacimiento6: sobrevenida | Urbano | 3: viuda4: soltera6: asada | 4: NC4: 33-64%5: 65-74% | 1: 35: 07: 1-2 | 5: no8: NC | 7: no6: sí | 5: primaria2: secundaria3: ninguno3: NC | 1: domicilio6: activa6: NC | 120 minutos |
| GD4 | 9 | 1: 25-445: 45-543: 55-65 | 3: nacimiento6: sobrevenida | 1: rural7: urbano1: NC | 1: soltera2: unión de hecho6: casada | 1: >75%2: 33-64%6: 65-74% | 5: 1-24: 0 | 3: no2: sí4: NC | 4: sí3: no2: NC | 9: primaria1: NC | 8: domicilio1: paro | 120 minutos |
NC: no contesta.
El contacto se realizó a través de la Federación de Personas Sordas de Euskadi (Euskal Gorrak), que facilitó intérpretes de lengua de signos para facilitar el desarrollo de los grupos de discusión. Se realizaron cuatro grupos de discusión (hasta llegar a la saturación de los datos), en los que participaron 33 mujeres sordas, entre octubre de 2013 y julio de 2014.
Se obtuvo el consentimiento informado de las personas participantes, se utilizaron seudónimos para garantizar la confidencialidad y el anonimato de los datos, y se informó de la posibilidad de abandonar el estudio en cualquier momento. Se respetaron los principios bioéticos de la declaración de Helsinki35 y se obtuvo el informe favorable de la Universidad de Deusto.
Los grupos de discusión tuvieron una duración media de 90-120 minutos y fueron grabados en vídeo para su posterior transcripción literal por parte del Servicio de Intérpretes de Lengua de Signos de Euskadi. Los grupos fueron moderados por la investigadora principal, conocedora de la lengua de signos española, con el apoyo de la intérprete. El guion se elaboró tomando como referencia el estudio de Iniesta27. Los temas tratados se detallan en la tabla 2.
Temas tratados en los grupos de discusión
| • Experiencias en el acceso al sistema sanitario. |
| • Experiencias en situaciones de urgencias sanitarias. |
| • Comunicación con los/las profesionales de la salud. |
| • Barreras que han encontrado para la comunicación con los/las profesionales de la salud. |
| • Actitud positiva y negativa de los/las profesionales de la salud. |
| • Facilitadores en la comunicación con los/las profesionales de la salud. |
| • Conocimiento y participación en campañas sanitarias, vacunaciones y otras actividades de promoción de la salud. |
| • Experiencias en situación de violencia de género y apoyo percibido por parte del sistema sanitario. |
| • Sugerencias para mejorar la accesibilidad al sistema sanitario. |
Se realizó un análisis temático36. Los textos se importaron al software Open Code 4.137 para facilitar el almacenamiento, la organización y la codificación de la información. Se realizaron diversas lecturas de las transcripciones por parte de las investigadoras, se codificaron e identificaron las unidades de significado, y posteriormente se organizaron en diferentes categorías36. Las investigadoras examinaron sus propios valores sobre el fenómeno en estudio, en un proceso continuo de reflexión34,36,38–40, para asegurarse de que los resultados no se vieran influidos por su propia posición.
La calidad del estudio se aseguró siguiendo las recomendaciones de los Criterios Consolidados para la Presentación de Informes de Investigación Cualitativa (COREQ).41
ResultadosDel análisis temático de la información emergen tres categorías principales: 1) sentimientos de discriminación y limitación del principio de autonomía; 2) barreras y facilitadores en el acceso a los servicios sanitarios; 3) vulnerabilidad de las mujeres sordas como consecuencia de una incorrecta comunicación.
Sentimientos de discriminación y limitación del principio de autonomíaLas mujeres participantes en los grupos de discusión refieren sentirse discriminadas en el acceso al sistema sanitario. Describen que los profesionales de la salud habitualmente las ignoran como comunicadores válidos cuando hay presente otro interlocutor que se comunique de forma oral. Así, los profesionales no se dirigen a ellas ni siquiera cuando se trata de su propia salud o de la de un hijo menor a su cargo. Esta situación les genera malestar y profundos sentimientos de discriminación e invisibilidad, y las hace sentirse anuladas como personas (tabla 3). «Yo con mi hijo pequeño estando en el hospital… resulta que el médico empieza a auscultarle y cuando termina le pregunto: ¿Qué tal? Y el médico dice: “¿Familiares del niño?” Y yo le digo: Sí, yo. “Usted no. ¿No están la tía, la abuela o…??”. Y yo, yo soy su madre. Y él me contestó: “Ya, ya, pero con usted, no. A ver, los familiares no han venido, familiares para hablar (en oral).» Eli, GD1 Las participantes describen la existencia de un desconocimiento general por parte de los profesionales de la salud, quienes utilizan en ocasiones términos que resultan ofensivos para la comunidad sorda, como «sordomudo». Esta situación incrementa el malestar de estas personas y ahonda en su sentimiento de discriminación. «El médico sigue escribiendo y yo le digo que me muestre el papel para ver qué es lo que ha escrito realmente. Había puesto el teléfono y entre paréntesis “sordomuda”. Entonces, yo le pido el boli y tacho la palabra “sordomuda”. De repente veo cómo el médico se pone rojo y le digo: ¿Tú me entiendes cuando hablo, verdad? Sí. Entonces, ¿por qué pones muda?» Aitziber, GD2
Códigos y citas seleccionadas para la categoría «Sentimientos de discriminación y limitación del principio de autonomía»
| Códigos | Citas |
|---|---|
| Sentimiento de discriminación | |
| Sentimientos de discriminación | «Yo sí que me he sentido marginada. Cuando mi hijo mayor fue al hospital, estaba en la cama, y estaba esperando a que llegara el médico, le miró bien, y se marchó. Le pregunté qué era y dijo: “¿Quién es familia del niño?” … Yo le dije que yo era la madre, y dijo, “no, tú no, la abuela o la tía…”» Maitane, GD2«A la pregunta de si me he sentido discriminada alguna vez al acudir al médico o al hospital, respondo rotundamente que sí. Pero yo creo que por la falta de información.» Edurne, GD1«Por el tema de la megafonía, por la información que aparece en carteles… No sé, yo siempre me siento discriminada.» Idoia, GD3 |
| Uso inadecuado del término «sordomudo» | «El médico sigue escribiendo y yo le digo que me muestre el papel para ver qué es lo que ha escrito realmente. Había puesto el teléfono y entre paréntesis «sordomuda». Entonces, yo le pido el boli y tacho la palabra sordomuda. De repente veo cómo el médico se pone rojo y le digo: “¿Tú me entiendes cuando hablo, verdad?”. “Sí.” “Entonces, ¿por qué pones muda?”» Mertxe, GD1 |
| Limitación de autonomía | |
| Información incompleta y resumida | «Tú preguntas y siempre recibes la misma respuesta: “nada nada, que no es importante…” Y eso lo sufres, lo aceptas cuando eres pequeña, pero luego con el tiempo te va saliendo… De tanto sufrir y sufrir… Yo tengo un callo a cado lado de la espalda, de todo lo que he vivido.» Itxaso, GD2 |
| Vulneración del derecho a la confidencialidad | «Envié un correo electrónico al médico y pasaba el tiempo y no me respondía. Pues resulta que investigando consiguieron el número de teléfono de casa de mis padres y les llamaron. Yo no sabía nada y de repente mis padres me dicen: “tranquila, ha llamado el médico…” Yo me enfadé muchísimo (…). “No estoy de acuerdo. ¿Por qué tienes que enterarte tú antes que yo?”» Nieves, GD1 |
| Necesidad de sentirse independiente | «Es importante sentirte independiente, ir sola. Yo no quiero que mis hijos hagan la función de intérpretes, para que no sufran. Mis hijos que se queden al margen.» Ángeles, GD4 |
Al carecer de habilidades de comunicación con las personas sordas, la información que estas reciben por parte de los profesionales de la salud es resumida e incompleta. Todas las mujeres coinciden en sentir que no reciben la misma información que una persona oyente, y describen que tanto los profesionales de la salud como sus propios familiares les resumen la información, lo que dificulta su comprensión y la consiguiente toma de decisiones informada. Todo ello coarta su derecho de autonomía. «(…) muchas veces, las explicaciones se resumen muchísimo y no se da toda la información que se debería dar como a una persona oyente… Es todo más resumido. Eso es discriminación.» Laura, GD3
Su derecho a la confidencialidad también se ve vulnerado. En muchas ocasiones, son sus propios/as hijos/as quienes tienen que hacer de intérpretes. Esta situación les crea un doble sufrimiento, ya que no quieren depender de sus hijos/as ni preocuparles por su estado de salud. Sienten que pierden totalmente su independencia. «Es importante sentirte independiente, ir sola. Yo no quiero que mis hijos hagan la función de intérpretes, para que no sufran. Mis hijos que se queden al margen.» Asun, GD4
De los discursos se desprende que el acceso de las mujeres sordas al sistema sanitario reviste cierta complejidad, que sería común a todas las personas con dicha diversidad funcional.
Situaciones cotidianas para el resto de la población, como una sala de espera en la que se avisa a los/las pacientes por un sistema de megafonía, son causa de estrés para estas personas. Describen que es habitual que pierdan su turno por llamarles de forma oral y no poder oírlo. Consideran que los sistemas visuales de pantallas con números en las consultas facilitarían su acceso (tabla 4). «La primera discriminación es cuando en la sala de espera… empiezan a decir el nombre, los turnos de pacientes por megafonía... Los primeros van pasando, tú llevas mucho tiempo esperando y te das cuenta de que no te han avisado, porque se te ha pasado el turno porque el aviso era a través de megafonía…» Sofía, GD3
Códigos y citas para la categoría «Barreras y facilitadores en la accesibilidad a los servicios sanitarios»
| Códigos | Citas |
|---|---|
| Barreras | |
| Sala de espera | «Y también muchas veces, igual están por megafonía y digo… “perdón, que soy sorda…”, y lo vuelven a decir igual… No me grites, que no te oigo… Ah, sí, sí, sí, claro…» Begoña, GD4 |
| Limitación de tiempo de consulta | «El médico de cabecera (…) no puede hablar mucho tiempo, tiene poco tiempo para cada consulta, no puede estar explicando y debatiendo cosas continuamente y si no te enteras (…)» Ane, GD3 |
| Teléfono como canal de comunicación | «(…) siempre preguntan “¿Dónde llamo?” Y yo… “Soy sorda” Y “¿cómo te llamo?” “Soy sorda, mándeme un mensaje…” Siempre recibes una negativa. Entonces, ¿cómo me comunico?... Soy sorda…» Eli, GD4 |
| Situaciones de urgencias | «Además, al ser sorda y tener ese problema de incomunicación, todavía la tensión es mayor porque tienes la sensación de estar perdiendo un tiempo valioso en ese tipo de situaciones.» Itxaso, GD1 |
| Demora en el servicio de intérprete | «Es más difícil porque igual no pillas intérprete. Es mejor una semana antes, ¿eh?» Ane, GD2 |
| No adecuación de campañas salud | «Si tiene dibujos lo entiendo fácilmente, porque ayudan a entender la información, pero sin dibujos… Yo con apoyos visuales si los entiendo.» Rosa, GD2 |
| Facilitadores | |
| Mensajes de texto | «Porque muchas veces en el hospital, por ejemplo, he pedido que me manden un SMS, por favor, y me dicen que no, que tienen que llamar por teléfono.» Maite, GD2 |
| Símbolo en la historia clínica | «Por ejemplo, si aparece mi nombre en la lista, que junto a él se especifique de cierta manera que soy una persona sorda. No sé, una cabeza con dos especies de tiritas en la oreja y en la boca, como el signo de sordo/a.» Arantxa, GD4 |
| Sistemas de pantallas visuales | «Ya ha salido un tipo de sistema que emite un número (…) 200 (…) estás esperando, y ya ves cuando te toca. Pero antes era un problema.» Soraya, GD4 |
| Redes sociales | «Somos unas cuantas las personas que tenemos Facebook y gracias a ello aprendemos un montón.» Nekane, GD2 |
| Actitudes profesionales | «Lo más adecuado es que la intérprete se coloque junto al médico, para que la persona sorda no tenga que girar la cabeza hacia la intérprete dando la espalda al médico cuando este habla.» Enar, GD1 |
Otras barreras descritas por las participantes que dificultan el acceso a los servicios de salud son la limitación del tiempo de las consultas, el teléfono como canal tradicional y principal de comunicación, y la dificultad para comunicarse en situaciones de urgencias. Algunas informantes conocen la existencia del servicio de teleasistencia para situaciones de urgencias y la adaptación de dicho servicio a las personas sordas. No obstante, no es una información extendida en la comunidad sorda. «…el médico de cabecera… no puede hablar mucho tiempo, tiene poco tiempo para cada consulta, no puede estar explicando y debatiendo cosas continuamente, y si no te enteras...» Nekane, GD2
Por el contrario, otros canales de comunicación, como el mensaje de texto y el correo electrónico, emergen como facilitadores de la comunicación entre las personas sordas y el sistema sanitario. Sin embargo, su uso aún no está extendido en todas las organizaciones, lo que continúa siendo una importante barrera (tabla 4).
Consideran necesario que exista algún tipo de símbolo para identificar a las personas sordas en las historias clínicas de los/las pacientes y en las agendas de los/las profesionales, para poder adecuar el tiempo de consulta a sus necesidades.
La figura del intérprete se considera clave para facilitar el acceso a los sistemas sanitarios. Sin embargo, las participantes en este estudio reflexionan acerca de situaciones delicadas (como consultas de salud mental), en las que la presencia de una persona intérprete podría vulnerar su confidencialidad y cohibirlas para expresar libremente sus sentimientos y necesidades.
Otras de las limitaciones comentadas acerca del uso de intérprete son que haya que contactar con varios días de antelación para solicitar sus servicios y la escasez de profesionales disponibles (tabla 4). «El lunes, por ejemplo, pides intérprete… y el miércoles tienes la cita. Igual no hay. No hay intérprete.» Ane, GD2
A pesar de que el conocimiento de la lengua de signos española por parte de los/las profesionales de la salud facilitaría la comunicación con las personas sordas, las participantes insisten en que pequeñas y sencillas medidas supondrían una importante mejora en su atención. Así, la confianza con el/la profesional de la salud, mirar a la cara, hablar despacio y vocalizando, dirigiéndose a la persona sorda y no al intérprete o acompañante, son facilitadores de la comunicación.
Sugieren la necesidad de que los/las profesionales de la salud se formen durante sus estudios de pregrado en habilidades de comunicación con las personas sordas, ya que consideran que compete al profesional la principal responsabilidad en cuanto a comunicación. «Mira, hay que aprovechar con los alumnos que ahora están estudiando medicina para explicarles que, si en un futuro les toca atender en la consulta a un sordo que va con intérprete, miren por favor al sordo y no al intérprete. Es que es frustrante…» Elena, GD2 «Yo me sentía con capacidad de hacerlo y ahí quien no tenía capacidad era el médico, que no supo dirigirse a mí… Y le dije que yo cuido a mi familia y que me siento a gusto conmigo, y tú te crees que no lo valgo… Pues el problema lo tienes tú.» Yolanda, GD2
En relación con el uso de las redes sociales, solo una informante de los cuatro grupos de discusión reflexionó acerca de su utilidad para compartir la información con otras personas sordas y como fuente de información para resolver dudas (tabla 4).
Vulnerabilidad de las mujeres sordas como consecuencia de una incorrecta comunicaciónEn el discurso de las mujeres sordas se vislumbra la vulnerabilidad que sienten en general. Esta situación puede tener un impacto negativo en su estado de salud al no beneficiarse de la información que reciben el resto de las mujeres a través de las distintas campañas de prevención, con lo que parten de una situación de desigualdad, discriminación e inequidad en salud (tabla 5). «Nunca llegaremos a la igualdad total. Poco a poco algo se va consiguiendo. Por ejemplo, antes no había subtítulos y ahora sí. Pero en el médico, yo ya estoy cansada de luchar. No tengo paciencia.» María, GD4 «…no es lo mismo si junto al texto tienen pequeños dibujos o imágenes y que pueden aclarar el contenido… si son largos y está solo en texto… si hay componente visual es diferente.» Beatriz, GD2
Códigos y citas seleccionadas para la categoría «Vulnerabilidad de las mujeres sordas como consecuencia de la falta de comunicación»
| Códigos | Citas |
|---|---|
| Impacto en su estado de salud | |
| «Te voy a explicar y un ejemplo: ^la madre dio a luz y estaban con el bebé. La madre no se encontraba bien, entonces la suegra la acompañó… “¿Qué le pasa, ¿qué le duele?” le preguntó el médico. Me sigue doliendo, decía ella. Luego le acompañó también la cuñada y la mujer sorda lo único que repetía era que le seguía doliendo… Ocho años después, tuvo que llevar a la hija que había tenido… porque le seguía doliendo. Después de ocho años, y gracias a que la hija acudió haciendo el papel de intérprete, descubrieron que tenía un trozo de placenta podrida aún en el cuerpo. Cuando dio a luz no debió salir toda la placenta, quedando un trozo dentro. Por eso tenía dolores, pero no conseguían entenderse con ella ni con la suegra, ni la cuñada, ni el médico… Al final, cuando le preguntaron si le dolía al mantener relaciones sexuales y ella respondió que sí fue cuando consiguieron saber qué era lo que le pasaba. Pero eso fue ocho años después, y cuando acudió a la consulta con su hija. Fue entonces cuando la volvieron a abrir y le sacaron lo que había quedado dentro. Ahora está muy bien. Pero, claro, le daba vergüenza decir que en las relaciones sexuales le dolía…» Idoia, GD4 | |
| Vulnerabilidad a los malos tratos | |
| «Pero yo no lo contaba. Yo antes estaba casada en Madrid y no contaba nada a mis padres. Yo se lo contaba todo a mi hermana y además yo no tenía dinero. Mis padres vivían lejos y no veían lo que pasaba. Entonces, para qué iba a hacerles sufrir. Yo me lo guardaba todo.» Eli, GD4«Yo tengo una historia de verdad. Una amiga mía, su marido la maltrataba… y yo fui a su casa a coger al niño, las cosas, me la llevé a ella, mi amiga, me la llevé… Su marido no la dejaba. Se puso en la puerta con una escopeta y no la dejaba salir. Yo fui corriendo a la policía y vinieron siete policías a sacarla a la fuerza. Estaba llena de moratones, la cara hinchada… Estaba mi amiga llena de moratones, todo esto… todo el cuerpo con heridas… le había pegado, y al niño también le había pegado. Tenía un moratón en la espalda… el niño y todo…» Patricia, GD4 | |
En el caso de las mujeres que sufren maltrato, el aislamiento social y las barreras de acceso al sistema sanitario dificultan más que denuncien su situación o que compartan su miedo con los profesionales de la salud, y optan por «guardárselo» (tabla 5). Una integrante de uno de los grupos de discusión, víctima de violencia de género, compartió su experiencia: «Yo vivía en Madrid, estaba casada allí… No tenía familia allí, vivía sola. No tenía apoyo… qué hago… nadie. Yo guardándolo todo, guardando, y lo pasé muy, muy mal.» Eli, GD4
Las mujeres participantes en este estudio presentan además cierta desconfianza hacia la preparación de los/las profesionales en violencia de género. Otra participante comentó al respecto: «Pero yo te estoy hablando de confianza, porque con el médico muy bien, pero no tengo confianza. Es muy atento y correcto conmigo, pero… No, porque si él no te da confianza, tú no te vas a abrir.» Merche, GD1
El acceso al sistema sanitario presenta importantes barreras para las personas sordas5,9,13–15,17. En relación con la violencia de género, el aislamiento social que sufren en general las mujeres víctimas se acentúa en el caso de las mujeres sordas6,33,42, máxime cuando viven en otra ciudad con su agresor. Diversos autores afirman que las mujeres con problemas de comprensión y comunicación tienen más posibilidades de ser objeto de abuso y violencia6,33,43. Los discursos de las mujeres que participaron en este estudio dejan al descubierto una cierta desconfianza hacia el sistema sanitario y dudas sobre la preparación de los/las profesionales respecto a la violencia de género, algo que coincide con la literatura existente14,21,31.
En los discursos de las mujeres sordas participantes en este estudio afloran profundos sentimientos de discriminación. Diversos autores subrayan que las mujeres sordas presentan una múltiple discriminación: por ser mujer, por ser sorda, en la sociedad en general, en su propia comunidad y en el sistema sanitario como consecuencia de la deficiente comunicación y la poca información27,33,44. Según Iniesta27, la sordera constituye una discapacidad invisible, que en el caso de las mujeres las hace doblemente invisibles.
En nuestra sociedad, las personas sordas ven limitado su acceso a la información porque la comunicación es fundamentalmente auditiva, lo que aumenta su exclusión social9,45.
Las mujeres aquejan una deficiente comunicación con los/las profesionales de la salud9,17,18,23,25,46, y ello dificulta en gran medida la correcta comprensión de las indicaciones y los tratamientos8,9,17,26, así como el acceso a los programas preventivos13,25,47, con las potenciales repercusiones en su estado de salud que esto supone17. Destacan también la falta de adecuación de las guías y de los folletos de las campañas y los programas de promoción de la salud8,17,21,31.
En muchas ocasiones las personas sordas precisan de otra persona para poder comunicarse, bien sea un familiar o un intérprete, y esta dependencia podría conllevar la vulneración del principio de autonomía y confidencialidad8,27,31. A pesar de ello, las mujeres reclaman la necesidad de intérpretes, en especial en aquellas situaciones de urgencia en las que se sienten más vulnerables8,13,15. Todas las participantes coinciden en destacar que lo ideal sería que los/las profesionales conocieran la lengua de signos española, pero también señalan que bastarían unas simples nociones sobre cómo establecer una buena comunicación8,9,19,33. Demandan que los/las profesionales vocalicen mejor, más despacio, o que las miren a ellas a la cara y no al acompañante5,8,18,26, y reclaman su derecho de autonomía, trasladando la responsabilidad de establecer una adecuada comunicación al profesional de la salud8,19.
Algunos de los resultados de este estudio en relación con la mejora de la accesibilidad y la comunicación con el sistema sanitario son aplicables a toda la comunidad sorda, con independencia del sexo.
Como limitaciones del estudio, cabe destacar que la organización de los grupos de discusión fue compleja, pues se observó cierta reticencia de las mujeres sordas a participar en un estudio. El acceso a las participantes de los grupos de discusión se hizo a través de la Federación de Personas Sordas de Euskadi, con lo que se limitó la muestra a las personas asociadas, por lo que se presupone que tienen más acceso a recursos e información que otras mujeres en la misma situación.
Como línea de investigación futura sería interesante abordar la accesibilidad al sistema sanitario de las personas sordas en el medio rural.
ConclusionesDe los resultados de este estudio se desprende la existencia de barreras que dificultan el acceso al sistema sanitario de las mujeres sordas en nuestro contexto sociosanitario, lo que supone un problema de inequidad en salud al vulnerarse sus derechos fundamentales. Las mujeres sordas claman ser escuchadas y respetadas como el resto de las mujeres.
Se hace necesaria la formación y la sensibilización de los/las profesionales de la salud respecto a la lengua de signos, y que adquieran habilidades que les permitan establecer una adecuada comunicación con las personas con discapacidad auditiva. Este punto se considera clave para conseguir un enfoque social basado en los derechos humanos.
Las actividades de mejora propuestas reflejan la opinión de las mujeres participantes de este estudio, y pueden contribuir al desarrollo de políticas sanitarias y de protocolos institucionales que mejoren la accesibilidad al sistema sanitario de estas mujeres y del resto de la población con discapacidad auditiva, brindándoles la oportunidad de participar de forma activa en la promoción y la prevención de su salud, aumentando su calidad y esperanza de vida.
Las personas sordas que precisan comunicarse a través de la lengua de signos han de enfrentarse a barreras en el acceso al sistema sanitario en la mayoría de los países desarrollados y a una peor salud que la población general. Este estudio analiza dicho problema en nuestro contexto desde la perspectiva de la ética feminista.
¿Qué añade el estudio realizado a la literatura?Este estudio explora las barreras que presenta el acceso a nuestro sistema sanitario y propone facilitadores y áreas de mejora importantes. Contempla la opinión de las mujeres sordas, con lo que puede ser un punto de partida para el desarrollo de protocolos institucionales y de políticas sanitarias con el fin de garantizar la equidad en salud.
Carlos Álvarez Dardet.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaS. Luengo-Rubalcaba ha sido la responsable de la concepción y el diseño del estudio, su desarrollo, recogida de datos, análisis, interpretación de la información y redacción del artículo. R. Abad-García ha participado en el análisis de la información y ha contribuido en la redacción del artículo. V. Tíscar-González ha dirigido el análisis y la interpretación de los resultados, y el enfoque metodológico del estudio, y ha participado sustancialmente en la redacción del artículo. Todas las personas firmantes revisaron los borradores del manuscrito y aprobaron la versión final, con la máxima integridad y transparencia.
AgradecimientosNuestro más sincero agradecimiento a las mujeres sordas que participaron en este estudio por su generosidad al compartir sus experiencias. Extendemos el agradecimiento a la Asociación de Personas Sordas de Euskadi y a las intérpretes, clave en el desarrollo de este proyecto. Por último, a la dirección de enfermería de la OSI Bilbao-Basurto por su apoyo.
FinanciaciónEste estudio cuenta con financiación de la OSI Bilbao-Basurto (Osakidetza), para la liberación de 45 días de la investigadora principal. La Asociación de Personas Sordas de Euskadi (Euskal Gorrak) facilitó la presencia de intérpretes para el desarrollo de los grupos de discusión.
Conflicto de interesesNinguno.