Describir los desafíos, recursos y estrategias del equipo de planificación familiar del Centro de Salud Polígono Sur de Sevilla en su atención a mujeres gitanas.
MétodoEstudio cualitativo descriptivo en el que se realizaron entrevistas en profundidad y grupos de discusión con todas las profesionales del programa, así como una revisión documental de este. La información fue analizada a partir del Roma Health Integration Policy Index, una herramienta que evalúa la titularidad, accesibilidad, sensibilidad y capacidad de cambio de los programas de salud para población gitana.
ResultadosLas profesionales encuentran numerosos desafíos para implementar el programa de planificación familiar con mujeres gitanas debido a las características de las usuarias, así como a la baja sensibilidad del programa hacia ellas. La ausencia de actuaciones específicas para mujeres gitanas dentro del programa de planificación familiar establecido por el distrito sanitario obliga a las profesionales a desarrollar adaptaciones y estrategias que aseguren servicios de salud sexual y reproductiva de calidad para sus usuarias.
ConclusiónEs necesario adaptar los programas de salud sexual y reproductiva dirigidos a mujeres gitanas a partir de: a) la detección, evaluación, sistematización y difusión de buenas prácticas; b) el desarrollo de actuaciones que contemplen las múltiples vulnerabilidades de esta población; c) el reconocimiento de profesionales que aboguen por la salud de estas mujeres dentro de sus organizaciones; y d) la promoción de la justicia reproductiva como fin último de estos programas.
To describe the challenges, resources and strategies of the staff of the family planning programme of the Polígono Sur Healthcare Centre in Seville (Spain) in their care of Roma women.
MethodThis is a descriptive study in which in-depth interviews and discussion groups were held with all programme professionals, including a documentary review of the programme. The information was analyzed based on the Roma Health Integration Policy Index, a tool that evaluates the entitlement, accessibility, sensitivity and capacity for change of health programmes for the Roma population.
ResultsThe professionals encountered multiple challenges to implement the family planning programme with Roma women due to the characteristics of the users and the low sensitivity of the programme towards them. The absence of specific actions for Roma women within the family planning programme, agreed to by the healthcare district, obliges professionals to develop adaptations and strategies to ensure quality sexual and reproductive health services for their users.
ConclusionsIt is necessary to adapt sexual and reproductive health programmes targeted at Roma women by (a) detecting, evaluating, systematizing and disseminating good practices, (b) developing actions that address the multiple vulnerabilities of Roma women, (c) acknowledging professionals who advocate for the health of these women within their organizations, and (d) promoting reproductive justice as the goal of these programmes.
Los programas de planificación familiar en España no están siendo efectivos en la superación de las inequidades en salud sexual y reproductiva que sufren las mujeres gitanas. Estas mujeres tienen mayores tasas de embarazos no planificados, abortos e infecciones de transmisión sexual que el resto de la población1–3. Factores individuales, como el género, la edad y la pertenencia a un grupo étnico, en interacción con determinantes sociales tales como marcados roles de género, acceso limitado a información, condiciones de pobreza y segregación, condicionan su salud sexual y reproductiva y les impide disfrutar de las oportunidades que ofrece el sistema de salud4–8. En aparente paradoja, la Encuesta Nacional de Salud a Población Gitana de 2014ha mostrado un aumento de las visitas ginecológicas respecto a la anterior de 20063. Aunque estos datos hay que tomarlos con cautela debido a las limitaciones metodológicas que los autores señalan, algunos estudios muestran que las mujeres gitanas asimilan pautas estándar de planificación familiar tardíamente y con escaso impacto en su propia salud sexual y reproductiva9. De hecho, la evaluación de la Estrategia Nacional para la Inclusión de la Población Gitana (ENIPG)10, realizada en 2014 por la Organización Internacional para las Migraciones (OIM), subraya que la limitada sensibilidad de los servicios de salud hace difícil que los avances en el acceso fructifiquen en la efectiva superación de estas inequidades (véase http://equi-health.eea.iom.int/images/NRIS_Spain_Final.pdf).
Esta misma evaluación ha constatado que algunos profesionales de centros de salud que atienden altos porcentajes de mujeres gitanas realizan adaptaciones no institucionalizadas para captarlas y adherirlas a sus programas de planificación familiar. Poner en valor y visibilizar estas prácticas es un paso previo para monitorizarlas, evaluar su impacto y extraer lecciones para su difusión en otros centro de salud. En el contexto de las iniciativas promovidas por la OIM para asegurar la implementación de la ENIPG en España, este artículo describe la experiencia del equipo de planificación familiar del Centro de Salud Polígono Sur de Sevilla en cuanto a los desafíos que afrontan, los recursos de que disponen y las estrategias que despliegan para atender a mujeres gitanas.
MétodoDiseño de la investigaciónDiseño descriptivo a partir de técnicas cualitativas, realizando tres entrevistas en profundidad, dos grupos de discusión y una revisión documental.
Ámbito de estudioDesde 1989, el Centro de Salud Polígono Sur atiende a dos de los seis barrios que componen el distrito homónimo de Sevilla: Murillo y Martínez Montañés (conocido como «las tres mil viviendas»). En comparación con el resto de los barrios, estos son habitados por población gitana en más de un 80%, concentran mayores tasas de exclusión y marginalidad, tienen precarias condiciones de vida y disponen de escasos recursos sociosanitarios11. Este centro es uno de los de mayor movilidad profesional del distrito sanitario.
El Polígono Sur recoge en su Plan Integral11 los únicos datos disponibles sobre la salud sexual y reproductiva de sus habitantes, que datan de 2006 y no son específicos para población gitana. Los embarazos adolescentes suponen el 17% del total, un 5% más que en el resto de la ciudad. El 35% de los embarazos son no planificados y el anticonceptivo más usado es el preservativo, aunque un tercio de los jóvenes no lo usa. La tasa de interrupciones voluntarias del embarazo (IVE) es del 6,6%, y de ellas el 12% se producen en adolescentes. El 80% de los casos son mujeres que ya son madres y el 25% ya se había practicado una IVE. En un 50% de los casos no habían utilizado anticonceptivos y el 64% no habían acudido a consultas ginecológicas.
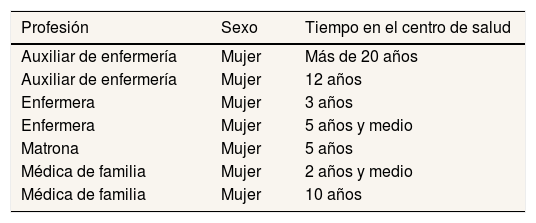
Fuentes y técnicas de recogida de informaciónEl trabajo de campo fue realizado por dos investigadoras y un investigador ajenos al centro de salud entre abril y junio de 2014. En primer lugar, se desarrollaron entrevistas en profundidad a la matrona, a una médica de familia y a una enfermera del programa de planificación familiar. El guion incluía preguntas abiertas semiestructuradas orientadas a explorar la experiencia de las profesionales en cuanto a desafíos, recursos y estrategias en su atención a las mujeres gitanas (tabla 1). En estas entrevistas se identificaron los materiales disponibles por el equipo del programa con el fin de realizar una revisión de ellos. Posteriormente, para ajustarnos a la disponibilidad de tiempo del equipo y alcanzar la saturación de la información, se organizaron dos grupos de discusión de una hora de duración cada uno con todas las profesionales del programa: una matrona, dos médicas de familia, dos enfermeras y dos auxiliares de enfermería; todas ellas mujeres con una experiencia en el centro de salud de entre 2 y 22 años (tabla 2). Los grupos de discusión permitieron profundizar las preguntas planteadas en las entrevistas, explorar otras cuestiones surgidas durante estas (relacionadas con el inicio del programa y la motivación del equipo) e incorporar la perspectiva del resto de profesionales (tabla 1). Los grupos de discusión y las entrevistas fueron grabadas y transcritas verbatim para su análisis.
Guiones de las entrevistas en profundidad y grupos de discusión
| Preguntas entrevista en profundidad |
| • ¿Cuáles son las principales dificultades que tienes para implementar el programa con mujeres gitanas? |
| • ¿Con qué recursos cuentas para favorecer el éxito del programa? ¿Son suficientes? |
| • ¿Has puesto en marcha otras estrategias o adaptaciones para asegurar que el programa sea sensible a las características y las necesidades de las mujeres gitanas? |
| Preguntas grupo discusión |
| • ¿Cuándo, cómo y por qué surge el programa de planificación familiar? |
| • ¿Cuáles son las principales dificultades que tenéis para implementar el programa con mujeres gitanas? |
| • ¿Con qué recursos contáis para favorecer el éxito del programa? ¿Son suficientes? |
| • ¿Habéis puesto en marcha otras estrategias o adaptaciones para asegurar que el programa sea sensible a las características y necesidades de las mujeres gitanas? |
| • ¿Creéis que el programa tiene éxito? ¿Por qué? |
| • ¿Qué os motiva para trabajar en un entorno de adversidad? |
Perfiles de las profesionales del programa de planificación familiar del Centro de Salud Polígono Sur
| Profesión | Sexo | Tiempo en el centro de salud |
|---|---|---|
| Auxiliar de enfermería | Mujer | Más de 20 años |
| Auxiliar de enfermería | Mujer | 12 años |
| Enfermera | Mujer | 3 años |
| Enfermera | Mujer | 5 años y medio |
| Matrona | Mujer | 5 años |
| Médica de familia | Mujer | 2 años y medio |
| Médica de familia | Mujer | 10 años |
La revisión documental del programa tenía por objetivo identificar los recursos materiales de que las profesionales disponían para su implementación. Esta revisión se realizó mediante un análisis de contenido siguiendo el Roma Health Integration Policy Index (RHIPEX)12 desarrollado por la OIM para evaluar la titularidad, accesibilidad, sensibilidad y capacidad de cambio de los programas de salud para población gitana. La información obtenida en las entrevistas y en los grupos de discusión se analizó con un sistema de categorías preestablecido que combinaba el objetivo del estudio y las dimensiones del RHIPEX. Todos los análisis fueron realizados independientemente por dos investigadoras utilizando la herramienta Atlas.ti 5, y con el apoyo de un tercer investigador para asegurar la fiabilidad entre jueces. Las notas de observación recogidas por el equipo de investigación durante las visitas al centro de salud complementaron la información obtenida.
Una vez redactados, los resultados se devolvieron en dos sesiones. La primera sesión fue organizada con el equipo del programa de planificación familiar del Centro de Salud Polígono Sur; la segunda, con la Mesa de Salud Comunitaria del distrito, formada por diversos agentes (profesores, gestores de servicios públicos, planificadores de políticas, etc.), entre los que se encontraba el director del centro de salud. Las personas participantes reflejaron la validez y la fidelidad de los resultados de acuerdo con sus experiencias, y señalaron la necesidad de diseminar y protocolizar las actuaciones en salud sexual y reproductiva con las mujeres gitanas.
Aspectos éticosSe obtuvo el consentimiento informado de todas las profesionales para grabar los grupos de discusión y las entrevistas, asegurando el anonimato y el uso de la información exclusivamente para fines de investigación.
ResultadosLos resultados se presentan en función del objetivo del estudio (identificar desafíos, recursos y estrategias de las profesionales en su atención a las mujeres gitanas) y de las dimensiones del RHIPEX (titularidad, accesibilidad, sensibilidad y capacidad de cambio del programa).
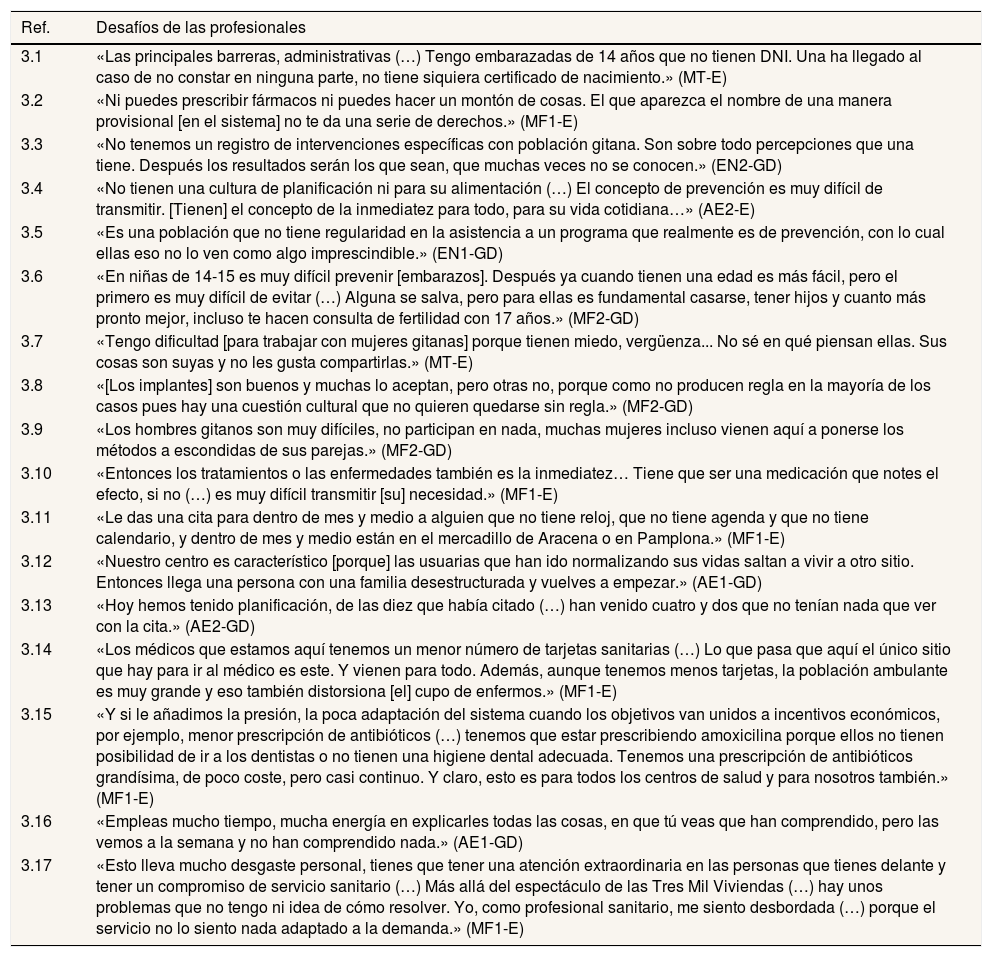
El equipo de planificación familiar identifica como desafío la falta generalizada de documentación entre las mujeres gitanas (p. ej., DNI, certificado de nacimiento), lo cual, aunque no impide la atención, dificulta el acceso al historial, la prescripción de tratamientos o la derivación a especialistas (tabla 3, 3.1-2). El equipo también subraya la importancia de disponer de información sanitaria sobre población gitana, así como un sistema para evaluar el impacto del programa en mujeres gitanas más allá de sus propias percepciones (3.3). Según la opinión de las profesionales entrevistadas, otro importante desafío es que las mujeres gitanas no valoran los beneficios de involucrarse en el programa de planificación familiar porque: a) carecen de recursos y motivación para planificar cualquier ámbito de sus vidas a medio y largo plazo (3.4-5); b) algunas pautas del programa chocan con tradiciones y creencias arraigadas (3.6-8); c) sus parejas rechazan colaborar y respetar las prescripciones (3.9); y d) la adherencia de esta población a cualquier tratamiento médico que no suponga efectos inmediatos y visibles es baja (3.10). Igualmente, las condiciones de exclusión y marginalidad en las que viven suponen barreras para acceder y participar regularmente en el programa (3.11-12). Todo esto acaba afectando al funcionamiento del programa; por ejemplo, existe un gran incumplimiento de citas previas y al mismo tiempo muchas usuarias esperan ser atendidas de manera inmediata (3.13). Además, las profesionales afirman sentirse poco respaldadas por su institución. En este sentido, aunque el Centro de Salud Polígono Sur tiene una ratio de usuarios por profesional menor que otros centros debido a la mayor carga de trabajo asociada a los contextos de vulnerabilidad, esta ratio ignora la alta movilidad de la población (3.14). El sistema también ignora la necesidad de adaptar los objetivos de desempeño profesional a las características de las usuarias, llegando incluso a penalizar a algunas profesionales por su incumplimiento (3.15). Finalmente, el equipo reconoce que trabajar en planificación familiar con mujeres gitanas es una tarea ardua y lenta, y que conlleva un gran desgaste personal y profesional (3.16-17).
Perspectiva de las profesionales del programa de planificación familiar sobre los desafíos y las barreras en su atención a las usuarias gitanas
| Ref. | Desafíos de las profesionales |
|---|---|
| 3.1 | «Las principales barreras, administrativas (…) Tengo embarazadas de 14 años que no tienen DNI. Una ha llegado al caso de no constar en ninguna parte, no tiene siquiera certificado de nacimiento.» (MT-E) |
| 3.2 | «Ni puedes prescribir fármacos ni puedes hacer un montón de cosas. El que aparezca el nombre de una manera provisional [en el sistema] no te da una serie de derechos.» (MF1-E) |
| 3.3 | «No tenemos un registro de intervenciones específicas con población gitana. Son sobre todo percepciones que una tiene. Después los resultados serán los que sean, que muchas veces no se conocen.» (EN2-GD) |
| 3.4 | «No tienen una cultura de planificación ni para su alimentación (…) El concepto de prevención es muy difícil de transmitir. [Tienen] el concepto de la inmediatez para todo, para su vida cotidiana…» (AE2-E) |
| 3.5 | «Es una población que no tiene regularidad en la asistencia a un programa que realmente es de prevención, con lo cual ellas eso no lo ven como algo imprescindible.» (EN1-GD) |
| 3.6 | «En niñas de 14-15 es muy difícil prevenir [embarazos]. Después ya cuando tienen una edad es más fácil, pero el primero es muy difícil de evitar (…) Alguna se salva, pero para ellas es fundamental casarse, tener hijos y cuanto más pronto mejor, incluso te hacen consulta de fertilidad con 17 años.» (MF2-GD) |
| 3.7 | «Tengo dificultad [para trabajar con mujeres gitanas] porque tienen miedo, vergüenza... No sé en qué piensan ellas. Sus cosas son suyas y no les gusta compartirlas.» (MT-E) |
| 3.8 | «[Los implantes] son buenos y muchas lo aceptan, pero otras no, porque como no producen regla en la mayoría de los casos pues hay una cuestión cultural que no quieren quedarse sin regla.» (MF2-GD) |
| 3.9 | «Los hombres gitanos son muy difíciles, no participan en nada, muchas mujeres incluso vienen aquí a ponerse los métodos a escondidas de sus parejas.» (MF2-GD) |
| 3.10 | «Entonces los tratamientos o las enfermedades también es la inmediatez… Tiene que ser una medicación que notes el efecto, si no (…) es muy difícil transmitir [su] necesidad.» (MF1-E) |
| 3.11 | «Le das una cita para dentro de mes y medio a alguien que no tiene reloj, que no tiene agenda y que no tiene calendario, y dentro de mes y medio están en el mercadillo de Aracena o en Pamplona.» (MF1-E) |
| 3.12 | «Nuestro centro es característico [porque] las usuarias que han ido normalizando sus vidas saltan a vivir a otro sitio. Entonces llega una persona con una familia desestructurada y vuelves a empezar.» (AE1-GD) |
| 3.13 | «Hoy hemos tenido planificación, de las diez que había citado (…) han venido cuatro y dos que no tenían nada que ver con la cita.» (AE2-GD) |
| 3.14 | «Los médicos que estamos aquí tenemos un menor número de tarjetas sanitarias (…) Lo que pasa que aquí el único sitio que hay para ir al médico es este. Y vienen para todo. Además, aunque tenemos menos tarjetas, la población ambulante es muy grande y eso también distorsiona [el] cupo de enfermos.» (MF1-E) |
| 3.15 | «Y si le añadimos la presión, la poca adaptación del sistema cuando los objetivos van unidos a incentivos económicos, por ejemplo, menor prescripción de antibióticos (…) tenemos que estar prescribiendo amoxicilina porque ellos no tienen posibilidad de ir a los dentistas o no tienen una higiene dental adecuada. Tenemos una prescripción de antibióticos grandísima, de poco coste, pero casi continuo. Y claro, esto es para todos los centros de salud y para nosotros también.» (MF1-E) |
| 3.16 | «Empleas mucho tiempo, mucha energía en explicarles todas las cosas, en que tú veas que han comprendido, pero las vemos a la semana y no han comprendido nada.» (AE1-GD) |
| 3.17 | «Esto lleva mucho desgaste personal, tienes que tener una atención extraordinaria en las personas que tienes delante y tener un compromiso de servicio sanitario (…) Más allá del espectáculo de las Tres Mil Viviendas (…) hay unos problemas que no tengo ni idea de cómo resolver. Yo, como profesional sanitario, me siento desbordada (…) porque el servicio no lo siento nada adaptado a la demanda.» (MF1-E) |
AE: auxiliar de enfermería; E: entrevista; EN: enfermera; GD: grupo de discusión; MF: médica de familia; MT: matrona.
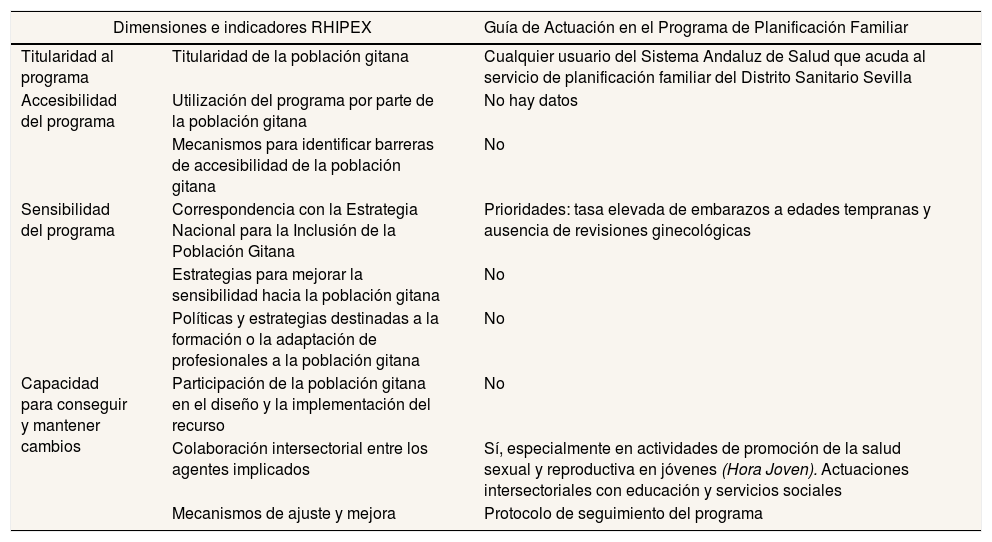
El principal recurso de que dispone el equipo del Centro de Salud Polígono Sur para implementar el programa es la Guía de Actuación en el Programa de Planificación Familiar en el Distrito Sanitario de Atención Primaria de Sevilla13 (tabla 4). Elaborada en 2007, esta guía provee a las profesionales de información y herramientas para la atención integral de las usuarias respecto a anticonceptivos, infecciones de transmisión sexual, promoción de salud sexual y reproductiva en jóvenes, IVE, y derivaciones y registro en el sistema. Aunque la guía contempla una comisión encargada de mejorar el programa en función de las evidencias científicas y las carencias detectadas por las profesionales, no se ha realizado ninguna actualización que incorpore las recomendaciones de la ENIPG10. Así, la guía establece el derecho de todas las mujeres a usar y acceder al programa —sea por captación por parte de los médicos de familia o a demanda—, pero no hace mención específica a las mujeres gitanas. Tampoco contempla mecanismos para detectar y eliminar barreras de acceso, ni para adaptar sus prácticas y protocolos a esta población. No obstante, la guía incluye las prioridades en salud sexual y reproductiva recogidas en la ENIPG10 (p. ej., prevención de embarazos en las adolescentes, incremento de las visitas ginecológicas). Las profesionales cuentan con otros recursos para apoyar la implementación del programa (p. ej., formularios, folletos, protocolos, guías, leyes, informes), organizados en tres ejes específicos (implantes subcutáneos, planificación familiar, salud sexual y reproductiva), que han sido elaborados por diversos organismos (Consejería de Salud de la Junta de Andalucía, Escuela Andaluza de Salud Pública, Distrito Sanitario de Atención Primaria de Sevilla, Organización Mundial de la Salud) (tabla 5). Al igual que la guía, estos recursos no cuentan con adaptaciones específicas para las mujeres gitanas.
Roma Health Integration Policy Index: Guía de Actuación en el Programa de Planificación Familiar en el Distrito Sanitario de Atención Primaria de Sevilla
| Dimensiones e indicadores RHIPEX | Guía de Actuación en el Programa de Planificación Familiar | |
|---|---|---|
| Titularidad al programa | Titularidad de la población gitana | Cualquier usuario del Sistema Andaluz de Salud que acuda al servicio de planificación familiar del Distrito Sanitario Sevilla |
| Accesibilidad del programa | Utilización del programa por parte de la población gitana | No hay datos |
| Mecanismos para identificar barreras de accesibilidad de la población gitana | No | |
| Sensibilidad del programa | Correspondencia con la Estrategia Nacional para la Inclusión de la Población Gitana | Prioridades: tasa elevada de embarazos a edades tempranas y ausencia de revisiones ginecológicas |
| Estrategias para mejorar la sensibilidad hacia la población gitana | No | |
| Políticas y estrategias destinadas a la formación o la adaptación de profesionales a la población gitana | No | |
| Capacidad para conseguir y mantener cambios | Participación de la población gitana en el diseño y la implementación del recurso | No |
| Colaboración intersectorial entre los agentes implicados | Sí, especialmente en actividades de promoción de la salud sexual y reproductiva en jóvenes (Hora Joven). Actuaciones intersectoriales con educación y servicios sociales | |
| Mecanismos de ajuste y mejora | Protocolo de seguimiento del programa | |
Documentos de apoyo del programa de planificación familiar del Centro de Salud Polígono Sur
| Temas | Documentos | Referencias en línea disponibles |
|---|---|---|
| Implantes subcutáneos | Formulario de información y consentimiento informado escrito para implante anticonceptivo subcutáneo (Servicio Andaluz de Salud) | http://www.juntadeandalucia.es/servicioandaluzdesalud/hinmaculada/intranet/consentimientos/documentos/ap/IMPLANTE_ANTICONCEPTIVO.pdf |
| Folleto informativo sobre implantes anticonceptivos subcutáneos para usuarias (Servicio Andaluz de Salud) | ||
| Protocolo de implantes hormonales subdérmicos (Servicio Andaluz de Salud) | http://studylib.es/doc/5987990/protocolo-implantes-hormonales-subd%C3%A9rmicos-abr-2013 | |
| Planificación familiar | Protocolo de anticoncepción de emergencia y test de gestación (Servicio Andaluz de Salud) | |
| Guía Forma Joven: Una estrategia de salud para adolescentes y jóvenes de Andalucía (Escuela Andaluza de Salud Pública) | http://www.juntadeandalucia.es/salud/export/sites/csalud/galerias/documentos/c_3_c_1_vida_sana/adolescencia/guia_forma_joven2009.pdf | |
| Criterios para la indicación de implantes hormonales subcutáneos en el Distrito de Atención Primaria de Sevilla (Servicio Andaluz de Salud) | ||
| Protocolo y legislación de interrupción voluntaria del embarazo (IVE) en el Distrito Sanitario A.P. Sevilla (Servicio Andaluz de Salud) | ||
| Salud sexual y reproductiva | Protocolo sobre relaciones interpersonales y sexualidad en personas con discapacidad física usuarias de centros residenciales (Consejería de Salud, Junta de Andalucía) | http://www.juntadeandalucia.es/export/drupaljda/Personas_Discapacidad_Protocolo_sobre_relaciones_interpersonales_y_sexualidad_pdint.pdf |
| Actividades de promoción de la salud y consejos preventivos Sexualidad: salud afectivo-sexual y reproductiva en la adolescencia (Escuela Andaluza de Salud Pública) | http://si.easp.es/psiaa/wp-content/uploads/2014/07/sexualidad_salud_afectivo_sexual_adolescencia.pdf | |
| Promoting sexual and reproductive health for persons with disabilities (World Health Organization) | http://apps.who.int/iris/bitstream/handle/10665/44207/9789241598682_eng.pdf;jsessionid=4B565CABC234B1CD4E24EC135F0A3DD0?sequence=1 | |
| Sexual and reproductive health: a matter of life and death (World Health Organization) | http://www.who.int/reproductivehealth/publications/general/lancet_1.pdf |
La carencia de adaptaciones ha llevado al equipo a desarrollar estrategias informales no institucionalizadas. Para aumentar el acceso y la adherencia al programa, las profesionales realizan captaciones oportunistas de las mujeres gitanas en momentos clave (salas de espera, pediatría, pruebas de embarazo) (tabla 6, 6.1). También atienden a las usuarias sin cita previa en el momento de la captación (6.2), ajustan protocolos de revisiones o prescripciones de anticonceptivos (6.3-4), y consideran la situación económica de las usuarias para recetarles medicamentos baratos (6.5). Además, realizan un seguimiento activo y personalizado de las mujeres gitanas (llamadas telefónicas, visitas domiciliarias) (6.6) y desarrollan talleres en el centro de salud y en los centros educativos (6.7). Las profesionales reconocen poder manejar el contexto de exclusión y precariedad en el que trabajan gracias a los cursos de sensibilización facilitados por la Asociación FAKALI de la Red Equi-Sastipen-Roma del Ministerio de Sanidad, Servicios Sociales e Igualdad. Estos cursos de formación continuada permiten a las profesionales tomar conciencia de la historia de discriminación y de las tradiciones de la población gitana, de su salud y su relación con el sistema sanitario, así como sobre estrategias de intervención y promoción de la salud con dicha población (6.8).
Perspectivas de las profesionales del programa de planificación familiar sobre las estrategias empleadas con usuarias gitanas
| Ref. | Estrategias desarrolladas por las profesionales |
|---|---|
| 6.1 | «Es captación proactiva, no solo desde la consulta de planificación, sino cuando estoy en otra consulta o en urgencias (…) La captación oportunista es imprescindible.» (EN1-E) |
| 6.2 | «Si [la matrona] desde su consulta, en una visita puerperal, detecta que han empezado las relaciones con penetración y hay riesgo para un futuro embarazo, aunque haga 20 días del parto, nos llama (…) y directamente le hacemos una prescripción (…) no tiene que coger cita.» (AE1-GD) |
| 6.3 | «No respetamos la planificación, no respetamos el tiempo por aquello de los riesgos... Más que no respetamos, adaptamos los protocolos a unas situaciones de alto riesgo. (…) En la cuarentena no se suelen prescribir anticonceptivos, pero en la población gitana es de las pocas poblaciones que sí los prescribimos (…) se quedan embarazadas en el primer mes después del parto.» (MF1-E) |
| 6.4 | «Muchas veces dejan de venir porque piensan que para una pastilla o ponerse otra cosa hay que hacerse una citología, hay que explorarlas, y eso a ellas [no les gusta]. Entonces, de primeras, no les hacemos ninguna exploración.» (MF2-GD) |
| 6.5 | «[Los bancos de fármacos] funcionan muchísimo, no solo para los que no tienen papeles, que no son tantos como los que no tienen dinero. (…) estoy prescribiendo sabiendo algunos precios porque me preguntan: ¿pero eso cuánto vale? (…) Salen de aquí y se van a Cáritas a por ellas.» (MF1-E) |
| 6.6 | «Sabemos que no es cuestión de dar una cita y ya relajarte y quedarte a la espera […] Estamos siempre muy pendientes […] y de llamar y de preguntar por sus actividades.» (MF1-E) |
| 6.7 | «Yo tengo mis talleres de educación maternal, de posparto, donde también las capto. Va funcionando porque intento no perderlas, las voy citando, nos vamos viendo y las voy educando.» (MT-E) |
| 6.8 | «Aquí han venido miembros de Fakali a dar charlas […] sobre su vida, su estar o su sentimiento, de la historia del pueblo romaní...» (MT-E) |
| 6.9 | «Eso no lo tenemos escrito, eso lo tenemos hablado, hemos hecho formación conjunta, hemos visto la necesidad de coordinarnos más allá de lo que nos pide el programa de planificación, que es igual para todos los centros (…) Y luego tenemos una serie de acuerdos entre las personas que trabajamos en el programa (…) Todo el personal se implica en todo.» (MT-E) |
| 6.10 | «Somos personas cercanas… Aquí se valora mucho si tú conoces a la familia (…) y muchas veces a través de la familia atraes a la persona.» (EN2-GD) |
| 6.11 | «Empatía también, ponerte en el lugar de ellos, de lo que les ha tocado vivir, no lo han elegido y bueno, a veces te desespera, pero es lo que hace que te pongas en situación (…) Cuando ellos ven que tú te das a ellos, responden.» (AE2-GD) |
| 6.12 | «La comunidad gitana para mí son diferentes (...) me asombran constructivamente, me gusta ver esas diferencias, […] para mí es satisfactorio. Si tú tienes esa curiosidad, pues se hace más razonable o más interesante tu trabajo, que muchas veces es muy petardo porque tiene muchos fracasillos.» (AE2-GD) |
| 6.13 | «Normalmente, o hay un programa de planificación con un solo profesional o han quitado el programa y cada médico se hace cargo de su población… Aquí el programa tiene que estar muy reforzado y lo cuidamos especialmente.» (MF1-GD) |
| 6.14 | «Cuando nos han dicho de quitar horas de programa nos ponemos: “pero bueno, ¿pero no veis lo necesario que es?” o [decimos] por qué pensamos que no se puede hacer como en otros centros, que realmente lo único que tienen es para una prescripción de anticonceptivos orales.» (AE1-GD) |
| 6.15 | «Yo voy a dar una asistencia sanitaria a una población con unas características. El dispositivo asistencial debería adaptarse a lo que tiene delante. Entonces, si esta población es demandante de inmediato, ¿tú qué haces poniendo una cita previa para un mes y no sé cuánto? Adapta el servicio para dar respuesta a esta característica poblacional.» (MF1-E) |
| 6.16 | «Yo lo estoy viendo [el éxito del programa] porque tengo menos embarazos (…) Y yo como les hago un seguimiento, porque vienen a verme como matrona, entonces pues veo que está funcionando.» (MT-E) |
| 6.17 | «Algunas madres gitanas han cambiado de mentalidad y ellas mismas te traen [a sus hijas, nueras] y te dicen “que se va a casar” para que les pongas pastillas, para que le pongas método.» (MF2-GD) |
| 6.18 | «Soy un punto de apoyo para la planificación de ellas (…) Tengo el respeto de mis usuarias, estoy consiguiendo que hagan un buen seguimiento (…) Estoy muy satisfecha porque vienen buscando a la matrona todo el tiempo. Siento que me necesitan y que soy útil para ellas.» (MT-E) |
AE: auxiliar de enfermería; E: entrevista; EN: enfermera; GD: grupo de discusión; MF: médica de familia; MT: matrona.
El trabajo colaborativo dentro del grupo es considerado un activo muy valioso. Aunque cada una tiene su rol, todas están implicadas en las diferentes tareas del programa, especialmente en las captaciones y las derivaciones (6.9). Además, el trabajador social y la enfermera de enlace del centro de salud colaboran desarrollando actuaciones intersectoriales con otros agentes comunitarios. Las profesionales aseguran que su trabajo requiere una actitud abierta hacia la diversidad, empatía hacia circunstancias de vulnerabilidad y habilidad para gestionar conflictos y resolver problemas imprevistos (6.10-12). Esto les permite movilizarse para ofrecer una atención personalizada (6.13-15) que favorece entre sus usuarias una mayor adherencia al programa, un menor número de embarazos (6.16) y una mayor sensibilidad hacia la planificación familiar (6.17). Las profesionales sienten una alta motivación con el programa, con sus roles en él y con la respuesta de las mujeres gitanas (6.18), lo que favorece su sostenibilidad.
DiscusiónEste estudio pone en valor la experiencia del equipo de planificación familiar del Centro de Salud Polígono Sur de Sevilla con mujeres gitanas. Los resultados muestran que las profesionales han logrado involucrar y mantener un número creciente de usuarias gracias a su compromiso y sobreesfuerzo en la captación oportunista y el seguimiento activo personalizado, en la gestión de la adversidad social en la que realizan su trabajo, así como en el desarrollo de sus competencias y las adaptaciones del programa a las mujeres gitanas. Entre estas, las profesionales recomiendan la recogida de datos sobre acceso y uso, la difusión del programa a las mujeres gitanas y sus parejas, el apoyo y el reconocimiento institucional de las profesionales, y el ajuste del programa y sus recursos a las recomendaciones de la ENIPG.
Aunque el trabajo no incorpora la perspectiva de las usuarias sobre el programa, futuros estudios deberían incluir su participación, así como profundizar en otros aspectos de su salud sexual y reproductiva (p. ej., casos de éxito y fracaso, papel de los hombres, maternidad temprana, identidad de género). No obstante, la fortaleza de este estudio radica en hacer evidente la necesidad de ajustar los programas de salud sexual y reproductiva para mujeres gitanas, y en esta dirección se proponen algunas lecciones.
La ausencia de datos y de adaptaciones dentro del sistema sanitario refleja su débil compromiso con la ENIPG10, que convierte la salud sexual y reproductiva de las mujeres gitanas en un área libre de evidencias que las invisibiliza14–16. El escaso reconocimiento de las experiencias locales de éxito, como la que se presenta en este estudio, las convierten en casos aislados dependientes del voluntarismo de sus profesionales. Esto supone una falsa protección porque acostumbra a las mujeres gitanas a pautas eficaces no institucionalizadas. La Estrategia Nacional de Salud Sexual y Reproductiva17, la Comisión Europea18 y la OIM12 promueven detectar, sistematizar y difundir estas buenas prácticas para prevenir la discriminación institucional, asegurar la visibilidad de las mujeres gitanas y rendir cuentas de las acciones implementadas19–21.
Las actuaciones de las profesionales del Centro de Salud del Polígono Sur reflejan una aproximación intersectorial de la salud sexual y reproductiva basada en las características personales y en los determinantes sociales que confieren a las mujeres gitanas una mayor vulnerabilidad4,6,22. Foldes y Covaci23 alertan sobre la inefectividad de esforzarse por conseguir que la población gitana que vive en contextos de exclusión acceda al sistema si los programas no son convenientemente adaptados. El desarrollo y la implementación de los programas de salud sexual y reproductiva dirigidos a mujeres gitanas deben reconocer sus diferencias y necesidades dentro de unos contextos sociales y políticos determinados4,5,24,25. Esta aproximación permitirá acceder a los colectivos más invisibles de la comunidad y superar orientaciones que culpabilizan a las víctimas y cuestionan su capacidad para gestionar su propia salud26. Bajo esta perspectiva, el sistema y sus profesionales ponen sus programas de salud sexual y reproductiva al servicio de sus usuarias, y no las usuarias al servicio de los programas, asumiendo una mayor responsabilidad en la provisión de cuidados sensibles y equitativos20,27.
La efectividad de los programas de salud sexual y reproductiva con mujeres gitanas también depende de profesionales sensibles que, ante una realidad compleja, adquieren conocimientos, actitudes y habilidades para actuar ajustadamente. Las profesionales del Centro de Salud del Polígono Sur han desarrollado nuevos roles como instigadoras, mediadoras y abogadas de la salud sexual y reproductiva de las mujeres gitanas28. Han promovido relaciones entre las mujeres gitanas y los servicios de salud, han trabajado en la comunidad con los recursos disponibles de acuerdo con las características de sus usuarias, han identificado sus necesidades y han adaptado el programa de que disponían. Esto demuestra que las profesionales son agentes clave del cambio de la salud sexual y reproductiva de las mujeres gitanas, tanto en su propia organización como en la comunidad donde trabajan. Las profesionales del Centro de Salud del Polígono Sur han logrado mejorar la accesibilidad y la adherencia al programa, lo han convertido en un espacio seguro para las mujeres gitanas y han logrado asegurar su sostenibilidad en contextos de exclusión. El sistema debe cuidar y reconocer esta labor, y permitir a las profesionales influir en sus organizaciones, incorporar sus experiencias y necesidades en el diseño de programas, así como ofrecerles formación y apoyo para desarrollar su trabajo de la manera menos costosa para ellas y para las usuarias29–31.
Adecuar los programas de salud sexual y reproductiva a las mujeres gitanas conlleva abordar asuntos de justicia reproductiva; esto es, promover en las usuarias el ejercicio de su derecho a mantener la autonomía del propio cuerpo, ser madres o no, y cuidar de su familia y de ellas mismas en comunidades seguras33. Esta concepción impulsará a las mujeres gitanas a cuestionarse mandatos de género impuestos y a adoptar una nueva concepción de su salud sexual y reproductiva, en la que el significado de ser mujer sea construido por ellas mismas desde la igualdad y las fortalezas de su cultura7. Esto supondrá la adquisición de control, influencia, relevancia y significado dentro de su comunidad y fuera de ella32,33. Los programas de salud sexual y reproductiva deben aprovechar el momento actual de cambios sociales liderados por mujeres gitanas, especialmente las más jóvenes34,35. Según la Organización Mundial de la Salud13, el progreso real llegará cuando sean ellas mismas las que diseñen, implementen y evalúen los programas de salud sexual y reproductiva que les atañe. Es deber de las profesionales y de las instituciones acompañar y facilitar estos procesos29.
En conclusión, el impacto en la salud sexual y reproductiva de las mujeres gitanas va a depender en buena medida de profesionales sensibles a la diversidad capaces de influir en sus organizaciones y en las mujeres sobre el derecho a su salud. Para ello, el compromiso de las instituciones y el respeto a la diversidad cultural y a los determinantes sociales de la salud deben ser los marcos de referencia desde los que se construyan las políticas y los programas de salud sexual y reproductiva25. La diseminación, la transferencia y la institucionalización de experiencias de éxito, como la que se presenta en este artículo, pueden contribuir a arrojar luz sobre este desafío.
Se carece de evidencias que informen las guías, protocolos y programas de salud sexual y reproductiva dirigidos a mujeres gitanas en riesgo de exclusión, una prioridad en el componente de salud de la Estrategia Nacional de Inclusión de la Población Gitana en España.
¿Qué añade el estudio realizado a la literatura?Describe las adaptaciones locales no institucionalizadas de un programa de planificación familiar centradas en captar y adherir a mujeres gitanas en riesgo de exclusión. Enfatiza el ajuste de políticas y programas a la salud sexual y reproductiva de las mujeres gitanas en exclusión, y a los esfuerzos que su implementación conlleva para los profesionales de la salud.
Carlos Álvarez-Dardet.
Contribuciones de autoríaLa concepción y el diseño del trabajo corresponden a M. García Ramírez, quien redactó la versión inicial del manuscrito. La recogida y el análisis de datos, su interpretación y discusión, fue llevada a cabo por todas las personas firmantes. La primera autora redactó los borradores del manuscrito, y todos/as los/las autores/as los revisaron, aportaron elementos para su mejora y aceptaron la versión final.
AgradecimientosA cada una de las profesionales del programa de planificación familiar del Centro de Salud Polígono Sur de Sevilla, por su colaboración en este estudio y el tiempo dedicado a compartir sus experiencias. Agradecimientos también para el director del centro, Carlos González Álvarez, por facilitarnos la recogida de información.
FinanciaciónEl estudio fue financiado mediante una subvención directa concedida a la Organización Internacional para las Migraciones por la DG de Salud y Consumidores de la Comisión Europea (DG SANTE) y la Agencia Ejecutiva de Consumidores, Salud, Agricultura y Alimentación (CHAFEA), a través del plan de trabajo 2012 del segundo programa de Acción Comunitaria en el Ámbito de la Salud (2008-2013).
Conflictos de interesesNinguno.