Introducción: necesidades y demandas sanitarias
El objetivo de este artículo es analizar la relación entre las familias y el sistema sanitario, y mostrar la variedad de conexiones y las funciones no estrictamente médicas que están adscritas al personal sanitario.
Las necesidades de salud despiertan mucho interés en la población española, y están protegidas constitucionalmente1. Sin embargo, la delimitación de la situación de necesidad tiene un fuerte componente social y es dinámica, varía de unos grupos a otros y evoluciona constantemente, integrando componentes objetivos (el estado de salud según la medición de los expertos) y subjetivos (la autopercepción). A diferencia de la necesidad, cuyo concepto remite directamente al sujeto que la padece, la demanda es un concepto relacional, porque requiere tanto el sujeto individual o colectivo que la padece como el sujeto al que va dirigida la solicitud de intervención.
Las demandas sanitarias rara vez las plantea un sujeto individual y aislado. La mayor parte se manifiesta desde pequeños grupos familiares que a veces --todavía no muy frecuentemente pero con tendencia creciente-- se articula a través de asociaciones de enfermos o familiares. Algunas instituciones sanitarias privadas introdujeron importantes innovaciones en los años de la transición política en el último tercio del siglo xx, verbalizaron y expresaron unas necesidades sociales ampliamente sentidas y las convirtieron en demandas concretas (p. ej., las clínicas de planificación familiar). Un papel similar está ejerciendo actualmente la Asociación para el Derecho a Morir Dignamente (ADMD) en relación con los momentos finales de la vida del paciente. Las asociaciones de enfermos o familiares tienen una implantación territorial desigual, con un mayor desarrollo en Cataluña que en el resto de España. Algunas asociaciones, como la ONCE o la Asociación de Lucha contra el Cáncer, han sido capaces de captar gran cantidad de recursos y abarcar un amplio frente de actividades. Otras asociaciones, como la de enfermos del síndrome de Down o los que requieren diálisis, han crecido muy rápidamente en pocos años2.
La complementariedad del sistema sanitario y los hogares
La composición demográfica y socioeconómica de los hogares es clave para entender y planificar la atención sanitaria, ya que varios estudios realizados desde hace una década en el Consejo Superior de Investigaciones Científicas (CSIC) a partir de la Encuesta sobre Nuevas Demandas Sociales (de ámbito nacional, con 2.500 entrevistas realizadas en 1990), la Contabilidad Nacional, y otras fuentes, muestran que sólo el 12% del tiempo total dedicado anualmente en España al cuidado de la salud lo aportan los profesionales sanitarios3. El 88% restante, la inmensa mayoría, es tiempo dedicado por los familiares o de autocuidado. Según el Censo de 2001, en España existen 14.270.658 hogares, identificados por el número de viviendas principales existentes4. Las redes familiares son más extensas que el hogar, tanto por afinidad como por consanguinidad, y sus límites son más difusos que los de los hogares. A medida que aumentan la longevidad y la movilidad espacial y social, la familia se torna un concepto cada vez más amplio y menos operativo, aunque mantiene todavía su preeminencia como instrumento de análisis por razones legales e ideológicas. En relación con la salud y la enfermedad, los hogares prestan a sus miembros, o a los familiares residentes en otros hogares, tres tipos de servicios:
1. Los servicios de infraestructura básica que repercuten indirectamente en la salud: alojamiento, alimentación, limpieza, información, seguridad, relaciones sociales, etc.
2. Los servicios no remunerados relacionados directamente con la enfermedad, la discapacidad y la muerte5 (diagnóstico previo, compañía, transporte, aplicación o vigilancia de tratamientos, etc.).
3. La gestión del consumo de servicios sanitarios (elección, tramitaciones, pagos, información, compra de medicamentos, etc.).
Los colectivos sociales que más dependen de sus familias son los niños y las niñas, los ancianos y las ancianas, las personas con minusvalías incapacitantes y los enfermos graves, pero las ya señaladas necesidades de cuidado, transporte, cobertura económica y gestión del consumo sanitario se extienden a toda la población y a todas las etapas de la relación con el sistema sanitario (hábitos de vida, prevención, diagnóstico, tratamiento, rehabilitación, etc.)6.
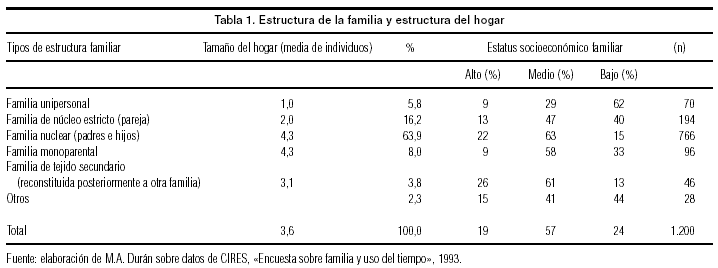
Como puede verse en la tabla 1, con datos seleccionados de una de las escasas fuentes que ofrecen información socioeconómica y demográfica simultáneamente, la mayoría de las familias españolas se considera de nivel socioeconómico medio. El tipo de familia más frecuente sigue siendo el nuclear (padres e hijos de un mismo matrimonio), pero sólo la mitad de este tipo de familias tiene algún hijo menor de 16 años, por lo que menos de un tercio del total de hogares corresponde ya al prototipo tradicional de familia conviviente. En los hogares unipersonales, debido a que están constituidos mayoritariamente por ancianos/as, es más frecuente el nivel socioeconómico bajo que en el resto de los hogares: es un colectivo muy frágil porque carece de recursos monetarios y familiares, y en este tipo de hogares son mayoría las mujeres.
De igual importancia que la posición socioeconómica es la condición de género del enfermo y sus familiares. Como se pone de manifiesto en el apartado siguiente, las mujeres y los hombres tienen diferentes tasas de morbilidad y mortalidad; pero las diferencias más acusadas no se producen en el modo de enfermar, sino en la forma de ser tratados durante la enfermedad y en la adscripción del papel de cuidadores, que tradicionalmente ha correspondido a las mujeres. Los hogares en los que no hay mujeres disponibles para el cuidado son más pobres en recursos no monetarios, y esta pobreza de recursos afecta a todas las prestaciones de servicios. De forma individual, dentro de cada hogar las mujeres reciben menos cuidados que los hombres, porque son ellas mismas las encargadas de desempeñar este papel y los restantes miembros del hogar carecen del entrenamiento, las actitudes y el tiempo necesario para ejecutarlo. La máxima disparidad se produce entre hombres y mujeres de edad avanzada: los hombres reciben una cobertura social mejor que las mujeres en el período poslaboral (retiro, pensiones, seguros privados, infraestructuras asociativas), y sobre todo disponen de mejor cobertura de sus necesidades en el ámbito familiar. Las mujeres, por su mayor longevidad, menor edad que sus esposos y exclusión del mercado de trabajo, sufren mayores carencias monetarias, de salud y de cuidados inmediatos en los últimos años de su vida.
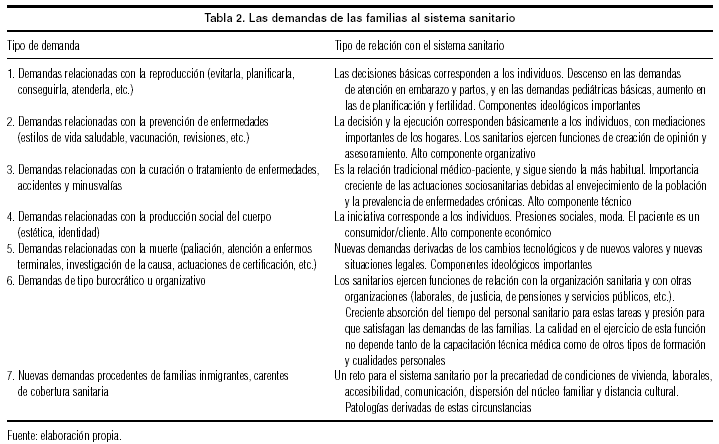
En la tabla 2 se sintetizan los tipos de demandas que las familias realizan en la actualidad al sistema sanitario. La tabla se ha organizado desde la perspectiva de los tipos de demandas, excepto el último punto, que se refiere al tipo de demandantes. El tipo tradicional de demandas, que en la tabla corresponde al punto número 3, sigue siendo en la actualidad el más frecuente, pero proporcionalmente su importancia tiende a decrecer por el rápido aumento de los restantes tipos de demandas7. En la mayor parte de los casos cabría decir «los hogares» en lugar de «las familias», porque los servicios sanitarios se organizan en torno al reducido grupo de miembros de la familia que comparten una vivienda (cartilla, tarjeta, asignación de médico, recursos monetarios, etc.). No obstante, aunque la relación es mucho más intensa y los servicios prestados a familiares convivientes constituyen la mayoría de los servicios de salud que cada familia presta, no puede desdeñarse la importancia de los familiares no convivientes en la prestación general de servicios a otros familiares, especialmente de servicios relacionados con la salud.
El papel que desempeña la familia en el sistema de cuidados de salud lo resaltan bien los resultados de varias encuestas realizadas para el CSIC sobre las nuevas necesidades sociales y demandas sanitarias, que tuve la oportunidad de dirigir. Por ejemplo, según la encuesta sobre «Demandas urgentes de tiempo y asistencia sanitaria» (Madrid, 1994), la decisión de acudir a una urgencia hospitalaria se toma por iniciativa familiar en el 67% de los casos, por envío de un especialista en el 17,5% y por otros servicios de urgencia en el restante 15% de los casos8. Los acompañantes emplean 6 h como promedio cada uno, desde que salen del domicilio hasta el retorno. El número de acompañantes en urgencias hospitalarias alcanza una media próxima a 3 personas, que se ocupan voluntariamente del enfermo. Lo más frecuente es que los enfermos vayan acompañados por 2 personas (en el 36% de los casos).
Otra encuesta sobre la salud de las niñas y los niños escolarizados («Demandas sociales vinculadas al cuidado de la salud de los niños», Madrid, 1993), que demuestra el papel clave de las madres en el cuidado de la salud de las hijas y los hijos, permite además cuantificar la aportación de los familiares de dos generaciones anteriores: las abuelas son el principal cuidador en las enfermedades de los niños escolarizados en el 7% de los casos (el 2% si la madre no trabaja fuera de casa, el 14% si trabaja fuera de casa)9.
En el caso de las ancianas y los ancianos, además del cuidado que se prestan entre sí los esposos, la Encuesta sobre «Las demandas de trabajo no monetarizado de los ancianos» (Madrid, 1993) muestra el funcionamiento de los lazos intergeneracionales10. El 85% de los ancianos, y el 90% de los que viven solos, tienen algún problema de salud que dificulta su vida habitual, aunque solamente una cuarta parte de ellos considera que es grave. El 57% dice tener 2 problemas de salud y el 27%, 3. El índice de gravedad en la segunda incapacidad es del 28% y en la tercera, del 23%. Un tercio de los ancianos entrevistados (34%) dijo que necesita ayuda para, al menos, un tipo de actividad. Las demandas generadas por la edad avanzada son duraderas: para el conjunto de las incapacidades o problemas citados en primer lugar, el promedio es de 14 años transcurridos desde su comienzo hasta la realización de la encuesta, y 6,5 años desde que reciben ayuda por su causa. El sistema de cobertura familiar a los ancianos se apoya sobre todo en los familiares convivientes, que cubren la mayoría de las atenciones. No obstante, los familiares no convivientes prestan también una ayuda sustancial en las actividades externas al hogar, como realizar compras (en el 27% de los casos son familiares no convivientes quienes prestan la ayuda al anciano), ir al médico (32%), o salir fuera de casa (31%), y las relativas a las tareas domésticas dentro del hogar (limpieza de la vivienda y de la ropa, 49%; preparación de comidas, 29%). En todos los tipos de atenciones, incluso en el acompañamiento durante la noche, los familiares no convivientes se hacen cargo de, al menos, un 10% de las atenciones. Este dato es de gran relevancia para el análisis de la economía no monetaria de la salud, porque hace visible la solidez de las prestaciones interfamiliares en los hogares españoles, incluso en las grandes ciudades.
Enfermos y cuidadores: diferencias entre hombres y mujeres
La enfermedad y el cuidado de la salud absorben grandes cantidades de recursos de todo tipo. La familia ejerce el papel de redistribuidor intergeneracional, tanto en tiempo como en dinero. El tiempo de cuidado es un recurso escaso cuyo destino entra en conflicto con otras alternativas posibles11.
Según la Encuesta Nacional de Sanidad de 1997, última de gran amplitud disponible actualmente, en la edad de 0 a 16 años no hay grandes diferencias en los niveles de salud entre niños y niñas, aunque en casi todos los indicadores presentan mejores resultados las niñas. Tanto la mortalidad fetal como la infantil son algo más elevadas en los hombres. El número de niños menores de un año es un 5% más alto que el de niñas, lo que hace patente la mayor proporción de hombres en los nacimientos. Este excedente va reduciéndose lentamente hasta llegar a los 40 años. A partir de este tramo etario, en todos los grupos de edad es mayor el número de mujeres, hasta llegar a ser 20 veces más alto en el grupo de más de 100 años.
La mayor morbilidad y uso de servicios sanitarios por parte de las mujeres adultas es un tema muy conocido y analizado en sociología de la salud12. A ello contribuyen tanto las causas de tipo orgánico como las culturales y organizativas. Además de los cuidados del aparato reproductivo, que no se corresponden en sentido estricto con enfermedades, las mujeres «construyen su cuerpo» en mayor medida que los hombres (dermatología, estomatología, endocrinología, oftalmología, etc.) y reconocen más fácilmente su debilidad o necesidad de ayuda médica. Además, son depositarias --por tradición cultural-- de las funciones de cuidado de la salud de todos los miembros del hogar. Las mujeres son mayoría entre los cuidadores no remunerados de enfermos y discapacitados. Según la Encuesta sobre «Demandas de salud» (CSIC, 1990), la esposa del cabeza de familia constituye el 72% de las personas que habían cuidado enfermos la semana anterior.
Según otra reciente encuesta realizada desde el CSIC sobre «Trabajo remunerado y no remunerado de las mujeres de la Comunidad de Madrid» (2003), el 5% cuida diariamente a enfermos y el 8% cuida diariamente a ancianos que requieren una especial atención. Según los resultados de la «Encuesta de uso del tiempo» (CSIC, 2003), todavía inédita, el 4% de la población adulta española (equivalente a 1.317.718 personas) dedica una atención diaria a algún enfermo o discapacitado que vive en su hogar: el tiempo medio de dedicación de las cuidadoras y los cuidadores diarios es de 3,5 h, por lo que puede estimarse en más 4,6 millones de horas diarias por este concepto. A ellos hay que añadir otro 5% de personas que prestan especiales cuidados a personas mayores.
La frecuencia y el tiempo de dedicación aumenta en los días festivos y vacaciones, lo que incrementaría su valor de mercado como recurso asignado al cuidado de la salud. Según la citada encuesta, además de las cuidadoras y los cuidadores diarios, otro 4% dedicó algún cuidado durante el mes anterior a los enfermos que no viven en su mismo hogar (un 3% desplazándose, y un 1% desde el hogar del cuidador). El cuidado se reparte muy desigualmente: entre quienes efectivamente desempeñan la actividad de cuidado de enfermos, el tiempo medio diario es de aproximadamente 4 h.
El tiempo medio dedicado durante la última semana a cuidar enfermos por parte del conjunto de la población mayor de 18 años es de 1,48 h por persona, y el de cuidar ancianos/as de 1,95 h semanales. Aunque esta cifra pueda parecer pequeña, no lo es si se recuerda que el tiempo semanal dedicado al estudio por parte del conjunto de la población mayor de 18 años es de 3,07 h semanales y al trabajo profesional de 19,27 h. Si se suman los tiempos dedicados al cuidado de enfermos y ancianos (precisamente por su fragilidad física), el resultado es de 3,43 h semanales por cada persona adulta, equivalente al 18% del tiempo total dedicado al mercado de trabajo y al 112% del tiempo dedicado al estudio o la formación. El esfuerzo colectivo dedicado por toda la población al cuidado no retribuido de los familiares enfermos absorbe un mayor número de horas que el trabajo retribuido en sectores tan significativos como la agricultura o el transporte.
Previsiones demográficas y cambios en la demanda sanitaria a medio plazo
A medio plazo, las demandas de las familias al sistema sanitario variarán en contenido, cantidad y calidad. Los cambios debidos a las variaciones en la estructura demográfica pueden preverse con mucha exactitud, ya que las tasas de natalidad y mortalidad son bastante estables13. Más difícil de establecer es la variación debida a las migraciones: incluso resulta difícil la estimación de los inmigrantes que reciben actualmente cuidados sanitarios o prestan cuidados domiciliarios a enfermos/as, discapacitados/as y ancianos/as.
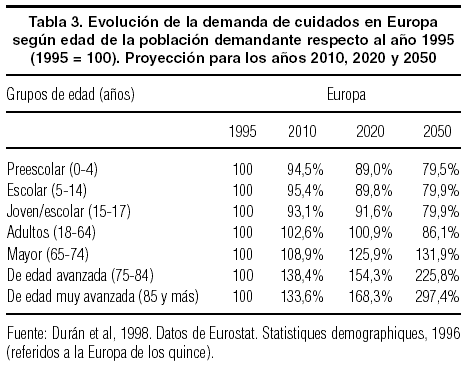
La tabla 3 se ha elaborado a partir de los datos publicados por Eurostat en Statistiques Demographiques (1996), con las proyecciones de población para Europa en los años 2010, 2020 y 2050, tomando 1995 como año de referencia14. Los datos se han agrupado por edades con un nivel similar de demandas generales de cuidado. Actualmente, hay varias investigaciones en curso en el CSIC que tratan de establecer con mayor detalle las demandas que corresponden en cada grupo de edad al cuidado de la salud, así como la proporción de la demanda satisfecha por la familia y el sistema sanitario. Como punto de partida, se estima que el nivel de referencia es la población de 18 a 64 años: la demanda de los grupos restantes es mayor a medida que se acerca a los extremos de la escala etaria.
Como puede apreciarse, para el año 2050 los cambios demográficos generarán una demanda general de cuidado casi tres veces mayor en los grupos de edad muy avanzada, en tanto que descenderá la demanda pediátrica en más de un 20% respecto a la actual. Sin embargo, hay una alta probabilidad de que la demanda sea en realidad más elevada, debido a que los estándares de la población y sus aspiraciones de apoyo y cuidado (salud, alimentación, limpieza, ocio, independencia, etc.) continuarán creciendo para esas fechas, sumándose este efecto expansivo al originado por la transformación demográfica.
Los problemas sociales surgen ante la diferente capacidad de cada grupo de edad para pagar sus propias necesidades. Las personas adultas con buena salud, cuyas necesidades de cuidado son escasas, no tendrán problema para encontrarlo, remunerado o no remunerado. La mayor parte de las niñas y los niños tampoco tendrán problema, ya que han sido «elegidos» y sus padres sienten hacia ellos una intensa solidaridad, así como una proyección y reconocimiento social común, lo que hará que la demanda global de cuidados sanitarios para niños y niñas se mantenga, porque compensará en variedad y calidad la pérdida demográfica. La vinculación más débil será la que se establezca entre los muy ancianos y los ancianos15, porque la demanda de cuidados por parte de la generación mayor es muy exhaustiva, y la generación siguiente también necesitará cuidados y recursos monetarios para sí misma. Además, cada vez será más frecuente que estas personas de edad avanzada no tengan descendientes. En muchos casos, el cuidador potencial no será el hijo o la hija, sino su cónyuge, y los divorcios han atenuado significativamente o disuelto las vinculaciones entre los ex cónyuges y los parientes políticos.
Para el cuidado de las ancianas y los ancianos con una capacidad económica elevada se está ya recurriendo en España al trabajo informal y al sumergido, al intercambio no estrictamente monetario (cesión de alojamiento, testamentaría, etc.), y también a la importación de trabajadores de otros países de menor desarrollo económico, menores exigencias laborales y hábitos más familistas en el modo de tratar a las enfermas y los enfermos, lo que muestra otra faceta del proceso de globalización.
Conclusiones
La planificación social y sanitaria debe realizarse tomando en consideración que el cuidado de la salud se realiza sobre todo desde las familias, y que han sido tradicionalmente las mujeres las encargadas de prestar los servicios de cuidado. El alargamiento de la esperanza de vida, la incorporación de las mujeres al empleo, el surgimiento de nuevas formas familiares y el incremento de las aspiraciones de calidad de vida, así como la llegada de gran número de inmigrantes, han modificado las condiciones en que se producen las demandas de atención sanitaria.
Recomendaciones
Se recomienda incluir el análisis de los costes no monetarios, especialmente el tiempo de cuidado no retribuido, como complemento a todas las medidas de política sanitaria. Se recomienda también prestar mayor atención a las actividades no estrictamente lucrativas, que cada vez consumen más recursos del sector sanitario, así como a la dimensión internacional (migraciones) del cuidado de los enfermos, y a sus complejas consecuencias legales, económicas y sociales.