Se concatenan en este texto un conjunto resumido de argumentaciones que, a juicio del autor, deberían considerarse a la hora de analizar en España las relaciones multidireccionales entre la situación económica, las finanzas públicas, el gasto social y en la salud, y el bienestar de los ciudadanos. En razón de la brevedad, se detallan sucintamente los puntos fundamentales del mensaje y se dejan en el apartado de Discusión algunos temas polémicos que requieren premisas ideológicas, discutibles por definición. La línea argumental del texto es que, pese a la dureza de la crisis (doble recesión), el gasto social en España no se ha hundido (en su peso en producto interior bruto y per cápita, dada la evolución de estos referentes), aunque sí padece evidentes restricciones en términos de beneficiarios. En el ámbito de la salud, la situación se mantiene gracias al esfuerzo de muchos –el pool de renta de las familias en general y de los profesionales sanitarios en particular–, de modo que se ha conseguido que las prestaciones sanitarias no se deterioren (al menos como lo han hecho la ocupación privada y el conjunto de las finanzas públicas). El equilibrio es, sin embargo, muy frágil y sólo recuperando el crecimiento se atisba un estado de bienestar mínimamente sostenible. En cualquier caso, si la sostenibilidad financiera la referimos al agregado de los recursos disponibles para nuestro sistema sanitario, resulta igualmente ineludible replantearse su composición de modo más acorde con la realidad social y con el nuevo binomio entre responsabilidades públicas y privadas que exige el desarrollo social del siglo xxi.
This article offers a brief summary of the factors that the author believes should be considered when analyzing the multiple interrelations between the economic crisis and its effects on public finances, social spending, and the health and welfare of Spaniards. For the sake of brevity, a linear argument is followed, with the basic contents of the message, leaving some of the more controversial issues whose interpretation may be heavily influenced by ideology to the discussion. The core of the argument is that, despite the double dip of the Spanish recession, healthcare has survived the consequences of the crisis fairly well. This is particularly the case when the situation is analyzed in terms of the share of public expenditure to GDP and in per capita terms, given the evolution of these ratios, although the final effect is unknown in terms of the actual and potential beneficiaries. This relatively low incidence so far on the health of Spaniards is basically due to family networks, pooling their incomes, and to the acceptance by Spanish health professionals of budget cuts, which have allowed services and their apparent quality to be maintained, contrasting with private employment and public finances. Obviously, this is not a guarantee of sustainability unless economic growth recovers. Even if the Spanish economy and public finances improve, the composition of health care delivery needs to be reevaluated to achieve a new allocation between public and private responsibilities for healthcare in accordance with the social development of the 21th century.
España ha entrado en una crisis económica, de modelo de crecimiento, de gran magnitud. La evolución pasada de nuestra economía, era sabido, no contenía bases replicables, proyectables en el largo plazo para garantizar la recurrencia en la generación de renta y riqueza. De ahí la irresponsabilidad de sus dirigentes en sus esfuerzos de perpetuación. Todo ello quedó evidenciado con el estallido de la crisis financiera. Pero no ha sido esta última la causante –«a la americana»– de la crisis económica: simplemente ha sido su desencadenante. Ha mostrado las debilidades del modelo anterior. En todo caso, la crisis económica ha acabado retroalimentando la financiera, a través de la creciente morosidad y la falta de crédito ante un más que necesario desapalancamiento para una economía excesivamente endeudada. En definitiva, no ha sido un comportamiento financiero exuberante, como en Estados Unidos, lo que ha erosionado el supuesto modelo económico de la «España va bien», sino más bien lo contrario: la crisis económica se ha llevado por delante un sistema financiero que contenía en sus estadios iniciales más luces que sombras.
- •
En España, la crisis económica de base fue desencadenada, aunque no causada, por la crisis financiera, a la que acabó autoalimentando, y es la que dificulta hoy la emergencia de la economía real.
- •
La reforma financiera es condición necesaria, pero no suficiente, para la recuperación económica, que requiere capacidad de reconstrucción de la economía española basada en potenciar la industria, la competitividad y el sector exterior.
- •
La crisis posiblemente afectará la salud por la vía de la deprivación. Sin embargo, hasta la segunda mitad de 2010 la renta per cápita disponible en España y el consumo se han mantenido en buena parte gracias a las rentas públicas y al desahorro.
- •
Esta crisis de «hojas de tijera» incide en las finanzas públicas por la doble vertiente de crecimiento de las necesidades de gasto y de disminución de los ingresos fiscales. Forzados a la consolidación fiscal y tras intervenciones erradas en los primeros años de la crisis, los gobiernos la abordan más por la vía del gasto que de los ingresos, lo que deprime a su vez la demanda interior.
- •
Hasta hoy, dos tercios de la consolidación fiscal efectuada por España proviene de ajustes en el gasto, y sólo una tercera parte de los ingresos. La presión financiera se ha trasladado primero a la inversión más que al gasto corriente, y dentro de éste a los inputs (medicamentos y tecnología en particular) y a la concertación antes que al consumo público. Cuando ha faltado financiación, primero se ha cargado a los proveedores, incrementando los retrasos en los pagos, y posteriormente se ha recurrido a la financiación privada (copagos del usuario más bien que cargas al contribuyente por la vía de mayores ingresos públicos).
- •
Aunque se han incrementado los tipos impositivos, no ha crecido la recaudación porque las bases imponibles habían caído y tal vez porque la parte sumergida de la economía ha aumentado.
- •
Más allá de elementos asistemáticos de calidad subjetiva percibida, hasta el momento, la prestación sanitaria real media se ha visto nula o mínimamente afectada por la reducción del gasto, gracias al profesionalismo de los trabajadores del Sistema Nacional de Salud y el traslado de parte de la financiación a los proveedores.
- •
El sistema sanitario aún no ha traspasado líneas rojas, pero la sociedad ha de debatir estrategias de futuro en cobertura y financiación pública/privada. El análisis de coste-efectividad y la priorización son herramientas clave para este necesario cometido.
Sin duda, la crisis económica, en cuanto que social y que desborda los entornos cercanos –la capacidad de ahorro, el anclaje laboral, la emancipación familiar–, ha de afectar a la salud de los ciudadanos. La falta de perspectiva profesional, el desempleo y la pérdida de poder adquisitivo afectan, por supuesto, un estado de cosas que no conduce al optimismo; más bien a lo contrario: a las actitudes depresivas y al conductivismo negativo, siendo la vía de la pobreza más que la de la desigualdad el canal de incidencia más probable (véase al respecto el debate sobre pobreza absoluta y relativa1,2).
No tenemos datos, a día de hoy, para un análisis empírico riguroso sobre el tema, aunque sí evidencias parciales y sospechas varias (véase Legido-Quigley et al.3, y para nuestro país Urbanos et al.4). Pero que falte de momento evidencia no significa que no exista. Los efectos negativos de la crisis sobre la salud son más que probables: el desempleo erosiona el valor de la vida, la endemonia (por la ansiedad) y la enajenación mental (por el aislamiento). Finalmente, la pérdida de recursos afecta a la autoestima y al sentimiento de reconocimiento externo en un bucle de carácter negativista5.
Sin embargo, en la aplicación de dichas hipótesis al caso español, vale la pena recordar que en España la renta per cápita disponible se mantiene pese al descenso de la producción hasta la segunda mitad del año 2010, gracias a las rentas públicas, de modo que las rentas han permanecido intactas durante la mayor parte del tiempo para los pensionistas, y han sido sufragadas, al menos parcialmente, para otros colectivos con el subsidio de paro y con las prestaciones sociales cuando éste finalizaba. En la acción social cabe contabilizar no sólo las transferencias monetarias, sino también las prestaciones en especie que, en general, se han mantenido hasta el momento en buenos niveles reales6. De modo similar, el consumo interior se sostuvo hasta bien entrado 2010 a través del desahorro. Ello ciertamente ha sido circunstancial, al ser el problema crucial de nuestra economía el del desapalancamiento (dedicar recursos a bajar deuda) y no mantener el gasto7.
La crisis de las finanzas públicas. Los rescates financierosLa crisis incide en las finanzas públicas por la doble vertiente de crecimiento de las necesidades de gasto y disminución de los ingresos fiscales. Ambos extremos de «crisis de hojas de tijeras» generan déficit público y tienen que ver con los llamados estabilizadores automáticos. Pero no son, en sus contenidos, factores estrictamente exógenos: el gasto que crece no es indiferente a que sea de uno u otro tipo (prestación al finalizar el subsidio de paro versus subvenciones de planes para mantener ocupaciones «zombis»), y los ingresos que decrecen se combaten con desigual fortuna subiendo tipos impositivos a la vez que se erosionan con ello las bases imponibles (incremento de los tipos del IVA y descenso de los niveles de consumo) y se incentiva el fraude fiscal.
La conmoción que genera la crisis y su ahondamiento (la doble recesión que nunca intuyeron ni el presidente Zapatero ni sus asesores) hace comprensible la reacción ciudadana indignada y la fuerte diatriba antisistema. Pero ello no hace a dicha crítica ni inteligible ni inteligente. Fue el empecinamiento del Ejecutivo en ver «brotes verdes» donde algunos analistas veían alarmas, y no de los banqueros, lo que (a diferencia de lo acontecido en los países anglosajones) paralizó al Ejecutivo, incapacitando la posibilidad de atajar, al menos en parte, el tsunami mundial. Los datos que surgían del Servicio de Estudios del Banco de España, por ejemplo, eran ignorados y sustraídos del debate interno de la política económica gubernamental (como interlocutor de los hechos que inquietaban al supervisor financiero), en un circuito muy politizado entre la autoridad monetaria y la fiscal, con final previsible: postergar decisiones suponiendo que se ganaba tiempo cuando en realidad se estaba perdiendo. De este modo, que el rescate europeo haya forzado a que el riesgo sistémico se canalice hoy «verticalmente» desde la autoridad macroprudencial española (Banco de España) hacia su homólogo europeo (Banco Central Europeo y Autoridad Bancaria Europea), no puede sino saludarse como positivo para que aquellos errores no vuelvan a producirse.
La reacción social que ha recorrido las calles ha focalizado un espectro amplio de responsables sin distinguir correctamente justos de pecadores. La crisis no la han causado los bancos; si acaso, las cajas. Éstas se han encontrado «ligeras de equipaje intelectual» y con los bolsillos repletos, resultado de una fuerte interferencia política. La supervisión interna de las cajas ha sido responsabilidad de los gobiernos autonómicos, y no se entiende la hipocresía de algunos de ellos hoy, que no sólo miran hacia otra parte sino que se indignan como los que más. Y es que una caja no tiene accionistas: de ahí que sus responsables gestores, con la aquiescencia de algunos políticos, hayan subrogado aquel papel, tanto en nombramientos como a la hora de autootorgarse retribuciones. Un banquero, por escandalosa que nos pueda parecer su retribución, responde ante un consejo y una junta, y ante un accionista que la relativiza en función del dividendo que espera en correspondencia a la anterior remuneración. Las cajas no eran bancos, aunque pretendían actuar como tales. Ciertamente el supervisor no ha estado a la altura de las «circunstancias», pero recuérdese que la crisis ha sido sobre todo económica antes que financiera: nadie puede solventar aquello en lo que no puede incidir, o al menos en lo que no puede incidir de una manera directa y efectiva. Por más regulación y provisiones a las que obligue a las entidades el supervisor, la mejor foto de salida se convierte en la peor foto de llegada si la economía no remonta (morosidad creciente y aprovisionamientos implican menos disposición al crédito, menos inversión y menos creación de renta).
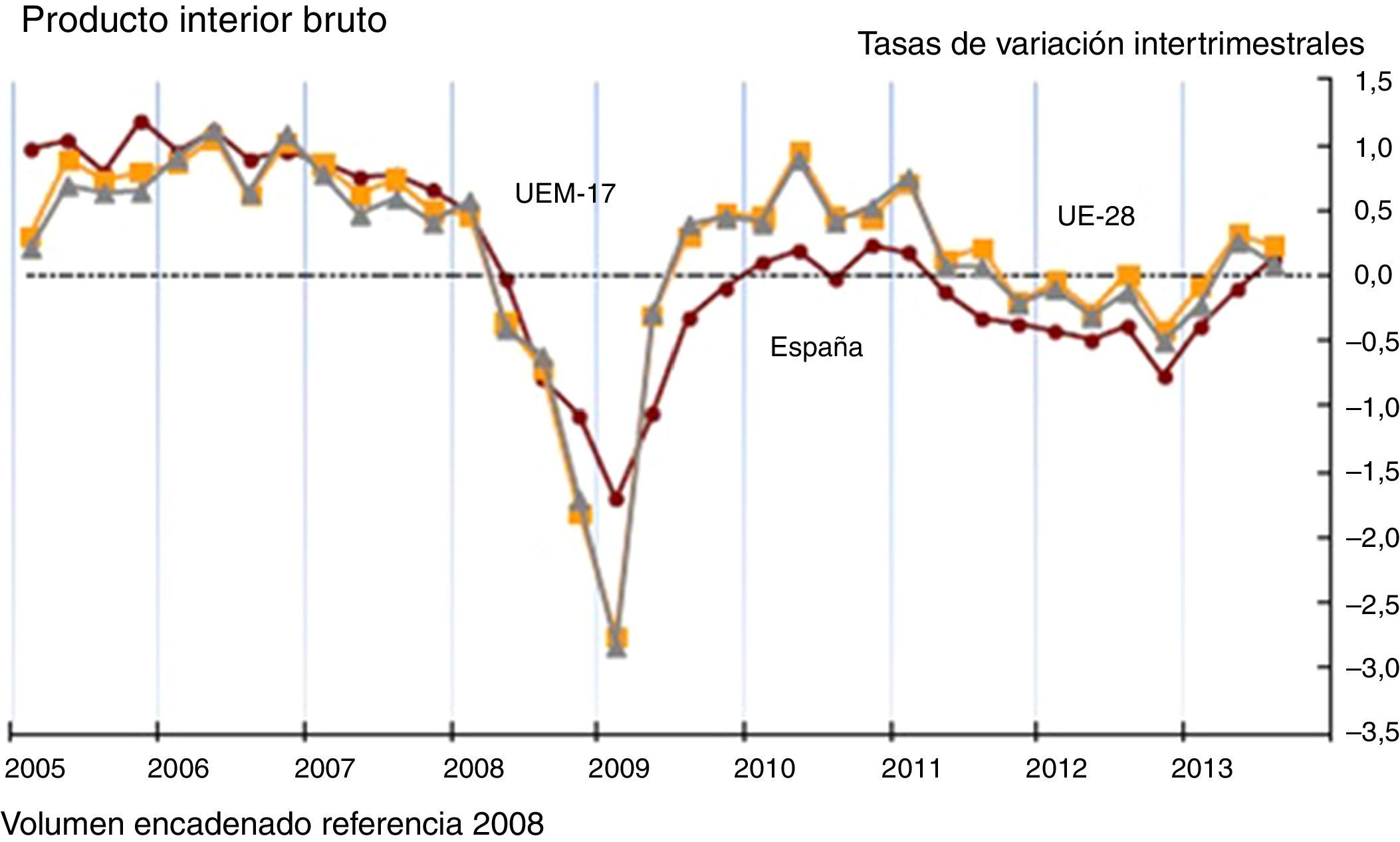
La consolidación fiscal y la financiación del gasto socialLa crisis económica, acompañada de un déficit público «de tijeras», con una bajada de la recaudación y un aumento de los gastos, resultado del juego de los estabilizadores automáticos (prestaciones devengadas universalmente) y de errores de intervención (economía sumergida, fraude fiscal), ha alimentado la crisis financiera y, consiguientemente, ésta ahora retroalimenta la dificultad de la recuperación económica, generando lo que se denomina una «doble recesión» (fig. 1).
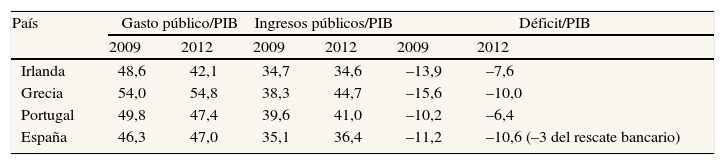
La situación vivida ha provocado el forzamiento de la consolidación fiscal a requerimiento de nuestros prestadores y avalistas (Troika y Alemania, significativamente). Dejo de nuevo para discusión el grado de conveniencia que ello ha podido tener para la salida conjunta de la crisis en la zona euro, con una moneda bajo sospecha. Lo cierto es que la consolidación fiscal, la austeridad, puede ser en abstracto discutible, pero no lo es en la realidad: quien no quiera depender de un tercero, mejor que no tenga débitos. La austeridad germana impuesta ha forzado constitucionalmente la consolidación fiscal de las finanzas públicas. Los datos muestran que, hasta hoy, dos tercios de ésta provienen en España de ajustes en el gasto, y sólo una tercera parte de aumentos en los ingresos (tabla 1). Esta parte tributaria de la consolidación fiscal ha fallado al no revertir los cambios fiscales de tipos en una mayor recaudación, al afectar o ir afectadas a unas menores bases imponibles, y al no emerger, y quizás incluso contribuir a sumergir más, aquella parte de la economía que puede eludir la tributación. Todo ello afecta al desigual reparto fiscal del impacto económico de la crisis, con incidencia en la equidad tributaria en aspectos que superan lo que aquí se puede analizar.
Algunos datos de la consolidación fiscal
| País | Gasto público/PIB | Ingresos públicos/PIB | Déficit/PIB | |||
| 2009 | 2012 | 2009 | 2012 | 2009 | 2012 | |
| Irlanda | 48,6 | 42,1 | 34,7 | 34,6 | –13,9 | –7,6 |
| Grecia | 54,0 | 54,8 | 38,3 | 44,7 | –15,6 | –10,0 |
| Portugal | 49,8 | 47,4 | 39,6 | 41,0 | –10,2 | –6,4 |
| España | 46,3 | 47,0 | 35,1 | 36,4 | –11,2 | –10,6 (–3 del rescate bancario) |
PIB: producto interior bruto.
Fuente: elaboración propia a partir de Eurostat (2013).
Centrarse en el gasto ha ofrecido una vía más segura para el responsable de las finanzas públicas. El presupuesto, las retribuciones de los profesionales, la amortización de puestos de trabajo, las regulaciones para la mancomunación de compras, etc., suponen un efecto directo en el gasto que no depende de elasticidades de respuesta de las bases imponibles ni de la territorialización de agentes y actividades, como acontece con las actuaciones incidentes en los ingresos. Y donde no ha llegado directamente el recorte, lo ha hecho la financiación con cargo a proveedores, incrementando los retrasos en pagos y conductas similares como prácticas generalizadas. En cualquier caso, Rawdanowicz et al.8 concluyen que importantes reducciones en el gasto social son posibles sin afectar a la equidad ni al crecimiento a largo plazo a través de reformas estructurales; se trata de reducir costes unitarios manteniendo prestaciones reales coste-efectivas.
Reconocido lo anterior, el esfuerzo pendiente en consolidación fiscal es enorme para España, al no conseguir, pese a todo, generar superávits primarios que eviten el efecto bola de nieve –esto es, debiendo aún emitir nueva deuda para sufragar los costes financieros de la existente, pese a la bajada generalizada de los tipos–, y las restricciones de gasto se mantienen como la apuesta fundamental del gobierno. Si ésta es la opción, parece pues adecuado preguntarnos qué sabemos de sus consecuencias. ¿Dónde se ubican los elementos redistributivos del estado del bienestar en España que puedan estar mayormente en peligro? De la evidencia disponible conocemos que la redistribución resultante de nuestro gasto social es relativamente baja si se considera en el conjunto de la políticas, sin que el sesgo pro-pobre de éstas esté siempre y en todo lugar efectivamente garantizado. Entre dichas políticas, es mayor la incidencia redistributiva de las pensiones contributivas por su mayor peso presupuestario (aun cuando éstas deberían ser proporcionales por definición), adquiriendo un menor papel por su escaso peso en el gasto y no por su efectividad las prestaciones condicionadas a la renta (las familiares en particular), seguidas ya a cierta distancia por la redistribución derivada del impuesto sobre la renta9. Por lo que atañe a la incidencia del gasto sanitario y educativo, sabemos que sus efectos son parciales (más pro-pobre la atención sanitaria primaria que la especializada, más pro-rico la educación superior que el resto del gasto educativo) y mejor si se expresan ambas políticas en acciones selectivas que generalizadas.
De la Memoria CES (año 2012) podemos anotar que «el riesgo de pobreza entre los desempleados ha aumentado notablemente en el contexto de crisis económica (más de 13 puntos porcentuales), habiendo pasado del 45,8 por 100 en 2007 al 58,3 por 100 en 2011, lo que sería reflejo del aumento del desempleo de larga duración […]». Así, «[…] los hogares con menor riesgo de pobreza son aquellos con una mayor intensidad de trabajo, es decir, hogares en que el mayor número de personas trabaja a tiempo completo el mayor número de días a lo largo del año […]. A este respecto, uno de los datos más alarmantes en el último periodo de crisis es el porcentaje de viviendas en las que todos sus miembros activos están en situación de desempleo, que ha alcanzado el 14 por 100 de los hogares en el cuarto trimestre de 2012, dos puntos porcentuales más respecto a 2011 y más de diez respecto al periodo anterior a la crisis». Finalmente, «asimismo, los hogares en los que, al menos, la mitad de los activos están en paro han aumentado notablemente hasta aproximarse al 31,3 por 100 en 2012, veinte puntos porcentuales más que en 2007»10,11.
Para entender los efectos de nuevas restricciones, en todos los casos analizables cabe remarcar que el gasto es el resultante de la interacción (producto) de los costes unitarios con actividad, y como tal se debe descomponer y validar. Los costes unitarios resultan de la productividad del trabajo y la variación salarial; «actividad» significa productividad y carga de trabajo asumida (moldeable en sanidad por listas de espera y distinta inducción de demanda). La productividad es, por tanto, el vínculo entre costes y actividad; esto es, afecta a cómo la congelación –reducción salarial por hora trabajada– incide en la intensidad, la moral y la disposición al servicio de los profesionales públicos. Ello no es exclusivo ciertamente del mundo sanitario (también puede verse en docentes) ni afecta a todas las categorías por igual, ya sea en razón de los niveles salariales o en función del contenido del puesto de trabajo según en el sentido de participar en un todo o de enriquecerse con el desarrollo en vez de labrar su obsolescencia (job enlargemnet, job enrichment), afectando ambos extremos a la motivación.
Una primera valoración de la evolución de la prestación sanitaria con la crisisPara validar empíricamente las afirmaciones que siguen, se carece de datos basales que tengan la extensión temporal adecuada. Eurostat ofrece datos de gasto social conjunto de 2011, y la Organización para la Cooperación y el Desarrollo Económico (OCDE) de gasto sanitario en particular que alcanzan hasta el año 2012. Si tenemos en cuenta cuándo y cómo se produce la erosión de renta familiar disponible, es demasiado atrevido concluir en un sentido u otro. En todo caso, los procesos de ajustes de renta y estados de salud tienen un ciclo que sobrepasa el consumo estricto de los servicios, y las interferencias financieras en el acceso a la asistencia tienen efectos dispares que son de difícil neutralización transversal y temporal a falta de una evaluación rigurosa de las nuevas políticas.
A pesar de la doble recesión vivida (fig. 1), la realidad española hasta el momento, en lo que atañe exclusivamente a servicios asistenciales, apunta a que la prestación sanitaria real media se ha visto nula o mínimamente afectada por la reducción del gasto, probablemente debido al profesionalismo aún hoy imperante, aunque con excepciones, en el empleo público. En cuanto a las listas de espera, los indicadores no permiten un cribado suficiente si no se singularizan y relacionan con la existencia de prioridades explícitas. A pesar de los casos de percepción de una reducción de la calidad subjetiva, no se conocen análisis sistemáticos sobre los efectos de la contención del gasto en la calidad asistencial. Otra cuestión que merece formar parte de la discusión final.
Conviene precisar que todos los indicadores apuntan a que los niveles del gasto sanitario público se corresponden con la renta y la riqueza relativas al tipo de sistemas que queremos emular y a nuestras características demográficas y de desarrollo económico de los servicios nacionales de salud12,13. La frustración de profesionales y pacientes tiene que ver más con la ralentización, la congelación y el decrecimiento después de las tasas de variación del gasto en relación con las expectativas de innovación, en el curar-cuidar que permite la frontera del conocimiento en prácticas sanitarias.
Además, el gasto sanitario público parece afrontar la crisis con resiliencia en cantidades, aunque sus efectos parciales difieren: en general, la presión financiera se traslada en primer lugar a la inversión más que al gasto corriente, y dentro de éste, a los inputs (medicamentos y tecnología en particular) y a la concertación antes que al consumo público. Es común en la respuesta también parcial de los afectados acudir al mantenimiento de los niveles de gasto abogando que donde no alcance la financiación pública impositiva debe llegar la pública regulada con cargo al usuario. Ciertamente los efectos difieren, aunque no cabe afirmar de manera indiscriminada que toda financiación general es más redistributiva que los pagos directos14.
La confusión abunda entre coste al contribuyente y al usuario, evitable o no, para incrementar ingresos o para reducir gastos, analizando los efectos en presupuesto equilibrado o diferencial (sólo gastos, sólo ingresos) sin considerar la incidencia de beneficios y cargas fiscales a la par, con precios libres o regulados (como forma de financiación «social»), con distintos efectos según modalidades (copago porcentual o fijo, franquicia o adicional a la gratuidad, con deducción fiscal o no, con importe limitado en servicios o según beneficiario y tiempo de utilización, etc.). Evidentemente, nadie puede estar a favor de los copagos si se trata de pagar más para recibir lo mismo, pero la cuestión cambia si el pago adicional se remite al tratamiento efectivo, pero de coste elevado, que en ausencia de aquella financiación a cargo del usuario el sistema ya no puede suministrar. Y todo ello ciertamente cambia si la valoración la referimos a prestaciones de efectividad no probada, pruebas repetitivas sin valor diagnóstico añadido o mala praxis. Finalmente, aun en el caso de convergencia en gasto capitativo a cifras relativamente superiores de países mayormente desarrollados, no debería importar tan sólo la cifra total sino también su composición. Más de lo mismo no es la solución cuando existe evidencia de que con menos se puede hacer igual y con más se puede hacer mucho mejor. La economía de la salud y la aportación del análisis de coste-efectividad no puede bajar la guardia ante futuros incrementos del gasto, como no puede hacerlo ante reducciones indiscriminadas.
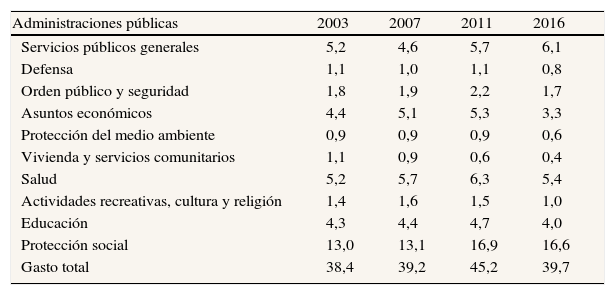
La lectura de la evolución probablemente va a diferir según el análisis, ya sea realizado en términos capitativos o atendiendo a sus beneficiarios, ya sea en niveles de renta. Nótese, por ejemplo, tal como recoge la tabla 2, que según la Memoria del Consejo Económico y Social (CES) el gasto sanitario público en peso PIB ha crecido y no ha bajado con la crisis, y son previsiones de consolidación fiscal las que suponen futuros descensos. Claro que el efecto agregación hace que para la comprensión del indicador pueda ser más relevante la evolución del denominador y no sólo la del numerador (un descenso del PIB mayor que el descenso también del gasto sanitario público nos daría el anterior resultado).
Evolución del gasto público por funciones
| Administraciones públicas | 2003 | 2007 | 2011 | 2016 |
| Servicios públicos generales | 5,2 | 4,6 | 5,7 | 6,1 |
| Defensa | 1,1 | 1,0 | 1,1 | 0,8 |
| Orden público y seguridad | 1,8 | 1,9 | 2,2 | 1,7 |
| Asuntos económicos | 4,4 | 5,1 | 5,3 | 3,3 |
| Protección del medio ambiente | 0,9 | 0,9 | 0,9 | 0,6 |
| Vivienda y servicios comunitarios | 1,1 | 0,9 | 0,6 | 0,4 |
| Salud | 5,2 | 5,7 | 6,3 | 5,4 |
| Actividades recreativas, cultura y religión | 1,4 | 1,6 | 1,5 | 1,0 |
| Educación | 4,3 | 4,4 | 4,7 | 4,0 |
| Protección social | 13,0 | 13,1 | 16,9 | 16,6 |
| Gasto total | 38,4 | 39,2 | 45,2 | 39,7 |
Fuente: Memoria sobre la situación socioeconómica y laboral de España 2012 del CES.
Como notas adicionales para el debate empírico de las interrelaciones, «coetaneidad», correlación o causalidad de crisis económica, desigualdades sociales y salud, queda pendiente, primero, la cuestión de qué factores se han de ajustar para comparar resultados, ya sea entre sistemas sanitarios, ya sea en la evolución de cada uno de ellos aisladamente. Segundo, la demografía, amén de la economía, incide en la desigualdad y en la salud: nuestros mayores son más desiguales en renta que en salud; los jóvenes, lo contrario. Y la variación de su composición, entre otros factores, incide por tanto en la desigualdad de ambas (renta y salud). Tercero, en el bienestar se funden los comportamientos saludables con los no saludables (fumar, comida basura, tipos de ingesta, alcohol, etc.), así como cuestiones de preferencias sociales (p. ej., ante los nacimientos prematuros con escasa gestación, que son caros y de baja probabilidad de supervivencia). Entonces, ¿se han de considerar todos ellos factores exógenos al sistema sanitario o vamos a permitir que los responsables de la política sanitaria puedan supeditar dichas preferencias para objetivos estrictamente sanitarios? De modo similar sucede con la mortalidad y el suicidio, las muertes en carretera y las prácticas deportivas de riesgo.
En el trasfondo de cómo encarar todos o parte de los problemas anteriores es objeto de controversia, por los valores sociales que sus equilibrios comportan, la combinación que deban recibir las responsabilidades privadas y públicas en los cuidados y autocuidados en salud; desde el paternalismo libertario a la intervención pública por información incompleta del principal (ciudadano) frente al agente (el responsable político o el profesional en quien se haya delegado la relación de agencia). Para su solución, sabemos que lo impredecible –por su baja probabilidad de ocurrencia–, si aun así acontece, con costes financieros elevados, debiera ir al pool colectivo porque no es exigible socialmente a un «buen padre de familia» que se asegure individualmente. El riesgo catastrófico, por lo tanto, debería ser cubierto públicamente en primer lugar. La situación es ahora la contraria, sin que se pueda, ni en momentos de crisis ni de restricción presupuestaria, variar dicho balance. El gradualismo y el radicalismo selectivo se imponen en el sector por simple cordura. Sin embargo, conviene remarcar que, fuera de los límites de la privatización efectiva, identificable en la ruptura del pool básico de aseguramiento, el resto de las innovaciones de gestión son empíricas, opinables, evaluables y objeto de revisión. No valen prejuicios que incluyan perjuicios en el debate público privado, tanto en las prestaciones sociales como en las sanitarias en particular.
También puede discutirse el papel exigible a los profesionales públicos en una situación de crisis financiera en la cual el empleador, el financiador público, necesita cuadrar presupuestos. La crítica al cierre presupuestario, el grado de consolidación y el tipo de partidas implicadas (educación, sanidad o ayudas a la exportación) tiene un referente político legitimado en las urnas y no en debates profesionales. Asimismo, todo apunta a que no siendo obligatoria la función pública ni la adopción del estatuto del profesional sanitario, la defensa de derechos deviene corporativa y comprensible en estos derroteros, pero no se legitima en el bienestar del paciente: alguien por cuenta ajena no puede subrogarse en posición política ni actuar con alarma social al servicio de sus propios objetivos, aun creyendo que son compartidos por sus pacientes o por los ciudadanos-contribuyentes. La vía política lo invade todo, lo que hace precisamente que el profesionalismo vaya a rebufo de aquélla sin consistencia argumental. Ciertamente tampoco está el político legitimado para erosionar las bases de la convivencia por intereses cortoplacistas injustificables; si el consenso ya se vislumbra imposible de lograr en la determinación de resultados, debería ser posible alcanzarlo en la fijación del proceso, en el velo de la ignorancia de los efectos de éste, sea quien sea el responsable de la política sanitaria. Para ello, o se abre la vía del coste-efectividad stricto sensu, con limitación explícita de las prestaciones, o se ordenan éstas según la efectividad relativa, a la cual se asociarían niveles de copago diferenciados. Esto nos lleva finalmente a plantear la discusión, más allá de nominalismos, de si estas respuestas parciales conducen a ajustes finos de nuestros sistemas de salud o suponen cambios sustantivos de su genética, moviendo el sistema español fuera de su lógica inicial de «Servicio Nacional de Salud» hacia conceptos más propios de los sistemas de aseguramiento sanitario social, y dejando fuera claramente de dicha discusión la opción privada, al ser contraria al acuerdo constitucional sobre el modelo sanitario por el que ha optado la sociedad española.
ConclusiónEs la crisis económica de base, que fue desencadenada y a la postre retroalimentó a la financiera, la que dificulta hoy la emergencia de un nuevo modelo para la economía real de nuestro país. Crisis que, en su continuidad, posiblemente acabará afectando a la salud de los españoles por la vía de la privación. Forzados a la consolidación fiscal y tras intervenciones erradas, los gobiernos la abordan más por la vía del gasto que de los ingresos. El sistema sanitario aún no ha traspasado líneas rojas, pero la sociedad ha de debatir estrategias de futuro en cobertura y financiación pública/privada. El análisis de coste-efectividad y la priorización son herramientas clave para este necesario cometido.
Contribuciones de autoríaLa concepción, el diseño, el análisis y la redacción del artículo corresponden en su totalidad al único autor.
FinanciaciónEste artículo es colateral al proyecto dirigido por el autor «Los equilibrios intergeneracionales del bienestar social», ECO2012-37496, del Plan Nacional de I+D+i, financiado por el Ministerio de Economía y Competitividad de España (MEC).
Conflictos de interesesNinguno.
A Beatriz González López-Valcárcel por la lectura crítica del documento inicial. A Natàlia Pascual y Joan Faner, investigadores del CRES-UPF, por la ayuda recibida en la preparación del texto final. A un evaluador anónimo por sus observaciones.