Para avanzar hacia un modelo de atención primaria más resolutivo, equitativo y sostenible es necesario, entre otras acciones, desbordar la estructura tradicional centrada en la figura de los profesionales de medicina y enfermería. La existencia del equipo de atención primaria se enmarca en los principios establecidos en la Declaración de Alma-Ata (1978). En este artículo se analizan los factores que actualmente dificultan su efectividad, a partir de las necesidades a las que debe dar respuesta, y se plantean criterios que puedan contribuir a su mejora y evolución, orientando sus esfuerzos a proporcionar una atención integral a las personas desde una perspectiva individual, familiar y comunitaria. Este desarrollo es posible otorgando un mayor protagonismo a los procesos de gestión clínica colaborativa, así como a la formación, la comunicación y la coordinación intraequipo, junto con la asunción, por parte de todos sus miembros, de nuevos perfiles y competencias profesionales, de modo que cada actividad sea realizada por quien sea más competente para ello. Esta transformación redefine el rol de los profesionales, que pasan a conformar un equipo interdisciplinario y multiprofesional, integrando al personal de enfermería, medicina y administrativo con nuevos roles profesionales —ya existentes, pero insuficientemente integrados en los equipos de atención primaria—, como fisioterapeutas, farmacéuticos/as, odontólogos/as, psicólogos/as y auxiliares de enfermería. El objetivo es abordar de manera conjunta diagnósticos, tratamientos y cuidados, así como procesos asistenciales complejos, mejorando la capacidad resolutiva y ampliando la atención en entornos más allá de la estructura física del centro de salud.
To advance towards a more responsive, equitable and sustainable model of primary care, it is necessary, among other actions, to move beyond the traditional structure centred on the roles of nurses and physicians. The existence of the primary care team is grounded in the principles established in the Declaration of Alma-Ata (1978). This article analyses the factors that currently hinder its effectiveness, based on the needs it is expected to address, and proposes criteria that may contribute to its improvement and further development, focusing efforts on providing comprehensive care to individuals from an individual, family and community perspective. Such development is possible by giving greater prominence to collaborative clinical management processes, as well as to training, communication and intra-team coordination, together with the assumption by all team members of new professional profiles and competencies, so that each activity is carried out by the professional most competent to do so. This transformation redefines professional roles, resulting in an interdisciplinary and multiprofessional team that brings together nurses, physicians and administrative staff with other professional roles —established roles that are not yet fully integrated into primary care teams—, such as physiotherapists, pharmacists, dentists, psychologists and nursing assistants. The aim is to jointly address diagnoses, treatments and care, as well as complex care processes, thereby enhancing problem-solving capacity and expanding care delivery beyond the physical structure of the health centre.
- •
Equipos de atención primaria descentralizados de la figura de los profesionales de medicina y enfermería del centro de salud: «el centro de la salud no está en el centro de salud».
- •
Coordinación en equipos multiprofesionales con optimización de las funciones: «cada profesional hace lo que mejor sabe hacer». Rediseñar los circuitos internos y externos de manera eficiente.
- •
Trabajo según un modelo colaborativo basado en el equipo básico de atención primaria y apoyado en el equipo ampliado.
- •
Trabajar comunicados, coordinados y sinérgicos, con funciones colaborativas y compartidas, y con objetivos comunes tanto dentro de la atención primaria como con otros niveles de atención en los que existan espacios de toma de decisiones conjuntas.
- •
Equipos directivos profesionales formados en gestión, con objetivos concretos de salud y basados en sistemas de información adecuados.
- •
Equipos de atención primaria trabajando integrados con la comunidad. Las redes locales de salud y la colaboración intersectorial permiten establecer vías efectivas de coordinación y trabajo conjunto que aborden de manera integral los determinantes sociales de la salud.
- •
Todo ello requiere un desarrollo normativo coherente con las actuales competencias profesionales, así como la aparición de nuevos roles en atención primaria, que cimenten estos procesos y los transformen en la realidad cotidiana.
La aparición del equipo de atención primaria (EAP) como unidad de trabajo deriva de Alma Ata (1978)1, se establece en España con el Real Decreto 137/19842 y parte de la asunción de que la atención sanitaria a la persona no puede ni debe estar cubierta por un solo profesional. A su vez, este concepto pretende dar el salto desde el trabajo individual y fragmentado al trabajo colaborativo y coordinado, en el que las necesidades de la persona se atienden de forma interdisciplinaria.
Los desarrollos teóricos y prácticos son variados y extensos. Existen diferentes modelos (por procesos, centrados en la persona, etc.) con una extensa documentación y consideraciones que se describen más adelante. Por otra parte, es recurrente incluir la mejora de los EAP en los planes y las estrategias para la optimización de la atención primaria (AP). Sin embargo, su aplicación y desarrollo presenta dificultades que pueden lastrar su correcta implantación. Por poner un ejemplo: quién forma parte del EAP es un concepto flexible, ya que la propia regulación prioriza personal de enfermería, enfermería obstétrico-ginecológica, medicina y técnicos/as en cuidados auxiliares de enfermería, pero incluye también personal administrativo, de farmacia, fisioterapia, trabajo social y cualquier otro personal que pueda requerirse. Esto da pie a lo que llamamos «EAP básico» y «EAP ampliado», que pueden incorporar diferentes recursos según las fuentes consultadas3.
Más allá de las consideraciones teóricas, es necesario visibilizar los problemas de carácter cotidiano. Por una parte, la falta de comunicación interna y una elevada carga de actividades, y por otra parte la confusión en la definición de algunas competencias, las zonas grises de lo que puede ser o no intrusismo, y las dificultades para establecer liderazgos reales, generan trabas al trabajo colaborativo. El fallo de la base de la colaboración puede llevar a que cada uno se refugie en sus tareas para evitar conflictos y sobrevivir al aluvión de problemas que suele rodear a la actividad de un centro sanitario.
El objetivo de este artículo es ofrecer una propuesta organizativa partiendo del trabajo colaborativo. Esta transformación redefine el rol de los profesionales, que en este planteamiento conforman un equipo interdisciplinario y multiprofesional con el objetivo de abordar en conjunto diagnósticos, tratamientos y cuidados, además de procesos asistenciales complejos, mejorando la capacidad resolutiva y aumentando la capacidad de atención en entornos fuera de la estructura física del centro de salud.
Para ello, se realizó una revisión narrativa orientada a analizar y describir la coordinación asistencial dentro del centro de salud, identificando los marcos conceptuales, las herramientas y las experiencias más relevantes. Se consultaron fuentes bibliográficas documentales e institucionales en español e inglés, publicadas en PubMed y Scopus, así como informes y documentos técnicos de organismos internacionales (Organización Mundial de la Salud, Agency for Healthcare Research and Quality), nacionales (Ministerio de Sanidad) y autonómicos (servicios regionales de salud). Se realizó una búsqueda dirigida e intencional utilizando los términos “care coordination”, “integrated care”, “continuity of care”, “primary care”, “person-centred care”, “clinical pathways” y “case management nurse”, y se incluyeron los documentos que definieran o analizaran la coordinación asistencial dentro del EAP, presentaran marcos conceptuales, modelos o herramientas relevantes para los sistemas nacionales de salud, y estuvieran alineados con un enfoque de atención centrada en las personas.
A partir de esta revisión de estudios y experiencias, se abordaron los factores que dificultan la implementación de los modelos, tomando como base los tres niveles de necesidad (de la persona, de la comunidad y del propio profesional) a los que debe dar respuesta el EAP, y se realizó una reflexión sobre la situación de la AP, incluyendo algunas propuestas basadas en el consenso entre los autores.
Las necesidades de los pacientes y la atención primariaLas personas presentan necesidades sociales y sanitarias cada vez más complejas. Culturalmente, la sociedad ha evolucionado hacia una demanda constante de inmediatez, una disminución de la atención familiar que se manifiesta a menudo en soledad, también de personas frágiles, así como un mayor reclamo de vías de accesibilidad: consultas telefónicas o virtuales, envío de documentación y de informes por circuitos digitales, ampliación de horarios, etc. Da la impresión de que todo debe ser solventado por un profesional de medicina o enfermería, y el propio entramado social busca una respuesta sanitaria a situaciones no patológicas: informes, justificantes, medicalización de procesos normales en la vida de las personas, miedo a padecer algo grave o a hacer algo equivocado respecto a su salud4. Si bien la AP no tiene capacidad directa para solucionar la gran mayoría de los determinantes sociales de la salud que condicionan la calidad de vida de las personas, sí tiene la responsabilidad de adaptarse a ellos y mejorar la respuesta en función de sus necesidades.
Al mismo tiempo, el sistema sanitario precisa hacer una transición desde el modelo paternalista de la atención hacia un enfoque de autonomía de la persona y su familia, consolidando la toma de decisiones compartidas y la responsabilidad en los autocuidados como un pilar fundamental de la asistencia. Además, la perspectiva salutogénica y la priorización de la prevención constituyen un nuevo frente de trabajo que, a menudo, no se ha completado con nuevos recursos en lo que respecta a promoción de la salud.
Las comunidades se han vuelto más diversas en términos económicos, culturales y étnicos. Los determinantes sociales de la salud emergen en cada anamnesis, en las visitas domiciliarias, en los grupos de educación para la salud y en la intervención familiar, mostrando su impacto en las enfermedades y en las necesidades de cuidados, y destacando la necesidad de enfoques comunitarios para lograr soluciones sostenibles.
Tras el impacto de la pandemia de COVID-19ha quedado demostrado que el bienestar personal del profesional sanitario influye en la calidad de la atención prestada, reforzando la necesidad de un entorno laboral que promueva tanto la salud mental como la satisfacción profesional5.
Es crucial destacar cómo la medicalización de actividades y cuidados básicos de salud, y la burocracia, tanto en el interior del equipo como externa, desvían la atención de la práctica clínica y dificultan la eficiencia asistencial. Factores como el tipo de modelo asistencial, la sobrecarga de trabajo, el tiempo por persona, las tareas administrativas, la gestión organizativa, la falta de reconocimiento profesional y el limitado desarrollo tecnológico afectan de forma negativa el desempeño de los profesionales sanitarios6–9.
La evolución del sistema sanitario exige una reconfiguración de los marcos asistenciales que permita a los profesionales de la salud centrar sus esfuerzos en lo importante: proporcionar una atención integral a las personas desde una perspectiva individual, familiar y comunitaria. Frente a este escenario, es imprescindible establecer un nuevo marco normativo y asistencial, acorde con una realidad sanitaria y social que dista de la de 1984. La sociedad actual demanda otras prestaciones a los equipos y los propios profesionales precisan actuaciones dentro de las estructuras sanitarias que garanticen una atención no solo centrada en los profesionales de medicina y enfermería. Las comunidades avanzan a un ritmo desigual con brechas sociales importantes, en un marco de determinantes sociales de la salud atendidos por el Estado de manera incompleta en el mejor de los casos, y la población busca solucionarlas en los centros de salud, que no están diseñados ni dotados de la estructura necesaria para dar respuesta a la mayoría de estas demandas10.
El tiempo se configura como una necesidad central y compartida por personas, comunidades y profesionales de la salud. No se trata solo de un recurso instrumental, sino también de un elemento estructural que condiciona la calidad asistencial, la relación terapéutica y la sostenibilidad del sistema. La evidencia muestra que una mayor duración de las consultas se asocia con una mejor comunicación clínica, mayor satisfacción de la persona y mejores resultados en salud8. Asimismo, disponer de tiempo suficiente permite una escucha activa, una educación en salud más efectiva y un acompañamiento realista y humano ante los procesos de salud y enfermedad11. Desde la perspectiva profesional, contar con el tiempo necesario reduce el riesgo de burnout y mejora la percepción de valor del propio trabajo12. A su vez, la falta de tiempo limita la posibilidad de que los profesionales se relacionen entre ellos, lo que a menudo conlleva un desconocimiento de las funciones que desempeñan los compañeros. Esta situación puede derivar en confusiones, duplicidades, errores en la atención e incluso conflictos competenciales. Por otra parte, aprender a gestionar el tiempo, a optimizarlo, también es una cuestión pendiente que entronca con las responsabilidades personales de los profesionales. En este sentido, el tiempo no puede seguir siendo un imponderable; debe ser reconocido como una condición imprescindible para una AP centrada en el valor y en las personas, y gestionado para atender las necesidades estructurales y de la población.
Capacidades para dar respuesta a las necesidades: ¿responden los EAP equipos de atención primaria a las necesidades de la población?En 2024, el Sistema Nacional de Salud (SNS) registró 356 millones de consultas en AP (59,8% en medicina familiar y comunitaria, 40,2% en enfermería familiar y comunitaria y enfermería obstétrico-ginecológica), con altas tasas de buen control en enfermedades crónicas como la hipertensión (68,8%) y la diabetes (76,2%), lo que a priori podría entenderse como un sistema que responde a las necesidades de la población13,14. No obstante, pese al incremento en el número de consultas, se estima que un 42,2% de las atenciones en medicina familiar y comunitaria correspondían a motivos no clínicos, mientras que el tiempo medio de espera para obtener cita pasó de 5,8 días en 2019 a 8,7 días en 202315.
En los últimos años, los EAP han demostrado una creciente capacidad de adaptación. Además de consolidar sus competencias en las tareas esenciales de los centros de salud, como la atención a enfermedades crónicas, la promoción de la salud y las actividades preventivas tanto individuales como comunitarias, han asumido nuevas funciones como el uso de la ecografía, la implementación de procedimientos diagnósticos avanzados y la integración de herramientas digitales en su práctica diaria.
El trabajo de enfermería es indispensable, tanto en la atención a la persona en su domicilio como en el control de enfermedades crónicas, la gestión de la demanda y la coordinación de los cuidados y los recursos. Sin embargo, la respuesta al aumento de las enfermedades crónicas necesita más recursos profesionales, de enfermería familiar y comunitaria, y de enfermería geriátrica, incluidas las figuras de gestor de casos y enfermería de enlace, así como la reorganización del trabajo colaborativo para dar respuesta a las necesidades de cuidados en aumento.
Es importante destacar la incorporación a la carga de trabajo de la enfermería de AP de procedimientos diagnósticos que, de manera tradicional, eran realizados en el ámbito hospitalario (espirometría, retinografía, analíticas, anticoagulación), el aumento de la atención domiciliaria, la incorporación de valoraciones clínicas e informes que se cumplimentan por enfermería (aunque sean «firmados» por otros profesionales), como la valoración de la dependencia, así como el aumento de las actividades preventivas ya existentes (vacunaciones) y la incorporación de programas de cribado. A menudo, esta carga de trabajo se asocia a una atención técnica que soslaya el trabajo holístico y personalizado de la enfermería sobre la persona y su familia.
Por su parte, la medicina familiar y comunitaria sigue soportando una importante sobrecarga asistencial y administrativa. La cronicidad, pero en especial la complejidad, requieren el desarrollo de competencias que hasta ahora quedaban en otros niveles asistenciales16. Adicionalmente, existe la percepción de que la Administración no da respuesta a problemas sociales, familiares y laborales, mostrando cómo el impacto de los determinantes sociales de la salud ocasiona trastornos adaptativos y sobrecargas que buscan soluciones en el centro de salud y la consulta del médico de familia. A su vez, la burocracia del propio sistema, como la gestión de las incapacidades temporales que no dependen de AP, informes de salud para la gestión de trámites no sanitarios (p. ej., acceso a puestos de trabajo, evaluación deportiva, inclusión en centros sociosanitarios, etc.) y la ineficiencia de un sistema de interconsulta con otros niveles asistenciales en el que la gestión de las necesidades de la persona se hace a partir de la información aportada y no en presencia de la persona, ocasionan que el médico de familia actúe como intermediario administrativo del sistema, debilitando su faceta asistencial. Todos estos aspectos determinan una atención ineficiente que aumenta la solicitud de pruebas diagnósticas e interconsultas de repetición, olvidando la vertiente preventiva y de promoción de la salud intrínseca a la AP, centralizada en la consulta física y presencial, aunque cada vez sea mayor el número de personas que precisan atención domiciliaria y de atención comunitaria.
Todos los avances en competencias clínicas y el potencial transformador de la AP se ven comprometidos por una sobrecarga estructural que no solo afecta a la calidad de la atención, sino también a la salud física y mental de sus profesionales. El número insuficiente de personal y la dificultad para cubrir ausencias agravan aún más esta presión. En este contexto, muchos profesionales optan por el presentismo como mecanismo de resistencia, hasta que se ven obligados a cesar su actividad por agotamiento. Esta realidad sitúa a los equipos en una tensión constante, preguntándose si el modelo de trabajo actual es coherente con la excelencia que se espera de la AP. A un lado de la balanza se encuentran el compromiso y la profesionalidad de los equipos; al otro, un sistema que responde a la sobrecarga con incentivos económicos (doblajes de consulta, pagos por prolongación de jornada) sin valorar de forma adecuada el impacto sobre la calidad asistencial o el equilibrio del equipo. Se mantiene así una lógica productivista que intenta paliar la falta de recursos con retribuciones, ignorando que el exceso de carga deteriora tanto la atención como la cohesión de los propios equipos. En este escenario, la gestión en el equipo se debilita cuando no hay suficientes profesionales para afrontar las nuevas tareas que exige el modelo asistencial actual.
Sin embargo, a pesar del aumento de las competencias y de una demanda creciente por parte de la población, los recursos asignados a la AP no han seguido el mismo ritmo. En los últimos años, el crecimiento inversor del sistema sanitario se ha concentrado en su mayor parte en el ámbito hospitalario, mientras que la AP ha visto limitado su desarrollo por una financiación insuficiente17, dificultando su capacidad para liderar la transformación del modelo asistencial.
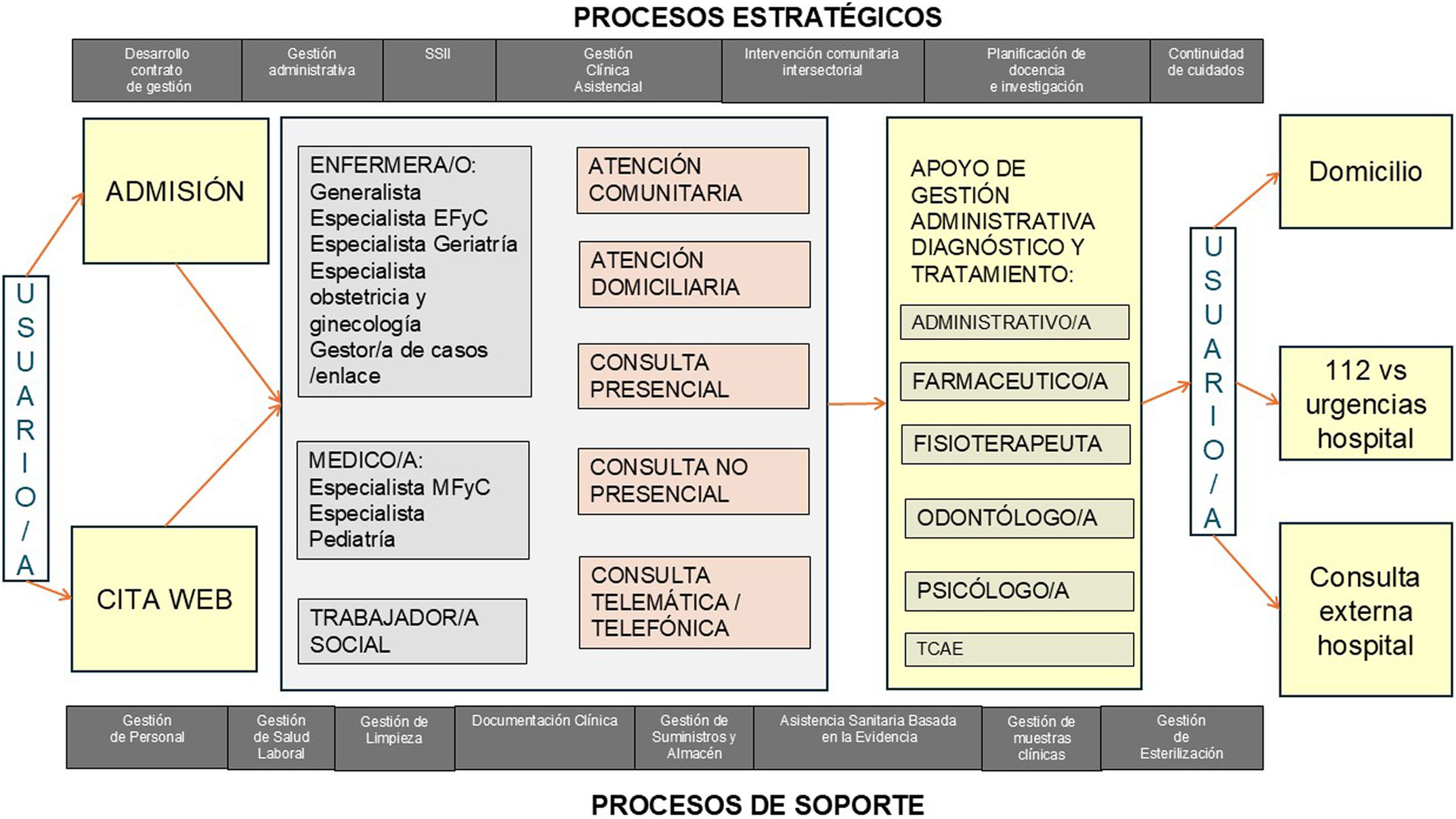
Un análisis usando metodología Integrated DEFinition (IDEF) de la entrada del usuario al sistema en AP revela, en general, un esquema de trabajo en el que enfermería, medicina y trabajo social asumen el total de las tareas, mientras que otras figuras como el personal administrativo adquieren un papel secundario en la atención a la persona, y otros componentes del llamado EAP ampliado (fisioterapeuta, psicólogo, farmacéutico, etc.) no aparecen (fig. 1).
Esta estructura, centrada físicamente en el centro de salud y organizada hacia el profesional de medicina, enfermería o trabajo social, limita su eficiencia, lo que redunda en un empeoramiento de la accesibilidad con amplias listas de espera, consultas irrelevantes, imposibilidad para la realización de otras actividades distintas de la atención individual, equipos en los que la sobrecarga de trabajo es heterogénea e impide la comunicación y la coordinación de la atención (lo que repercute en una mayor frecuentación), con equipos directivos absortos en la gestión de los recursos humanos y escasas herramientas de evaluación interna y externa.
ExperienciasUna propuesta innovadora surge de combinar las capacidades y las habilidades del personal de salud. Según el Observatorio de Salud en Europa, las innovaciones pueden enfocarse desde diferentes perspectivas: promoción y prevención, atención aguda, crónica o paliativa, y acceso para grupos vulnerables y áreas desatendidas18.
Una revisión indica que la atención centrada en la persona es efectiva si va dirigida a prevenir los riesgos para la salud o a mejorar y mantener la capacidad funcional19. Sin embargo, no es efectiva desde el modelo de atención de seguimiento de la cronicidad tal como se contempla en la cartera de servicios del SNS. Desde este punto de vista, los modelos y la cartera de servicios desarrollada hasta ahora necesitan una remodelación para obtener resultados en salud y en calidad de vida. Las experiencias revisadas, tanto en el ámbito nacional como en el internacional, se detallan en la tabla 1.
Resumen de las experiencias nacionales e internacionales revisadas
| Modelo / Enfoque | País / Región | Conceptos y Características Clave |
|---|---|---|
| Unidades Básicas de Atención | España (Cataluña, Andalucía) | Colaboración entre médico, enfermera y administrativo. Atención descentralizada, enfoque comunitario20. |
| Equipos Multiprofesionales / Task Shifting | Global (OMS) | Redistribución de tareas entre distintos profesionales sanitarios. Mejora de eficiencia y cobertura. Centrado en VIH21. |
| Patient-Centered Medical Home | Estados Unidos | Atención integral centrada en la persona. Coordinación entre niveles, uso intensivo de TIC22. |
| Equipos Multidisciplinares en Atención Primaria | Reino Unido | Equipos multidisciplinarios. Enfermería de Práctica Avanzada (EPA) Roles expandidos para farmacéuticos, fisioterapeutas y otros profesionales. Coordinación intensiva23. |
| Modelo de Atención Integrada. Gesundes Kinzigtal | Alemania | Modelo basado en equipos multidisciplinares e incentivos por resultados de salud. El futuro de la atención primaria de salud estará en nuevos modelos de atención distintos del médico de consulta única. Los avances políticos más prometedores en los países de la OCDE son la creación de nuevas configuraciones de atención, que albergan a múltiples profesionales con habilidades avanzadas que trabajan en equipo, con el apoyo de la tecnología digital para permitir una coordinación fluida de la atención, y que se dedican de forma proactiva a la atención preventiva, adaptada a las necesidades de la población a la que atienden24. |
| Atención Primaria Integral (Brasil) | Brasil | Cobertura universal, equipos de salud de atención a la familia. Especial énfasis en Salud Pública. Equipos de atención sanitaria familiar -compuestos por un médico, una enfermera, una auxiliar de enfermería y entre cuatro y seis agentes de salud comunitarios. Los equipos son el primer punto de contacto con el sistema sanitario local, coordinan la atención y trabajan para integrar en la atención diagnóstica, especializada y hospitalaria25. |
| Unidades de Salud Familiar (USF) y Agrupamiento de Centro de Salud (ACES) | Portugal | Modelo basado en la creación de pequeñas unidades operativas dentro del Centro de Salud compuestas por equipos multiprofesionales con autonomía funcional, técnica y organizativa. Por otro lado, las ACES son estructuras organizativas que agrupan a múltiples Centro de Salud para coordinar servicios de AP26. |
| Red de médicos de familia (Canadá) | Canadá | Grupos de médicos de familia en red. Historial médico compartido, atención interprofesional.La atención primaria de salud puede transformarse en un sistema pluralista de prestación de asistencia sanitaria privada. Incentivos financieros y sistemas de pago mixto27. |
| Enfermera de Práctica avanzada (EPA) | Latinoamérica y el Caribe, Canadá, Japón, Australia, Brasil, Suiza, España, Jordania, Escocia, Colombia | Modelo de atención basado en cuidados enfermeros. Las EPA tienen conocimientos expertos y habilidades que les permite tomar decisiones complejas y garantizar la continuidad asistencial. Es considerada como un nuevo modelo que incluye coordinación con otros profesionales y competencias como la valoración integral de la persona, apoyo, consultoría, investigación y desarrollo de nuevos servicios o programas educativos. Tiene como objetivo garantizar un mayor nivel de salud y bienestar de la población, responder a los nuevos desafíos epidemiológicos, la mejora de los procesos de atención y la reducción de inequidades en salud28. |
| Modelos basados en la Enfermera Comunitaria de Enlace | Australia, Canadá, España (Andalucía Canarias, Cataluña, Comunidad Valenciana, La Rioja, Navarra, y Murcia), Nueva Zelanda, Reino Unido. | El modelo de gestión de casos basado en la coordinación intersectorial. Se plantea para la gestión de casos complejos sanitarios y no sanitarios. En España las enfermeras especialistas en EFyC, en EG y en Pediatría, cuentan con esta competencia específica en los requisitos para la obtención del título de especialista29. |
| Modelo CAREwell basado en atención colaborativa multiprofesional | Carewell (Reino Unido, País Vasco) Proyecto de investigación. | Estructura horizontal. Gestión por competencias de personas con pluripatología y cronicidad.El programa CareWell para personas mayores con multimorbilidad, basado en la coordinación entre proveedores sanitarios, la atención domiciliaria y el empoderamiento de la persona, con el apoyo de herramientas tecnológicas de información y comunicación30. |
| Modelo basado en atención a la persona según problemas | Observatorio de la salud en Europa | Estructura horizontal. Modelos basados en la atención a la persona según sus problemas. Plantea la eficacia de la atención según el problema de la persona. La atención se presta siguiendo la secuencia que necesita la persona y según la competencia de cada profesional sin especificidad de roles. Plantea una secuencia similar a la gestión por procesos en España. Es un modelo defendido para gestionar de forma eficiente el gasto público en salud31. |
| Modelos de equipos autogestionados y atención desfragmentada | Buurtzorg (Países Bajos) | Estructura horizontal. Modelos basados en la atención domiciliaria, con base en un pequeño centro dónde se realiza la gestión económica, de personal, de personas y de suministros. El foco de la atención son los domicilios, independientemente del nivel de dependencia de las personas cuidadas. La familia es el núcleo de atención. Este modelo está implantado en Países Bajos desde la década de los 9032. |
El Ministerio de Sanidad ha presentado el Plan de Acción para Atención Primaria y Comunitaria 2025-202713, que incluye medidas destinadas a fomentar el trabajo colaborativo, ampliar servicios y desarrollar habilidades profesionales en enfermería, medicina y otros profesionales implicados en la atención al usuario. Ejemplo de ello es la implementación de la atención compartida de la demanda por parte de enfermería en comunidades autónomas como Cataluña (2005), el País Vasco, Castilla y León, Castilla-La Mancha, Andalucía, Navarra, Cantabria y Canarias, pero con desigual implantación y distinto alcance de competencias de enfermería. Se basa en las competencias en gestión clínica avanzada de la enfermería de familia y comunitaria y de especialistas en enfermería geriátrica, permitiendo atender de forma eficiente las necesidades de salud de las personas usuarias y ser finalistas en la atención, como desarrolla el Marco Estratégico para los Cuidados de Enfermería 2025-2027 del Ministerio de Sanidad, solucionando las necesidades de las personas con o sin derivación a otros profesionales. Para poner en marcha este diseño organizativo y colaborativo, se establecen protocolos de atención en línea con el Real Decreto 1302/2018, de 22 de octubre, al mismo tiempo que se diseñan circuitos de atención basados en el liderazgo y la autonomía de la enfermería que buscan optimizar los recursos humanos y reducir los tiempos de espera en consultas tanto clínicas como administrativas, asegurando que la persona adecuada atienda al usuario y animando a la enfermería a asumir un papel más activo en la elaboración de políticas y la Administración sanitaria. Es fundamental diferenciar el triaje que se realiza en una situación de urgencias y emergencias de la derivación desde el profesional administrativo hacia la demanda compartida dentro del equipo colaborativo.
En Barcelona, desde el año 2010 se lleva a cabo el proyecto UBA3, un modelo de trabajo colaborativo con la incorporación de la figura del administrativo a la unidad básica de atención formada por medicina y enfermería, consiguiendo una disminución de las citas presenciales para asuntos administrativos, una mayor accesibilidad y más satisfacción de las personas usuarias y de los/las profesionales33.
En esta línea, diversos autores defienden que el nuevo modelo de AP pasa por incorporar la figura del administrativo en la atención directa a las personas, constituyendo la tríada de administrativo/a, enfermero/a y médico/a, en la que cada cual alcance su máximo potencial34–36.
Consideraciones a la transversalidad y la colaboración de los equipos de atención primariaAtender una demanda creciente de población con enfermedades crónicas y necesidades de cuidados es inasumible para una AP sin amplitud de miras en la gestión de los EAP, las infraestructuras, las agendas, los circuitos, los procesos y los recursos.
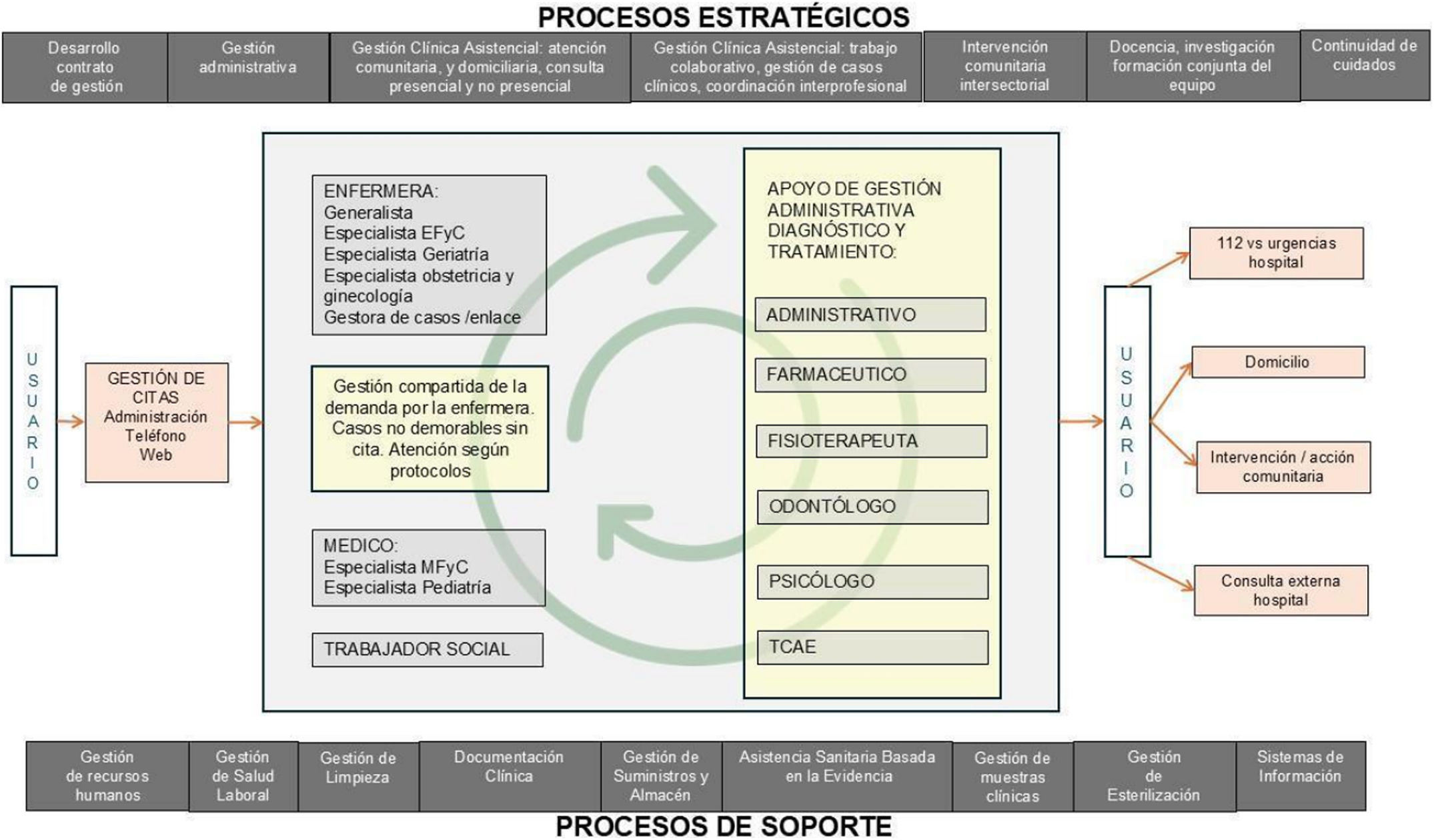
El EAP centralizado en la atención de medicina y enfermería como se conoce hasta ahora está en retroceso y debe dar paso a un sistema en el que el usuario, la familia y la comunidad sean atendidos por el profesional que tenga las competencias necesarias para abordar su problema de salud-enfermedad, sin que esto conduzca a una fragmentación de la atención. Esta atención está basada en EAP con competencias profesionales que permitan dar solución a la complejidad asistencial desde la multiplicidad de competencias. Luego, parece lógico el desarrollo de estas competencias profesionales en nuevos liderazgos clínicos asistenciales, clínicos administrativos y no clínicos, de manera que quien sea competente realice la actividad. Este desarrollo es posible dando peso a los procesos de gestión clínica colaborativa, la formación, la comunicación y la coordinación en el interior del equipo. Todo esto implica grandes cambios en el proceso de atención en AP (fig. 2).
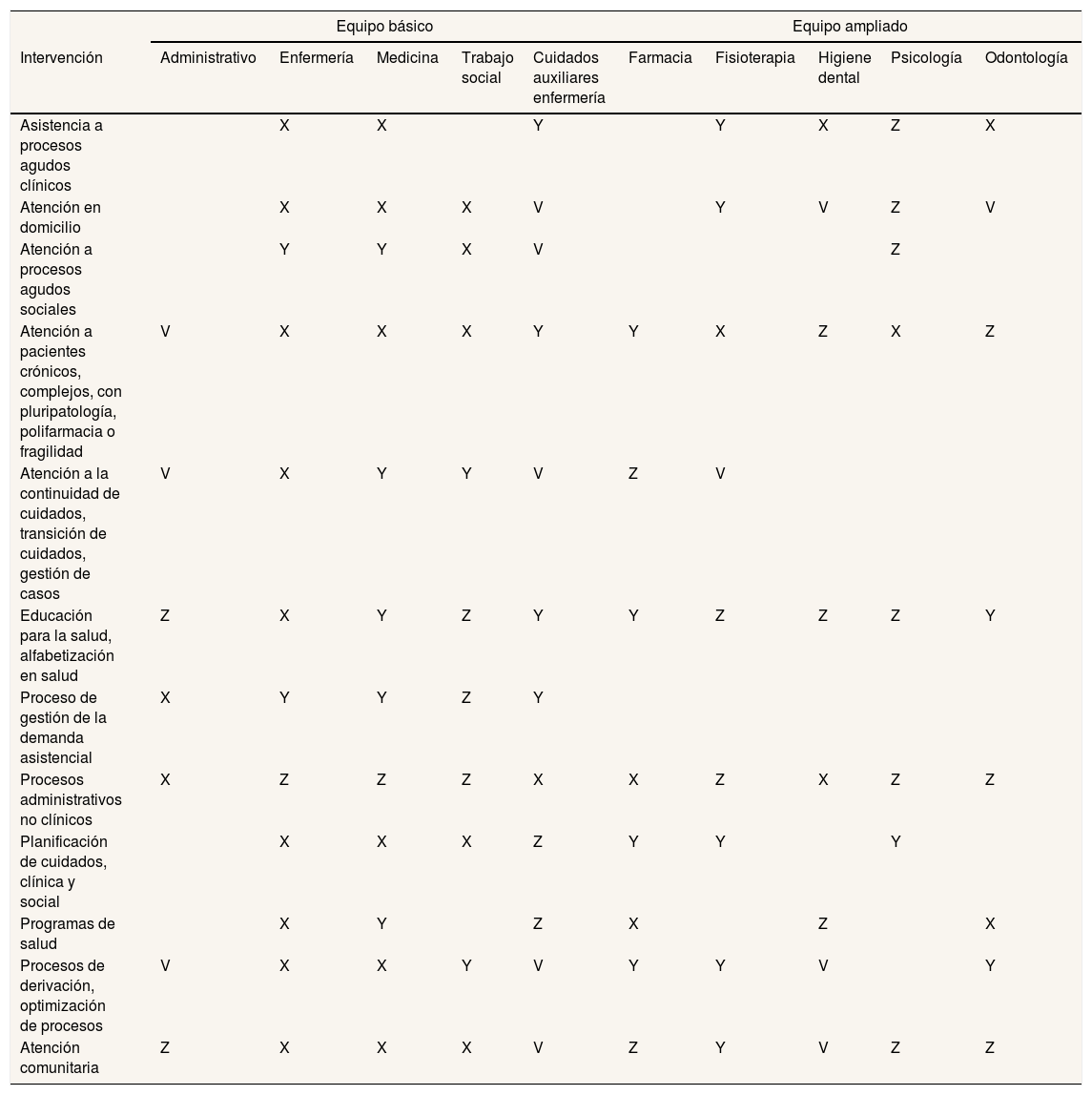
De esta manera, la actividad de los profesionales del EAP colaborativo con competencias adecuadas o en niveles asistenciales más apropiados se diseña para una mejor gestión. En la tabla 2 se presenta una propuesta de trabajo colaborativo con un nuevo enfoque de atención, en el que aparecen intervenciones nucleares de cada profesión y complementarias que pueden abordarse de manera transversal, así como intervenciones que sería deseable incorporar en el desempeño habitual del EAP.
Propuesta de trabajo colaborativo en el equipo basado en competencias profesionales
| Equipo básico | Equipo ampliado | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Intervención | Administrativo | Enfermería | Medicina | Trabajo social | Cuidados auxiliares enfermería | Farmacia | Fisioterapia | Higiene dental | Psicología | Odontología |
| Asistencia a procesos agudos clínicos | X | X | Y | Y | X | Z | X | |||
| Atención en domicilio | X | X | X | V | Y | V | Z | V | ||
| Atención a procesos agudos sociales | Y | Y | X | V | Z | |||||
| Atención a pacientes crónicos, complejos, con pluripatología, polifarmacia o fragilidad | V | X | X | X | Y | Y | X | Z | X | Z |
| Atención a la continuidad de cuidados, transición de cuidados, gestión de casos | V | X | Y | Y | V | Z | V | |||
| Educación para la salud, alfabetización en salud | Z | X | Y | Z | Y | Y | Z | Z | Z | Y |
| Proceso de gestión de la demanda asistencial | X | Y | Y | Z | Y | |||||
| Procesos administrativos no clínicos | X | Z | Z | Z | X | X | Z | X | Z | Z |
| Planificación de cuidados, clínica y social | X | X | X | Z | Y | Y | Y | |||
| Programas de salud | X | Y | Z | X | Z | X | ||||
| Procesos de derivación, optimización de procesos | V | X | X | Y | V | Y | Y | V | Y | |
| Atención comunitaria | Z | X | X | X | V | Z | Y | V | Z | Z |
V: intervención a incorporar (función que no está oficialmente recogida en la práctica de ese profesional, pero que sería deseable que se incorporara y que precisa para ello una reforma normativa); X: intervención nuclear (funciones que forman parte de la práctica habitual); Y: intervención complementaria (funciones que sin ser la dedicación principal se realizan de forma normalizada, ya sea como apoyo de otros profesionales o en solitario); Z: intervención asumible (función que sin ser una práctica de ese profesional podría ser asumida sin reformas legales relevantes).
Esta transformación redefine el rol de los profesionales que ahora conforman un equipo interdisciplinario y multiprofesional con el objetivo de abordar diagnósticos de enfermedades, tratamientos y cuidados más sofisticados, con procedimientos específicos y precisos, además de procesos asistenciales complejos, mejorando la resolutividad y aumentando la capacidad de atención en entornos fuera de la estructura física del centro de salud: domicilios, centros de acogida, centros de menores, residencias de ancianos, etc. (fig. 2). El EAP ampliado se configura así en el esquema normal de funcionamiento, relegando al EAP básico para consultorios y centros de pequeño tamaño. Así, los profesionales de farmacia, fisioterapia, odontología, psicología y personal auxiliar asumen tareas que, por una parte, descargan de trabajo al EAP básico, y a la vez enriquecen y profundizan tareas complejas que no les sería posible asumir de forma sistemática.
Esta atención deriva en una intervención a través de la cual el usuario es enviado a su domicilio, a otro nivel asistencial, a un recurso o activo comunitario o a otro EAP que pueda responder a las necesidades planteadas, como servicios centralizados de cirugía menor, ecografía, espirometría, etc., para varios centros de salud.
La transformación de un EAP tradicional a un modelo con capacidades ampliadas, colaborativo y comunitario es posible, pero requiere mejoras en varios aspectos:
- •
Legal: este nuevo equipo redefinido precisa un desarrollo normativo que acompañe todo el proceso, dando respaldo legal a la nueva organización.
- •
Comunicativo: la comunicación en el equipo es un pilar fundamental para la continuidad de cuidados en el entorno de AP y con otros niveles o sectores con los que el trabajo no es una excepción, sino la cotidianidad. La gestión de casos clínicos debe ser discutida en el equipo, los mecanismos de comunicación interprofesionales desarrollados y adaptados al entorno, y la elaboración de protocolos debe ser clara, basada en la evidencia y respaldada por la normativa y los gestores.
- •
Formativo: formación en trabajo colaborativo, relación de ayuda, resolución de conflictos en el equipo, metodología de educación para la salud, intervención familiar, gestión por competencias, autogestión de agendas, programa de ayuda a morir, etc.
- •
Liderazgo: en la gestión debe ser asumido por equipos con formación para ello. Se hacen imprescindibles direcciones profesionalizadas que cuenten con herramientas de evaluación e indicadores válidos para asegurar equipos eficientes, que promuevan la autonomía profesional y la adquisición y el desarrollo de competencias tanto individuales como grupales, al tiempo que impulsan la motivación a través de pactos de objetivos establecidos de forma bidireccional —y no como una imposición jerárquica—, y que no solo se traducen en incentivos económicos, sino también en mejoras en las condiciones laborales y sociales8. Estas nuevas direcciones fomentan los espacios organizativos para el trabajo en equipo, la comunicación efectiva tanto dentro como fuera del EAP, y la participación de profesionales diversos, protegiendo la longitudinalidad36 de los profesionales dentro de los equipos como base imprescindible para la mejor atención y el desarrollo de grupos cohesionados y resolutivos en los que se impulsen los valores y las actitudes necesarios para el trabajo colaborativo37.
El papel de la comunidad y sus propios recursos es imprescindible en un cambio de paradigma en el proceso de atención en el que los determinantes sociales de la salud no se pueden solventar solo con atención clínica. La atención fuera del área física y estructural de la consulta pasa a ser un elemento clave, porque las infraestructuras se quedan obsoletas y requieren grandes inversiones económicas, y porque la creciente desigualdad social —manifestada, entre otras cuestiones, por la ley de cuidados inversos38— no puede tratarse sin trabajar en, por y para la comunidad.
Es entonces cuando la intervención-acción comunitaria (fig. 2) cobra un papel fundamental: la participación ciudadana, de la persona-cuidadora, de la fisioterapia domiciliaria, del técnico/a en cuidados auxiliares de enfermería en los cuidados al cuidador, etc. Para ello es precisa una apuesta política, sanitaria y económica de la sociedad, incentivar la atención fuera del centro de salud, el desarrollo de tecnologías que lo permitan y una mejor coordinación intersectorial35.
En este punto, es necesario hacer una reflexión sobre las limitaciones que tiene el modelo planteado:
- •
El coste de oportunidad asociado a los recursos que podrían quedar sin financiación debe analizarse con cuidado antes de implementar cualquier nuevo modelo asistencial. Dado que los distintos sistemas sanitarios que integran el SNS responden a prioridades específicas según las características y las necesidades de la población que atienden, es fundamental que dicho modelo se adapte de manera contextualizada. Para ello, deben incorporarse criterios de evaluación como la eficiencia (que mide el uso óptimo de los recursos), la equidad (que garantiza que las intervenciones no generen desigualdades injustas) y el impacto en salud pública (entendido como la capacidad real de mejorar los indicadores de salud de la población). La aplicación rigurosa de estos criterios permite justificar las decisiones no solo desde una perspectiva técnica, sino también desde un compromiso ético con el bienestar colectivo39–41.
- •
La reorganización del proceso asistencial exige diseñar circuitos que sean al mismo tiempo sólidos en su estructura y flexibles en su adaptación a las necesidades cambiantes del paciente. En contraste, un enfoque compartimentado en exceso puede comprometer la continuidad de la atención, generar duplicidades en las intervenciones y provocar una fragmentación del cuidado, debilitando así la eficacia y la calidad del servicio sanitario42.
- •
Desde una perspectiva ética, la dilución de responsabilidades profesionales plantea un serio desafío al principio de integridad en el ejercicio de cualquier profesión. Cuando las funciones se distribuyen sin una delimitación clara, se corre el riesgo de que nadie asuma por completo las consecuencias de sus actos, lo que debilita la rendición de cuentas y la confianza social. Desde el punto de vista ético, cada profesional debe hacerse cargo de sus decisiones y de sus efectos, no solo en relación con sus conocimientos específicos, sino también con el bienestar de la persona atendida, la institución y la sociedad. La ética profesional exige actuar con autonomía, justicia y responsabilidad, y cuando estas se diluyen, se compromete la calidad humana y técnica del servicio, así como el respeto por los derechos de los demás43,44.
- •
Riesgo de que el sistema sanitario realice una derivación de carga de trabajo cualificada a profesionales no cualificados; es decir, derivar de manera inapropiada una tarea a un profesional que no tiene la cualificación necesaria para ello, amparándose en el circuito o proceso establecido.
Sin ser exhaustivos en la descripción, y conociendo que en algunos lugares ya se desarrollan, en la tabla 3 se ofrecen algunos ejemplos de circuitos basados en el modelo propuesto. Se puede observar en estos casos un trabajo coordinado, complementario y colaborativo de distintos profesionales de AP, en el que la atención no está centrada en los profesionales de enfermería y medicina, sino que, teniéndolos como referentes, participan otros profesionales (EAP ampliado) y la comunidad (profesionales comunitarios y activos en salud).
Ejemplos de circuitos
| En la gestión de la demanda compartida por enfermería, esta recibe a una persona con dolor articular, valora y decide derivarla a fisioterapia, donde es valorada y se decide la intervención, con prescripción de ejercicio físico y posterior derivación a un activo comunitario mediante la recomendación formal de activos, dentro de un plan coordinado entre el centro de salud y las actividades realizadas por profesionales de actividad física del centro deportivo municipal. |
| Una persona llega con trastorno de ansiedad e insomnio. Es valorada por enfermería, que decide derivarla a medicina de familia. Esta solicita pruebas complementarias en relación con el diagnóstico diferencial y la valoración del contexto social-familiar, y comparte el caso con psicología. Se decide iniciar prescripción de tratamiento hipnótico de larga duración. El tratamiento presenta riesgo de adicción y tolerancia, por lo que se incluye a la persona en un programa farmacoterapéutico de control de benzodiacepinas que es supervisado por farmacia de atención primaria en colaboración con farmacia comunitaria, y que deriva a medicina de familia en caso de alarma. |
| Paciente dado de alta hospitalaria con un cuadro de diversos problemas cardiovasculares y depresión, con bajo apoyo social, con informe de continuidad para enfermería de gestión de casos y enfermería del equipo de atención primaria. En visita domiciliaria con trabajador/a social se detecta la necesidad de apoyo al cuidador/a, por lo que se contacta con un/una técnico/a en cuidados auxiliares de enfermería y psicológico que se deriva al/a la psicólogo/a del centro, así como la tramitación de ayudas sociales. Se realiza sesión del equipo de atención primaria para coordinar actuaciones y se evidencia la necesidad de compartir criterios en manejo de fármacos y su inclusión en un programa de servicio personalizado de dispensación por farmacia comunitaria. El personal administrativo facilita la gestión de citas y transporte sanitario teniendo en cuenta criterios de minimización de visitas y pruebas. |
| Paciente fumador con hipertensión en seguimiento por su enfermera. Tras la valoración de los parámetros clínicos, sociales y de estilo de vida se propone: educación para la salud en manejo de la hipertensión, manejo de la medicación antihipertensiva en función de protocolos y modificación de la conducta para cesación tabáquica en colaboración con servicio municipal (activos de salud), ejercicio físico adaptado a sus necesidades y capacidades, y dieta adaptada. El tabaquismo ha provocado deterioro bucodental, por lo que se deriva a odontología |
Para avanzar hacia un modelo de AP más resolutivo, equitativo y sostenible, es necesario romper con la estructura tradicional centrada en la figura de los profesionales de enfermería y medicina. La atención debe concebirse desde una lógica de equipo colaborativo, donde las responsabilidades se distribuyen de forma coherente según las competencias de cada perfil profesional. Para que una competencia nuclear (tabla 2) sea asumida por parte del profesional, esta debe estar establecida y regulada en sus competencias.
El trabajo en equipos multiprofesionales, con un marco competencial optimizado, permite que cada profesional aporte su máximo valor, mejorando la calidad de la atención y la eficiencia del sistema. Esta estructura debe potenciar la gestión de la demanda compartida, núcleo principal de la AP, junto con la gestión administrativa, el diagnóstico y el tratamiento (fig. 2). Todo esto debe ser posible con el desarrollo de los procesos estratégicos, apoyados en los procesos de soporte y descrito en la propuesta de trabajo colaborativo en el equipo (tabla 2).
Resulta fundamental establecer circuitos eficientes, tanto internos como externos al EAP, promoviendo una comunicación fluida y una coordinación real con otros niveles, como el hospitalario o el comunitario. Esta articulación debe estar orientada por objetivos encaminados a mejorar la salud y la calidad de vida de la comunidad, compartidos y definidos en su globalidad evitando estrategias parciales.
Parece lógico el desarrollo de estas competencias profesionales con nuevos liderazgos clínicos asistenciales, clínicos administrativos y no clínicos, de manera que quien sea competente realice la actividad. La dirección de los equipos debe evolucionar de una responsabilidad única a un reparto de responsabilidades y de competencias asumidas por cada miembro del equipo con un coordinador que favorezca la comunicación, la formación y la evaluación de los procesos.
Todo ello requiere un desarrollo normativo coherente con las actuales competencias profesionales y la aparición de nuevos roles en atención primaria AP, que cimente estos procesos y los transforme en la realidad cotidiana.
Por último, no puede entenderse un EAP moderno sin su integración activa en la comunidad: solo con vías de colaboración y coordinación mutua con el entorno social y comunitario podrá responder de forma pertinente y equitativa a las necesidades reales de la población. El centro de la salud no está en el centro de salud.
Editor responsable del artículoSalvador Peiró.
Contribuciones de autoríaTodas las personas firmantes han participado en la conceptualización, el diseño, el análisis y la interpretación del estudio, la escritura del artículo o su revisión crítica con importantes contribuciones intelectuales, han aprobado la versión final para su publicación y garantizan que todas las partes que integran el manuscrito han sido revisadas y discutidas entre todos.
AgradecimientosLos autores quieren expresar su agradecimiento al apoyo prestado por las sociedades científicas implicadas en impulsar este artículo, en especial a AEC, REAP, SEMFYC y SESPAS.
FinanciaciónNinguna.
Conflictos de interesesNinguno.