La coordinación sanitaria, entendida como función directiva orientada a integrar eficientemente recursos y actores del sistema, constituye un componente esencial para mejorar el desempeño y el valor generado por los sistemas de salud. Este artículo analiza los fundamentos teóricos que permiten identificar los costes, los beneficios y las limitaciones de la coordinación, abordando tres enfoques analíticos principales: los costes de transacción derivados de diseños contractuales y organizativos; los incentivos económicos que modelan el comportamiento de los actores; y la teoría de agencia, centrada en las asimetrías de información y poder. Se argumenta que la coordinación no debe asumirse como un ideal normativo o voluntarista, sino como una función que exige voluntad política, estructuras de gobernanza eficaces, instrumentos financieros alineados y mecanismos de interoperabilidad informativa. El análisis de los sistemas sanitarios, según sus diseños organizativos y contractuales, revela que los modelos integrados presentan menores costes administrativos y mejor desempeño que aquellos fragmentados o descentralizados. Se examinan los sobrecostes en los niveles macro, meso y micro del sistema, y se identifican algunas estrategias para su minimización. Finalmente, se discuten los retos específicos de la coordinación sociosanitaria, limitada por factores institucionales, culturales y de trayectoria sectorial. Se concluye que una coordinación efectiva debe sustentarse en arquitecturas organizativas robustas, marcos contractuales adecuados e incentivos coherentes con el interés general y la eficiencia social.
Health care coordination, understood as a managerial function aimed at efficiently integrating system resources and actors, is a key component for enhancing the performance and value generation of health systems. This article analyzes the theoretical foundations that allow for the identification of the costs, benefits, and limitations of coordination, addressing three main analytical approaches: transaction costs arising from contractual and organizational designs; economic incentives shaping the behavior of agents; and agency theory, which focuses on information and power asymmetries. It is argued that coordination should not be assumed as a normative or voluntarist ideal, but rather as a function that requires political will, effective governance structures, aligned financial instruments, and interoperable information mechanisms. The analysis of health systems, based on their organizational and contractual designs, reveals that integrated models tend to present lower administrative costs and better performance than fragmented or decentralized ones. Additional costs at the macro (institutional), meso (allocation and provision interface), and micro (clinical units) levels are examined, and targeted strategies for minimizing them are identified. Finally, the specific challenges of health and social care coordination are discussed, constrained by institutional, cultural, and sectoral path dependency factors. The article concludes that effective coordination must be grounded in robust organizational architectures, appropriate contractual frameworks, and incentive mechanisms consistent with the public interest and social efficiency.
- -
La coordinación sanitaria trasciende el voluntarismo normativo, requiriendo diseño institucional deliberado, incentivos económicos alineados y arquitecturas informativas que faciliten la cooperación efectiva entre actores.
- -
Los costes de transacción, la teoría de incentivos y las asimetrías de información configuran los marcos analíticos esenciales para comprender las disfunciones coordinativas y diseñar arquitecturas organizativas más eficientes.
- -
La fragmentación institucional genera sobrecostes sistémicos en macro, meso y microgestión, y representan pérdidas de eficiencia productiva y asignativa respecto a sistemas con mejor integración funcional.
- -
La coordinación intersectorial, especialmente sociosanitaria, enfrenta barreras estructurales derivadas de preferencias sociales divergentes, paradigmas sectoriales incompatibles y dependencias de senda que limitan las soluciones puramente organizativas.
La coordinación, concebida como una función directiva esencial dentro de las organizaciones, constituye un mecanismo clave para integrar de forma eficiente los recursos y los actores del sistema, reducir ineficiencias y maximizar el valor generado1. En el ámbito sanitario, la coordinación puede conceptualizarse como la articulación estratégica de funciones, decisiones e incentivos entre múltiples actores —responsables políticos, gestores, profesionales de la salud, proveedores, industria y pacientes— que interactúan en entornos complejos y dinámicos, caracterizados por mercados imperfectos, asimetrías de información y coexistencia de intereses contrarios.
Por ello, la coordinación abarca tanto los aspectos más técnicos del diseño y la modificación de la función de producción como los de gestión de unidades y personas que permitan superar inercias y conflictos de intereses, de forma que los actores alineen su visión y sean viables las transformaciones necesarias. Un aspecto esencial, tanto para el rediseño como para la implementación de los cambios que se pretenden, son los flujos de información y los procesos de toma de decisiones.
La perspectiva de la economía de la salud enfatiza el diseño organizativo, el manejo de intereses en conflicto, el análisis y el uso de incentivos. Su aportación es complementaria a otros enfoques gerencialistas y de recursos humanos, que se centran en funciones directivas como el liderazgo y la motivación.
Además, la perspectiva de la economía puede ayudar a compensar el sesgo voluntarista y casi taumatúrgico que ha adquirido la coordinación en el discurso de mejora de los sistemas de salud. No es suficiente con propugnar o solemnizar la receta de mejor coordinación, particularmente la dirigida a entes políticos con competencias solapadas, visión cortoplacista y gran rivalidad electoral y mediática. Tampoco es una solución buscar en la regulación la forma de obligar o blindar la cooperación; la experiencia nos indica sobradamente que las leyes no son autoejecutables, y que se requieren voluntad política, cauces organizativos, repositorios de conocimiento y palancas financieras que hagan deseables y viables las acciones objeto de la coordinación.
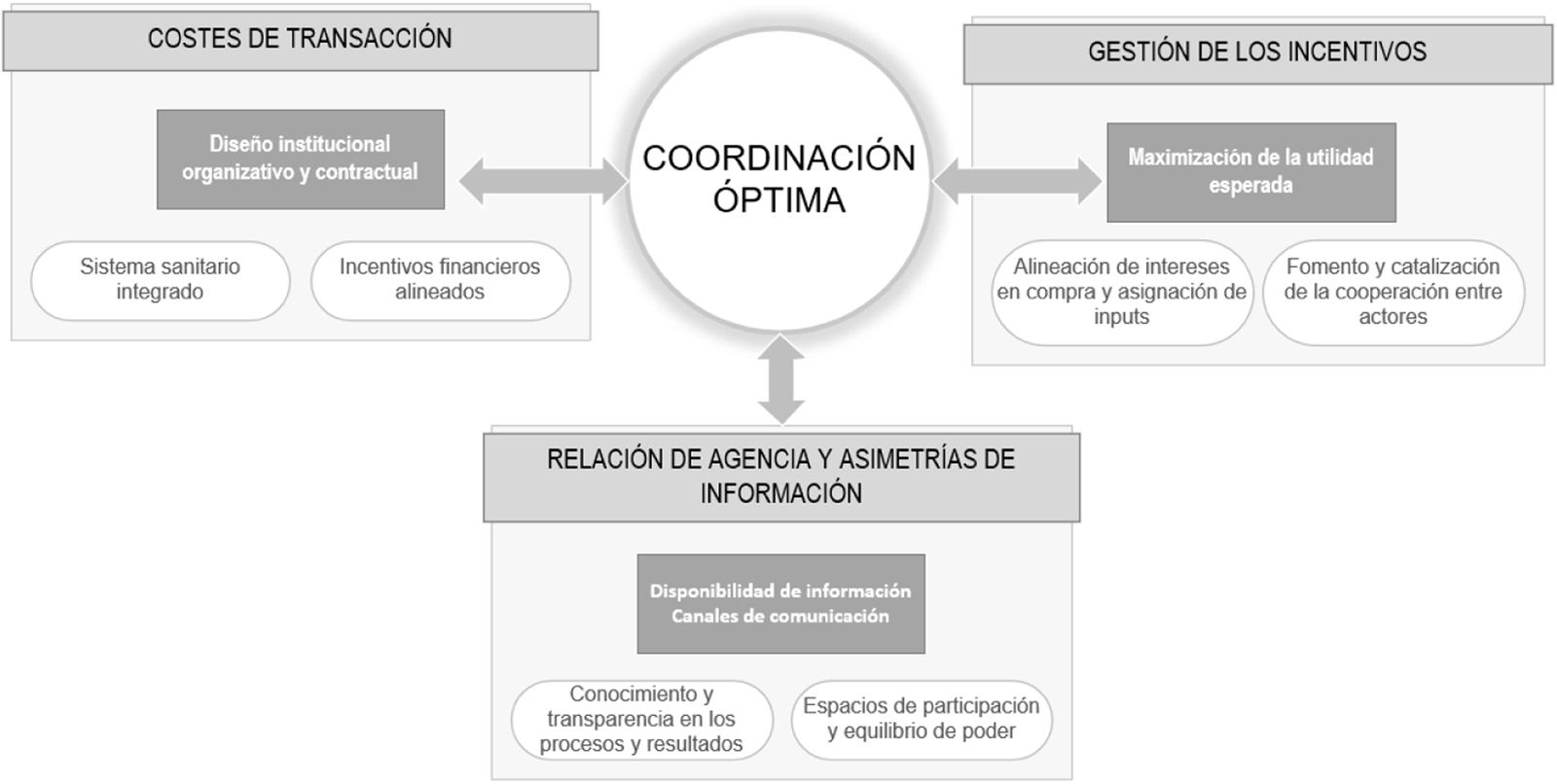
Destacamos tres marcos teóricos que pueden relacionar la economía de la salud con los problemas de coordinación: 1) los costes de transacción, conectados con los problemas de diseños contractuales y organizativos, y a su vez con las oportunidades de integración; 2) la gestión de los incentivos y el comportamiento de los diversos agentes, que facilitan o dificultan la colaboración entre actores; y 3) la teoría de agencia y las asimetrías entre agentes, que afectan a la disponibilidad de canales de comunicación y, por ende, a la información de los actores implicados.
La figura 1 representa cómo la coordinación se potencia y aporta valor cuando hay un diseño institucional organizativo y contractual apropiado, e incentivos que catalizan y no dificultan la cooperación, y unos contenidos de información y unos canales de comunicación que aportan transparencia y confianza en los actores. Comentamos brevemente algunas referencias a los marcos teóricos.
Los costes de transacción y los diseños contractuales y organizativosLa teoría de los costos de transacción, propuesta por Coase2 y ampliada por Williamson3, sugiere que la integración de servicios sanitarios puede reducir ineficiencias y costos derivados de la fragmentación del sistema, como la duplicación de pruebas diagnósticas, errores de medicación y hospitalizaciones evitables4. En un sistema sanitario mal coordinado, los altos costos de transacción —derivados de la necesidad de gestionar múltiples contratos, derivaciones ineficientes y la falta de interoperabilidad de los sistemas de información— pueden aumentar el gasto global sin mejorar la calidad del servicio5. Desde esta óptica, los modelos de atención integrada y los incentivos financieros alineados pueden minimizar estos costos y optimizar la asignación de recursos en el sistema de salud6.
Los enfoques de corte más contractualista tienden a ver las organizaciones como un conjunto de relaciones contractuales internas (con sus unidades y personas) y externas (con suministradores, competencia y clientes); de esta forma, los costes internos (de organización) y externos (de transacción) configurarían una realidad compleja y sujeta a combinaciones cambiantes y rediseños que afectaría a la eficiencia productiva. Los dilemas sobre internalización o externalización de servicios tienen su base en la valoración de las ventajas y los inconvenientes de comprar (o contratar fuera) frente a hacer (elaborarlo dentro). La literatura utiliza algunos criterios para esta valoración: cuando los activos son muy específicos, son core o nucleares, la incertidumbre alta, el cambio tecnológico está muy presente o la mensurabilidad de lo contratado es baja, conviene internalizar (p. ej., servicios clínicos o de investigación); por el contrario, en los servicios centrales de los hospitales no se dan estas características, por lo que la externalización puede ser una opción más eficiente (p. ej., servicios generales de jardinería, limpieza o seguridad)7.
El contractualismo aporta también un desarrollo aplicado que ha tenido mucha relevancia en las reformas de los sistemas sanitarios integrados desde la década de 19908. Los contratos programa entre financiadores y proveedores de la misma red pública crean un espacio relacional que persigue mejorar la transparencia y la rendición de cuentas con diversos modelos de incentivación o competencia por comparación.
Los diseños institucionales integrados en algunos sistemas sanitarios parecen consumir menos recursos administrativos (y menos costes de transacción). Hay una abundante literatura comparativa que coincide en señalar el menor gasto de los sistemas integrados1,9, destacando el alto gasto administrativo del sistema de los Estados Unidos de América10.
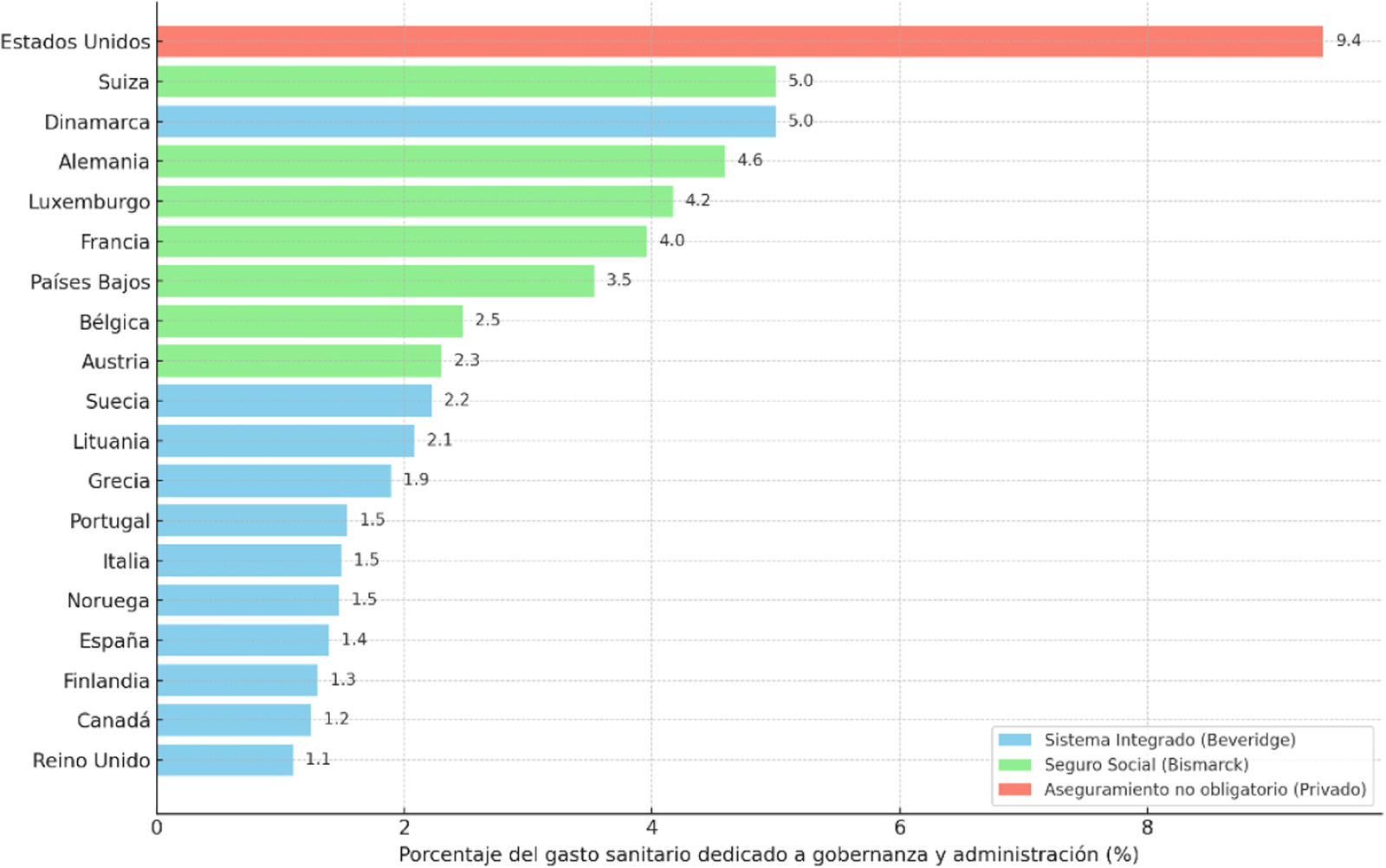
La Organización para la Cooperación y el Desarrollo Económicos (OCDE) proporciona datos comparativos sobre la función de gobernanza y administración en el gasto sanitario de distintos países. La figura 2 muestra un gradiente en estos costes según el modelo de organización del sistema sanitario. Los países con sistemas integrados tipo Beveridge —caracterizados por una financiación fiscal centralizada y una provisión pública predominante— muestran niveles muy contenidos de gasto administrativo (1,1-1,5% del gasto sanitario total), coherentes con un diseño que internaliza funciones clave de aseguramiento y provisión, minimizando la necesidad de mecanismos contractuales y de supervisión externos. En contraste, los sistemas de seguro social tipo Bismarck —basados en múltiples aseguradoras, financiación mediante cotizaciones y un componente contractual en la relación entre financiador y proveedor— incurren en mayores costes de gobernanza, que pueden alcanzar hasta el 5%. Este diferencial se asocia con la necesidad de gestionar múltiples relaciones formales, incluidas auditorías, sistemas de facturación, mecanismos de rendición de cuentas y regulaciones específicas para cada subsistema, lo que incrementa tanto los costes de administración directa como los costes de transacción implícitos. El caso de los Estados Unidos de América representa un extremo (9,4%), reflejo de un modelo en el que la financiación y la provisión están fuertemente intermediadas por aseguradoras privadas, con altos costes de intermediación, asimetrías informativas y barreras a la interoperabilidad institucional.
Gasto en gobernanza y administración según el tipo de sistema sanitario. (Fuente: datos de la OCDE25).
Hay un sólido fundamento en el comportamiento de organizaciones e individuos en la maximización de la utilidad esperada por sus decisiones y acciones; ignorar los intereses existentes es remar a contracorriente. Promover la coordinación implica conocer la estructura de incentivos que afectan a los actores intervinientes (stakeholders) y también a otros más lejanos que pueden reaccionar a cambios en el balance de poder e influencia. Esto supone la posibilidad de modificar los incentivos para catalizar la cooperación entre actores.
El concepto de utilidad esperada se desenvuelve en escenarios de decisión con riesgo o incertidumbre que cada actor puede interpretar de acuerdo con su visión e intereses; la coordinación reduce la incertidumbre, aumenta la confianza mutua y alinea la forma en que estos actores asumen patrones de colaboración más estables.
Una aplicación clásica de los problemas de los incentivos económicos de cara a la coordinación es el sistema de pago a los médicos: los modelos de pago por acto generan el conocido efecto de «demanda inducida por la oferta», que reduce la eficiencia y complica la coordinación11. En un contexto de coordinación deficiente, los incentivos de los profesionales sanitarios pueden no estar alineados con los objetivos del sistema de salud, lo que genera problemas como la sobreutilización de servicios o la falta de continuidad asistencial12. La inserción de incentivos económicos en el trabajo clínico en centros de gestión pública directa presenta dificultades relacionadas con el carácter multiprofesional y multiespecialidad de los procesos, con la diferencia entre inducir más actividad o más efectividad, y con los valores y la cultura dominante13.
Teoría de agencia, información y comunicaciónLa teoría de agencia14 explica las asimetrías de información, conocimiento y poder entre los distintos actores del sistema sanitario, en particular entre pacientes, proveedores y aseguradores. Estas asimetrías generan oportunismo, comportamientos subóptimos y pérdida de eficiencia. En escenarios donde los agentes (p. ej., los proveedores) disponen de más información que los interesados (aseguradores o pacientes), se generan costes adicionales para supervisar, verificar o incentivar comportamientos deseables. Este contexto se agrava en sistemas fragmentados, con múltiples contratistas, aseguradores o proveedores, en los que la información es incompleta, dispersa o inaccesible. Ante ello, se han planteado mecanismos correctores que combinan incentivos, regulación y estructuras de gobernanza, con el objetivo de reducir estas distorsiones y generar mayor transparencia y confianza entre los actores implicados.
El premio Nobel de economía de 2007, Roger Myerson, planteó que diversos enfoques y mecanismos participativos basados en la teoría de juegos (análisis del comportamiento estratégico) permitían al decisor obtener información eficiente y de bajo coste a partir de la rivalidad entre actores que pretendían influir15.
Entre los mecanismos operativos destacan los modelos de financiación vinculados a resultados (como el pago por desempeño o los acuerdos de riesgo compartido) que reducen la distancia entre objetivos clínicos y económicos. Además, el uso de tecnologías digitales —historias clínicas interoperables, inteligencia artificial, cuadros de mando multicéntricos— facilita la trazabilidad y la comunicación fluida entre niveles y actores del sistema. Asimismo, las guías de práctica clínica basadas en la evidencia y las herramientas de decisión compartida para pacientes se configuran como instrumentos clave para reducir la asimetría informativa bidireccional: alinean el conocimiento clínico disponible con las preferencias individuales y mejoran la calidad de la toma de decisiones16.
La coordinación subóptima en los diferentes niveles de gobernanza y gestiónEn las distintas formas de organización de un proceso productivo resulta esencial analizar su diseño y evaluarlo de manera continua para posibilitar ajustes y mejoras. Asimismo, conviene compararlo con aquellos que alcanzan una mayor eficiencia productiva, entendida como la capacidad de transformar los inputs en outputs con el menor número posible de recursos, o una mayor eficiencia asignativa, es decir, la habilidad de generar valor para el paciente y la sociedad (outcomes).
El sobrecoste derivado de una coordinación deficiente o subóptima puede interpretarse, en última instancia, como la diferencia frente a organizaciones con mejor desempeño en condiciones comparables (ceteris paribus). Estos costes representan pérdidas de recursos o bolsas de ineficiencia en las que incurren instituciones, centros o servicios debido a disfuncionalidades en la coordinación de los sistemas, las organizaciones o los procesos.
Conviene analizarlo en los tres niveles de agregación habituales: la macrogestión (coordinación entre instituciones), la mesogestión (coordinación entre el proceso de asignación de recursos y su canalización hacia las unidades de producción) y la microgestión (la coordinación entre unidades clínicas para optimizar los procesos asistenciales, en un centro o una red).
En la tabla 1 se identifican algunos sobrecostes típicos y relevantes de la macrogestión, así como algunas estrategias para minimizarlos. La tabla es autoexplicativa y solo enfatizamos lo siguiente: la coordinación virtuosa parece avalar a los modelos integrados (en los que financiador, asegurador y buena parte de los proveedores pertenecen a la misma red); en los países con un sistema sanitario altamente descentralizado en regiones o con grupos de aseguramiento integrados, pero de gestión autónoma (krankenkassen), la coordinación dependerá de las palancas financieras, de inteligencia y de servicio que el centro pueda ofrecer a la periferia para optimizar las economías de escala sistémicas.
Ejemplos de sobrecostes en la macrogestión y estrategias de minimización
| Origen e identificación de algunos sobrecostes: |
| a) Los costes de administración y transacción varían según el modelo de sistema sanitario: hay un gradiente (de mayores a menores) desde los seguros voluntarios (sistema liberal) hasta el seguro social sanitario (Bismarck) y los sistemas integrados (Beveridge). |
| b) La segmentación y la externalización de subsistemas de aseguramiento público, como el mutualismo administrativo español, que supone costes incrementales de coordinación (con el Sistema Nacional de Salud) y transacción (por la externalización a proveedores privados), así como problemas de equidad. |
| c) La debilidad en la gobernanza multinivel en sistemas con agentes centrales y regionales que no cooperan, con competencias mal definidas y solapadas, o ante situaciones de emergencia que superan los modelos convencionales de funcionamiento (p. ej., austeridad sanitaria en la Gran Recesión de 2008 y la pandemia de COVID-19). |
| d) Los costes de oligopolio, de interferencia y de influencia que las corporaciones farmacéuticas o tecnológicas producen en los decisores públicos, y que encarecen los insumos sanitarios. El subdesarrollo de la evaluación de medicamentos y tecnologías, y la debilidad de los sistemas de decisión, incrementan estos costes. |
| e) La facturación a proveedores por actividad permite que «la oferta induzca demanda» y tiende a producir una provisión excesiva e inapropiada de servicios. |
| Algunas estrategias para minimizar los sobrecostes: |
| a) La integración entre financiación, aseguramiento y provisión pública parece un camino recomendable, siempre que se acompañe de estructuras y políticas de buen gobierno que maximicen la rendición de cuentas, la transparencia, la integridad y la competencia en la gestión pública. |
| b) La gobernanza multinivel se puede mejorar fortaleciendo estructuras técnicas y agencias que estén a una «brazada» de distancia de los actores políticos de los que dependen en última instancia. Ante la complejidad de la sanidad, el nivel central del Sistema Nacional de Salud debe ensayar modelos de coordinación basados en el conocimiento, la información para comparar, la financiación vinculada a logros (¿resultados?) y los servicios comunes, más que en la regulación y el desarrollo detallado de las competencias legales. |
| c) El fortalecimiento del espacio propio de gobernanza y gestión sanitaria pública, para mitigar la interferencia externa (comercial), la extrasectorial y la de los agentes que operan en el propio sector con una visión divergente del interés general o poca formación y recorrido en el ámbito de la salud pública o de la gestión sanitaria. Las políticas de buen gobierno son fundamentales para materializar este espacio de gestión sanitaria responsable y eficiente. |
En la tabla 2 se identifican algunos sobrecostes típicos y relevantes de la mesogestión, así como algunas estrategias para minimizarlos. La coordinación eficiente entre financiación y provisión requiere revitalizar y renovar instrumentos de gestión presupuestaria y contractual, incluidas la plurianualidad y la competencia por comparación, así como la activación de palancas de compensaciones e incentivos. La coordinación entre los centros sanitarios y sus unidades asistenciales requiere rediseños de los microsistemas clínicos, tanto en su estructura (unidades clínicas multiespecialidad y multicéntricas) como en su funcionamiento (acuerdos plurianuales de gestión clínica que fundamenten y particularicen el contrato de gestión del centro).
Ejemplos de sobrecostes en la mesogestión y estrategias de minimización
| Origen e identificación de algunos sobrecostes: |
| a) Presupuestación rígida, estructuralmente insuficiente y sometida a ajustes incrementales erráticos e imprevisibles. Esto hipoteca el uso del presupuesto como instrumento central de gestión, coordinación e incentivación. Su estructura está desacoplada de los contratos-programa/gestión. |
| b) Las rigideces de la gestión pública directa y la ausencia de autonomía operativa limitan la capacidad de respuesta de los centros y generan sobrecostes derivados de la falta de coordinación y de la infrautilización de recursos. Los centros con personalidad jurídica propia tienden a mostrar una mayor eficiencia productiva (aproximadamente un 11% superior) en contextos comparables, lo que evidencia ineficiencias estructurales24. |
| c) La articulación de la red sanitaria sobre la base del hospital general de área de salud no facilita la incorporación de la alta especialización ni la sinergia entre hospitales de diverso tamaño, ni la coordinación de las especialidades clínicas en ámbitos regionales multicéntricos. |
| d) La experiencia de la gestión integrada de hospital y atención primaria con gerencia única, pese a la intención originaria de mejorar la coordinación (y ahorrar costes directivos), está siendo impugnada porque desplaza prioridades a favor del hospital y por la falta de referentes cotidianos de gestión para los centros de salud. Ensayar innovaciones en la vinculación con los servicios sociales sigue siendo una asignatura pendiente, aunque tras la pandemia de COVID-19 la red sanitaria se haya aproximado más a las residencias de mayores. |
| e) La externalización del aseguramiento y la provisión pública a empresas privadas (concesiones administrativas y partenariados público-privado o conciertos) ha creado nuevos problemas de coordinación: contratos imperfectos, proximidad de contratante y contratado, escasa concurrencia en los concursos y débiles competencias de control de gestión. Todo ello lleva a reducir la capacidad de transferir riesgos a los centros contratados y a tener que incrementar la vigilancia para reducir el coste del oportunismo poscontractual. |
| Algunas estrategias para minimizar los sobrecostes: |
| a) Hay un notable consenso (documento parlamentario de Reconstrucción Social y Económica de 2020) en construir modelos de gestión pública emprendedora, con presupuestos reales vinculados a contratos de gestión, con personificación jurídica y autonomía responsable en la gestión económica, de personal y de contratación y compras. |
| b) Hay muchas innovaciones en la organización asistencial que mejoran la eficiencia y la calidad: hospitalización de día, consultas de alta resolución, cuidados paliativos, uso de las tecnologías de la información y la comunicación para acercar la asistencia al paciente, ambulatorización de exploraciones y procesos, reducción de las estancias hospitalarias, etc. |
| c) También hay innovaciones en organización y gestión de servicios centrales y generales que mejoran la coordinación y reducen los costes: centrales de compras, plataformas logísticas provinciales, contratos de riesgo compartido, estandarización y automatización de procesos, laboratorios e imagen multicéntricos, sistemas de información y cuadros de mando, logística clínica, etc. |
Buena parte de los contenidos de las reformas en mesogestión (y también en microgestión) fueron abordados en las conclusiones de la Comisión de Reconstrucción Social y Económica del Congreso de los Diputados de 202017; otros documentos de referencia son el posicionamiento de la Asociación de Economía y Salud sobre la necesidad de una agencia o autoridad independiente para la evaluación de tecnologías (Hispa-NICE)18,19, y un documento reciente aprobado por el Foro de la Profesión Médica sobre la gobernanza de los centros sanitarios20.
En la tabla 3 se identifican algunos sobrecostes típicos y relevantes de la microgestión, así como algunas estrategias para minimizarlos. Buena parte de los problemas giran en torno al subdesarrollo de la gestión clínica y la necesidad de revitalizar la gestión contractual que vincula la meso- y la microgestión. También es reseñable la necesidad de cambios en los sistemas de selección para mejorar la calidad del empleo y ahorrar costes de contratación temporal.
Ejemplos de sobrecostes en la microgestión y estrategias de minimización
| Origen e identificación de algunos sobrecostes: |
| a) El subdesarrollo de la gestión clínica limita la capacidad de las unidades asistenciales para adaptarse a la evolución de la demanda o incorporar innovaciones. A su vez, la coexistencia de mecanismos de facturación por actividad —como en el caso de la autoconcertación para listas de espera— introduce incentivos parciales que pueden derivar en producción inducida, duplicidades y sobreutilización de servicios. |
| b) La rigidez de los sistemas de selección de profesionales, particularmente de médicos especialistas, produce una temporalidad y una precariedad estructural que erosionan la calidad de empleo y añaden importantes costes de contratación interina o eventual. Hay modelos alternativos que ahorrarían estos costes manteniendo los principios de concurrencia, mérito y capacidad (sistema abierto y permanente citado en la Comisión de Reconstrucción Social y Económica del Congreso). |
| c) La rigidez competencial complica la coordinación operativa flexible y adaptativa de profesiones y especializaciones en torno a procesos asistenciales, en función de las capacidades y las curvas de experiencia. Mejoraría la coordinación una mayor autonomía de gestión de las unidades clínicas para organizar y desarrollar su capital humano y los roles profesionales específicos. |
| d) La desvinculación de los profesionales con la mesogestión, particularmente con los problemas de financiación y organización de los centros sanitarios de la red, dificulta la visión compartida. Añade costes de coordinación el escaso desarrollo de instrumentos de formalización de la gestión descentralizada, como son los acuerdos de gestión clínica. |
| e) El desarrollo desigual de los instrumentos de estandarización de la práctica clínica (guías, vías, etc.), así como la aplicación inestable de buenas prácticas en el área de calidad y seguridad del paciente, son barreras que impiden desplegar instrumentos de coordinación de nueva generación que, además, abren el camino a la automatización y la aplicación de la inteligencia artificial a procesos clínicos. |
| Algunas estrategias para minimizar los sobrecostes: |
| a) Vincular los presupuestos a contratos de gestión que incorporen objetivos asistenciales y financieros, con incentivos modulados por resultados y calidad. Los sistemas de información deben evidenciar los buenos resultados, que deben ser visibles y recompensados, fomentando su emulación por la red sanitaria. |
| b) Desarrollar acuerdos de gestión clínica con especialidades (o grupos de estas), preferentemente plurianuales, con cuadros de mando públicos que faciliten la comparabilidad y el control de la gestión. |
| c) Estimular el espacio de gestión clínica, fomentando el liderazgo profesional y la reducción de conflictos de intereses, y combinando autonomía con transparencia, participación y rendición de cuentas. |
Las pérdidas de recursos y bienestar por una coordinación subóptima se interpretan mejor desde la perspectiva del interés general. Por ejemplo, los ahorros que una red hospitalaria puede producir con un sistema de compra y distribución centralizada repercuten en menor facturación e ingresos para los suministradores, sobre todo los más pequeños que no pueden competir con grandes empresas en la gestión de centros, la prestación de servicios de salud o la ejecución de proyectos de construcción y equipamiento de instalaciones sanitarias. Sin embargo, en la medida en que la red asistencial es la que presta servicios que generan valor para los pacientes, resulta en que se reduce el coste para los mismos servicios (se reduce la ineficiencia X); y si además esto supone un ahorro de recursos financieros públicos, está aún más claro que la coordinación está alineada, en su conjunto, con el interés general. Un caso más sencillo sería cuando se dan situaciones win-win, en las que la colaboración no es onerosa para ninguna de las partes y todas obtienen ventajas; por ejemplo, la colaboración en la donación y el trasplante de órganos entre comunidades autónomas, o entre países, mejora tanto el aprovechamiento como la compatibilidad y la viabilidad de los implantes.
Los costes de oportunidad de la mala coordinaciónHay un beneficio que deja de obtenerse por el hecho de optar por una alternativa en lugar de hacerlo por otra. Este «coste de oportunidad» es fundamental cuando se trata de decisiones colectivas y de recursos limitados que se obtienen a través de impuestos o cotizaciones (contribuciones obligatorias). Es esencial plantearse la reinversión de las ineficiencias en organización y gestión en actividades productivas, y también evaluar en qué servicios se añade más valor (efectividad clínica o impacto en salud poblacional).
Un aspecto relevante de este dilema nos dirige al sector social más relacionado con la salud, con el que ha existido un intento de mejorar la coordinación intersectorial, que nos lleva directamente al ámbito sociosanitario: la atención a la dependencia y la falta de autonomía personal.
La compleja y desalentadora coordinación sociosanitariaLa aparente racionalidad de coordinar (o incluso integrar) los servicios de asistencia sanitaria y los servicios sociales se enfrenta a la evidencia de la dificultad para su implementación. Desde 2002, que están bajo dependencia de la misma institución (gobiernos autonómicos), se han ensayado muchas iniciativas para reconectar ambos sectores: institucionales (consejerías con ambas competencias), organizativas (coordinación entre servicios asistenciales y sociales en el ámbito operativo) y técnicas (planes y guías vinculados a problemas). Pese a los numerosos experimentos y situaciones regionales de conexión y desconexión, hoy solo una comunidad autónoma (Extremadura) sigue manteniéndolas incorporadas bajo el paraguas de una consejería.
Tres factores pueden estar subyaciendo a las dificultades para materializar la deseada coordinación intersectorial21:
- 1)
Las preferencias sociales: la asistencia sanitaria goza de una gran «deseabilidad social», pues supone un riesgo económico muy fuerte para las familias y nadie está exento de tener una enfermedad económicamente catastrófica (sea rico o sea pobre)22. En contraste, los servicios de protección social son apreciados por la sociedad, pero no todas las familias tienen la misma probabilidad de beneficiarse o perciben que vayan a serles directamente de utilidad.
- 2)
Los paradigmas sectoriales: cada sector tiene una forma de pensar dominante, y en sanidad es la asistencia a la enfermedad, visibilizada en el mundo clínico. En el sector de protección social domina la visión de los servicios sociales vinculados a prueba de necesidad y falta de recursos, que se encarna en trabajadores sociales y otras disciplinas de la psicología y la sociología. La sanidad tiende a la universalidad y la gratuidad, mientras que la protección social tiende a la cobertura selectiva y el copago por tramos.
- 3)
Las dependencias de senda: la trayectoria histórica de los sectores es determinante. La sanidad pública está fuertemente concentrada en los servicios de salud de las comunidades autónomas, y la protección social involucra muchos niveles y ámbitos (central, local, autonómico). Cambiar estas trayectorias evolutivas es muy difícil y requeriría una gestión del cambio que superara las ingenuas remodelaciones de boletín oficial.
En todo caso, parece que la forma de sortear estos importantes escollos es priorizar la funcionalidad de programas de intervención, dejando aparcados los organigramas, y utilizar de manera inteligente herramientas económicas, organizativas y de gobernanza que actúen como palancas de cambio, por ejemplo mediante incentivos financieros ligados a resultados o sistemas compartidos de información.
Epílogo: hacia la coordinación efectiva en el Sistema Nacional de SaludLa coordinación en los sistemas sanitarios constituye una función directiva esencial que requiere un diseño institucional propicio, una gestión estratégica de incentivos que alineen intereses y esfuerzos, y el establecimiento de mecanismos robustos que proporcionen información y faciliten la comunicación entre actores. Esta necesidad resulta particularmente crítica en el Sistema Nacional de Salud español, dado su elevado grado de descentralización política y administrativa23.
Como se ha expuesto, las carencias en los procesos de coordinación generan sobrecostes relevantes, disminuyen la eficiencia productiva y limitan la capacidad del sistema para maximizar su principal output: el valor en salud. Para contrarrestar estos efectos se requieren arquitecturas organizativas que reduzcan las fricciones, alineen los intereses de los distintos agentes y fortalezcan dinámicas de cooperación sostenida.
Editor responsable del artículoSalvador Peiró.
Contribuciones de autoríaJ.R. Repullo, A. Caro Martínez y C. Bermúdez-Tamayo concibieron el trabajo. J.R. Repullo redactó el borrador original del manuscrito. A. Caro Martínez y C. Bermúdez-Tamayo llevaron a cabo la revisión crítica del contenido, aportaron mejoras y participaron en la edición del texto. Todas las personas firmantes han revisado y aprobado la versión final del artículo.
FinanciaciónNinguna.
Conflictos de interesesNinguno.