La participación comunitaria se está convirtiendo en fundamental para desarrollar e impulsar acciones de promoción de la salud de ámbito local. Sin embargo, se necesitan herramientas para la implementación de estrategias e intervenciones con enfoque participativo que estén basadas en la evidencia. El objetivo de este artículo es reflexionar sobre la evidencia existente en España sobre participación comunitaria en salud partiendo de los resultados del Proyecto AdaptA GPS (Adapta y Aplica Guías de Promoción de la Salud), cuyo primer objetivo ha sido la adaptación de la Guía NICE NG44 sobre participación comunitaria para mejorar la salud y el bienestar, y para reducir las desigualdades. Se describe la metodología del proceso de adaptación de dicha guía y se propone una reflexión a partir de los resultados de la revisión de la evidencia en participación comunitaria procedente del contexto español. Nos preguntamos si la limitada evidencia identificada se debe a las dificultades para evaluar esas intervenciones o al limitado interés y la escasez de recursos destinados a ellas. Se proponen dos recomendaciones: promover más y mejores investigaciones, fomentando la formación, la investigación y la evaluación vinculada al desarrollo de intervenciones de participación comunitaria en salud, e impulsar más y mejores intervenciones utilizando herramientas basadas en la evidencia con un mayor esfuerzo en apoyar y mantener en el tiempo estos procesos. Generar mayor evidencia vinculada a la práctica en participación comunitaria en salud en España nos permitirá compartir procesos exitosos de participación comunitaria y fomentar la transferencia de buenas prácticas en diferentes contextos.
Community engagement has recently become key in the development of health promotion programmes at a local level. However, evidence-based tools are necessary to implement strategies and interventions with a participatory approach. The objective of this article is to reflect on the existing evidence in Spain about community engagement in health, drawing on the results of the AdaptA GPS Project (Adapt and Apply Health Promotion Guidelines), intended to adapt NICE guideline NG44 on community engagement to improve health and wellbeing, and to reduce inequalities. After describing the methodology for the adaptation process, we discuss some of the findings from the review of the evidence on community engagement in the Spanish context. We ask whether the limited evidence identified is due to the difficulties involved in evaluating these interventions, or to the lack of interest in these programmes and the limited resources and funding dedicated to them. Two recommendations are proposed: to promote more and better research, fostering training, research and evaluation towards the development of community engagement interventions in health, and to promote more and better interventions using evidence-based tools, supporting their long-term sustainability by taking into account the time needed for community engagement programmes to be properly developed. Generating more evidence on community engagement in health in Spain will allow us to learn from successful processes and encourage the transfer of good practice to different contexts.
- •
Incorporar la participación comunitaria en salud en las intervenciones locales ha ido generando un interés creciente en los últimos años, pero no existen guías basadas en la evidencia para su promoción.
- •
En España se están desarrollando diferentes experiencias de participación comunitaria para mejorar la salud, pero su estudio, evaluación y difusión son limitados.
- •
El proceso de adaptación de la Guía NICE NG44 nos ha revelado la escasa evidencia en participación comunitaria que hay en nuestro país, en especial sobre su efectividad.
- •
Se necesita promover, por un lado, la participación comunitaria como eje estratégico en el desarrollo de intervenciones para mejorar la salud de la población en el ámbito local, y por otro lado la evaluación de estas intervenciones para generar una base de evidencia de metodologías y experiencias exitosas que puedan replicarse adaptadas a más entornos.
En las últimas décadas, involucrar a la ciudadanía en la toma de decisiones sobre su salud y en la planificación de intervenciones comunitarias ha generado un interés creciente, tanto en el ámbito de las políticas nacionales e internacionales1,2 como en el desarrollo de evidencia científica sobre los beneficios de la participación3,4.
Con este artículo queremos reflexionar sobre cómo se está promoviendo la participación comunitaria en salud y qué evidencia hay sobre este tema en el contexto español.
La participación comunitaria en saludLa participación en salud es un concepto clave que se refiere a involucrar a las personas, los grupos y las comunidades para que tomen el control de su propia salud y hagan un mejor uso de los recursos disponibles. Fue puesta en la agenda por la Declaración de Alma Ata5, en la que se consideró fundamental para la planificación, la organización y el control de los sistemas de salud, y para la consecución del objetivo de «Salud para todos en el año 2000». De hecho, en esta Declaración se habló de participación como un derecho y un deber de las personas, abriendo el camino a un concepto de participación que no fuera relacionado únicamente con beneficios sobre el uso de recursos o estrategias para el éxito de los programas, sino también como derecho y deber de implicarse en las cuestiones públicas como un potencial indicador de calidad democrática de una sociedad.
Posteriormente, la Carta de Ottawa6 señaló la participación comunitaria como uno de los ejes para la promoción de la salud. Por otra parte, Oakley7 propuso una diferenciación entre participación como «medio» para lograr resultados preestablecidos en mejorar la salud y el bienestar, y participación como «fin» de una intervención, entendiendo este fin como el desarrollo de cohesión social y de capacidades para que las personas puedan involucrarse y actuar sobre su entorno.
Recientemente, el término inglés participation ha sido remplazado por engagement, que va más allá de la simple participación o asistencia a un evento, incluyendo la idea de implicarse y comprometerse en la acción que se lleva a cabo.
Basándonos en parte en la definición de O’Mara-Eves et al.3, entendemos por participación comunitaria en salud el proceso de «involucrar […] a las comunidades en la toma de decisiones, y/o en la planificación, diseño, coordinación o implementación de servicios, usando métodos de […] colaboración y/o empoderamiento» (traducción y adaptación propia).
Tener mayor control en el ámbito comunitario, tanto en términos de acceso a la información como de capacidades de decisión y acción, genera mayor confianza entre los miembros de la comunidad y aumenta sus capacidades para influir en los determinantes sociales y en las desigualdades en salud que les afectan8.
Promoción de la participación comunitaria en nuestro contextoDesde la Administración sanitaria, la participación ciudadana se vincula habitualmente con órganos o procesos muy reglados, diseñados «de arriba abajo». Aunque estos permiten recoger intereses y perspectivas relativamente diversas, en muchas ocasiones son estructuras rígidas, poco o nada bidireccionales, y en las que fundamentalmente se representan los colectivos, las asociaciones o los agentes sociales más formalmente establecidos. La Ley 14/1986 General de Sanidad establecía que «los servicios públicos de salud se organizarán de manera que sea posible articular la participación comunitaria (…) en la formulación de la política sanitaria y en el control de su ejecución». Sin embargo, los consejos de salud, la estructura principal a través de la cual la citada ley pretendía articular esa participación en la práctica, quedan muy alejados del conjunto de la ciudadanía y de sus intereses y prioridades inmediatas. De hecho, los procedimientos de consultas públicas que acompañan obligatoriamente, por ejemplo, la tramitación de una normativa sanitaria, son en general poco motivadores y ampliamente desconocidos, salvo por los actores con mayor experiencia, como las asociaciones empresariales, sindicales, profesionales, de pacientes o de consumidores2.
Existen también vías formales para la participación de la ciudadanía en relación con los servicios de salud, pero estamos otra vez refiriéndonos a modelos de participación meramente informativos, puntuales, establecidos unidireccionalmente y muy alejados de la toma de decisiones y realización de acciones de forma conjunta, y del control efectivo sobre la salud y sus determinantes. Un reciente análisis de la participación de la población en las actividades de atención primaria identificó que la población participa mayormente en las fases de diseño e implementación, mientras que su participación en la fase de evaluación es más limitada9.
Hoy en día, hablar de participación comunitaria en salud requiere esfuerzos adicionales para poder llegar más allá de estos procesos de participación formal y normativa, y crear las condiciones y la estructura para facilitar una participación más horizontal, basada en la propia comunidad. Desde hace unos años, algunas administraciones autonómicas o locales en España están creando nuevas herramientas y mecanismos para implantar sistemas que favorezcan la participación comunitaria en el territorio. Organismos como el Observatorio de Salud de Asturias, la Agencia de Salud Pública de Barcelona junto con el ayuntamiento de esta ciudad, la Escuela Andaluza de Salud Pública, la Oficina Valenciana d’Acció Comunitària per a la Salut de la Comunitat Valenciana o el Servicio Extremeño de Salud, han puesto en marcha diferentes programas muy enfocados a la acción local, en los que la participación comunitaria es un eje clave para mejorar el bienestar de la población y reducir las desigualdades sociales en salud. Este enfoque está siendo impulsado por las administraciones locales, e incluso por las administraciones autonómicas, en forma de planes intersectoriales de salud local en pueblos, barrios o distritos de ciudades.
Otros organismos, como el PACAP (Programa de Actividades Comunitarias en Atención Primaria) y el Instituto Marco Marchioni, han conseguido que el discurso de la participación comunitaria no sea solo un eslogan en medio de un sistema sanitario individualizado e industrializado. Esto ha dado lugar a la construcción de espacios de encuentro, como la Alianza de Salud Comunitaria10, donde confluyen organismos oficiales con administraciones, instituciones académicas y asociaciones de profesionales para compartir e impulsar experiencias desde esta óptica; o como la Declaración de Menorca sobre Participación en Salud11, en la que diferentes agentes confluyeron y propusieron métodos y herramientas para poner en marcha proyectos y enfoques basados en la salud comunitaria. Sin embargo, se echa en falta una mayor cultura de la evidencia científica al plantear las intervenciones y, sobre todo, en su evaluación12.
Si bien la participación comunitaria como elemento estratégico fundamental para el desarrollo de la promoción de la salud es un proceso que se da en nuestro contexto en los diferentes niveles normativos (estatal, autonómico y local), aún no existen en nuestro entorno guías para promover la participación comunitaria en salud basadas en la evidencia, por lo que se exploró su existencia en otros países.
¿Qué es lo que funciona en participación comunitaria?En marzo de 2016, el National Institute for Health and Care Excellence (NICE) publicó la actualización de su guía Community engagement: improving health and wellbeing and reducing health inequalities4. En ella se recogen una serie de recomendaciones desarrolladas a partir de revisiones y estudios de prácticas efectivas para fomentar la participación comunitaria como enfoque para promover la salud y el bienestar de las comunidades, y reducir las desigualdades en salud13.
La síntesis que hizo el NICE de esta evidencia en forma de recomendaciones hace énfasis en la importancia del trabajo en redes entre los diferentes actores sociales de las comunidades, considerando como actores tanto a la ciudadanía como a los órganos formales e informales, las autoridades locales y las instituciones de salud pública. También hace hincapié en la importancia de dedicar tiempo y recursos a los proyectos participativos, y facilitar que las personas puedan involucrarse en las decisiones y ejecuciones de los programas enfocados a mejorar la salud, así como abordar los determinantes sociales que les puedan estar afectando.
Disponer de estas recomendaciones del NICE4 adaptadas al contexto español podría servir de ayuda a las autoridades, tanto locales como autonómicas y estatales, y a sus correspondientes departamentos, en el cumplimiento de sus obligaciones legales en materia de participación ciudadana, y para fomentar procesos efectivos de participación comunitaria y mejora de la salud comunitaria.
Paredes y Morgan14 plantearon la posibilidad de aprovechar el trabajo riguroso y científico elaborado por el equipo del NICE en el Reino Unido y adaptarlo al contexto español. De ahí nació la idea del proyecto AdaptA GPS (Adapta y Aplica Guías de Promoción de la Salud), y en enero de 2017 se invitó, desde la Dirección General de Salud Pública de la Comunitat Valenciana y a través de la Alianza de Salud Comunitaria, a entidades y personas interesadas para adherirse al proyecto de adaptación de la Guía NICE NG444.
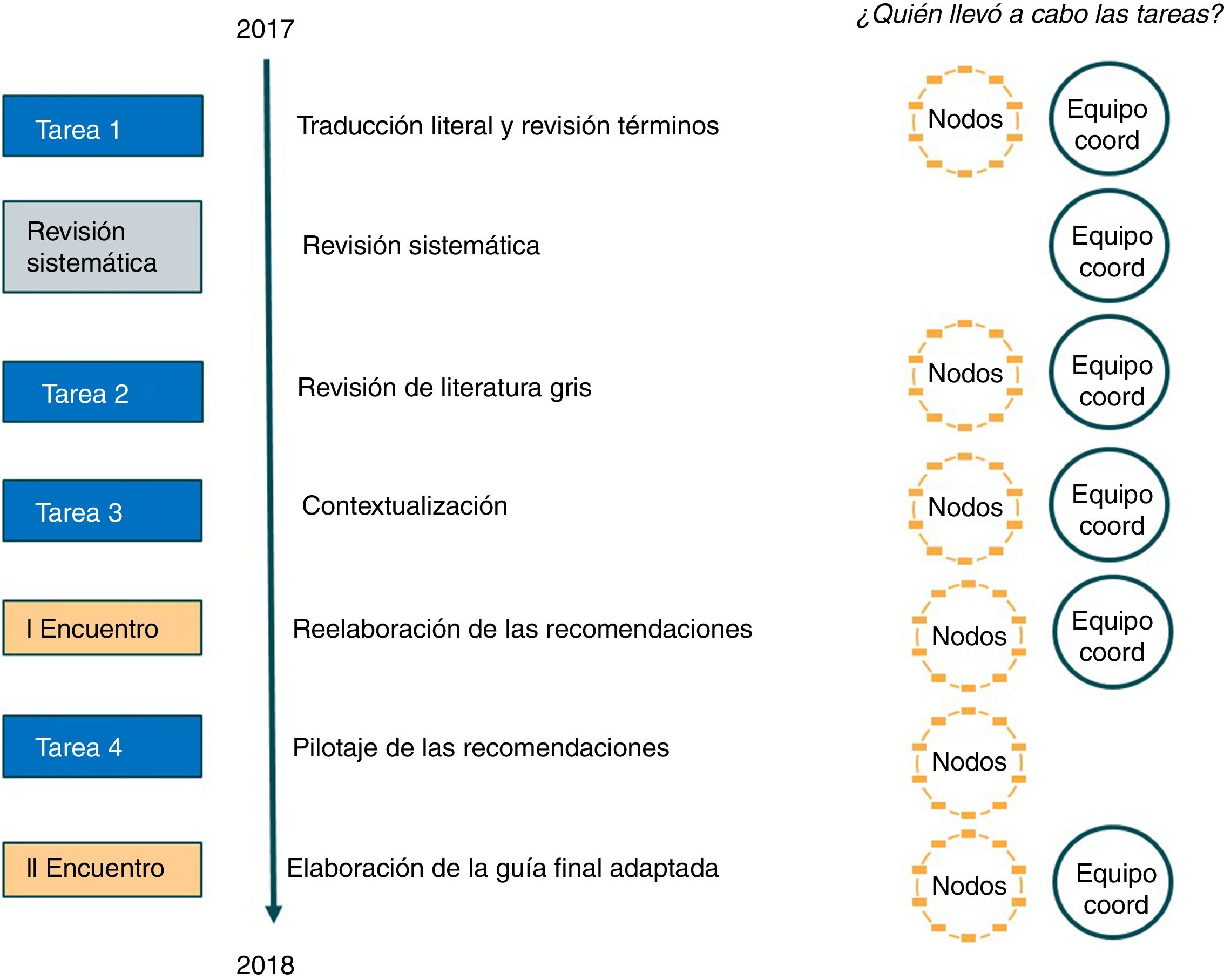
A dicho proyecto se sumaron profesionales de 10 comunidades autónomas (Andalucía, Aragón, Asturias, Cataluña, Comunidad de Madrid, Comunidad Valenciana, Extremadura, Islas Baleares, La Rioja y Región de Murcia), que se organizaron en grupos de trabajo o «nodos» formados por personas de diversas procedencias del mundo de la salud.
Proceso de adaptación de la guía en nuestro contextoEn un primer paso se tradujo la Guía NICE NG44 al español. Posteriormente se realizó una primera búsqueda de la evidencia científica sobre participación comunitaria en España con el objetivo de complementar la información recogida en la Guía NICE, ya que la evidencia que la sustenta procede fundamentalmente del ámbito anglosajón, entorno muy diferente al nuestro sobre todo en materia de gestión en la provisión de servicios de salud, en la distribución de recursos y en la cultura participativa de la comunidad. En paralelo, desde todos los nodos de trabajo se identificó la literatura gris sobre intervenciones de participación comunitaria en cada comunidad autónoma participante. Estas dos búsquedas, sistemática y de literatura gris, se centraron en la identificación de estudios o documentos sobre participación en programas o intervenciones comunitarias en salud, y no en estudios sobre órganos o normativas de participación ciudadana en salud. El objetivo consistía en localizar trabajos que demostraran su efectividad, y no solo la descripción del proceso o de la experiencia participativa.
Finalmente se realizaron entrevistas grupales con personas de diferentes perfiles en cada comunidad autónoma participante para averiguar la aplicabilidad de cada recomendación a su contexto (véanse el Apéndice online y fig. 1).
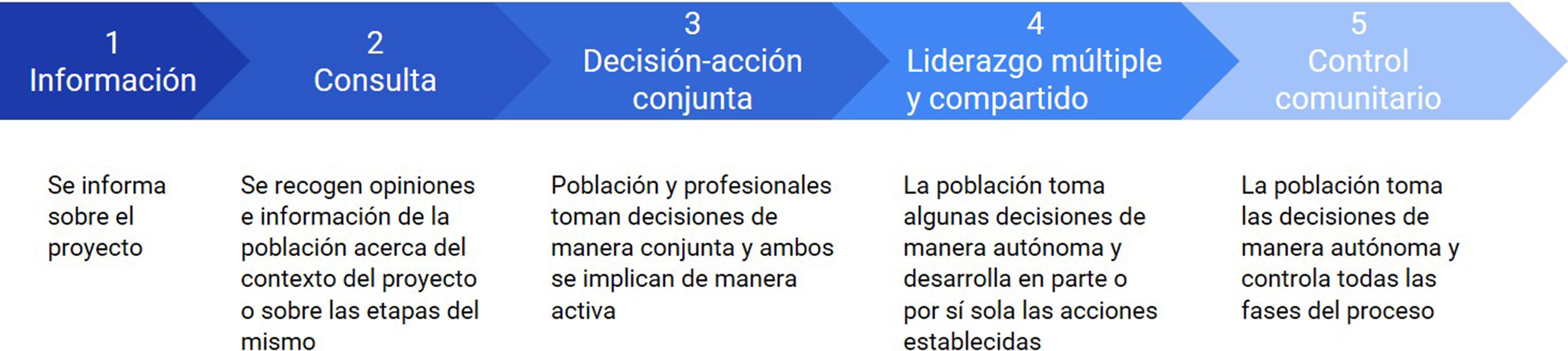
Para las búsquedas en la literatura se utilizaron como referencia los cinco niveles de participación propuestos por Popay et al.15, adaptando y reelaborando algunas de sus definiciones (fig. 2): información, consulta, decisión-acción conjunta, liderazgo múltiple y compartido, y control comunitario.
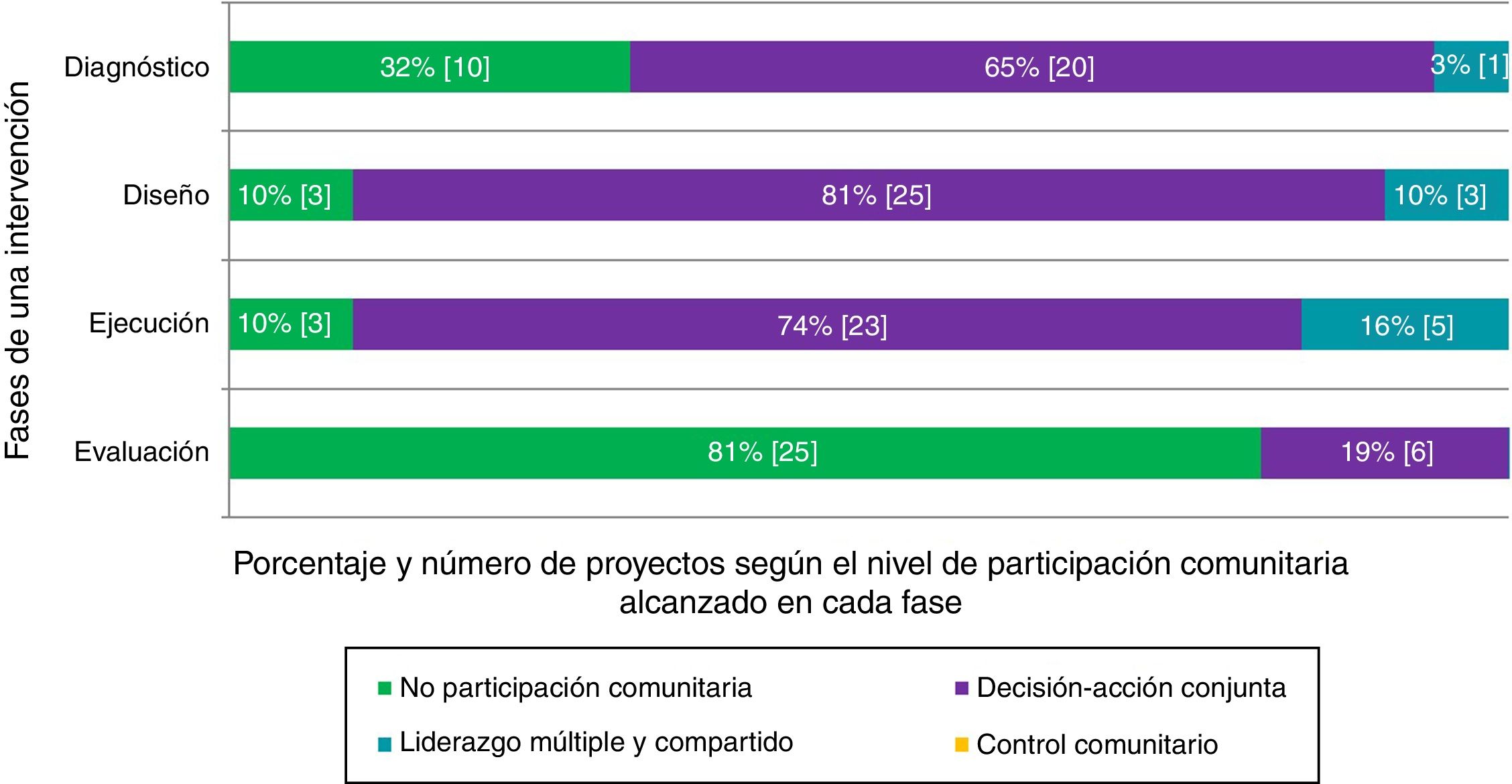
Se buscó evidencia que llegara por lo menos al nivel de decisión-acción conjunta (fig. 2), ya que compartimos las opiniones de otros investigadores que consideran que los niveles de información y consulta no reflejan una real implicación de los actores16,17, y que además esta decisión-acción conjunta se diera en al menos dos etapas de la planificación (diagnóstico, diseño, ejecución y evaluación). A través de la búsqueda bibliográfica en bases de datos y de la búsqueda colaborativa de literatura gris se identificaron más de 2000 artículos e informes, de los cuales 44 cumplían los criterios de inclusión. Solo seis de estos artículos18–23 procedían de revistas científicas, mientras que los 38 restantes son literatura gris. Estos artículos se refieren a 31 proyectos desarrollados en España. En la figura 3 se representan las fases de la intervención en las que la población participa, y el nivel de participación comunitaria alcanzado. La mayoría muestran que la participación comunitaria se centra en las fases de diseño y ejecución, en menos casos incluyen participación en el diagnóstico y muy raramente en la evaluación. Esto limita el éxito de una intervención a unos indicadores de salud generalmente preestablecidos por los organismos externos promotores de la intervención24. De hecho, la mayoría de estas publicaciones describen procesos de participación comunitaria sin evaluar su efectividad. Por otra parte, la evidencia identificada muestra que no se logra alcanzar niveles de control comunitario (fig. 3).
Reflexiones para la acciónLos resultados del proyecto AdaptA GPS han revelado la escasa evidencia disponible sobre la participación comunitaria en el contexto español, en particular sobre su efectividad. Reflexionando sobre esta escasez surgió la siguiente pregunta: ¿no «publicamos» lo que hacemos o, en realidad, no hacemos proyectos de participación comunitaria en salud?».
¿Por qué no publicamos lo que hacemos?Los diseños de estudios para evaluar la participación resultan complicados en cuanto que no existe consenso sobre cuáles serían los criterios para evaluar la efectividad de la participación y su beneficio para la población o la comunidad.
En la literatura anglosajona, la evaluación de intervenciones de promoción de la salud que incluyen participación comunitaria a menudo se ha limitado a la medición de resultados a corto plazo, en general cambios individuales, más fáciles de definir y cuantificar24. Por ejemplo, una intervención puede adoptar la participación comunitaria como estrategia central, pero se evalúa midiendo resultados en conductas de salud, calidad de vida o tasas de morbilidad25. Sin embargo, la participación comunitaria en salud puede ser beneficiosa desde el mismo instante en que permite organizar a una comunidad con un fin común. El control comunitario puede generar beneficios en la salud y el bienestar, o mejorar los determinantes sociales de forma exponencial, más allá de los objetivos marcados por el personal técnico. Así pues, si la propia comunidad lidera el proceso, tenemos que contemplar la posibilidad de que esta establezca también los indicadores para su evaluación con el fin de reflejar sus necesidades y capturar la variedad de otros resultados que puedan tener lugar en la comunidad. Esta perspectiva plantea nuevos retos en los estudios de evaluación sobre estas intervenciones.
Sin embargo, publicar es también un proceso, e implica incorporar la perspectiva de evaluación desde el inicio del proyecto y reservar tiempo y recursos para «describir» y «escribir» el trabajo que se ha desarrollado, considerar que la difusión de los resultados obtenidos en forma de memorias, informes o artículos científicos forma parte del propio proyecto, y debería planificarse de manera colaborativa con la población implicada. Puede que se estén realizando excelentes proyectos de participación comunitaria en salud, pero si no se escriben, publican y difunden no se genera evidencia sobre su efectividad y no es posible transferir ni identificar puntos críticos de mejora. En ocasiones, los esfuerzos se centran en «hacer» y en la búsqueda de financiación para asegurar la sostenibilidad de las intervenciones, pero sin esfuerzo evaluador no se genera evidencia y es difícil demostrar que estas intervenciones producen cambios y que merece la pena invertir en ellas.
¿Por qué no hacemos proyectos de participación comunitaria en salud?También habría que preguntarse si la escasez de evidencia se debe solo a las dificultades que conlleva evaluar esas intervenciones o también al limitado interés en invertir recursos, tanto económicos como humanos, en estos procesos por parte de los actores, sean personal técnico de la administración sanitaria, centros de atención primaria o de salud pública, o instituciones de investigación. Para fortalecer las intervenciones de participación comunitaria también hace falta apostar por su sostenibilidad. Una de las recomendaciones de la Guía NICE NG444 pone énfasis en la importancia de dedicar mayores recursos a los programas basados en participación comunitaria, y de tener en cuenta que estos procesos requieren tiempo y continuidad para su desarrollo. La revisión de la literatura del proyecto AdaptA ha puesto de manifiesto que los ejemplos de intervenciones con participación comunitaria en salud en el contexto español contemplan una continuidad temporal en cuanto a su implementación y financiación18–20,26–31. Existen experiencias, como la promovida por el Servicio Extremeño de Salud32, en la que se hizo una inversión económica inicial para la formación de los técnicos involucrados en actuaciones de participación comunitaria y promoción de salud, proporcionando apoyo y asesoramiento para su desarrollo y puesta en marcha, y posteriormente el propio proceso comunitario ha ido desarrollándose y generando su autonomía, también en términos de sostenibilidad.
Por lo tanto, si por un lado hay que fomentar la investigación y la evaluación de los procesos de participación comunitaria, por otro lado es necesario crear espacios y tiempos para que estos se generen, ofreciendo también formación en metodologías de participación comunitaria tanto a la ciudadanía, como recomienda la Guía NICE NG44, como a los/las profesionales, y empezar a generar mayor evidencia, compartir aprendizajes e impulsar intervenciones de calidad.
¿Sobre qué es necesario seguir investigando?Si encontramos escasa evidencia, bien debido al hecho de que no se han priorizado intervenciones de promoción de la salud basadas en participación comunitaria, o bien porque sí se han llevado a cabo y no han sido publicadas, ¿qué podemos hacer? Queremos proponer las siguientes recomendaciones:
- 1)
Más y mejores intervenciones de participación comunitaria en salud
Ante la necesidad, ya descrita, de tener herramientas basadas en la evidencia para promover la participación comunitaria en salud, el proyecto AdaptA GPS se convierte en una oportunidad para la consolidación de estrategias de participación comunitaria en nuestro país, ya que la guía adaptada (en publicación) permitirá diseñar e implementar intervenciones de participación comunitaria en salud basadas en la mejor evidencia disponible. Con esta herramienta podemos mejorar nuestras actuaciones, fomentar la participación comunitaria en las intervenciones de promoción de la salud basándonos en la evidencia científica e influir sobre las decisiones políticas para implementar intervenciones con un enfoque más participativo. La guía adaptada puede facilitar la participación de la ciudadanía al dotar a las administraciones de una batería de medidas que garanticen la participación comunitaria en salud, e incentivar la generación de evidencia científica en participación comunitaria y en promoción de la salud. Por eso, también es fundamental la colaboración entre los niveles asistenciales y los organismos de investigación, así como el reconocimiento por parte de las administraciones y de las instituciones de la importancia de contar con tiempo para la realización de esta labor. Tener esta base de evidencia puede permitir también analizar qué procesos de participación comunitaria han sido exitosos y en qué contextos, para facilitar la transferencia y la aplicabilidad de buenas prácticas en otras comunidades.
- 2)
Más y mejor investigación en participación comunitaria en salud
Se necesita consensuar indicadores y metodologías para investigar y evaluar procesos de participación comunitaria en salud. En España disponemos de los cuestionarios de la Guía Operativa de Evaluación de la Acción Comunitaria del IGOP-UAB33 para evaluar el grado de involucramiento (engagement) de la población y las fases en las cuales participa. Sin embargo, compartimos las reflexiones de Cofiño et al.34 sobre la necesidad de tener nuevos diseños de estudios que integren datos de salud de la población con las propias narrativas de la población local. Creemos que estas narrativas pueden proporcionar información y evidencia sobre la efectividad de los procesos de participación comunitaria y sobre la efectividad de las intervenciones basadas en la participación comunitaria. Los diseños tradicionales que emulan el planteamiento del ensayo clínico no siempre permiten capturar esos resultados de la participación comunitaria, por lo que es necesario ampliar el concepto de evidencia en salud pública hacia la inclusión de evidencia procedente de procesos sociales y comunitarios35. Por ello, hay que reconocer y valorar la contribución que las ciencias sociales y los métodos cualitativos pueden hacer a la construcción de una base de evidencia científica en participación comunitaria en salud, y en salud comunitaria en su sentido más amplio (incluyendo evidencia en reducción de desigualdades sociales en salud y en el abordaje de los determinantes sociales de la salud). También reconocemos que las tareas de investigación y de evaluación no deben recaer solo en los técnicos y profesionales sanitarios. En línea con el énfasis que pone la Guía NICE4 en las redes y las colaboraciones para promover la participación, se podría aprovechar más la intersectorialidad de estas redes comunitarias e involucrar a instituciones de investigación y universidades, y vincular mayormente las intervenciones con la investigación y la evaluación.
ConclusionesAunque en España existen órganos de participación en el contexto normativo, y están proliferando iniciativas tanto municipales como desde atención primaria sobre participación comunitaria, el proyecto AdaptA GPS ha revelado la escasa evidencia publicada sobre la participación comunitaria en salud, poniendo de manifiesto que generar evidencia en participación comunitaria sigue siendo una asignatura pendiente en nuestro país.
Hay que impulsar líneas de investigación vinculada a la acción en participación comunitaria para obtener resultados que generen un valor añadido al sistema y faciliten la creación de estrategias que guíen el desarrollo de espacios de participación comunitaria en proyectos de promoción de la salud, y que contribuyan al fortalecimiento de las organizaciones comunitarias. La difusión y la implementación de la guía elaborada en el proyecto AdaptA GPS puede contribuir a una mayor inversión en proyectos de participación comunitaria en salud y a generar evidencia sobre su efectividad en nuestro entorno.
Esperamos que esto contribuya también a crear nuevos espacios para compartir prácticas y sistematizar métodos y herramientas, así como para la formación, la investigación y la evaluación vinculadas al desarrollo y la mejora de estos procesos de participación comunitaria en salud, de manera que esta sea una de las áreas prioritarias en las políticas sanitarias de las comunidades autónomas.
Contribuciones de autoríaV. Cassetti y J. Paredes escribieron una primera propuesta de contenidos que fue revisada y aprobada por las demás autoras. Para obtener un primer borrador se distribuyó la redacción de las diferentes partes del contenido entre todas las personas firmantes. A partir de este borrador, V. Cassetti y J. Paredes elaboraron una segunda versión que fue revisada por las otras autoras, que aportaron las últimas propuestas de modificación. V. Cassetti elaboró la tercera versión, que fue revisada una última vez y aprobada por todas las personas firmantes.
AgradecimientosA todas las personas que participaron en el proyecto AdaptA GPS; sin su trabajo y esfuerzo, este proceso de reflexión y adaptación no hubiera sido posible.
FinanciaciónLa Fundación Dr. Antoni Esteve ha financiado los desplazamientos y el alojamiento de los participantes en dos talleres presenciales del Proyecto AdaptA GPS. La Dirección General de Salud Pública de la Consellería de Sanitat Universal i Salut Pública de la Generalitat Valenciana organizó y financió los desplazamientos y el alojamiento de los ponentes del encuentro «Participación ciudadana en políticas, estrategias y programas de salud», celebrado en la Escuela de Salud Pública de Menorca en 2016, en el que se gestaron los primeros pasos del proyecto AdaptA GPS.
Conflictos de interesesNinguno.