La coordinación sanitaria constituye un elemento esencial para garantizar una atención integral, equitativa y de calidad en el Sistema Nacional de Salud (SNS). Este artículo analiza el papel de las estrategias de salud como herramientas técnico-políticas orientadas a mejorar la coordinación entre ámbitos de atención y entre territorios, promover la continuidad de la atención y fortalecer la gobernanza sanitaria. Se revisa su evolución en España desde la Ley 16/2003 de cohesión y calidad del SNS, destacando su doble dimensión: instrumento de planificación racional y expresión de compromiso político y ético. A partir de un enfoque basado en la evidencia y la participación, se identifican los componentes estructurales de una estrategia eficaz: definición del objeto, visión y misión, alcance, principios orientadores, participación, evaluación, territorialización y conexión con los compromisos internacionales. Se examinan experiencias relevantes, como la Estrategia para el Abordaje de la Cronicidad, y se incorporan aportaciones internacionales de la Organización Mundial de la Salud y de autores de referencia. Se concluye que el éxito de las estrategias depende de su capacidad para integrar distintos niveles y actores, institucionalizar procesos participativos y garantizar la continuidad y la sostenibilidad de las acciones. Su valor radica en convertir los principios de equidad, justicia y derechos en decisiones operativas que fortalezcan la salud pública y la cohesión del SNS.
Healthcare coordination is an essential element in ensuring comprehensive, equitable, and high-quality care in the National Health System (NHS). This article analyzes the role of health strategies as technical and political tools aimed at improving coordination between levels of care and territories, promoting continuity of care, and strengthening healthcare governance. It reviews their evolution in Spain since Law 16/2003 on cohesion and quality in the NHS, highlighting their dual dimension: an instrument for rational planning and an expression of political and ethical commitment. Based on an evidence-based and participatory approach, the structural components of an effective strategy are identified: definition of the object, vision and mission, scope, guiding principles, participation, evaluation, territorialization, and connection with international commitments. Relevant experiences, such as the Strategy for Addressing Chronicity, are examined, and international contributions from the World Health Organization and leading authors are incorporated. It concludes that the success of strategies depends on their ability to integrate different levels and actors, institutionalize participatory processes, and ensure the continuity and sustainability of actions. Their value lies in converting the principles of equity, justice, and rights into operational decisions that strengthen public health and the cohesion of the NHS.
- •
Toda estrategia en salud es, antes que un plan de acción, una declaración política y ética sobre lo que no se puede seguir tolerando.
- •
El verdadero alcance de una estrategia se mide por su capacidad de transformar desigualdades y construir legitimidad desde lo local.
- •
Diseñar estrategias con la población y no solo para la población es una condición básica de justicia y eficacia.
- •
Las estrategias que no son evaluables, no son corregibles, y las que no son participativas, no son sostenibles.
- •
Entre la técnica y la política, una estrategia de salud es una forma de narrar futuros posibles para una sociedad más justa.
Las estrategias de salud han emergido como instrumentos fundamentales para orientar, estructurar y transformar las respuestas del sistema sanitario ante los desafíos contemporáneos. En un contexto de creciente complejidad epidemiológica, desigualdades persistentes y transformaciones institucionales, las estrategias permiten traducir objetivos sanitarios en líneas de acción concretas, facilitar la coordinación entre ámbitos de atención y entre territorios, y promover enfoques integrales basados en la equidad, la participación y la sostenibilidad1.
El Sistema Nacional de Salud (SNS) español ha incorporado desde principios del siglo xxi un modelo de planificación estratégica sustentado en la colaboración entre el Ministerio de Sanidad y las comunidades autónomas. Amparadas por la Ley 16/2003 de cohesión y calidad2, las estrategias de salud se han consolidado como mecanismos de gobernanza y mejora continua, orientadas tanto a problemas específicos —como las enfermedades crónicas3, el cáncer4 o las enfermedades raras5— como a dimensiones transversales del SNS, tales como la continuidad de la atención, la atención integrada o la seguridad de la persona6
Más allá de su dimensión técnica, las estrategias en salud suponen también construcciones políticas y éticas: delimitan prioridades, establecen compromisos institucionales y definen qué problemas requieren atención urgente7. Su diseño e implementación deben responder a una lógica deliberativa, basada en la evidencia científica, pero también en el diálogo con profesionales, personas atendidas y ciudadanía8. La participación efectiva, la territorialización de las acciones y la evaluación mediante indicadores pertinentes constituyen elementos clave para su éxito9.
Este texto aborda el papel de las estrategias en salud desde tres enfoques complementarios. En primer lugar, se analizará su marco legal, institucional y funcional en el seno del SNS. En segundo término, se ofrecerá una reflexión conceptual y política sobre su naturaleza, componentes y principios rectores, incorporando aportaciones internacionales relevantes. Finalmente, se presentarán experiencias concretas de implementación, con especial atención a la Estrategia de Cronicidad, la continuidad de la atención y los procesos integrados, como ejemplos ilustrativos de los logros y desafíos que enfrentan estos instrumentos en su aplicación práctica10,11.
Sentido, propósito y alcance de las estrategias en saludLas estrategias en salud son instrumentos esenciales de planificación, articulación política y compromiso ético. Son construcciones técnico-políticas destinadas a traducir compromisos sociales, institucionales e internacionales en líneas de acción organizadas12; es decir, convierten principios en acción.
Además, las estrategias en salud permiten dar sentido, dirección y coherencia a políticas públicas en salud, articulando recursos, actores e intereses en torno a objetivos comunes. No son leyes, pero establecen recorridos que guían decisiones colectivas, estructuras institucionales y prácticas profesionales. Por lo tanto, no reemplazan marcos legales, pero sí orientan decisiones, priorizaciones y estructuras operativas. En contextos fragmentados, las estrategias en salud representan una forma de gobernanza basada en la evidencia, la participación social, la equidad y los derechos humanos1.
Su sentido profundo es doble: por un lado, las estrategias de salud constituyen un instrumento de planificación racional que organiza recursos y capacidades en torno a metas específicas, y por otro, son una expresión de voluntad política orientada a transformar condiciones de vida socialmente determinadas. En este sentido, las estrategias no son solo dispositivos técnicos, sino también construcciones éticas y políticas que definen qué problemas merecen atención, con qué urgencia, bajo qué principios y con qué grado de compromiso institucional13,14.
El propósito de una estrategia va más allá de la ejecución de intervenciones aisladas. Implica crear condiciones para la transformación estructural de los determinantes sociales y morales que generan inequidades15; de ahí la necesidad de que el proceso estratégico sea participativo, deliberativo y orientado a la justicia. En su formulación e implementación, las estrategias permiten institucionalizar aprendizajes, establecer mecanismos de coordinación intersectorial, fortalecer la gobernanza y promover una cultura de la evaluación16.
El alcance de una estrategia debe entenderse en términos integrales: temporal (con horizonte de corto, medio y largo plazo), territorial (con adaptación a los contextos locales), poblacional (considerando grupos vulnerables y diversidad cultural), institucional (articulando niveles de decisión y ejecución) y ético (enmarcado en principios de equidad y justicia moral). Así, el alcance no es solo una delimitación operativa, sino también un posicionamiento político frente a la salud como derecho y como bien público.
La Ley 16/2003 de cohesión y calidad del SNS dedica íntegramente su capítulo VI a la mejora de la calidad en el sistema sanitario en su conjunto, objetivo que deberá estar presente en las actuaciones de las instituciones sanitarias, tanto públicas como privadas. En su artículo 61.1 establece que el Ministerio de Sanidad y los órganos competentes de las comunidades autónomas elaborarán periódicamente, en el seno del Consejo Interterritorial del Sistema Nacional de Salud (CISNS), planes de calidad del SNS, sin perjuicio de las competencias autonómicas de planificación sanitaria y de organización de los servicios. A partir de esta Ley se considera esencial dar respuesta a los problemas de salud que, por su carga de enfermedad, por su alta prevalencia o su impacto en el sistema, suponen un reto para las Administraciones sanitarias al que las comunidades autónomas no estaban dando respuesta o la estaban dando según su propio criterio.
También en el año 2003, el Ministerio de Sanidad, mediante la Agencia de Calidad, que luego se trasformó en Subdirección de la Dirección General de Salud Pública, asumió el diseño, el desarrollo, la coordinación y la evaluación de las estrategias en salud basándose en la evidencia científica disponible en el momento17. De esa manera, las estrategias de salud debían partir de la comprensión de un problema, el análisis de posibles soluciones y la propuesta de una serie de objetivos y recomendaciones que abordaran la variabilidad de las comunidades autónomas y las desigualdades en la atención, y que se plantearan como un mecanismo de transformación de la sanidad pública y de calidad de los servicios sanitarios.
En todo el proceso, las comunidades autónomas tienen un papel activo, formando parte del Comité Institucional de las Estrategias y asumiendo las tareas de implementación mediante una adecuada gestión de los recursos. La implementación de las estrategias en salud requiere modificar estructuras y procesos con el doble objetivo de ganar en eficiencia operativa y calidad de la atención y además ofrecer una organización flexible que coloque a la persona en el centro de atención.
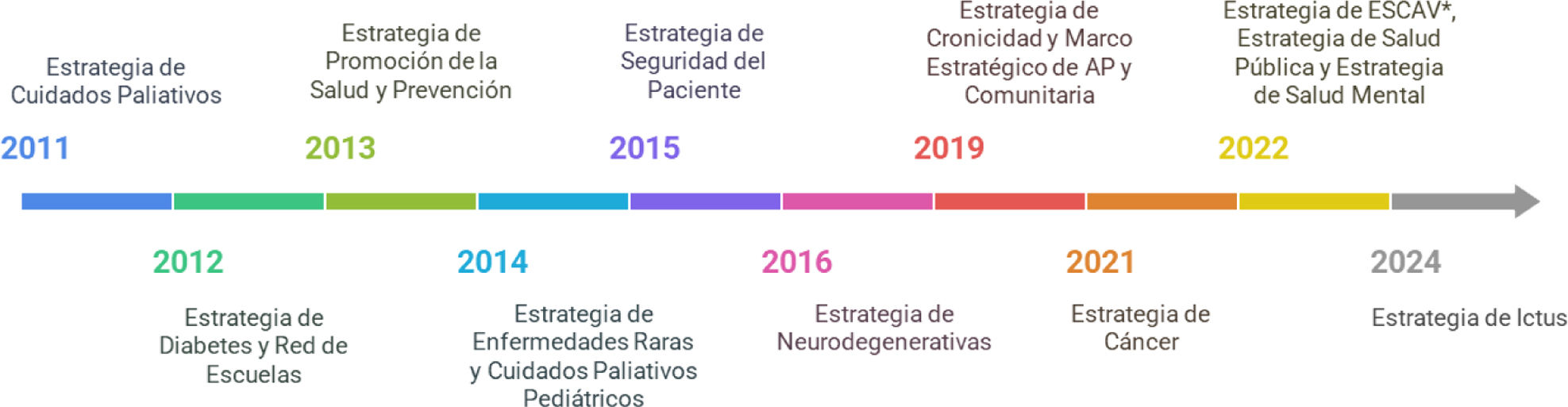
El CISNS es el órgano de coordinación, cooperación y comunicación entre la Administración General del Estado y las comunidades autónomas en materia sanitaria. Su función principal es garantizar la cohesión, la equidad y la calidad del SNS, acordando actuaciones conjuntas y criterios comunes en temas como planes y estrategias de salud, cartera de servicios, salud pública, financiación, recursos humanos y evaluación del sistema. En síntesis, el CISNS asegura que el SNS funcione como un sistema único y coordinado, respetando la potestad de cada comunidad autónoma. A lo largo de los años se han aprobado en el CISNS diferentes estrategias (Fig. 1), todas ellas con la participación de la sociedad civil y profesional (asociaciones de pacientes y sociedades científicas) como pilar fundamental, teniendo en cuenta diferentes perspectivas, promoviendo la transparencia y reflejando las aspiraciones de los profesionales, las personas y los gestores sanitarios en su conjunto.
Elementos necesarios en una estrategia de salud- •
Objeto y delimitación: toda estrategia parte de un problema de salud claramente definido y que, por su carga de enfermedad, alta prevalencia o impacto en el sistema, supone un reto para las Administraciones sanitarias. El objeto debe ser específico y contextualizado, evitando generalizaciones ambiguas. La delimitación incluye aspectos poblacionales, territoriales y temporales.
- •
Visión y misión: la visión representa el ideal al que se aspira, expresando valores colectivos (justicia, bienestar y equidad). La misión concreta ese ideal en funciones estratégicas operativas y medibles7.
- •
Alcance y recorrido: el alcance define los márgenes de acción de la estrategia, y su recorrido debe integrar fases como el diagnóstico participativo, la formulación técnica, la validación política, la implementación adaptativa y la evaluación continua. Una estrategia no es estática y debe tener mecanismos de corrección y mejora16.
- •
Enfoque y principios orientadores: las estrategias deben sustentarse en los principios éticos y sociales de equidad, justicia distributiva, participación democrática, sostenibilidad y transparencia. El enfoque debe reconocer los determinantes sociales y morales de la salud, y garantizar que las desigualdades evitables sean abordadas desde el diseño mismo de la estrategia15.
- •
Participación y gobernanza: toda estrategia debe integrar mecanismos de participación efectiva de actores sociales, profesionales, institucionales y políticos. La calidad democrática del proceso es un determinante de su legitimidad y sostenibilidad. La participación debe contemplar consultas, cogestión y rendición pública de cuentas18. Así pues, las estrategias con un alcance nacional y que implican a todo el SNS son aprobadas por el CISNS, como máximo órgano de coordinación entre las comunidades autónomas y el Ministerio de Sanidad.
- •
Evaluación, indicadores y cuadros de mando: las estrategias deben contar con sistemas de evaluación robustos y técnicamente válidos, articulados en torno a marcos de calidad, mejora continua y aprendizaje institucional. La evaluación no debe limitarse a medir resultados, sino también procesos, contextos e impactos sociales y éticos. Para ello, se requiere una arquitectura de indicadores elaborada con criterios de pertinencia, comparabilidad, desagregación por desigualdades y valor estratégico. Los indicadores deben cubrir dimensiones estructurales (recursos disponibles, normativas, capacidades institucionales), de proceso (implementación, cobertura, participación), de resultado (cambios observados, eficacia, equidad) y de impacto (transformaciones sostenidas a mediano y largo plazo). Su selección debe ser participativa, considerando tanto la evidencia científica como los saberes contextuales y las prioridades sociales. La información derivada debe reflejarse en cuadros de mando accesibles, dinámicos y comprensibles para los distintos niveles de decisión y para la ciudadanía. Dichos cuadros deben integrarse en sistemas de monitoreo y evaluación continua, facilitando la transparencia, la rendición de cuentas y la posibilidad de redireccionar la estrategia ante desviaciones o aprendizajes emergentes.
- •
Territorialización e implicación autonómica: la implementación exige adecuación territorial, con implicación activa de las comunidades autónomas. Esto garantiza la pertinencia, la viabilidad y la sostenibilidad de las acciones.
- •
Conexión con compromisos internacionales: las estrategias deben permitir traducir en los ámbitos nacional y local los compromisos adquiridos ante organismos como la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS), y cumplir los marcos de los Objetivos de Desarrollo Sostenible. Su diseño debe reflejar esa conexión y operativizarla en acciones concretas19,20.
- •
Priorización: una estrategia debe incorporar mecanismos explícitos de priorización, basados en criterios éticos, epidemiológicos, de efectividad y de justicia distributiva. La priorización es una dimensión esencial de la gobernanza estratégica y debe responder no solo a datos cuantitativos, sino también a principios de justicia moral: priorizar aquello que más vulnera la dignidad y los derechos de las personas.
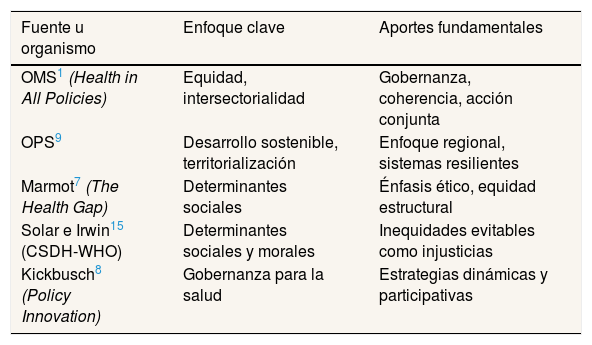
Numerosos documentos de alcance global y regional han establecido principios, lineamientos y condiciones necesarias para unas estrategias sanitarias eficaces. Entre ellos, cabe destacar por su importancia el enfoque Health in All Policies, promovido por la OMS, que enfatiza la acción intersectorial, la equidad y la rendición de cuentas, y la necesidad de estrategias que territorialicen los Objetivos de Desarrollo Sostenible y promuevan enfoques multicéntricos y participativos, demandados por la OPS19. También, autores como Marmot7, Kickbusch8 y Solar e Irwin15 han insistido en integrar determinantes sociales y gobernanza ética en toda formulación estratégica. Por último, el marco europeo de la OMS plantea estrategias adaptativas con orientación a resultados, bajo principios de equidad y participación ciudadana8. Estas y otras aportaciones permiten establecer unos estándares internacionales de calidad para las estrategias: deben ser técnicamente sólidas, socialmente legitimadas, éticamente justificadas y políticamente viables (Tabla 1).
Aportaciones internacionales para estrategias de salud pública
| Fuente u organismo | Enfoque clave | Aportes fundamentales |
|---|---|---|
| OMS1 (Health in All Policies) | Equidad, intersectorialidad | Gobernanza, coherencia, acción conjunta |
| OPS9 | Desarrollo sostenible, territorialización | Enfoque regional, sistemas resilientes |
| Marmot7 (The Health Gap) | Determinantes sociales | Énfasis ético, equidad estructural |
| Solar e Irwin15 (CSDH-WHO) | Determinantes sociales y morales | Inequidades evitables como injusticias |
| Kickbusch8 (Policy Innovation) | Gobernanza para la salud | Estrategias dinámicas y participativas |
Desde la perspectiva de la salud pública, las estrategias permiten articular respuestas sistémicas a problemas complejos, con una orientación hacia la equidad, la sostenibilidad y la acción basada en evidencias. Su papel es especialmente relevante en la estructuración de planes integrales que incidan sobre los determinantes sociales de la salud, como las condiciones de vida, el entorno, el acceso a servicios o la exposición a riesgos ambientales. Además, en contextos como las crisis sanitarias, las estrategias actúan como marcos de gobernanza que orientan la toma de decisiones bajo incertidumbre21.
En el ámbito de la salud comunitaria, las estrategias adquieren un carácter relacional, cultural y participativo. No se trata solo de implementar intervenciones planificadas, sino también de construir procesos junto con las comunidades, reconociendo los saberes locales, las identidades, los valores y las capacidades colectivas. Una estrategia comunitaria eficaz es aquella que refuerza el poder de acción de las personas y de los colectivos, promueve redes sociales de apoyo y genera condiciones para la apropiación social de la salud como derecho. La estrategia, así entendida, además de un instrumento técnico es un proceso de emancipación y ciudadanía22.
La implementación de las estrategias conlleva la necesidad de modificar estructuras y procesos con el doble objetivo de ganar en eficiencia operativa y calidad de la atención y a la vez ofrecer una organización flexible que coloque a la persona en el centro de atención. El rediseño de los procesos, la formación de los equipos y el control de la gestión sanitaria son actividades sistemáticas que requieren un tiempo y un compromiso constantes de todas la organizaciones de los sistemas sanitarios.
Ejemplos concretos de estrategias comunitarias son la Red de Municipios y Comunidades Saludables en España, que promueve el desarrollo local participativo con enfoque de activos en salud y gobernanza horizontal23, y el programa Healthy Cities de la OMS, que articula políticas intersectoriales de ámbito local con fuerte involucramiento comunitario24. En América Latina destacan iniciativas como las Redes Integradas de Servicios de Salud con enfoque comunitario en Uruguay25 y el modelo de Promotores de Salud en México26, ambos orientados a fortalecer el vínculo entre sistema sanitario y tejido social, mediante estrategias culturalmente adaptadas y sostenibles.
Cómo implementar una estrategia de saludUna estrategia de salud, como se ha ido indicando, busca mejorar la salud y el bienestar de la ciudadanía en los aspectos que esa estrategia plantee. Se organiza en objetivos medibles, mediante acciones coordinadas entre los niveles y sectores implicados, establece la hoja de ruta común para todo el Estado, coordina las acciones de los diferentes servicios de salud e incluye indicadores de evaluación y seguimiento27.
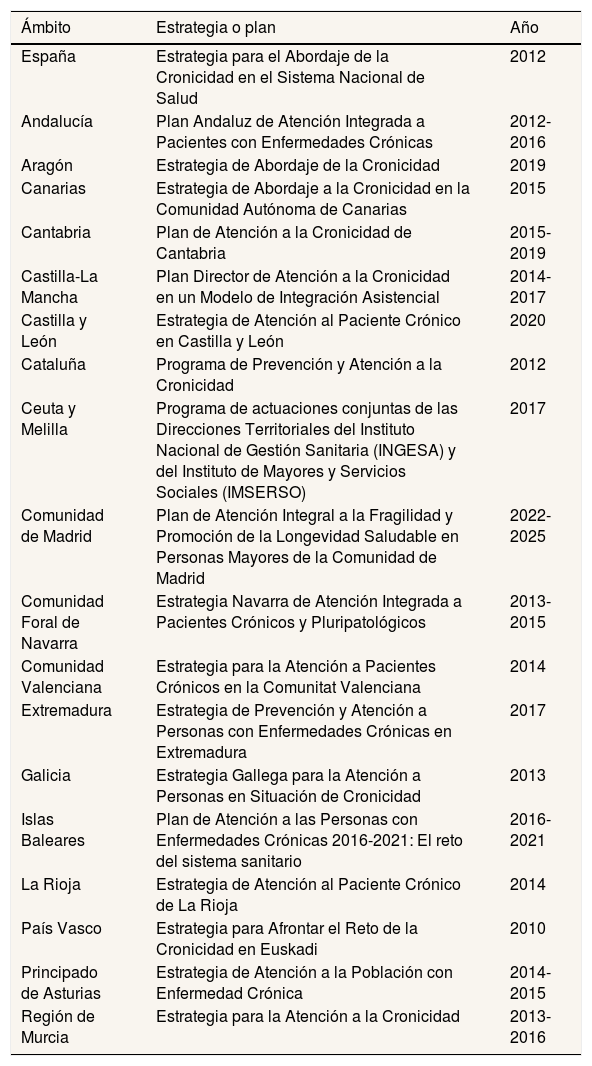
Centrémonos en un ejemplo: la Estrategia para el Abordaje de la Cronicidad en el SNS del año 2012. Algunos servicios de salud de las comunidades autónomas ya contaban con estrategias o planes relativos a la cronicidad antes de esta estrategia. A partir de su publicación, todos los servicios de salud desarrollaron sus planes y estrategias teniendo en cuenta factores sociales, demográficos, económicos y geográficos de sus territorios, rediseñando los procesos de atención y la organización de los recursos con la finalidad de mejorar la integración y la continuidad de los cuidados28 (Tabla 2).
Planes y estrategias de atención a la cronicidad del SNS, 2007-2023
| Ámbito | Estrategia o plan | Año |
|---|---|---|
| España | Estrategia para el Abordaje de la Cronicidad en el Sistema Nacional de Salud | 2012 |
| Andalucía | Plan Andaluz de Atención Integrada a Pacientes con Enfermedades Crónicas | 2012-2016 |
| Aragón | Estrategia de Abordaje de la Cronicidad | 2019 |
| Canarias | Estrategia de Abordaje a la Cronicidad en la Comunidad Autónoma de Canarias | 2015 |
| Cantabria | Plan de Atención a la Cronicidad de Cantabria | 2015-2019 |
| Castilla-La Mancha | Plan Director de Atención a la Cronicidad en un Modelo de Integración Asistencial | 2014-2017 |
| Castilla y León | Estrategia de Atención al Paciente Crónico en Castilla y León | 2020 |
| Cataluña | Programa de Prevención y Atención a la Cronicidad | 2012 |
| Ceuta y Melilla | Programa de actuaciones conjuntas de las Direcciones Territoriales del Instituto Nacional de Gestión Sanitaria (INGESA) y del Instituto de Mayores y Servicios Sociales (IMSERSO) | 2017 |
| Comunidad de Madrid | Plan de Atención Integral a la Fragilidad y Promoción de la Longevidad Saludable en Personas Mayores de la Comunidad de Madrid | 2022-2025 |
| Comunidad Foral de Navarra | Estrategia Navarra de Atención Integrada a Pacientes Crónicos y Pluripatológicos | 2013-2015 |
| Comunidad Valenciana | Estrategia para la Atención a Pacientes Crónicos en la Comunitat Valenciana | 2014 |
| Extremadura | Estrategia de Prevención y Atención a Personas con Enfermedades Crónicas en Extremadura | 2017 |
| Galicia | Estrategia Gallega para la Atención a Personas en Situación de Cronicidad | 2013 |
| Islas Baleares | Plan de Atención a las Personas con Enfermedades Crónicas 2016-2021: El reto del sistema sanitario | 2016-2021 |
| La Rioja | Estrategia de Atención al Paciente Crónico de La Rioja | 2014 |
| País Vasco | Estrategia para Afrontar el Reto de la Cronicidad en Euskadi | 2010 |
| Principado de Asturias | Estrategia de Atención a la Población con Enfermedad Crónica | 2014-2015 |
| Región de Murcia | Estrategia para la Atención a la Cronicidad | 2013-2016 |
Fuente: Observatorio de Prácticas Innovadoras en el manejo de Enfermedades Crónicas Complejas de la Escuela Andaluza de Salud Pública11.
Todos estos planes y estrategias tienen como objetivo estructurar las áreas de actuación en la atención a las personas con enfermedades crónicas, analizar las actuaciones y procurar mejoras. Tienen áreas clave de actuación, que son básicamente la organización del sistema sanitario (liderazgo, visión, recursos, incentivos, mejora continua), el diseño de la provisión de servicios (roles profesionales, organización del trabajo, mecanismos de continuidad de la atención, seguimiento de las personas), la toma de decisiones (diseño de protocolos, guías y rutas de atención, formación continuada), los sistemas de información (utilización de la historia clínica digital compartida, herramientas de apoyo al diagnóstico y al seguimiento, estratificación de personas), la comunidad, los recursos y las políticas sociosanitarias (programas comunitarios, recursos de los territorios, alianzas con agentes de la comunidad, atención sociosanitaria), y la participación de la persona (herramientas de autocuidado, toma de decisiones compartidas, educación terapéutica)29.
En 2021 se realizó una evaluación de la implementación de la estrategia para determinar el cumplimiento de objetivos y establecer líneas que debían ponerse en marcha o reformar las ya existentes. Se demostró la variabilidad en la implementación, en la priorización de los objetivos y en los recursos empleados.
Valoraremos, en primer lugar, los logros de la estrategia: mejoraron aspectos de salud con una perspectiva integral relacionados con la promoción de la salud y la prevención de enfermedades, con la atención a la cronicidad, especialmente en lo relativo a la continuidad de la atención y la creación de los planes de atención integrada por patologías crónicas; se crearon perfiles profesionales y modelos de atención específicos; se pusieron en marcha programas formativos y de sensibilización social en torno a las enfermedades crónicas; hubo participación intersectorial, y se mejoró la participación ciudadana al colaborar en la elaboración de la estrategia.
Sin embargo, se produjo un enlentecimiento del desarrollo de planes y estrategias condicionado por los cambios de gobernanza institucional, que influye en exceso en la estabilidad y la cohesión, e impidió un marco regulatorio estable. Esta situación fue sobre todo patente durante la pandemia de COVID-19, al limitar el acceso de las personas con enfermedades crónicas a la atención que precisan e incrementando considerablemente su vulnerabilidad28.
Una estrategia, para que tenga sentido, debe tener continuidad en todos los servicios de salud de las comunidades autónomas. El desarrollo de las estrategias en las comunidades autónomas es desigual, con gran variabilidad en su implementación y actualización. La falta de estandarización en los indicadores dificulta la evaluación del impacto. Algunos aspectos cualitativos importantes, como son la coordinación, la continuidad de la atención y la atención centrada en la persona, no se pueden valorar suficientemente. Los recursos destinados a la estrategia se demostraron insuficientes para llevar a cabo los cambios estructurales necesarios. También fue y es condicionante la fragmentación entre la atención primaria, la atención hospitalaria y la atención social. Por otra parte, los modelos de gestión actuales dificultan una coordinación efectiva; las gerencias integradas no están demostrando ventajas en uno de los aspectos que debería ser diferenciador, como es la mejora de la coordinación entre niveles. La verdadera integración debe implicar una coordinación basada en la igualdad como valor fundamental, también en cuanto a estructuras de gestión.
La continuidad de la atención representa un aspecto central en las estrategias y los planes de acción, indispensable para asegurar una atención integrada, centrada en la ciudadanía y de calidad, que garantice un seguimiento adecuado de las personas, en especial de aquellas con enfermedades crónicas.
- •
El fin último de la estrategia debería ser lograr la equidad en las políticas sanitarias, y en el caso concreto de la cronicidad sería conseguir:
- •
Tener un marco común de actuación: definir un marco común de abordaje a la persona con enfermedad crónica compleja que sea adoptado por todas las comunidades autónomas.
- •
Coordinación y colaboración: fomentar la colaboración entre las comunidades autónomas, asegurando que las políticas y las estrategias sean coherentes y equitativas28.
- •
Evaluación y rendición de cuentas: implementar sistemas de evaluación y rendición de cuentas para monitorear y garantizar la equidad en la implementación de políticas.
Prácticamente han transcurrido 20 años desde que las primeras estrategias fueron a probadas por el CISNS, y muchas de ellas se han actualizado. Sin embargo, los desafíos de los sistemas continúan, como la complejidad de la coordinación sociosanitaria, las limitaciones de los recursos financieros y humanos, la falta de gobernanza en algunas estrategias y la incertidumbre de posibles crisis sanitarias en el futuro. Ante esta situación, las estrategias de salud pueden ser una herramienta útil para que los responsables de las políticas sanitarias puedan garantizar que el SNS español esté a la altura de una sociedad moderna, donde nadie se quede atrás en el acceso a una atención sanitaria segura y de calidad.
El éxito de las estrategias requiere un enfoque integral y adaptativo, que combine acciones de gestión del cambio, comunicación organizativa, despliegues en diferentes entornos, seguimiento, monitorización, reevaluación constante y compromiso por todos los actores implicados. Las estrategias en salud deben formularse como instrumentos integrales de política pública con sentido ético, técnico y político. Su diseño exige claridad conceptual, participación efectiva, mecanismos de evaluación y enfoque en determinantes sociales y morales.
La experiencia internacional no debe replicarse mecánicamente, sino servir como referente para construir estrategias adaptadas a cada realidad, con capacidad transformadora y orientación a resultados. Incorporar criterios de justicia moral en la priorización estratégica y en la evaluación de impactos es clave para avanzar hacia una salud pública más justa y democrática.
Editor responsable del artículoAlberto Lana.
Contribuciones de autoríaTodas las personas firmantes han participado en la elaboración del artículo. La redacción ha sido realizada por todas ellas, realizando una revisión crítica con importantes contribuciones intelectuales. La versión final ha sido discutida y aprobada por consenso.
FinanciaciónNinguna.
Conflicto de interesesNinguno.