El objetivo de este artículo es identificar los efectos de la Gran Recesión sobre la salud mental de las personas residentes en España. Tras exponer un marco conceptual sobre los mecanismos por los que las crisis económicas afectan a la salud mental, se describen los principales resultados de 45 trabajos identificados en nuestra búsqueda. Los estudios apuntan a un empeoramiento de la salud mental en España en los años de crisis económica, en especial en los varones. Las condiciones laborales (desempleo, bajos salarios, inestabilidad, precariedad) emergen como uno de los cauces principales a través de los que se pone en riesgo o deteriora la salud mental. Dicho deterioro se produce con intensidad en colectivos particularmente vulnerables, como población inmigrante y familias con cargas económicas. En el caso de los suicidios, no se observan resultados concluyentes. En materia de utilización de servicios sanitarios parece identificarse un aumento en el consumo de ciertos fármacos, si bien las conclusiones de todos los trabajos no son coincidentes. En el caso de las desigualdades sociales en salud mental, estas no parecen haber remitido. Se concluye que es necesario mejorar nuestros sistemas de información para comprender mejor los efectos sobre la salud de las crisis económicas. En materia de políticas públicas, junto con el refuerzo de los servicios sanitarios dirigidos a atender problemas de salud mental, se debería impulsar una red de garantía de rentas para las personas en situación de vulnerabilidad y el desarrollo de políticas dirigidas al medio laboral.
The objective of this article is to identify the effects of the Great Recession on the mental health of people residing in Spain. After presenting a conceptual framework on the mechanisms through which economic crises affect mental health, we describe the main results of 45 papers identified in our search. Studies indicate a worsening of mental health in Spain in the years of economic crisis, especially in men. Working conditions (unemployment, low wages, instability, precariousness) emerge as one of the main channels through which mental health is put at risk or deteriorates. This deterioration occurs with intensity in particularly vulnerable groups, such as immigrant population and families with economic burdens. In the case of suicides, the results were inconclusive. Regarding the use of health care services, an increase in the consumption of certain drugs seems to be identified, although the conclusions of all the studies are not coincidental. Social inequalities in mental health do not seem to have remitted. We conclude that Spain needs to improve information systems to a better understanding of the health effects of economic crises. In terms of public policies, together with the reinforcement of health services aimed at addressing mental health problems, an income guarantee network for people in vulnerable situations should be promoted, as well as the development of policies aimed at the labour market.
- •
La crisis económica llamada Gran Recesión se asocia a un empeoramiento de la salud mental de la población residente en España, especialmente en los varones.
- •
Existe una relación positiva entre desempleo, bajos salarios, trabajos temporales y problemas económicos, y el riesgo de padecer mala salud mental.
- •
En el caso de la relación entre la crisis y los suicidios, los resultados no son concluyentes.
- •
Son necesarios mejores sistemas de información para conocer el verdadero impacto de la Gran Recesión sobre la salud y para desarrollar un sistema de vigilancia sobre la salud poblacional.
- •
Aún es pronto para conocer todos los efectos y el alcance real que la Gran Recesión ha podido tener sobre la salud mental de la población, lo cual aconseja prudencia y no postergar el desarrollo de políticas compensadoras, en especial al encontrarnos a las puertas de otro gran shock económico y social.
La Gran Recesión (primera gran crisis económica del milenio) ha afectado de manera muy intensa a la sociedad española, generando un enorme sufrimiento, empobreciendo a muchas familias y sumiéndolas en la inseguridad. Pese a que en términos macroeconómicos la crisis terminó en 2014, sus cicatrices son todavía evidentes. Además, la recuperación económica no ha sido simétrica, pues ha afectado de manera desigual a distintos grupos de la población. De hecho, aún no se han restaurado los niveles iniciales de muchos indicadores sociales, por lo que sus efectos podrían prolongarse durante años1.
En general, la literatura constata un empeoramiento de la salud mental de la población residente en España a lo largo de la reciente crisis económica. Pese a que no se puede afirmar con rotundidad que, hasta el momento, la Gran Recesión haya tenido un impacto negativo global sobre la mortalidad general, la prevalencia de enfermedades crónicas o la salud autopercibida, los principales indicadores de salud mental sí se han visto negativamente afectados1.
En este artículo se describe un marco conceptual que ayuda a identificar los mecanismos por los que las crisis económicas afectan a la salud mental, y se resumen los resultados más relevantes de la literatura científica publicada para el caso de España que relaciona ambos fenómenos, señalando algunas de las principales dificultades metodológicas de los trabajos realizados hasta el momento. Del panorama que aflora en la revisión se extraen varias conclusiones y se apuntan recomendaciones para mitigar los efectos más negativos de las crisis (pasadas y futuras) en la salud mental de la población.
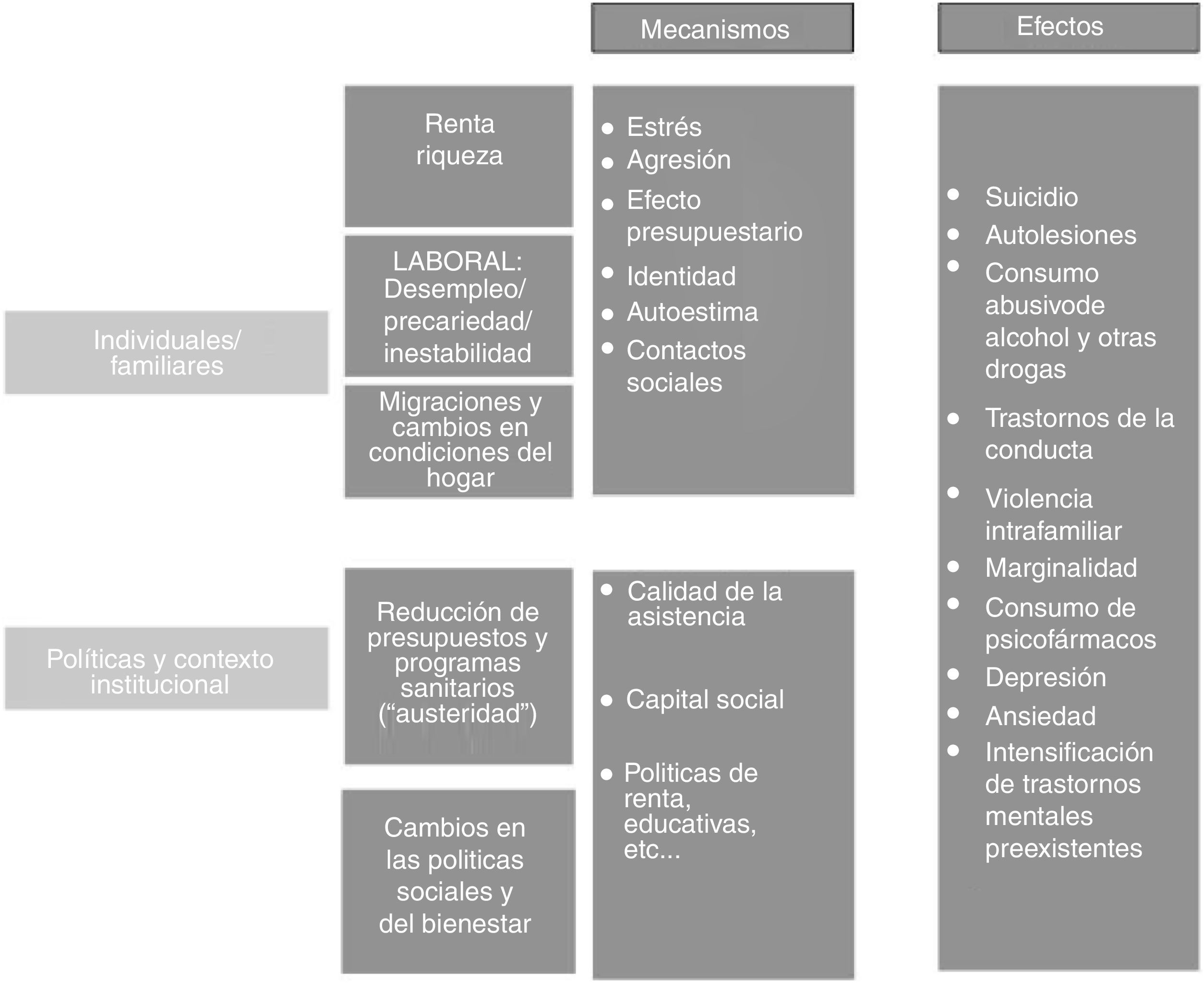
Crisis económica y salud mental. Marco conceptualEl modelo conceptual más frecuente en la literatura sobre los mecanismos por los que las crisis económicas afectan a la salud mental tiene como eje el mercado laboral y las consecuencias derivadas del desempleo y la carencia de rentas2,3, incluyendo el efecto de la presión económica sobre el estrés familiar4. Las consecuencias finales sobre la salud mental de las personas se ven condicionadas por circunstancias personales y familiares, así como por las respuestas políticas y sociales que se dan ante los cambios macroeconómicos adversos5.
Un marco teórico más completo sobre la relación entre crisis y salud mental se muestra en la figura 1. Siguiendo la revisión de Catalano et al.6, el primer mecanismo individual o familiar es el estrés, que tiende a aumentar con la reducción de los ingresos (renta) y los activos (riqueza), el riesgo de desempleo y de precariedad laboral, las migraciones y los cambios forzados de vivienda (por ejemplo, desalojos por impago de hipotecas). Además, una situación laboral adversa y los problemas financieros aumentan el riesgo de sufrir otros estresores que intuitivamente no se suelen asociar a la economía, como son los conflictos de pareja7. La propia anticipación de los posibles problemas futuros (miedo a perder el trabajo, a no encontrar otro, o a no poder hacer frente a los gastos del hogar), junto con el desvanecimiento de la esperanza, son asimismo una fuente de estrés. No obstante, también hay argumentos para esperar un comportamiento procíclico de este mecanismo, como el hecho de que la primera fuente de estrés proviene del trabajo y, si la persona estuviera en paro, el estrés debería mitigarse (¡siempre que la renta familiar se mantuviera!)8.
Un segundo mecanismo es el de la frustración-agresión. La frustración por no recibir una recompensa merecida, sobre todo si se asocia a una percepción de trato injusto, puede llevar a agresiones, comportamientos antisociales, violencia intrafamiliar y consumo de alcohol y otras drogas9. De nuevo, este mecanismo puede funcionar a la inversa, resultando en un comportamiento procíclico. En efecto, el miedo a perder el trabajo hace que las personas trabajadoras hagan todo lo que está en su mano por conservarlo, lo que se manifiesta en un «efecto inhibición», moderando su consumo de sustancias y evitando cualquier tipo de conducta antisocial.
El tercer mecanismo, que realmente es un agregado de varios diferentes, recibe el nombre de «efecto presupuestario». Tiene que ver con la gestión que hacemos de los recursos escasos (tiempo, dinero, energía), cuyo coste de oportunidad varía con las condiciones del entorno y, por tanto, cambia durante las crisis económicas. Por ejemplo, el coste de oportunidad del tiempo disminuye considerablemente para las personas desempleadas, pero aumenta para quienes han de asumir tareas de cuidado10, como los abuelos y las abuelas con los/las nietos/as que abandonan la guardería por falta de recursos, o las personas cuidadoras que han de dedicar tiempo adicional porque la familia no se puede permitir económicamente contratar ayuda domiciliaria. Estas situaciones pueden desencadenar o agravar problemas de ansiedad y otros trastornos mentales.
Al margen de los mecanismos descritos, debe recordarse que la pérdida del empleo se asocia a distintos problemas de salud mental a través de otras vías. En particular, perder el trabajo supone para muchas personas un golpe para la autoestima y puede llegar a comprometer su sentido de identidad. El trabajo, además, es una fuente de contactos sociales que, al desaparecer, puede contribuir al aislamiento social.
Por otra parte, las crisis económicas generan impactos por la vía de los cambios inducidos en el sistema sanitario. Los recortes sanitarios pueden repercutir en el uso de los servicios de salud mental, la calidad de la prevención y en los tratamientos, ya que las condiciones de acceso pueden variar (menor presupuesto, menos profesionales disponibles)11,12. Además, el adelgazamiento de los programas públicos puede hacer que algunas personas se sientan desprotegidas por el sistema, lo que a su vez puede agravar estados depresivos o ansiosos en personas vulnerables. Esto puede desembocar en un empeoramiento del bienestar psicológico, provocando el uso abusivo de drogas y actos violentos.
Por último, la pérdida de capital social y la exacerbación de las desigualdades asociadas a la crisis pueden ser, por sí mismas, desencadenantes de malestar psicológico y sentido de la injusticia social, multiplicando las manifestaciones de marginalidad y violencia.
En todo caso, conviene recordar que no hay una ley universal sobre los efectos que las crisis económicas pueden llegar a tener en la salud mental de las poblaciones. Partiendo del hecho de que no hay una única definición de «crisis» unánimemente aceptada, la intensidad, la duración y la velocidad de la caída de la economía, así como el contexto institucional, cultural, sanitario y social, incluyendo las redes de seguridad previas y las respuestas públicas y sociales a las crisis, condicionan la adaptación de la sociedad y de los grupos que la conforman, amortiguando o amplificando los efectos negativos sobre la salud mental y el bienestar de las personas1.
¿Qué sabemos de los efectos de la reciente crisis en la salud mental de la población residente en España?Para responder a esta pregunta se ha realizado una revisión no sistemática de la literatura publicada en revistas científicas sobre las consecuencias de la llamada Gran Recesión en la salud mental de la población residente en España. Continuamos el trabajo de dos publicaciones recientes1,14, actualizadas en el momento de realizar este trabajo. La selección de artículos se centró en aquellos publicados entre 2008 y septiembre de 2019 en revistas con revisión por pares, en inglés o español, así como en dos revisiones sistemáticas15,16. En el Apéndice on-linese detallan los estudios revisados.
Se emplearon como palabras clave en la búsqueda “austerity” o “crisis” o “cut” y “health” y “Spain o Spanish”, en el título o en el resumen de los trabajos. Las bases de datos de búsqueda fueron PubMed, Google Scholar y Econlit. También se buscó literatura gris en las páginas web del Observatorio del Sistema de Salud de Cataluña y de la Escuela Andaluza de Salud Pública referidas a crisis y salud. En la selección inicial se extrajeron revisiones y estudios originales para España o que incluyeran a España. Se descartaron los editoriales y los artículos de opinión, así como los no referidos específicamente a la crisis económica, las políticas de austeridad o los recortes en sanidad. La selección la realizaron dos autoras de manera independiente, y se discutieron los casos no concordantes. Posteriormente se identificaron aquellos trabajos en los que se analizaba la dimensión de salud mental.
A partir de los estudios revisados se puede constatar que el impacto de la crisis sobre la salud mental ha sido abordado desde distintas perspectivas y está bien documentado17. En general, los resultados apuntan a que la crisis económica está asociada con un aumento en la prevalencia de los trastornos mentales y con un incremento en el riesgo de padecerlos.
Varios trabajos han encontrado una asociación positiva y significativa entre el desempleo y los problemas de salud mental, más intensa cuando el desempleo es de larga duraciónA1,A2, y también más acentuada en el momento álgido de la crisis. Por ejemplo, Urbanos-Garrido y López-ValcárcelA1 señalan que el desempleo de larga duración incrementó la probabilidad de presentar riesgo de salud mental un 10,4% antes de la crisis y un 16% para el periodo 2011-2012. Por su parte, Tamayo et al.A3 identifican un crecimiento de la prevalencia del riesgo de pobre salud mental en la Comunidad Valenciana entre 2005 y 2010, que también estaría asociado con el desempleo y con las bajas rentas familiares.
En términos generales, la salud mental de los varones parece haberse visto más afectada que la de las mujeres. BasterraA4, empleando datos de las Encuestas Nacionales de Salud, estima unas odds ratios (OR) de alto riesgo de morbilidad psiquiátrica para el año 2012 (tomando como referencia el año 2006) de 1,15 y 1,23 para los varones de 16-44 y 45-64 años de edad, respectivamente. En cambio, estima una OR por debajo de 1 para los varones de 65 y más años y para las mujeres. En su trabajo, Gili et al.A5 concluyen que el incremento de los trastornos mentales producido durante la crisis se tradujo en un aumento del 19,4% en depresión grave, el 8,4% en ansiedad y el 4,6% en abuso de alcohol entre la población que utilizó los servicios de atención primaria, en especial entre las personas sin empleo o con problemas para pagar su vivienda y entre sus familiares. Asimismo, Bartoll et al.A6 atribuyen al estatus laboral el aumento del 15% en la prevalencia de mala salud mental entre los varones y durante la crisis económica, si bien observan un descenso del 8% en las mujeres. Otros trabajos de ámbito regional identifican patrones similares. Por ejemplo, Bacigalupe et al.A7 apuntan a un claro deterioro de la salud mental desde el año 2008 en el País Vasco, especialmente en los varones. Para estos, el deterioro afectó a todas las categorías laborales analizadas (exceptos los jubilados), mientras que entre las mujeres solo afectó a las desempleadas. Las diferencias en salud mental por clase social también se incrementaron solo en los varones.
El empeoramiento de las condiciones laborales (en especial la inestabilidad) igualmente se asocian a un peor estado de salud mental, incluso en aquellas personas que mantienen su empleo, y es muy relevante entre los varones la inseguridad asociada a perder el trabajoA8. Por su parte, Bartoll et al.A9 estiman que el estrés se incrementa en las personas con contrato temporal: un 5,9% en las personas trabajadoras mayores y un 5,5% en los graduados universitarios varones, en comparación con las personas con contrato indefinido.
Es importante señalar que el impacto de dicha (in)estabilidad es diferente según el género y la situación familiarA10,A11. Por ejemplo, Cortés et al.A11 señalan que las mujeres separadas/divorciadas y las solteras en situación de desempleo tienen una mayor probabilidad de tener problemas mentales (OR=9,58 y OR=8,57, respectivamente) que las mujeres con el mismo estado civil y con trabajo, mientras que para las mujeres casadas o en pareja el desempleo no mostró efecto alguno sobre su salud mental.
Otro foco de potencial riesgo para la salud mental son los problemas relacionados con la vivienda y los problemas financieros de las familias. El trabajo de Vásquez-Vera et al.A12 muestra que la prevalencia de los problemas de salud mental entre los integrantes de la Plataforma de Afectados por la Hipoteca en 2014 fue del 90,6% en las mujeres y del 84,4% en los varones, en claro contraste con los porcentajes correspondientes a la población general. Córdoba Doña et al.A13, con datos de Andalucía, también identifican una asociación significativa entre dificultades para llegar a fin de mes y mala salud mental. Asimismo, un trabajo realizado en la ciudad de Madrid encuentra que aquellas personas que perciben haber sido objeto de un abuso o fraude financiero (condiciones abusivas de hipotecas, suscripción de las tristemente famosas acciones preferentes, etc.) padecen en mayor proporción (OR=1,62) una mala salud mental en comparación con las personas que declaran no haber padecido estas situacionesA14.
Como ejemplo de lo complicado que puede resultar identificar relaciones de causalidad, más allá de constatar asociación estadística, Navarro-Mateu et al.A15 observan en su trabajo un aumento en la prevalencia de problemas mentales en población residente en Murcia asociada a estresores relacionados con la crisis. Sin embargo, ninguna de las tres preguntas directas sobre haber padecido situaciones de desempleo, haber sido despedido o haber tenido problemas económico-financieros demuestra una relación significativa con los problemas mentales estudiados.
Otros trabajos han analizado el papel de los factores contextuales en la evolución de la salud mental durante la recesión, y señalan al gasto sanitario per cápita y al porcentaje de empleo temporal como las principales variables macroeconómicas asociadas a su empeoramientoA16.
El deterioro de la salud mental durante la crisis también se ha comprobado en colectivos particularmente vulnerables, como las personas inmigrantesA17,A18. En concreto, los inmigrantes varones desempleados tienen más probabilidad de tener una peor salud mental durante los años de crisis (2011) frente a los años anteriores (2008) (OR=8,34), al igual que los inmigrantes con ingresos bajos (OR=5,15) y los inmigrantes con una alta carga familiar (OR=4,01)A17. Asimismo, Gotsens et al.A19 señalan que las personas inmigrantes que llegaron a España antes del año 2006, habían empeorado su estado de salud en el año 2012, siendo la dimensión mental una de las afectadas.
En la población infantil no se ha identificado un impacto significativo de la crisis en su salud mentalA20-A22. No obstante, se ha constatado que el riesgo de que un/una niño/a padezca un trastorno mental se incrementa con los problemas mentales de la madreA22, de manera que la crisis podría tener efectos en la salud de los/las niños/as (aún no visibles) a través del impacto que causa en sus progenitoresA23. Hay que tener en cuenta, además, que la violencia doméstica hacia las mujeres también podría haber empeorado, según un estudio cualitativo realizado con médicos de familiaA24.
Por su parte, el análisis de la relación entre crisis y suicidios (en sus variantes de ideación, intento y consumación), una de las que más esfuerzos y controversias ha concitado, no permite arrojar resultados concluyentes. Uno de los primeros trabajos realizados al respectoA25 estimó que en España, contemplando el periodo 2005-2010, la crisis económica fue la causante de un aumento del 8% en la tasa de suicidios. No obstante, sus resultados fueron objeto de una intensa crítica por la identificación de una relación causa-efecto no demostrada, poniendo en cuestión sus principales conclusionesA26. Trabajos posteriores encuentran una correlación muy débil entre las tasas de suicidio y los indicadores macroeconómicos de España en el periodo 2000-2011A27. Para este mismo periodo, Saurina et al.A28 concluyen que, en Cataluña, el incremento en la tasa de suicidios no resultó estadísticamente significativo en conjunto, aunque sí para algunos grupos concretos de población, como las mujeres en edad laboral residentes en municipios de 10.000 o más habitantes. Asimismo, empleando datos del País Vasco y de Cataluña, Borrell et al.A29 señalan que las tendencias en las desigualdades en la mortalidad por suicidio según el nivel educativo se mantuvieron estables entre los varones durante la recesión económica. La relación entre desempleo y suicidio también resulta controvertida: pese a que algunos estudios no encuentran una asociación significativa entre ambas variablesA28, otros sí la observanA30,A31.
Respecto a la ideación y los intentos de suicidio, el panorama es similar: si bien algunos estudios concluyen que su prevalencia no cambió significativamente durante la crisisA32, otros hallan un crecimiento de los intentos de suicidio durante los años de crisis en Andalucía, en particular entre los varones de 35 a 54 añosA33. En todo caso, es preciso considerar que, teniendo en cuenta el periodo de análisis que abordan los estudios revisados, la falta de evidencia sistemática que relacione la crisis con el aumento de los suicidios no debe interpretarse como una ausencia de relación entre ambos fenómenos. Tal como señalan Roca et al.A34, el suicidio suele ser una consecuencia diferida en el tiempo de un trastorno mental subyacente, más que la respuesta inmediata a hechos estresantes o traumáticos.
En cuanto a la utilización de los servicios sanitarios, un estudio cualitativo realizado por Amnistía InternacionalA35 que incluyó entrevistas con actores clave, como profesionales y pacientes, concluye que los recortes producidos en los años más duros de la crisis tuvieron como resultado una demora mayor en el acceso a los servicios de salud mental, citas más espaciadas y, en algunos casos, largos periodos sin atender síntomas o problemas, lo que se tradujo en un agravamiento de la ansiedad de los/las pacientes, desajustes de la medicación y un mayor sesgo hacia el tratamiento farmacológico como consecuencia del menor tiempo disponible del personal médico en la consulta. Otros trabajos revisados encuentran resultados dispares. Por ejemplo, Medel-Herrero y Gómez-BeneytoA36, empleando la Encuesta Nacional de Morbilidad Hospitalaria, señalan que las tasas de hospitalización psiquiátrica se incrementaron después del inicio de la crisis económica en los/las pacientes de 15 a 34 años, si bien no encuentran el mismo efecto para personas de mayor edad. En cambio, Iglesias et al.A37, utilizando datos del Registro Acumulativo de Casos Psiquiátricos de Asturias, asocian el incremento en la tasa de desempleo con una disminución de la demanda incidente y prevalente en servicios de salud mental. Por lo que respecta a la prestación farmacéutica, algunos estudios encuentran que el consumo de medicamentos psicotrópicos y antidepresivos aumentó durante la crisis respecto a los años previosA38,A39, siendo este efecto mayor en la población desempleadaA39. Por el contrario, otros trabajosA40A40, aunque identifican fuertes incrementos anuales en el consumo de benzodiacepinas y de ansiolíticos, señalan que los cambios en las tendencias identificados entre los años 2006 y 2015 no coinciden con la crisis financiera. Por su parte, los estudios realizados con la Encuesta Nacional de Salud tampoco son concluyentes. Arroyo Borrell et al.A41, después de ajustar por covariables relevantes, constatan que la probabilidad de tomar medicamentos antidepresivos parece no haber aumentado durante la crisis. Sin embargo, empleando las mismas bases de datos, Pérez-Romero et al.A42 apuntan a un incremento en el consumo de medicamentos ansiolíticos y de somníferos.
Por último, en materia de desigualdades sociales en la prevalencia de trastornos mentales o en el riesgo de padecer mala salud mental, la evidencia también resulta dispar. Mientras algunos trabajos no aprecian variaciones destacablesA43,A44, otros sí constatan aumentos apreciablesA6,A7,A13. En todo caso, lo que resulta claro es que las desigualdades que ya existían antes de la crisis no se han disipadoA45.
En suma, el panorama general apunta a que la crisis ha tenido un efecto importante sobre la salud mental de las personas residentes en España, aunque existan discrepancias acerca de su impacto en el uso de los servicios sanitarios asociados o en la magnitud de las desigualdades sociales. Dicho lo anterior, conviene señalar que los trabajos realizados hasta el momento no están exentos de limitaciones metodológicas. Los sesgos más frecuentes están relacionados con el uso de datos de corte transversal con grupos de control y de intervención no comparables, la utilización de series temporales sin control sobre variables de confusión no observadas (tendencia, estacionalidad, correlación ecológica, etc.), la definición de crisis de forma exógena o el escaso seguimiento temporal y la incapacidad para medir los efectos a medio y largo plazo, que aún no se han manifestado. En este sentido, dos revisiones realizadas sobre aspectos de calidad metodológica de los trabajos que abordan la relación entre crisis económica y salud encuentran un alto grado de sesgo en los trabajos analizados15,16. En el caso concreto del estudio que analiza trabajos sobre España16, los autores indican que un 74% de los artículos sobre problemas de salud mental en España tienen un alto riesgo de sesgo metodológico.
Conclusiones y recomendacionesLa revisión efectuada constata el gran esfuerzo realizado por parte de la comunidad científica por analizar los efectos de la primera crisis económica del milenio sobre la salud mental en España. Cabe destacar la prudencia de la mayoría de los trabajos revisados al señalar que, pese a que muchos de sus resultados muestran asociaciones entre crisis económica y salud mental, no debe inferirse directamente por ello la existencia de causalidad entre ambos fenómenos, dadas las limitaciones de los datos disponibles. Por este motivo, resulta necesario señalar que la creación de bases de datos longitudinales y la integración de bases administrativas con encuestas de salud favorecería enormemente el alcance de los trabajos realizados. Además, la mejora de las fuentes de información permitiría diseñar un sistema de vigilancia poblacional eficaz para valorar el estado de salud de la población, en general, y para detectar efectos nocivos de las crisis económicas, en particular.
Considerados los trabajos revisados en su conjunto, nuestra principal conclusión es que la reciente crisis económica parece haber afectado de manera negativa a la salud mental de las personas residentes en España (en particular de los varones), centrándose especialmente en aquellas personas en situación de desempleo o con empleos precarios, y en aquellas con problemas financieros. Esto sugiere que el canal de causalidad se produce entre el mercado laboral (desempleo/precarización/caída de rentas familiares) y la salud mental, y que, por tanto, son las políticas sociales, en conjunción con las sanitarias, las que potencialmente tienen más capacidad para mitigar y revertir los efectos negativos identificados. En lo que se refiere a la relación entre crisis económica y suicidios, en cambio, la literatura existente hasta el momento no muestra resultados concluyentes.
Por otra parte, debe considerarse el hecho de que, hasta la fecha, solo hemos observado efectos de corto plazo. Sin embargo, la crisis ha dejado heridas profundas en forma de elevadas tasas de desempleo y precariedad, peores indicadores de pobreza y riesgo de exclusión social (que ya eran preocupantes antes de la crisis), y también una mayor desigualdad social1. Así, existe el riesgo de que los efectos de la crisis en la salud mental se prolonguen (o incluso sean permanentes) en aquellos grupos de población más vulnerables.
Para paliar estos efectos, o evitar los que puedan derivarse de futuras crisis, suscribimos las recomendaciones que ya se hacían en el Informe SESPAS 201418, y que incluyen incrementar los servicios comunitarios de salud mental, las políticas activas de empleo, los programas de ayuda familiar para familias numerosas y de apoyo a personas con dificultades económicas básicas, las intervenciones para reducir el consumo de alcohol (por ejemplo, en forma de subida de impuestos), el fortalecimiento del capital social y una política adecuada de información sobre los suicidios. También debería otorgarse mayor prioridad al mantenimiento de una red última de garantía de rentas para todas las personas en situación de vulnerabilidad (jóvenes, mayores, personas desempleadas). Asimismo, puesto que el ámbito laboral se ha revelado como un marco donde pueden estar aumentando o cronificándose los riesgos para la salud mental, el desarrollo de políticas de salud laboral debería impulsarse con mayor firmeza. También debe considerarse que las personas desempleadas (en especial las que están en situación de desempleo de larga duración) constituyen un grupo de población especialmente vulnerable, por lo que es necesario diseñar políticas específicas dirigidas a este colectivo. Por último, dentro del ámbito sanitario deberían reforzarse los servicios de atención primaria y los específicos de salud mental, con los equipos de profesionales necesarios para ello, orientándolos de manera particular a las personas más vulnerables.
El desarrollo de las medidas sugeridas es necesario tanto para paliar los efectos negativos ya identificados como para reducir otros posibles riesgos surgidos de la última Gran Recesión. Desafortunadamente, también lo será para mitigar el impacto que tendrá la crisis derivada de la pandemia de COVID-19. A nuestro juicio, es importante que las estrategias y las políticas de actuación que se identifican como útiles se vayan gestando antes de que surjan las crisis, precisamente para evitar que estas desplieguen al máximo sus potenciales efectos nocivos. Pese a que en el escenario actual no hayamos podido anticiparnos, convendría que las recomendaciones aquí expuestas se incorporasen en la medida de lo posible a la agenda de reformas que necesariamente habrá que aplicar en la etapa post-COVID-19.
Contribuciones de autoríaTodas las personas firmantes han contribuido directamente en la elaboración del artículo, dan su conformidad para que su nombre figure en la autoría y se declaran responsables del contenido del trabajo. J. Oliva diseñó la estructura y el contenido del trabajo. B. González López-Varcárcel y P. Barber Pérez diseñaron la revisión de la literatura sobre el tema de interés. Todas las personas autoras participaron en la revisión de los trabajos seleccionados. J. Oliva escribió un primer borrador del artículo y las demás autoras lo revisaron, ampliaron y completaron. En las sucesivas rondas, todas las personas autoras contribuyeron al trabajo con comentarios y aportaciones. En la revisión del manuscrito, tras los comentarios recibidos de las personas editoras y revisoras, todas las personas firmantes participaron en las respuestas y modificaciones.
FinanciaciónNinguna.
Conflicto de interesesNinguno.