La calidad, la equidad y la sostenibilidad de los sistemas de salud dependen en parte de una adecuada coordinación sanitaria, que plantea desafíos éticos y legales más allá de lo meramente operativo. En sistemas descentralizados como el español, una coordinación deficiente se asocia a fragmentación asistencial, riesgo de iatrogenia, uso ineficiente de los recursos, incremento de los costes y pérdida de confianza ciudadana, poniendo en tensión valores éticos fundamentales como la justicia, la responsabilidad, la transparencia y la beneficencia. Este artículo presenta una revisión narrativa de carácter conceptual y normativo que analiza los aspectos éticos y legales de la coordinación sanitaria en España, diferenciando entre la coordinación interorganizativa del Sistema Nacional de Salud y la coordinación intraorganizativa dentro de las organizaciones sanitarias. El análisis muestra que, aunque el marco jurídico establece instrumentos formales de coordinación, su efectividad depende en gran medida de prácticas de gobernanza ética, liderazgo responsable y deliberación entre actores con intereses y valores diversos. Desde una perspectiva ética, se argumenta que la coordinación sanitaria involucra principios de justicia distributiva, equidad, eficiencia y transparencia, y que las organizaciones sanitarias deben ser reconocidas como agentes morales responsables de las consecuencias de las decisiones. Como resultado, se propone un marco ético para la toma de decisiones y se subraya el papel de los comités de ética del ámbito organizativo como espacios deliberativos, con implicaciones para la gestión sanitaria, la práctica clínica y la formulación de políticas públicas orientadas a reducir inequidades y mejorar la calidad del sistema.
The quality, equity, and sustainability of health systems depend in part on effective health care coordination, which raises ethical and legal challenges that go beyond purely operational concerns. In decentralized systems such as the Spanish one, inadequate coordination is associated with fragmented care, increased risk of iatrogenesis, inefficient use of resources, rising costs, and loss of public trust, placing fundamental ethical values such as justice, responsibility, transparency, and beneficence under strain. This article presents a narrative review of a conceptual and normative nature that examines the ethical and legal aspects of health care coordination in Spain, distinguishing between interorganizational coordination within the National Health System and intraorganizational coordination within health care organizations. The analysis shows that although the legal framework provides formal coordination mechanisms, their effectiveness largely depends on ethical governance practices, responsible leadership, and deliberation among actors with diverse interests and values. From an ethical perspective, the article argues that health care coordination involves principles of distributive justice, equity, efficiency, and transparency, and that health care organizations should be recognized as moral agents responsible for the consequences of their decisions. As a result, an ethical framework for decision-making in health care coordination is proposed, highlighting the role of organizational ethics committees as deliberative spaces, with implications for health care management, clinical practice, and public policy aimed at reducing inequities and improving system quality.
- •
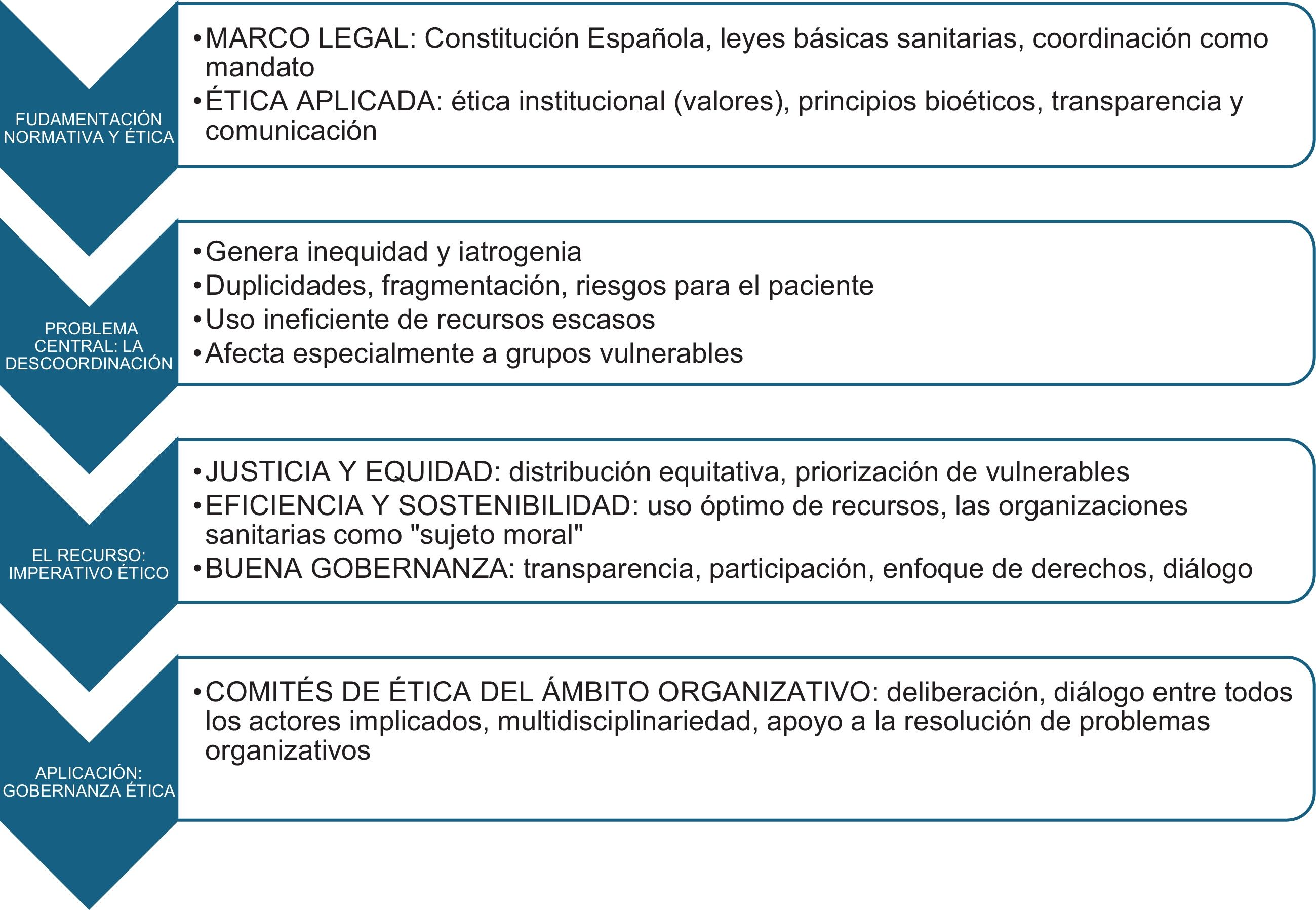
La coordinación sanitaria trasciende lo operativo y tiene una dimensión ética y legal fundamental.
- •
Una coordinación inadecuada genera fragmentación asistencial, incremento de riesgos de iatrogenia, uso ineficiente de recursos y pérdida de confianza en el sistema, afectando principios éticos como la justicia, responsabilidad, transparencia y beneficencia.
- •
España cuenta con un marco legal que establece instrumentos formales de coordinación, pero su efectividad depende de la gobernanza ética, el liderazgo responsable y la deliberación entre actores con intereses y valores diversos, especialmente en un sistema descentralizado.
- •
La coordinación debe abordarse en dos niveles: interorganizativa (entre administraciones y entidades del SNS) e intraorganizativa (dentro de las organizaciones sanitarias).
- •
Ambos niveles están interrelacionados y requieren de una gobernanza transparente, participativa y basada en derechos humanos.
- •
Los principios bioéticos (justicia, no maleficencia, beneficencia y autonomía) son aplicables a la coordinación sanitaria.
- •
En especial, la equidad y la justicia distributiva deben guiar la asignación de recursos, priorizando a los grupos más vulnerables y evitando discriminaciones.
- •
Se propone la creación o fortalecimiento de comités de ética del ámbito organizativo como espacios deliberativos multidisciplinares para resolver conflictos éticos derivados de la gestión sanitaria, promoviendo la transparencia, el diálogo y la rendición de cuentas.
- •
La descoordinación genera inequidad, afectando especialmente a poblaciones vulnerables. Para mitigarlo, se requiere un enfoque integrado que combine marcos legales, ética aplicada, buena gobernanza y participación de todos los actores (gestores, profesionales, pacientes y responsables políticos).
Los sistemas sanitarios son organizaciones, personas y actuaciones cuyo objetivo principal es promover, restaurar o mantener la salud1.
En la gestión y la distribución de recursos sanitarios surgen problemas éticos, que no solo incumben a las personas individualmente, sino también a la comunidad a la que se presta asistencia. Por ello, entran en el terreno de la ética de la salud pública, que trata los dilemas morales en la salud de las poblaciones. En general suelen estar referidos a la distribución justa de los recursos (justicia), a la priorización de pacientes (beneficencia) y a la continuidad y la coordinación de la atención.
En instituciones formadas y dirigidas por personas, la coordinación sanitaria trasciende lo operativo para situarse en la dimensión de los valores éticos y las normas jurídicas. Una coordinación inadecuada deriva en peor calidad de los cuidados, riesgos de efectos adversos, hospitalizaciones innecesarias y sobreutilización de los servicios con incremento de los costes y pérdida de confianza en el sistema. Esta situación tiene repercusiones legales, pero también termina poniendo en conflicto valores y principios éticos como la justicia, la responsabilidad, la comunicación y el diálogo con los implicados, la beneficencia o la confianza2.
El objetivo de este artículo es analizar críticamente los aspectos éticos y legales de la coordinación sanitaria en España. Para ello, se examina la normativa vigente, se identifican los valores y principios éticos aplicables —desde la bioética clínica hasta la ética de las organizaciones— y se discuten los desafíos en materia de gobernanza, equidad y justicia distributiva. Por último, se propone un marco ético para la toma de decisiones en las organizaciones sanitarias.
El análisis se estructura en varios ejes temáticos y concluye con las implicaciones para la práctica clínica, la política y la gestión sanitaria. En primer lugar, se delimita conceptualmente la coordinación sanitaria. A continuación, se analiza el marco legal y la gobernanza que regula la coordinación interorganizativa, señalando las principales implicaciones éticas. Se continúa con los desafíos éticos de la coordinación intraorganizativa, para finalizar con una síntesis integradora y las implicaciones para la práctica clínica, de gestión y política.
Marco conceptual y enfoque metodológicoEste trabajo adopta el formato de una revisión narrativa, que permite integrar perspectivas diversas (jurídicas, bioéticas y de gestión) para dar razones de los problemas éticos y legales en torno a la coordinación en salud.
Se analizarán dos niveles de coordinación:
- •
Coordinación de sistema (interorganizativa): la que se realiza entre las distintas administraciones y entidades del Sistema Nacional de Salud (Estado y comunidades autónomas, entre estas últimas, o en el sector público-privado). Sus fines son la cohesión, la equidad y la universalidad.
- •
Coordinación clínico-asistencial: integra procesos, información y profesionales dentro de una organización sanitaria o entre niveles asistenciales. Sus fines son la seguridad y la calidad asistencial.
Una característica del Estado social es la introducción de normas cuyo carácter básico es contener una programación «final y no simplemente condicional»; no se busca establecer comportamientos, sino el logro de un fin3. Este es el caso de los principios rectores de la política social y económica de la Constitución Española, como el derecho a la protección de la salud. La efectividad de estas normas depende en gran medida de la actuación de los poderes públicos y de los profesionales, que tienen un amplio margen de discrecionalidad en su actuación. Esto implica tanto a los parlamentos y los gobiernos, en la medida en que son los responsables de dictar leyes y reglamentos que obedezcan al mandato constitucional, como a los profesionales, que son los encargados de aplicar las normas.
La misión moral del Estado reside en la protección y la capacitación de la sociedad. En este sentido, las organizaciones públicas tienen como fin principal implementar las leyes para hacer efectivas las normas que tienden a proteger a la ciudadanía. Esta dimensión ética se extiende también a los profesionales del sector público, cuya labor debe regirse por los valores derivados de esta responsabilidad4. En consecuencia, la aplicación de las normas que regulan la protección de la salud recae en actores del ámbito político y de la gestión, y en los profesionales, cuyas actuaciones incorporan la dimensión ética.
Al igual que en todas las profesiones, la de servicio público se justifica por sus bienes internos5. En el caso de los profesionales sanitarios, este bien interno se identifica con los fines propios de su disciplina, integrando la búsqueda del beneficio social, sea cual sea la forma de provisión y la naturaleza de la organización a la que se pertenece.
La Constitución Española encomienda a los poderes públicos la organización y la tutela de la salud pública mediante la implementación de medidas preventivas, prestaciones y servicios sanitarios (art. 43.2). Para cumplir con este mandato, dichos poderes deben articularse de acuerdo con la organización territorial del Estado y el reparto competencial, respetando los valores y principios constitucionales. En este marco, el artículo 103.1 recoge que la Administración Pública debe actuar bajo el principio de coordinación, que tiene que desarrollarse en concordancia con el valor superior de la igualdad4. Esta previsión se concreta en el ámbito sanitario a través del artículo 149.1.16a de la Constitución, que atribuye al Estado la competencia de coordinación general sanitaria. El ejercicio de esta presupone la existencia de competencias autonómicas y locales que requieren coordinación, la cual debe entenderse como «la fijación de medios y de sistemas de relación que hagan posible la información recíproca, la homogeneidad técnica (…) y la acción conjunta (…) en el ejercicio de sus respectivas competencias, de tal modo que se logre la integración de actos parciales en la globalidad del sistema sanitario»5.
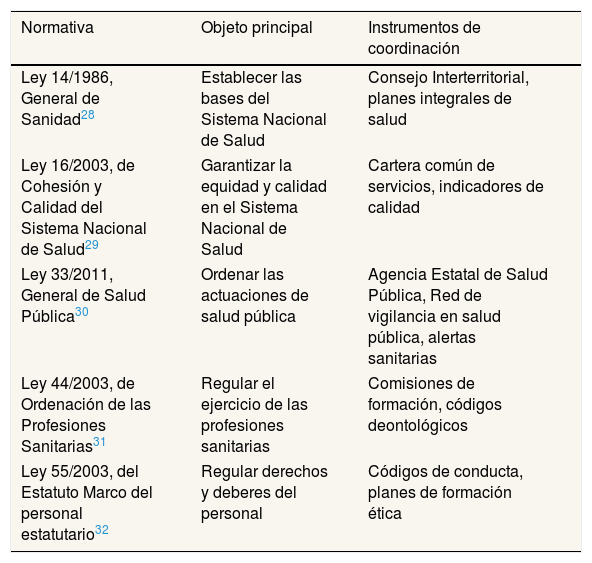
El desarrollo legislativo de estos mandatos constitucionales ha establecido instrumentos concretos para la coordinación, tal como se sintetiza en la tabla 1. Este marco regulatorio no solo proporciona las bases jurídicas para la acción coordinada, sino que además facilita el desarrollo de una ética posconvencional que debería contribuir a la creación de marcos de integridad en el sistema sanitario.
Marco normativo de la coordinación sanitaria en España (legislación básica)
| Normativa | Objeto principal | Instrumentos de coordinación |
|---|---|---|
| Ley 14/1986, General de Sanidad28 | Establecer las bases del Sistema Nacional de Salud | Consejo Interterritorial, planes integrales de salud |
| Ley 16/2003, de Cohesión y Calidad del Sistema Nacional de Salud29 | Garantizar la equidad y calidad en el Sistema Nacional de Salud | Cartera común de servicios, indicadores de calidad |
| Ley 33/2011, General de Salud Pública30 | Ordenar las actuaciones de salud pública | Agencia Estatal de Salud Pública, Red de vigilancia en salud pública, alertas sanitarias |
| Ley 44/2003, de Ordenación de las Profesiones Sanitarias31 | Regular el ejercicio de las profesiones sanitarias | Comisiones de formación, códigos deontológicos |
| Ley 55/2003, del Estatuto Marco del personal estatutario32 | Regular derechos y deberes del personal | Códigos de conducta, planes de formación ética |
La Organización Mundial de la Salud (OMS) define «gobernanza para la salud» como los esfuerzos de los gobiernos u otros actores por guiar a las comunidades, los países o los grupos de países en la búsqueda de la salud como parte integral del bienestar, mediante enfoques que abarquen tanto al gobierno como a la sociedad en su conjunto6. De esta forma, se promueve la acción conjunta de sectores sanitarios y no sanitarios, así como de los ciudadanos, en la búsqueda de un interés común.
La buena gobernanza es transparente e integradora, reduce la vulnerabilidad a la corrupción y hace el mejor uso posible de los recursos y de la información disponibles para garantizar los mejores resultados7. El objetivo es llegar a los más desfavorecidos y marginados de la sociedad, eliminando las barreras de acceso y expandiendo los sistemas de atención primaria y sus valores basados en el derecho a la asistencia sanitaria, la justicia social, la solidaridad y la participación.
Para ello, debe ir en la dirección de reformar los sistemas de salud con el propósito de prestar una asistencia más integrada, con la incorporación de un enfoque de derechos humanos, consagrando el acceso a la atención sanitaria como un derecho básico, sin distinción de etnia, religión, género, edad, discapacidad, ideología política o condición económica y social7.
En un sistema sanitario como el español, con una amplia red de servicios y distintas gobernanzas, en ocasiones se producen duplicidades e inequidades en el proceso de atención, lo que lleva asociados algunos problemas de seguridad y de justicia en la distribución de los recursos.
La coordinación de la asistencia debe ser parte de la gobernanza del Sistema Nacional de Salud, y en ella están implicados los valores de solidaridad, universalidad, equidad, transparencia e integralidad8. Dado que los sistemas integrados son más eficientes, entendida aquí la eficiencia como equidad, también son más justos y mejores para las personas a las que atienden, así como para los profesionales encargados de prestar la asistencia.
Equidad y justicia distributiva en la coordinación sanitariaLa salud es una de las necesidades fundamentales del ser humano, por lo que exige una distribución equitativa de los recursos como imperativo de justicia.
La equidad figura entre las seis características que la OMS ha establecido en la definición de un sistema sanitario óptimo9. Dado que los recursos son finitos y la demanda sanitaria ilimitada, surge la obligación ética de hacer un uso eficiente de estos para garantizar la igualdad de oportunidades, priorizando a los grupos más vulnerables.
En el seno de las organizaciones sanitarias se toman decisiones que afectan al bienestar, la autonomía y los derechos de las personas, por lo que estas poseen la consideración de «sujetos morales» que deben resolver la tensión entre eficiencia económica y equidad10.
Además, la respuesta del sistema debe ser efectiva para cubrir las necesidades de las personas más desfavorecidas, ya sea por disponer de menos recursos socioeconómicos o por sufrir una mayor carga de enfermedad.
Coordinación intraorganizativaPrincipios y valores éticos aplicados a la coordinación sanitariaLos valores éticos son un elemento de la cultura de las empresas que impregna todas las instituciones, incluyendo las sanitarias2. La ética de las organizaciones sanitarias fue reconocida a partir de 1995, cuando se introdujo como un criterio en la acreditación por parte de la Commission for Accreditation of Healthcare Organizations11. Es esta una ética aplicada que analiza las decisiones y las actuaciones realizadas por las organizaciones, con implicaciones tanto para los profesionales que las forman como para las personas a las que van dirigidas. Entre sus principales preocupaciones se encuentran los conflictos de intereses, la confidencialidad de la información del paciente en cuanto a que esta incumbe a la organización de los servicios, la gestión de los profesionales, la distribución equitativa de los recursos, la influencia de las empresas farmacéuticas en las organizaciones y las preocupaciones medioambientales por los residuos generados2. Las decisiones sobre qué programas o modelos de coordinación se deben seguir en los servicios sanitarios estarían también afectadas por unos presupuestos éticos. Las dificultades de coordinación entre los profesionales para prestar una asistencia de calidad pueden estar motivadas por intereses personales o de los mismos gestores que ven en el cambio un motivo de conflicto y prefieren el inmovilismo a la acción. La falta deliberada de organización, cooperación e intercambio de información entre pacientes y proveedores puede conducir a una atención fragmentada, lo que pone en peligro la eficacia y la seguridad de la asistencia.
Principios bioéticos aplicados a la coordinaciónLa coordinación sanitaria implica un nexo entre los diversos agentes, una relación que puede producirse entre los miembros de un centro sanitario (coordinación interna) o entre los integrantes de diversas instituciones relacionadas con la salud, sean sanitarias o sociales.
La coordinación en un sistema sanitario complejo y con varios subsistemas se articula en torno a dos ejes fundamentales. El primero, de carácter horizontal, define los agentes implicados: no solo los profesionales que prestan atención directa al paciente —desde los ámbitos de atención primaria, hospitalaria, sociosanitaria y comunitaria—, sino también aquellos actores cuyo trabajo incide en la salud de la población sin participar directamente en la asistencia individual, como son la salud pública y los programas comunitarios. El segundo eje, de naturaleza vertical, se refiere al contenido de la coordinación, el cual debe trascender la mera medición de la actividad y su complejidad, orientándose hacia un modelo de gestión por procesos que priorice la eficiencia en la asignación de tareas y, fundamentalmente, la capacidad de resolver los problemas de salud de la ciudadanía.
La coordinación sanitaria debe garantizar el respeto por los principios básicos de la bioética, particularmente el de justicia, que según el célebre jurista romano Ulpiano, inspirado en Platón y Aristóteles, consiste en «dar a cada uno lo suyo»; si bien es muy conocida la versión de Karl Marx en su crítica al programa de Gotha12: «De cada cual según sus capacidades, a cada cual según sus necesidades». Estos aforismos no desvelan la anfibología del término «justicia», puesto que su significado depende en gran parte de la ideología de quien lo interprete. De ahí que Amartya Sen13 proponga evitar las injusticias como alternativa, convencido de que nos es más fácil identificarlas razonadamente que ponernos de acuerdo en qué es lo justo en abstracto. Por ello, tal vez sea más operativo en el contexto de la coordinación sanitaria garantizar que no se produce discriminación en el trato a los usuarios.
El principio de no maleficencia (primum non nocere) resulta inexcusable en la coordinación sanitaria, no solo respecto de la salud, sino también en cuanto a la reputación, la propiedad, la privacidad o la libertad14.
Los otros dos principios, el de la beneficencia y el de la autonomía, según el «principialismo jerarquizado» corresponden a una ética de máximos o privada, de modo que, en caso de que se plantee algún dilema con los anteriores, pueden ser vulnerados.
Transparencia y comunicaciónUna de las dimensiones éticas de la coordinación está relacionada con la información que comparten los usuarios, los profesionales y los gestores, que deberá ser operativa, de modo que no requiera rectificaciones ni genere dilaciones injustificadas. De entrada, le serían de aplicación los criterios éticos que garanticen tales propiedades, como el de transparencia, en el sentido de veracidad, que formulan Beauchamp y Childress15, así como el de mínima intrusión o interferencia en la vida cotidiana, que propone Upshur16.
Resolución de conflictos en las organizaciones sanitariasEn no pocas ocasiones surgen conflictos de valores al tomar decisiones sobre la organización de los servicios de salud, ya sea intra- o interniveles asistenciales, en el ámbito sociosanitario, o entre la asistencia pública y privada. En cualquiera de estos niveles, las actuaciones deben estar dirigidas a lograr una atención justa, segura y de calidad para las personas.
La deliberación es el instrumento para llegar a decisiones prudentes. Por lo tanto, para la resolución de estos conflictos sería conveniente contar con órganos colegiados como los comités de ética, donde poder deliberar sobre los problemas éticos derivados de la gestión sanitaria.
Comités de ética del ámbito organizativoHasta ahora, los comités de ética han estado orientados a analizar las cuestiones derivadas de la práctica clínica, donde entran en conflicto los ya conocidos principios de la bioética (autonomía, beneficencia, no maleficencia y justicia), pero en las organizaciones sanitarias se plantean cuestiones que implican además otros valores éticos y que necesitan ser tratados desde un enfoque diferente. Una posibilidad sería tratar estos temas en los comités de ética asistencial. Sin embargo, se ha propuesto crear comités de ética del ámbito organizativo, como órganos colegiados dirigidos a la resolución de problemas derivados de la gestión de los servicios de salud17. Estos comités deberían incluir a los implicados en las decisiones, como gestores, personas con responsabilidad en políticas sanitarias, profesionales y pacientes.
Una propuesta que ha sido ampliamente evaluada es el modelo IntegratedEthics, que fue desarrollado en 2007 por el United States Government's Department of Veterans Affairs y que ha tenido una amplia difusión18. Este modelo integra ética asistencial, liderazgo ético y ética organizativa de forma sistemática. Uno de sus objetivos es reorientar la ética de las organizaciones desde un enfoque reactivo basado en casos a un enfoque proactivo, integral y orientado a sistemas, capacitando a los profesionales y las organizaciones para hacer una gestión correcta.
Sea de una forma u otra, lo que sí parece necesario es analizar, bajo el prisma de la ética, las decisiones que se toman en las organizaciones sanitarias.
En la figura 1 se propone un marco legal y ético para la toma de decisiones en la coordinación sanitaria.
Consecuencias de la descoordinación: inequidad y iatrogeniaEl tránsito de la salud a la enfermedad es un proceso longitudinal que tiene unos evidentes condicionantes sociales. La atención sanitaria durante este proceso requerirá una coordinación adecuada entre niveles asistenciales, profesionales de diferentes disciplinas y ámbitos de actuación comunitarios. En este contexto tan complejo, la salud pública, entendida desde las acciones dirigidas a promover y mejorar la salud de la población, puede actuar como eje vertebrador de la coordinación entre niveles y sectores.
Las descoordinación y la falta de integración de los sistemas sanitarios tienen importantes consecuencias en las personas, incrementando el riesgo de iatrogenia y la falta de continuidad de los cuidados19. Esto se traduce en un uso inadecuado de los recursos y en inequidad.
Desde una perspectiva mercantilista liberal se justifica la eficiencia económica, de forma aislada e independiente, como una mera reducción de costes, contraponiendo la justicia de una atención equitativa a la sostenibilidad del sistema. Establecer una organización sanitaria con estructuras y procedimientos que faciliten la coordinación entre todos los niveles y sectores implicados supone no solo un requisito ético de justicia social, sino también la optimización del uso de los recursos. Para ello es clave el reconocimiento y la aceptación mutua de las diferentes perspectivas de los actores implicados, fomentando el diálogo y la comunicación interinstitucional. Esto se constituye en un deber deontológico de los profesionales sanitarios, cuyo objetivo común es trabajar, cada uno desde su paradigma, por la salud de las personas y de las comunidades20.
Síntesis integradoraEl análisis realizado pone de manifiesto la complejidad de la coordinación sanitaria y las repercusiones éticas y legales que conlleva la descoordinación. Dado que estas cuestiones no solo afectan a los individuos, sino también a la comunidad, deberían ser tratadas desde la ética de la salud pública.
La coordinación interorganizativa está fundamentada en el amplio marco jurídico español, abarcando desde la Constitución Española hasta leyes específicas como la de Cohesión y Calidad del Sistema Nacional de Salud. Este marco se enfrenta a las tensiones propias de los sistemas descentralizados, como la necesidad de armonizar la autonomía de gestión de las comunidades autónomas con la garantía de equidad y cohesión en el Sistema Nacional de Salud. Se requieren una regulación normativa y una financiación adecuada a las necesidades, con capacidad para irse adaptando a los requerimientos de los servicios de salud21. La aplicación de las normas legales puede estar limitada por factores como la cultura de las organizaciones, las políticas o la falta de financiación.
La gobernanza a este nivel, representada por instrumentos como el Consejo Interterritorial, es necesaria, pero debe ir acompañada de una dimensión ética, regida por valores como la justicia, la responsabilidad, la transparencia en la gestión y la participación.
Por otro lado, la coordinación intraorganizativa se desarrolla en un ámbito donde la regulación es más difusa y los problemas éticos implican directamente a las personas por la fragmentación de la atención o el riesgo de iatrogenia, entre otros. A este nivel, las organizaciones deben ser reconocidas como «agentes morales», al disponer de autonomía en las decisiones y tener responsabilidad por las consecuencias de estas22. El uso ineficiente de los recursos debido a la descoordinación de los servicios afecta a los más vulnerables, comprometiendo la justicia social. Las inequidades en salud son desigualdades evitables, innecesarias e injustas23, y uno de los principales problemas éticos de la salud pública. Este debate se inscribe en el marco de la justicia social, donde se encuadra el principio de la diferencia de Rawls24, que justifica las desigualdades solo si benefician a los más desfavorecidos, así como en el enfoque de las capacidades de Sen13, que coloca la salud como un valor central en el desarrollo de los proyectos de vida25.
Ambos niveles de coordinación deben estar interrelacionados, ya que no es posible una coordinación efectiva a nivel macro sin organizaciones bien gobernadas a nivel micro, y viceversa. Surge la necesidad de disponer de comités de ética del ámbito organizativo para resolver los conflictos entre niveles desde la óptica de la gestión responsable, la toma de decisiones compartidas y la rendición de cuentas. La buena gobernanza tiene un doble beneficio: para la salud comunitaria y para la calidad asistencial y la seguridad de los pacientes. Una gobernanza que no responda a estos objetivos socavará la confianza pública, un valor ético imprescindible en cuestiones de salud26.
La toma de decisiones en la organización de los servicios debería incluir a todos los implicados —políticos, gestores, profesionales y pacientes— en un proceso deliberativo, en el que se fomenten el diálogo y la transparencia en la información y la comunicación, lo que justifica la necesidad de dar un impulso al funcionamiento de los comités de ética del ámbito organizativo.
La American Society for Bioethics and Humanities ha propuesto la combinación de la ética clínica y del ámbito organizativo en un solo comité27. No obstante, mantener la perspectiva organizativa por separado puede ser una forma de considerar la entidad diferencial de los problemas éticos derivados de la gestión de las instituciones.
Implicaciones para la gestión, la práctica y la políticaPara los gestores y los profesionales sanitariosEl liderazgo directivo y clínico debe promover valores como la coordinación, la responsabilidad y el diálogo interdisciplinario. Es un imperativo técnico y ético priorizar los sistemas de información clínica compartida para evitar la iatrogenia y la fragmentación del sistema.
Se considera necesario implementar los comités de ética del ámbito organizativo como espacios para la deliberación sobre aspectos de gestión, como por ejemplo la asignación de camas o la priorización de recursos.
Para los responsables políticosSe deben fortalecer los mecanismos de gobernanza del Consejo Interterritorial del Sistema Nacional de Salud para establecer unos estándares éticos comunes y evaluar el impacto en equidad de las políticas territoriales, reduciendo las inequidades y alineando los presupuestos con los principios de justicia y cohesión.
La legislación tiene que facilitar modelos organizativos que superen las barreras tradicionales entre atención primaria, hospitalaria y sociosanitaria.
Editor responsable del artículoSalvador Peiró.
Contribuciones de autoríaTodas las personas firmantes participaron en la conceptualización y el diseño del estudio. V. Coronado, A. Segura, J.M. González y E. Oltra realizaron las búsquedas bibliográficas, la recogida, el análisis y la interpretación de los datos, y la redacción del texto. E. Satué realizó la revisión crítica y la edición del texto. Supervisión y coordinación del proyecto: V. Coronado. Todas las personas firmantes revisaron y discutieron todas las partes del artículo para garantizar su precisión e integridad, y han aprobado la versión final.
FinanciaciónNinguna.
Conflictos de interesesNinguno.