La administración local es responsable de áreas que determinan la salud. Hay evidencia del impacto en salud de las políticas urbanas. Se describen barreras y recomendaciones para el pleno desarrollo de la promoción de la salud en ciudades y barrios. Las barreras a la promoción de la salud son generalizadas: la falta de liderazgo y voluntad política refleja la atribución de los resultados en salud a los servicios sanitarios y el desconocimiento ciudadano, técnico y político de las causas profundas del bienestar y la salud. Las ideologías y los prejuicios, las políticas que ignoran la evidencia, las culturas sectoriales, los tiempos políticos cortos, la falta de información poblacional de salud y los espacios de participación limitados reducen las oportunidades para la salud urbana. Existen grandes retornos en salud de las políticas locales en la primera infancia, escuelas saludables, empleo, transporte activo, espacios verdes, servicios de ocio y comunitarios, planificación urbana, vivienda y protección de la salud alimentaria y ambiental. Entre las herramientas clave destacan la priorización política de la salud y la equidad, la «salud en todas las políticas» y la participación de comunidades, movimientos sociales y sociedad civil. Lo anterior requiere una planificación y una financiación de estructuras y procesos, información de salud por ejes de equidad y fortalecimiento de las capacidades del sector de salud, del resto de sectores y de la sociedad. Concluimos que las políticas locales tienen un gran potencial para maximizar la salud y la equidad. Las recomendaciones para implementarlas son cada vez más sólidas y viables.
Local administration is responsible for health-related areas, and evidence of the health impact of urban policies is available. Barriers and recommendations for the full implementation of health promotion in cities and neighbourhoods have been described. The barriers to the promotion of urban health are broad: the lack of leadership and political will, reflectes the allocation of health outcomes to health services, as well as technical, political and public misconceptions about the root causes of health and wellbeing. Ideologies and prejudices, non-evidence-based policies, narrow sectoral cultures, short political periods, lack of population-based health information and few opportunities for participation limit the opportunities for urban health. Local policies on early childhood, healthy schools, employment, active transport, parks, leisure and community services, housing, urban planning, food protection and environmental health have great positive impacts on health. Key tools include the political prioritisation of health and equity, the commitment to «Health in All Policies» and the participation of communities, social movements and civil society. This requires well organised and funded structures and processes, as well as equity-based health information and capacity building in the health sector, other sectors and society. We conclude that local policies have a great potential for maximising health and equity and equity. The recommendations for carrying them out are increasingly solid and feasible.
- •
La administración local es responsable de buena parte de los determinantes sociales de la salud.
- •
Hay evidencia clara de la efectividad y coste efectividad de determinadas políticas locales en la primera infancia, escuelas, empleo, transporte, zonas verdes, servicios de ocio y comunitarios, planificación urbana, vivienda y protección de la salud alimentaria y ambiental.
- •
Sin embargo, existen barreras al desarrollo de la promoción de la salud en las ciudades, entre las que destacan la falta de liderazgo y voluntad política, el desconocimiento ciudadano de las causas profundas del bienestar y la salud, las ideologías, las políticas que ignoran la evidencia, las culturas sectoriales, los tiempos políticos cortos, la falta de información poblacional de salud y los espacios de participación limitados.
- •
Desde la salud pública se pueden superar las barreras e impulsar la priorización de políticas locales favorables a la salud y la equidad utilizando herramientas clave como la Salud en Todas las Políticas, la participación social, la planificación y financiación de estructuras y procesos, la información de salud por ejes de equidad y el fortalecimiento de las capacidades de los diversos sectores municipales y de la sociedad.
La proporción mundial de personas que viven en el ámbito urbano ha superado por primera vez a la del ámbito rural. En España, un 70% de la población vive en municipios con más de 20.000 habitantes1. Respecto a las áreas rurales, las ciudades presentan mejores oportunidades de salud debidas al acceso a recursos, empleo y servicios, pero también mayores riesgos, por ejemplo de epidemias, o de experimentar desigualdades sociales en salud, asociadas a la concentración de población vulnerable2.
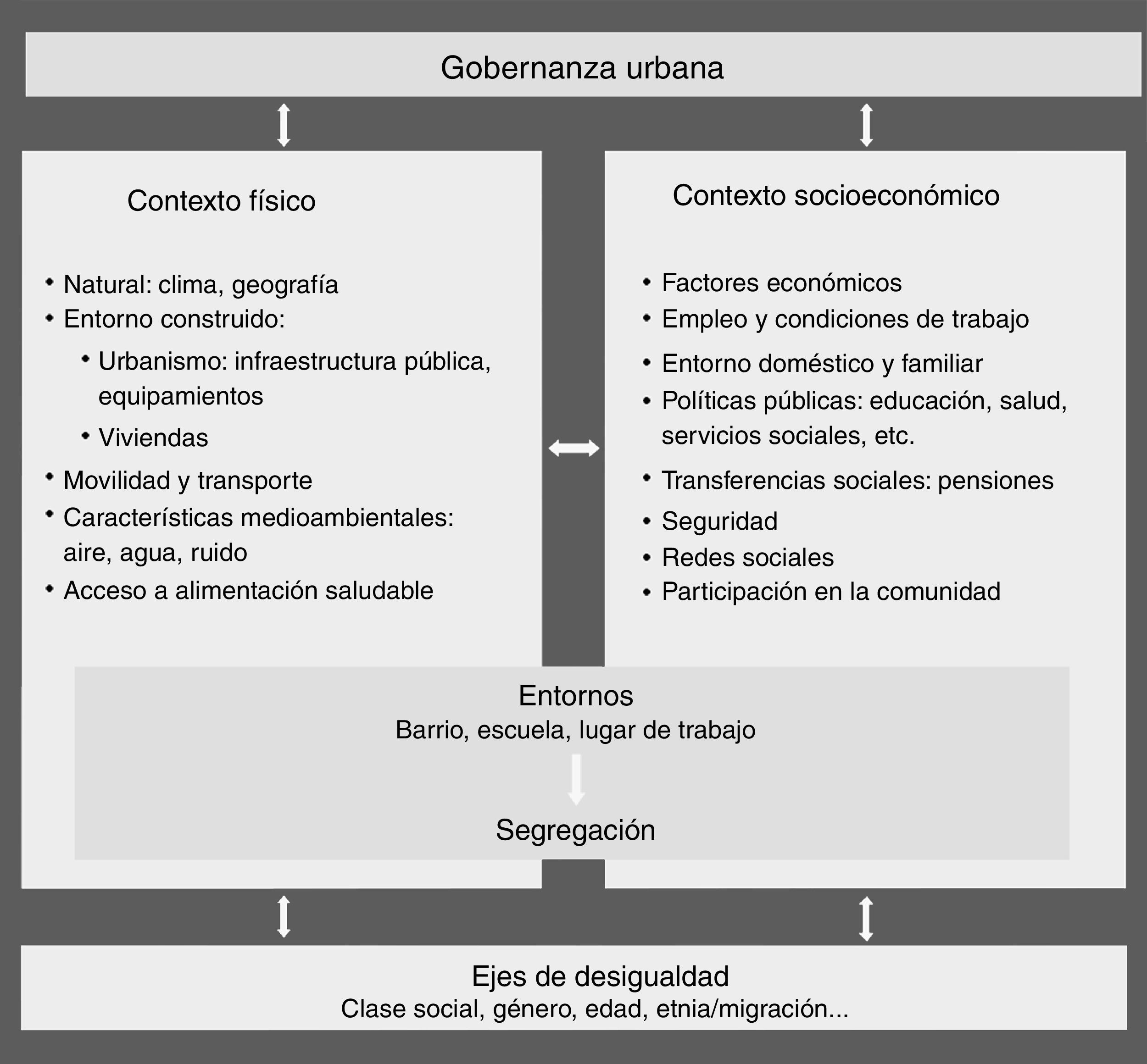
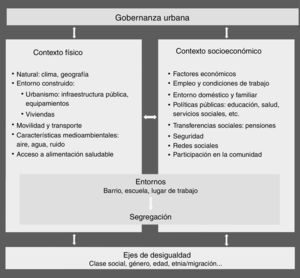
Según el modelo descrito en la figura 1, la salud en las ciudades está determinada por los contextos físico y socioeconómico, la gobernanza y los ejes de desigualdad3,4. La gobernanza urbana promueve el bienestar y la salud en la medida en que proporciona plataformas que facilitan que la ciudadanía mejore sus condiciones sociales y económicas utilizando sus propias capacidades. Los contextos natural, construido y socioeconómico incluyen los determinantes sociales de la salud más conocidos5. Los entornos (como los barrios, los lugares de trabajo o las escuelas) son espacios de convivencia donde se expresan los condicionantes de la salud. Este modelo destaca el papel de los ejes clásicos de desigualdad (género, socioeconómico, etnia…)3–5 en la modulación de los determinantes, a los que sumamos, por su importancia, la orientación sexual y la identidad de género.
Determinantes de la salud y de las desigualdades en salud en el ámbito urbano. Adaptada y modificada del marco conceptual propuesto por Borrell et al.3 para incluir los ejes de desigualdad de orientación sexual y diversidad funcional (discapacidad).
El gobierno local es clave para la salud pública, tanto por sus competencias como por su proximidad a la ciudadanía6. Las autoridades locales saben, mejor que cualquier otro nivel de la Administración, que la salud no depende únicamente del sistema sanitario7.
A finales de la década de 1980, la Organización Mundial de la Salud impulsó el proyecto «Ciudades saludables», que promueve el municipio como entorno privilegiado para la promoción de la salud. En 1988 se fundó la Red Española de Ciudades Saludables, que incluye 153 ciudades con 18 millones de habitantes. Está gestionada por la Federación Española de Municipios y Provincias (FEMP), y a través de esta el Ministerio de Sanidad financia proyectos locales de promoción de la salud.
La importancia de la promoción de la salud está recogida en la Ley General de Sanidad de 1986, y sobre todo en la Ley 33/2011 General de Salud Pública. En 2013, en el marco del abordaje sanitario de la cronicidad, el Ministerio de Sanidad desarrolló la «Estrategia de Promoción de la Salud y Prevención» en el Sistema Nacional de Salud. La estrategia fue aprobada por las comunidades autónomas en el Consejo Interterritorial de Salud, y en la actualidad está en fase de implementación en el ámbito local1. Aun cuando las propuestas de acción continúan poniendo el acento en las conductas individuales y en las recomendaciones a la población, la estrategia constituye un importante avance y impulso para el desarrollo de políticas locales saludables.
A diferencia del refuerzo de las competencias en salud pública que la Administración local experimentó en Inglaterra en 2012, la última reforma de la Ley de Régimen Local (Ley 27/2013, de 27 de diciembre, de Racionalización y Sostenibilidad de la Administración Local, LRSAL) atribuyó las competencias en promoción de la salud a la Administración autonómica, dejando en manos de la Administración local la salubridad pública, concepto poco claro que generalmente se interpreta como protección de la salud. Este recorte de competencias deslegitima los escasos recursos de salud urbana existentes y limita el desarrollo de políticas municipales de promoción de la salud. Sin menoscabar la necesidad de una mejor coordinación, apoyo mutuo y sinergia entre las Administraciones local y autonómica, es comprensible que la reforma no se haya desplegado y haya suscitado la oposición de partidos políticos, sindicatos, profesionales y ayuntamientos de diverso signo, agrupados en la FEMP, que ha solicitado al Congreso de los Diputados la derogación de la ley y el desarrollo de una nueva legislación de Haciendas locales.
En la práctica, la promoción de la salud local presenta diferentes modelos. En algunos, los proyectos se impulsan desde la salud pública autonómica y son articulados por los equipos de atención primaria de salud, con o sin el concurso de los recursos municipales; en otros, surgen y se gestionan directamente desde la red de atención primaria, y en otros más se promueven y ejecutan desde los servicios municipales8.
En ocasiones, los cambios sociales o políticos facilitan la puesta en marcha de iniciativas de salud en los gobiernos9. Por ejemplo, en los últimos años, al calor de los movimientos asociados a la gestión de la recesión, la corrupción y la crisis de confianza en el sistema de representación política, ha aparecido una ventana de oportunidad para priorizar en la agenda política el bienestar y la salud, e impulsar la salud y la equidad en todas las políticas, la gobernanza participativa y el empoderamiento en salud. En las últimas elecciones municipales han accedido al gobierno de grandes y medianas ciudades activistas de iniciativas como la Plataforma de Afectados por la Hipoteca (PAH), los bancos de alimentos o los grupos de acompañamiento contra la exclusión sanitaria, que habían desarrollado nuevas formas de cuidado colectivo, socialización del sufrimiento y empoderamiento comunitario, actividades que forman parte del núcleo de la promoción de la salud.
¿Qué dificulta la implementación de la promoción de la salud urbana?Muchos obstáculos a la promoción de la salud urbana son similares en todo el mundo. Uno recurrente es que los gobiernos no suelen priorizar la salud entre sus objetivos políticos10. Probablemente la falta de voluntad política se relaciona con la ausencia de conciencia social sobre la importancia de la promoción de la salud. Más allá de las mejoras en los servicios sanitarios, la salud urbana se asocia a la transformación de las condiciones de vida y trabajo en las ciudades, y a facilitar los procesos sociales y los conocimientos que llevan a un bienestar sostenible. Sin embargo, las autoridades, la población general e incluso el personal sanitario y de salud pública comprenden poco o nada el concepto de «causas de las causas»11–13. La sociedad se moviliza por y para los recursos asistenciales, y de ahí que la ausencia de políticas públicas preventivas no sea objeto de la reivindicación popular.
Las orientaciones ideológicas de los gobiernos y las presiones de sectores influyentes pueden inducir a tomar decisiones con un impacto negativo en la salud14–16. Además, las decisiones políticas, y a menudo las técnicas, no siempre consideran la evidencia científica15.
Otra barrera habitual son los ciclos políticos, algo cortos desde la perspectiva de la promoción de la salud. El tiempo transcurrido entre la aprobación de una política y su puesta en práctica puede ser largo, y además, el periodo necesario para obtener resultados suele ser todavía más largo, fenómeno poco atractivo en una lógica de ciclos electorales11,17. Por otra parte, no siempre existe suficiente información sobre la salud y sus determinantes en las ciudades, y todavía menos desagregada y analizada por ejes de desigualdad (clase social, género, territorio u origen, entre otros). Esto puede propiciar, por ejemplo, el desarrollo de políticas públicas saludables con perspectiva de género, en particular en lo que se refiere a la planificación urbana y la movilidad18.
Actualmente existen numerosos documentos que proponen políticas intersectoriales12,19,20, pero la gran brecha entre lo recomendado y lo implementado evidencia la dificultad de su materialización10. La «Salud en Todas las Políticas» se ha implementado de forma limitada en el mundo debido a: 1) los conflictos de intereses entre sectores21, 2) la falta de herramientas específicas, la desconfianza y las diferencias de culturas corporativas y de lenguaje entre los sectores11,14,17, y 3) la excesiva normatividad y burocracia que pueden frenar el desarrollo de la salud en todas las políticas22.
Si bien el concepto de participación comunitaria no falta en ninguna estrategia o plan de salud estatal, autonómico o local, en general ni los equipos políticos ni los técnicos establecen mecanismos para que la ciudadanía explicite sus necesidades o decida las acciones y el reparto presupuestario. La falta de voz de la población como parte de la gobernanza y la rendición de cuentas dificulta el éxito de las políticas en salud. Por lo general, la participación implica muchas reuniones en las que se discuten temas, ideas y enfoques, pero los servicios gubernamentales no suelen estar preparados para este tipo de procesos21. Además, la rápida rotación de participantes dificulta las relaciones interpersonales, muy necesarias para el desarrollo de alianzas.
¿Qué podemos hacer para promover la salud en las ciudades y en los barrios?A continuación se describen algunas recomendaciones para mejorar la capacidad y la autonomía de las personas y comunidades la gestión de su salud.
Priorización política de la salud y de la equidadLos gobiernos y dirigentes locales desempeñan un papel clave en la promoción de la salud urbana10,23,24. El liderazgo que habitualmente ejerce la Administración, promoviendo proyectos desde la razón técnica, alrededor de los cuales articula alianzas y abre oportunidades a la participación, tendría que transitar hacia un liderazgo centrado en la identificación y el abordaje de oportunidades y necesidades locales, construido de abajo arriba. En este liderazgo compartido, los servicios públicos, profesionales, políticos y la ciudadanía contribuyen conjuntamente a las intervenciones en el ámbito cotidiano, desde los momentos iniciales de análisis y fijación de prioridades hasta la evaluación continuada.
Las medidas contra las inequidades en salud urbana competen a las comunidades organizadas y a todos los niveles de gobierno: local, regional y estatal2,25. Para alinear las políticas de acción local en salud, se ha recomendado establecer dinámicas entre los niveles estatales o supraestatales, autonómicos y municipales, partiendo de marcos conceptuales, como por ejemplo de la gobernanza local en salud26,27 o las redes integradas de servicios sanitarios28. Estos marcos sitúan a la población en el centro de las políticas y operativizan la acción en los diversos determinantes.
En el territorio, la coordinación de equipos, sanitarios y no sanitarios, que operan en el continuo de la promoción de la salud, la prevención y la asistencia, requiere acuerdos políticos de alto nivel. En la práctica, dependiendo del tamaño del municipio, la alcaldía es la que impulsa esta estrategia. Esto facilita el trabajo de los agentes que comparten responsabilidades sobre los determinantes y los resultados en salud, y facilita la sostenibilidad.
La salud en todas las políticas y la intersectorialidadEn la medida en que la mayoría de los determinantes de la salud están más allá del sector sanitario, es necesario considerar seriamente la salud en la formulación de políticas29. La promoción de la salud local requiere trabajo intersectorial (cuya máxima expresión sería la Salud en Todas las Políticas) y entre las instituciones, el personal técnico y la ciudadanía. Habitualmente son las autoridades de salud las que ponen en marcha la acción intersectorial en bienestar y equidad9,12, aunque la acción liderada por autoridades no sanitarias también es frecuente; por ejemplo, las autoridades viales y de transporte han asumido un rol protagonista en la prevención de muertes y de lesiones de tránsito, consiguiendo éxitos notables.
Una de las propuestas más recomendadas es el establecimiento de una mesa de coordinación intersectorial local en la que, por lo menos, estén representados los sectores de salud, educación, bienestar social, transporte, urbanismo, deportes y medio ambiente, y la sociedad civil22. En los municipios grandes pueden crearse mesas por distritos o barrios.
La acción intersectorial30 integra los esfuerzos de organización y coordinación de la acción y va más allá de la comunicación y el intercambio de información12. Facilitan la coordinación: 1) los métodos flexibles y adaptables, 2) las estrategias «ganar-ganar», beneficiosas para todas las partes14, y 3) los recursos de salud dedicados al proceso y la toma de decisiones y responsabilidades conjuntas.
Hace ya dos décadas que Nutbeam31 señaló que la negociación, el compromiso y el reconocimiento continuo de los legítimos intereses de los socios son imprescindibles para evitar la percepción de un «imperialismo de la salud». Un sector salud proactivo participa en las mesas intersectoriales en los diversos niveles de decisión, recuerda los resultados en bienestar y salud asociados a la política en cuestión, pone sobre la mesa y facilita la resolución de los conflictos de intereses, aporta la mirada de equidad, de evidencia y de evaluación, y contribuye a los recursos y la financiación. Sin embargo, el sector salud no se apropia de los resultados y éxitos de la acción intersectorial, sino que procura que las otras áreas los hagan suyos. El sector salud obtiene sus réditos a partir de la mejora de los indicadores generales de salud22, que es su cometido.
La alimentación de la confianza mutua es crucial para el desarrollo y el mantenimiento de la acción intersectorial. La reconstrucción de malas relaciones de trabajo puede requerir mucho tiempo. Una vez establecido el proceso de creación de alianzas, es útil redactar acuerdos formales entre los socios participantes. En las estructuras intersectoriales hay que intentar reducir al mínimo la rotación de miembros, para mantener las relaciones personales, vitales para la fluidez del trabajo.
La participación: la inclusión de las comunidades, los movimientos sociales y la sociedad civilLa participación activa de la población en la planificación comunitaria y en el desarrollo de programas es otro aspecto necesario para abordar las inequidades locales. La participación de grupos interesados en las decisiones incluye formalmente a los actores no gubernamentales19. El empoderamiento comunitario precisa que la ciudadanía participe junto a los equipos técnicos en el diseño de intervenciones (coproducción), y asuma poder y control para la toma de decisiones en las políticas, los servicios y los programas32.
Se recomienda que la ciudadanía esté representada en los órganos y comisiones del gobierno local encargados de identificar áreas, acciones y recursos en las políticas locales (urbanismo, movilidad, trabajo, medio ambiente y bienestar social, entre otros) y de su evaluación. Algunos ejemplos son los presupuestos locales participativos y la implantación de procesos de democracia participativa en áreas deprivadas, como por ejemplo el Projecte RIU de salud comunitaria33 y los programas Salut als Barris y Llei de Barris en Barcelona34. La creación de redes formales e informales puede posibilitar una infraestructura de participación ciudadana con capacidad de influencia. También puede promoverse la incorporación de la ciudadanía a redes o plataformas existentes, como por ejemplo la red de Ciudades en Transición, orientada a la sostenibilidad. Se ha recomendado que la sociedad civil forme parte de los grupos de trabajo y que se establezcan relaciones horizontales de confianza y aprendizaje entre ciudadanía y profesionales, como en el caso del Plan Integral de Acción Comunitaria del Raval de Sant Roc de Algemesí, en Valencia33.
La colaboración con la industria, en forma de asociaciones público-privadas para la salud, es un mecanismo de gobernanza relativamente nuevo y algo controvertido, que combina los intereses de la empresa, el gobierno y la sociedad civil. Los conflictos de intereses entre individuos, sectores y empresa tienen que resolverse a favor de la salud pública y de acuerdo con la legislación nacional e internacional35.
Planificación de estructuras, procesos y recursosEl establecimiento de un plan local que incluya la salud de forma transversal, con procesos y mecanismos de planificación del bienestar, no es suficiente; es importante incluir los enfoques en los resultados y en la evidencia. La planificación con un encuadre común de trabajo ayuda a superar la burocracia, la competitividad y los malentendidos que indefectiblemente surgirán.
Las actividades incluyen el establecimiento de líneas basales, metas e indicadores; acuerdos sobre los objetivos y plazos; el desarrollo de sistemas de información que faciliten el intercambio de datos y la información compartida, la apropiación entre los actores, y la devolución, el seguimiento y la diseminación de los aprendizajes y resultados.
Para descubrir la magnitud de las inequidades en materia de salud urbana es recomendable desglosar los datos de salud y sus determinantes36, ya que la información de salud desagregada por áreas facilita la priorización de microintervenciones. Un buen instrumento para impulsar la equidad urbana es el Urban Heart, utilizado en diversas ciudades del mundo25.
La intervención participativa se acompaña idealmente de mecanismos de financiación. El apoyo financiero moviliza fondos específicos mediante la asignación, la puesta en común y el desembolso de fondos12, y es particularmente importante en los programas conjuntos de salud37. La financiación parcialmente compartida favorece la confianza entre los sectores y, en consecuencia, la estrategia «ganar-ganar». El presupuesto conjunto es una propuesta atractiva para los departamentos sin presupuesto destinado a cuestiones transversales de salud. Asimismo, se recomienda fortalecer los mecanismos de rendición de cuentas de manera que puedan aplicarse en los diferentes sectores.
Es sumamente importante revisar y evaluar la eficacia de la labor intersectorial y de las políticas integradas38, y en especial la evidencia de las políticas exitosas. El sector salud puede evaluar las consecuencias sanitarias comparativas de las distintas opciones del proceso de desarrollo de políticas, la construcción de conocimiento, la generación de una base de evidencia para el desarrollo de políticas y la planificación estratégica38, y las personas expertas pueden proveer evidencia sobre los impactos9,39, pero el factor clave para el apoyo intersectorial es la coproducción de la evidencia entre los agentes implicados 40.
Una herramienta habitual para estimar el impacto de las políticas no sanitarias es la metodología de la evaluación del impacto en salud (EIS). La EIS analiza prospectivamente los potenciales efectos en salud de una determinada intervención o política39. Existen centros de documentación actualizada sobre la EIS (www.creis.es y www.hiagateway.com). La EIS se ha aplicado poco en España, sobre todo en planes urbanísticos (Vitoria y Barcelona), en vivienda, en transporte (Granada) y en el análisis preliminar de políticas (Gobierno Vasco). La EIS tiene un gran recorrido por delante en el ámbito local.
Fortalecimiento de la capacidad del sector de salud, de otros sectores del gobierno local y de la ciudadaníaLa capacidad institucional hace referencia a la experiencia y la competencia de los equipos profesionales, y también a los compromisos políticos, la disponibilidad de fondos, la información y las bases de datos para la planificación, el seguimiento y la evaluación, y a la estructura organizativa12.
Para facilitar el compromiso político e incorporar el enfoque de equidad y el trabajo intersectorial en las políticas públicas22, independientemente de quien gobierne, es conveniente sensibilizar a la corporación local en la estrategia de salud en todas las políticas. Este compromiso político es crucial para la sostenibilidad de las políticas y la asignación de recursos.
Asimismo, desde el ámbito institucional es recomendable favorecer la alfabetización en salud de profesionales y ciudadanía, a través del intercambio de saberes y de la participación en movimientos sociales de defensa y reivindicación de los derechos en salud, el acceso a los servicios y las prestaciones, o la calidad de estos (como las escuelas de pacientes, por ejemplo). Se trata de capacitar a los grupos de trabajo de las mesas de ciudad y de barrio en el desempeño del trabajo conjunto e intersectorial, mediante un aprendizaje compartido que permita la socialización del saber profesional y del saber basado en la vida en el territorio. Algunos contenidos pueden ser la elaboración de un lenguaje común, los modelos conceptuales, la salutogénesis, el gradiente de salud, las competencias y el papel de cada actor implicado, los liderazgos, cómo incorporar el enfoque de equidad, las recomendaciones para reducir desigualdades sociales en salud, los mapas de activos, el universalismo proporcional, las metodologías participativas o las herramientas de evaluación, entre otros. Además, la capacitación debe promover las habilidades en negociación, acción comunitaria y estrategias «ganar-ganar»39, comunicación con responsables políticos y cómo colaborar con otros sectores para aumentar su interés en los resultados de salud y aprender sobre sus objetivos12.
Conviene desarrollar la capacidad de investigación de las instituciones de salud respecto a la recolección y el análisis de datos de salud y de políticas, el desarrollo de soluciones a los problemas y, específicamente, en la evaluación del impacto en salud9. Es recomendable favorecer la interacción del personal investigador, la universidad y los equipos de intervención12.
Los encuentros de buenas prácticas y el trabajo conjunto de diversos sectores son una estrategia eficaz de formación continuada que utilizan las redes de Ciudades Saludables o la de Escuelas Promotoras de Salud.
Áreas sobre las que incidir en las ciudades y en los barriosLa tabla 1 presenta nueve áreas de actuación clave para promover la salud urbana, junto con acciones basadas en estudios de efectividad y eficiencia. Las áreas de actuación prioritarias son:
- •
Primera infancia.
- •
Escuelas y alumnado sano.
- •
Empleo de calidad
- •
Transporte activo y seguro.
- •
Viviendas seguras y con suficiencia energética.
- •
Acceso a espacios verdes al aire libre y a los servicios de ocio.
- •
Comunidades fuertes, bienestar y resiliencia.
- •
Protección de la salud y normativa.
- •
Salud y planificación urbana.
Áreas y acciones recomendadas para mejorar la salud en el ámbito local basadas en la evidencia
| Área clave | Acción recomendada |
|---|---|
| Primera infancia | Plazas en escuelas infantiles para familias en situación de vulnerabilidad |
| Educación y apoyo a los roles de maternidad y paternidad | |
| Escuelas y alumnado sanos | Prevención del absentismo y el acoso escolar |
| Educación emocional, autoestima, vínculos con la escuela | |
| Aumento de horas curriculares de actividad física | |
| Aumento del consumo de fruta y verdura, y reducción de la ingesta energética | |
| Empleo de calidad | Oportunidades de empleo para jóvenes que no estudian ni trabajan |
| Actuaciones en las trabajadoras y trabajadores municipales | |
| Inclusión del empleo en las mesas intersectoriales de salud | |
| Promoción de la economía local | |
| Transporte activo y seguro | Promoción del transporte al trabajo en bicicleta |
| Calles seguras y agradables para caminar, priorizando el transporte a pie o en bicicleta | |
| Zonas 30 donde sea apropiado | |
| Identificación y modificación de puntos negros | |
| Caminos escolares seguros | |
| Viviendas seguras y con suficiencia energética | Reducción de accidentes domésticos (educación, vivienda y productos seguros) |
| Medidas contra la pobreza energética y aislamiento de viviendas | |
| Adaptación de viviendas para personas con necesidades especiales | |
| Acceso a espacios verdes, al aire libre y a los servicios de ocio | Planes estratégicos de zonas verdes |
| Partenariados | |
| Mantenimiento de zonas verdes y medidas contra conductas antisociales | |
| Voluntariado | |
| Uso incentivado de polideportivos públicos | |
| Prescripción de paseos por profesionales de atención primaria de salud | |
| Comunidades fuertes, bienestar y resiliencia | Promoción de las redes sociales |
| Reducción del aislamiento y la soledad | |
| Voluntariado | |
| Mapeo de activos comunitarios en la valoración participativa de necesidades | |
| Protección de la salud y normativa | Comida rápida: sensibilización, educación, inspección, escuelas, regulación de establecimientos |
| Contaminación del aire: programas colaborativos con empresas, transporte en bicicleta, edificios, calderas y vehículos menos contaminantes | |
| Salud y planificación urbana | Planificación orientada al transporte activo y al aumento del espacio para bicicletas |
| Accesibilidad a transportes, servicios de ocio y aumento de zonas verdes | |
| Hacer Evaluación del Impacto en Salud |
Elaborada a partir del repositorio realizado por Buck y Gregory7.
Los niveles de evidencia y coste efectividad de cada propuesta de actuación pueden consultarse en el documento original7.
ConclusiónLas políticas locales que priorizan la salud y la equidad presentan un gran potencial para mejorar la salud de la ciudadanía. La tabla 2 resume diversas recomendaciones para llevarlas a cabo. La salud pública tiene la responsabilidad de impulsar su aplicación por medio de la Salud en Todas las Políticas, la participación de las comunidades, la planificación de estructuras y el fortalecimiento de la capacidad de los sectores y de la ciudadanía. En nuestro medio se recomienda eliminar las barreras normativas a la promoción de la salud en el ámbito municipal. Existe evidencia sólida y viable de políticas y acciones, particularmente en las áreas de primera infancia, escuelas, empleo, transporte, viviendas, espacios verdes, comunidades resilientes, planificación urbana y normativas sobre alimentación y contaminación del aire.
Recomendaciones para mejorar la salud y la equidad en salud en el ámbito local
| • Impulsar, desde la salud pública, la priorización de políticas locales favorables a la salud y la equidad en salud. |
| • Aplicarlas mediante herramientas clave como la Salud en Todas las Políticas y la intersectorialidad, la participación de las comunidades, movimientos sociales y sociedad civil, la planificación y la financiación de estructuras y procesos, la información de salud por ejes de equidad y el fortalecimiento de las capacidades del sector de salud, del resto de sectores y de la sociedad. |
| • Primar las políticas y acciones basadas en la evidencia, como las presentadas en la tabla 1. |
Carmen Vives-Cases.
FinanciaciónNinguna. Las personas autoras han realizado este trabajo en su tiempo personal.
Contribuciones de autoríaLa concepción y el diseño del trabajo los ha realizado todo el equipo de autoría. La primera autora realizó una primera versión del texto que recibió comentarios y aportaciones del resto de firmantes. Finalmente, la versión definitiva cuenta con la conformidad del grupo.
Conflictos de interesesNinguno.
Agradecemos especialmente a nuestros equipos de colaboradores las aportaciones realizadas. Además, nuestro agradecimiento a quienes nos confiaron la redacción de este artículo.