Identificar y priorizar, por su relevancia, medidas, intervenciones e instrumentos indispensables para respaldar el establecimiento de un marco estratégico en el Sistema Nacional de Salud de España, y garantizar el ejercicio corresponsable e informado de la autonomía de sus usuarios y pacientes en la toma de decisiones compartidas.
MétodoConsulta grupal, estructurada de acuerdo con procedimientos adaptados de las técnicas de «tormenta de ideas», grupo nominal y método de consenso Rand.
ResultadosLas 10 personas consultadas propusieron 53 posibles actuaciones centradas en medidas estructurales «macro» (soporte jurídico garantista, priorización explícita de la toma de decisiones compartidas, medidas curriculares del sistema docente y dinamización del cambio cultural), «meso» (generación y difusión de información acreditada por líneas de investigación específicas e instrumentos de ayuda a la toma de decisiones compartidas) y «micro» (estímulo a la inserción de la toma de decisiones compartidas en la relación de agencia con la ciudadanía y usuarios del sistema sanitario).
ConclusionesEl consenso emergente de la consulta apunta a la necesidad de incorporar, a las prioridades estratégicas de la política sanitaria, medidas estructurales que avalen y dinamicen el desarrollo de la toma de decisiones compartidas en una serie de áreas específicas de evolución y cambio en la relación entre profesionales de la salud y pacientes como atributo de calidad en el acceso a las prestaciones y los servicios del sistema público de salud.
Identify and prioritize according to their relevance, measures, interventions and indispensable instruments to support the establishment of a strategic framework in the Spanish National Health System to enable the responsible and informed exercise of the autonomy of its users and patients for shared decision-making.
MethodGroup consultation, structured according to procedures adapted from brainstorming techniques, nominal group and Rand consensus method.
ResultsThe 10 panellists proposed 53 possible actions focusing on “macro” structural measures (legal support and explicit prioritization of shared decision-making on health policy, curricular measures of the teaching system and dynamisation of cultural change), “meso” (generation and dissemination of accredited information by specific research lines and instruments to help shared decision-making), and “micro” activities (measures to stimulate the introduction of shared decision-making in the agency relationship with citizen and users of the healthcare system).
ConclusionsThe consensus emerging from the consultation points to the need to incorporate into the strategic priorities of health policy, structural measures that support and encourage the development of shared decision-making in a number of specific areas of evolution and change in the relationship between health professionals and patients as an attribute of quality in access to the benefits and services of the public healthcare system.
La toma de decisiones compartida1–6 como reformulación de la tradicional relación de agencia entre las organizaciones sanitarias, los/las profesionales de la salud y la ciudadanía ha adquirido una creciente relevancia en diversos sistemas sanitarios en trance de adaptación al avance tecnológico, la transición epidemiológica y la exigencia de participación, transparencia y rendición de cuentas de la sociedad7.
La respuesta de las prestaciones del Sistema Nacional de Salud (SNS) a las preferencias informadas de los ciudadanos (aún con el soporte normativo de la Ley básica 4/2002 de 14 de noviembre8) ofrece un significativo contraste entre un destacable avance en el desarrollo conceptual e instrumental de la toma de decisiones compartidas9 y la fragmentación y la variabilidad territorial observables en su implantación y consolidación. Tal disparidad pone de relieve tanto la desigual inclusión de la toma de decisiones compartidas como garantía de la calidad de las prestaciones y de los servicios de financiación pública, como la carencia de formulación de una estrategia específica de respaldo normativo y priorización con amparo financiero.
El llamamiento de Salzburgo10 a la concertación de esfuerzos para la inclusión efectiva de la toma de decisiones compartidas en la política sanitaria, ampliamente aceptado por la comunidad internacional y a cuya interpretación de líneas estratégicas se acogió este estudio, subraya el establecimiento de una plataforma integrada y solvente de la toma de decisiones compartidas basada en la articulación sinérgica de medidas estructurales, organizativas e instrumentales en la acción concertada del gobierno y de los principales actores e instituciones.
Desde un enfoque afín al patrón de Salzburgo y de conformidad con el despliegue de medidas correspondientes a los niveles «macro», «meso» y «micro» sugeridas por la Joint Action on Chronic Diseases and Healthy Ageing Across the Life Cycle11, este estudio se propuso explorar el apoyo y la relevancia de medidas, instrumentos e intervenciones del SNS, en sus distintas dimensiones competenciales, como referencias replicables para el impulso de la toma de decisiones compartidas.
MétodoDiseñoLa consulta reunió un conjunto de personas con implicación cierta y diversidad de experiencia y práctica en el tema abordado, con instrucciones sobre los procedimientos y técnicas adoptadas de «tormenta de ideas», grupo nominal y método de consenso Rand12,13. Estas técnicas se utilizaron para estimular la creatividad conjunta, con las expectativas y experiencias de las personas participantes, al objeto de identificar y ordenar por su relevancia, en un margen de tiempo acordado, intervenciones, medidas e instrumentos plausibles y efectivos para la implantación, la garantía y la consolidación del ejercicio de la toma de decisiones compartidas.
TécnicasSe utilizaron, de manera cohesiva y complementaria, técnicas de «tormenta de ideas» y reflexión previa a la formulación de las propuestas, así como un control de la interacción negativa entre los consultados sin rechazar ninguna aportación. Del grupo nominal se adoptaron las etapas de confección de la pregunta focal y la conducción del proceso de manifestación de las respuestas, y de la técnica Rand se utilizó el sistema numérico de priorización como indicador de la relevancia de las contribuciones aportadas y su grado de consenso.
PoblaciónTomaron parte en la realización del grupo nominal 10 personas (tabla 1) con motivación, conocimientos, trayectorias y experiencia en diversos ámbitos de la docencia, ejercicio profesional de las ciencias de la salud, activismo participativo del paciente, e investigación y generación de instrumentos de información y comunicación relacionados con la toma de decisiones compartidas. Su selección se realizó por consenso entre los responsables de la consulta en función de criterios subjetivos basados en sus respectivos conocimientos del ámbito explorado, y no por un criterio formal explícito (currículo, publicaciones, sexo de las personas seleccionadas o similares).
Personas participantes en la consulta (por orden alfabético)
| Jordi Alonso |
| Director del Programa de Epidemiología y Salud Pública, IMIM-Institut Hospital Mar d’Investigacions Mèdiques |
| Carmen Ferrer |
| Coordinadora científica de la Estrategia para el Abordaje de la Cronicidad del Sistema Nacional de Salud |
| Estíbaliz Gamboa |
| Responsable del Programa Paciente Activo-Paciente Bizia, Osakidetza |
| Assumpcio González |
| Cap del Programa Pacient Expert Catalunya, Departament de Salut, Generalitat de Catalunya |
| Dolors Juvinyà |
| Directora de la Cátedra de Promoció de la Salut, Universitat de Girona |
| Beatriz País |
| Subdirectora Xeral de Atención ao Cidadán e Calidade, Sevizo Galego de Saúde |
| Maite Patiño |
| Jefa de Servicio de Participación y Atención a la Ciudadanía, Dirección General de Calidad y Humanización de la Asistencia Sanitaria, Consejería de Sanidad, Castilla-La Mancha |
| Lilisbeth Perestelo |
| Investigadora del Servicio de Evaluación del Servicio Canario de Salud (SESCS) |
| María Reyes |
| Jefe de Servicio de la Dirección General de Investigación y Gestión del Conocimiento, Consejería de Salud, Junta de Andalucía |
| María José Escudero |
| Técnica de proyectos del Área de Consultoría, Escuela Andaluza de Salud Pública |
La pregunta fue preparada por los conductores de la sesión y se contrastó su inteligibilidad con dos profesionales sanitarios conocedores del tema de estudio: «¿Qué medidas, acciones e instrumentos –incluyendo los que estén en vigor o en funcionamiento– se deberían implantar o extender a todo el SNS para que los usuarios, pacientes y profesionales sanitarios pudieran ejercer, con plenas garantías, la toma de decisiones compartidas en el acceso, la utilización y la evaluación de las correspondientes prestaciones, servicios y tecnologías?».
Dinámica de la sesiónEl proceso de la consulta se diseñó para facilitar tanto la generación individual de respuestas a la pregunta focal como su posterior puntuación valorativa. Tras un recordatorio de su finalidad, procedimiento y aportación, los conductores de la consulta plantearon la pregunta focal para que cada participante escribiera, sin interacción con el resto de las personas participantes, tantas respuestas plausibles como fuera posible en un intervalo de tiempo convenido de 12 minutos.
Las personas consultadas puntuaron la totalidad de las respuestas aportadas, desde 1 (prioridad o relevancia mínima) hasta 9 (máxima prioridad), como vehículo de expresión de los puntos de vista, valores, concepciones, experiencia individual y expectativas de cada uno de ellos.
Como información complementaria a la interpretación de las respuestas acopiadas, la valoración de las personas participantes se extendió a la matización de una serie de dimensiones accesorias: su impacto o efectividad (atribuible a la medida propuesta), su factibilidad o facilidad de adopción y aplicación, y su temporalidad o lapso de tiempo necesario para la generación de efectos apreciables.
AnálisisLas respuestas obtenidas fueron caracterizadas, en el caso de la priorización global, a partir del valor de la mediana, los percentiles 25 y 75, y la razón de variación intercuartílica de la distribución de su puntuación. Para caracterizar el impacto de la medida propuesta, su factibilidad y el plazo de manifestación de sus efectos se utilizó el valor de la mediana.
Las respuestas, ordenadas en función del valor de su mediana, se clasificaron de acuerdo con los niveles «macro», «meso» y «micro».
ResultadosLas personas participantes en la consulta propusieron 53 respuestas a la pregunta focal. Las tablas 2 a 4 muestran estas respuestas agrupadas por áreas temáticas, comentadas a continuación, que reúnen propuestas y medidas de naturaleza afín, complementarias o de funcionalidad sinérgica, de acuerdo con los niveles «macro» (tabla 2), «meso» (tabla 3) y «micro» (tabla 4) de las dimensiones de la política sanitaria. Las respuestas están ordenadas por las medidas de centralidad y dispersión otorgadas a su priorización por las personas consultadas. La priorización global se acompaña por las medianas de las puntuaciones de impacto, factibilidad y temporalidad. La reseña sumaria de las aportaciones de las personas consultadas subraya principalmente las correspondientes al intervalo de mayor puntuación otorgada colectivamente a su relevancia.
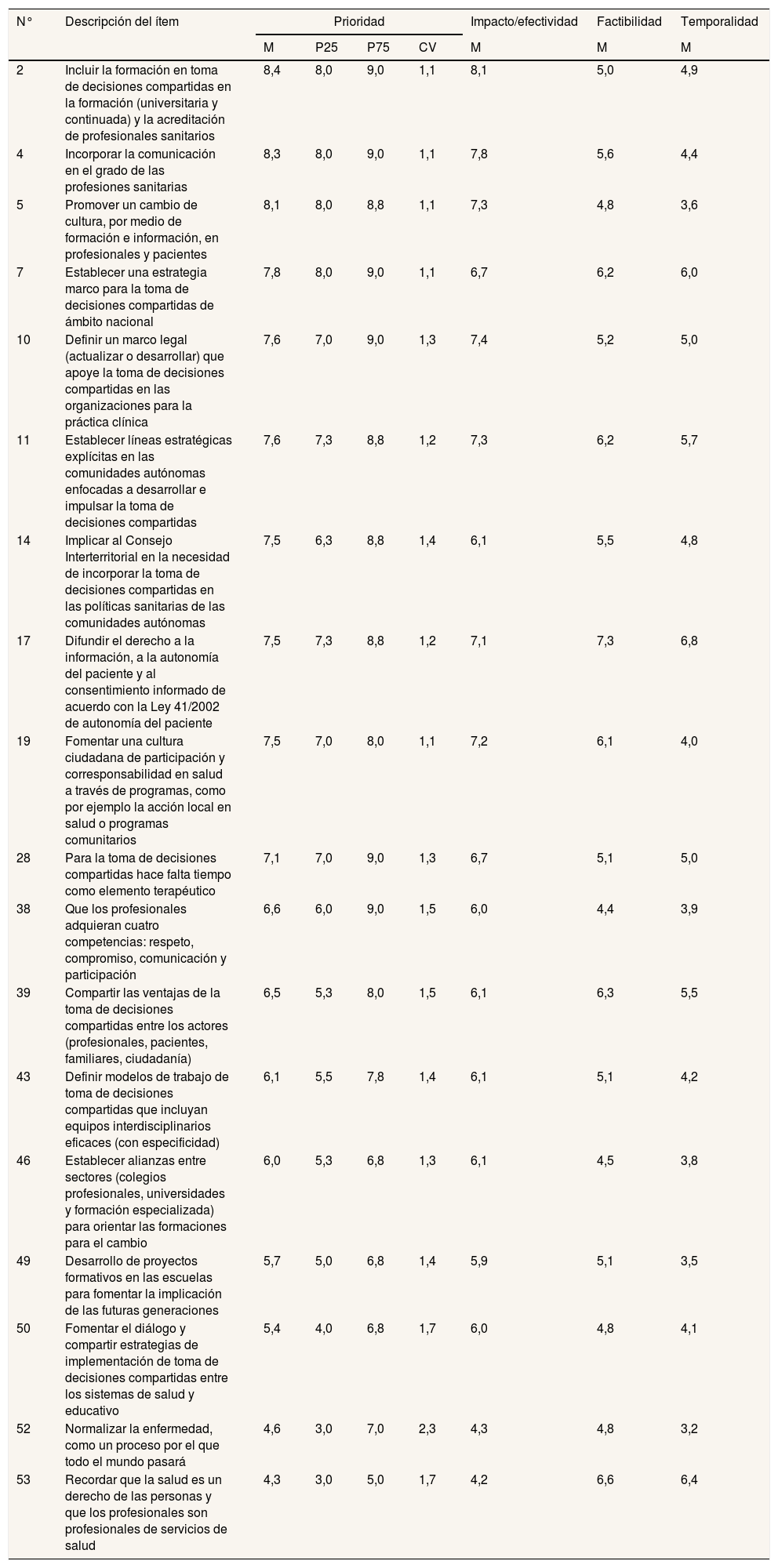
Prioridad, impacto, factibilidad y temporalidad de las medidas «macro» propuestas para el impulso de la toma de decisiones compartidas
| N° | Descripción del ítem | Prioridad | Impacto/efectividad | Factibilidad | Temporalidad | |||
|---|---|---|---|---|---|---|---|---|
| M | P25 | P75 | CV | M | M | M | ||
| 2 | Incluir la formación en toma de decisiones compartidas en la formación (universitaria y continuada) y la acreditación de profesionales sanitarios | 8,4 | 8,0 | 9,0 | 1,1 | 8,1 | 5,0 | 4,9 |
| 4 | Incorporar la comunicación en el grado de las profesiones sanitarias | 8,3 | 8,0 | 9,0 | 1,1 | 7,8 | 5,6 | 4,4 |
| 5 | Promover un cambio de cultura, por medio de formación e información, en profesionales y pacientes | 8,1 | 8,0 | 8,8 | 1,1 | 7,3 | 4,8 | 3,6 |
| 7 | Establecer una estrategia marco para la toma de decisiones compartidas de ámbito nacional | 7,8 | 8,0 | 9,0 | 1,1 | 6,7 | 6,2 | 6,0 |
| 10 | Definir un marco legal (actualizar o desarrollar) que apoye la toma de decisiones compartidas en las organizaciones para la práctica clínica | 7,6 | 7,0 | 9,0 | 1,3 | 7,4 | 5,2 | 5,0 |
| 11 | Establecer líneas estratégicas explícitas en las comunidades autónomas enfocadas a desarrollar e impulsar la toma de decisiones compartidas | 7,6 | 7,3 | 8,8 | 1,2 | 7,3 | 6,2 | 5,7 |
| 14 | Implicar al Consejo Interterritorial en la necesidad de incorporar la toma de decisiones compartidas en las políticas sanitarias de las comunidades autónomas | 7,5 | 6,3 | 8,8 | 1,4 | 6,1 | 5,5 | 4,8 |
| 17 | Difundir el derecho a la información, a la autonomía del paciente y al consentimiento informado de acuerdo con la Ley 41/2002 de autonomía del paciente | 7,5 | 7,3 | 8,8 | 1,2 | 7,1 | 7,3 | 6,8 |
| 19 | Fomentar una cultura ciudadana de participación y corresponsabilidad en salud a través de programas, como por ejemplo la acción local en salud o programas comunitarios | 7,5 | 7,0 | 8,0 | 1,1 | 7,2 | 6,1 | 4,0 |
| 28 | Para la toma de decisiones compartidas hace falta tiempo como elemento terapéutico | 7,1 | 7,0 | 9,0 | 1,3 | 6,7 | 5,1 | 5,0 |
| 38 | Que los profesionales adquieran cuatro competencias: respeto, compromiso, comunicación y participación | 6,6 | 6,0 | 9,0 | 1,5 | 6,0 | 4,4 | 3,9 |
| 39 | Compartir las ventajas de la toma de decisiones compartidas entre los actores (profesionales, pacientes, familiares, ciudadanía) | 6,5 | 5,3 | 8,0 | 1,5 | 6,1 | 6,3 | 5,5 |
| 43 | Definir modelos de trabajo de toma de decisiones compartidas que incluyan equipos interdisciplinarios eficaces (con especificidad) | 6,1 | 5,5 | 7,8 | 1,4 | 6,1 | 5,1 | 4,2 |
| 46 | Establecer alianzas entre sectores (colegios profesionales, universidades y formación especializada) para orientar las formaciones para el cambio | 6,0 | 5,3 | 6,8 | 1,3 | 6,1 | 4,5 | 3,8 |
| 49 | Desarrollo de proyectos formativos en las escuelas para fomentar la implicación de las futuras generaciones | 5,7 | 5,0 | 6,8 | 1,4 | 5,9 | 5,1 | 3,5 |
| 50 | Fomentar el diálogo y compartir estrategias de implementación de toma de decisiones compartidas entre los sistemas de salud y educativo | 5,4 | 4,0 | 6,8 | 1,7 | 6,0 | 4,8 | 4,1 |
| 52 | Normalizar la enfermedad, como un proceso por el que todo el mundo pasará | 4,6 | 3,0 | 7,0 | 2,3 | 4,3 | 4,8 | 3,2 |
| 53 | Recordar que la salud es un derecho de las personas y que los profesionales son profesionales de servicios de salud | 4,3 | 3,0 | 5,0 | 1,7 | 4,2 | 6,6 | 6,4 |
CV: razón de variación intercuartílica (P75/P25); M: mediana; P25: percentil 25; P75: percentil 75.
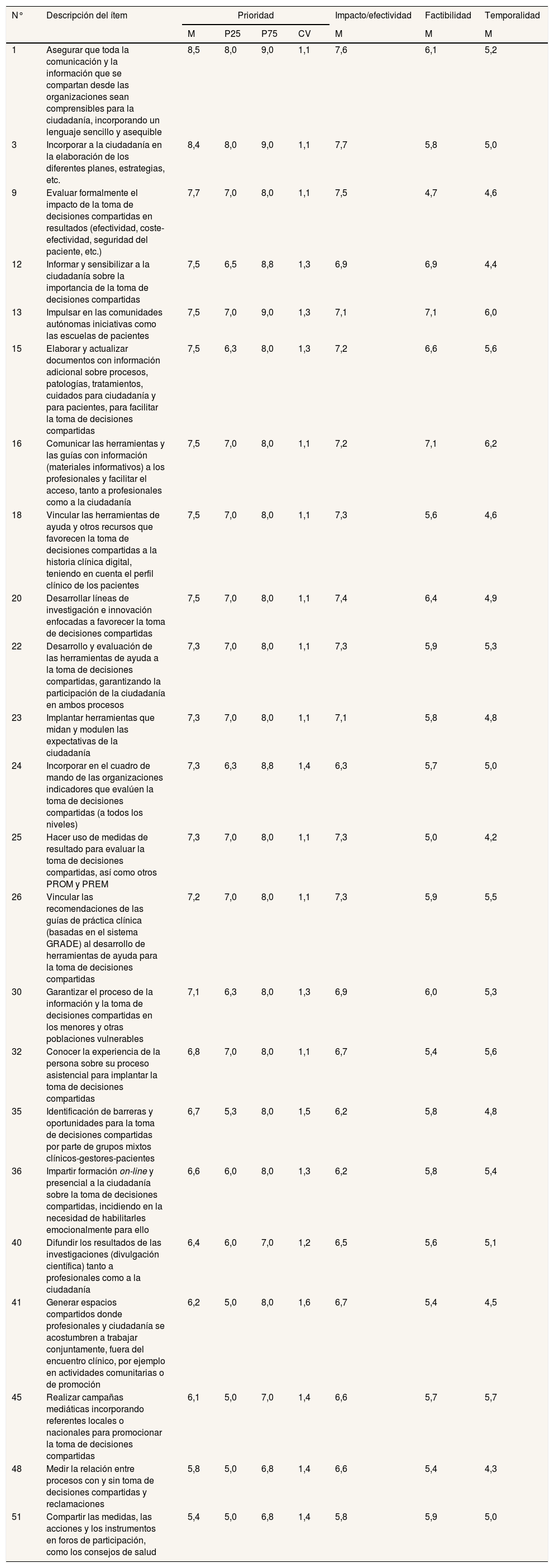
Prioridad, impacto, factibilidad y temporalidad de las medidas «meso» propuestas para el impulso de la toma de decisiones compartidas
| N° | Descripción del ítem | Prioridad | Impacto/efectividad | Factibilidad | Temporalidad | |||
|---|---|---|---|---|---|---|---|---|
| M | P25 | P75 | CV | M | M | M | ||
| 1 | Asegurar que toda la comunicación y la información que se compartan desde las organizaciones sean comprensibles para la ciudadanía, incorporando un lenguaje sencillo y asequible | 8,5 | 8,0 | 9,0 | 1,1 | 7,6 | 6,1 | 5,2 |
| 3 | Incorporar a la ciudadanía en la elaboración de los diferentes planes, estrategias, etc. | 8,4 | 8,0 | 9,0 | 1,1 | 7,7 | 5,8 | 5,0 |
| 9 | Evaluar formalmente el impacto de la toma de decisiones compartidas en resultados (efectividad, coste-efectividad, seguridad del paciente, etc.) | 7,7 | 7,0 | 8,0 | 1,1 | 7,5 | 4,7 | 4,6 |
| 12 | Informar y sensibilizar a la ciudadanía sobre la importancia de la toma de decisiones compartidas | 7,5 | 6,5 | 8,8 | 1,3 | 6,9 | 6,9 | 4,4 |
| 13 | Impulsar en las comunidades autónomas iniciativas como las escuelas de pacientes | 7,5 | 7,0 | 9,0 | 1,3 | 7,1 | 7,1 | 6,0 |
| 15 | Elaborar y actualizar documentos con información adicional sobre procesos, patologías, tratamientos, cuidados para ciudadanía y para pacientes, para facilitar la toma de decisiones compartidas | 7,5 | 6,3 | 8,0 | 1,3 | 7,2 | 6,6 | 5,6 |
| 16 | Comunicar las herramientas y las guías con información (materiales informativos) a los profesionales y facilitar el acceso, tanto a profesionales como a la ciudadanía | 7,5 | 7,0 | 8,0 | 1,1 | 7,2 | 7,1 | 6,2 |
| 18 | Vincular las herramientas de ayuda y otros recursos que favorecen la toma de decisiones compartidas a la historia clínica digital, teniendo en cuenta el perfil clínico de los pacientes | 7,5 | 7,0 | 8,0 | 1,1 | 7,3 | 5,6 | 4,6 |
| 20 | Desarrollar líneas de investigación e innovación enfocadas a favorecer la toma de decisiones compartidas | 7,5 | 7,0 | 8,0 | 1,1 | 7,4 | 6,4 | 4,9 |
| 22 | Desarrollo y evaluación de las herramientas de ayuda a la toma de decisiones compartidas, garantizando la participación de la ciudadanía en ambos procesos | 7,3 | 7,0 | 8,0 | 1,1 | 7,3 | 5,9 | 5,3 |
| 23 | Implantar herramientas que midan y modulen las expectativas de la ciudadanía | 7,3 | 7,0 | 8,0 | 1,1 | 7,1 | 5,8 | 4,8 |
| 24 | Incorporar en el cuadro de mando de las organizaciones indicadores que evalúen la toma de decisiones compartidas (a todos los niveles) | 7,3 | 6,3 | 8,8 | 1,4 | 6,3 | 5,7 | 5,0 |
| 25 | Hacer uso de medidas de resultado para evaluar la toma de decisiones compartidas, así como otros PROM y PREM | 7,3 | 7,0 | 8,0 | 1,1 | 7,3 | 5,0 | 4,2 |
| 26 | Vincular las recomendaciones de las guías de práctica clínica (basadas en el sistema GRADE) al desarrollo de herramientas de ayuda para la toma de decisiones compartidas | 7,2 | 7,0 | 8,0 | 1,1 | 7,3 | 5,9 | 5,5 |
| 30 | Garantizar el proceso de la información y la toma de decisiones compartidas en los menores y otras poblaciones vulnerables | 7,1 | 6,3 | 8,0 | 1,3 | 6,9 | 6,0 | 5,3 |
| 32 | Conocer la experiencia de la persona sobre su proceso asistencial para implantar la toma de decisiones compartidas | 6,8 | 7,0 | 8,0 | 1,1 | 6,7 | 5,4 | 5,6 |
| 35 | Identificación de barreras y oportunidades para la toma de decisiones compartidas por parte de grupos mixtos clínicos-gestores-pacientes | 6,7 | 5,3 | 8,0 | 1,5 | 6,2 | 5,8 | 4,8 |
| 36 | Impartir formación on-line y presencial a la ciudadanía sobre la toma de decisiones compartidas, incidiendo en la necesidad de habilitarles emocionalmente para ello | 6,6 | 6,0 | 8,0 | 1,3 | 6,2 | 5,8 | 5,4 |
| 40 | Difundir los resultados de las investigaciones (divulgación científica) tanto a profesionales como a la ciudadanía | 6,4 | 6,0 | 7,0 | 1,2 | 6,5 | 5,6 | 5,1 |
| 41 | Generar espacios compartidos donde profesionales y ciudadanía se acostumbren a trabajar conjuntamente, fuera del encuentro clínico, por ejemplo en actividades comunitarias o de promoción | 6,2 | 5,0 | 8,0 | 1,6 | 6,7 | 5,4 | 4,5 |
| 45 | Realizar campañas mediáticas incorporando referentes locales o nacionales para promocionar la toma de decisiones compartidas | 6,1 | 5,0 | 7,0 | 1,4 | 6,6 | 5,7 | 5,7 |
| 48 | Medir la relación entre procesos con y sin toma de decisiones compartidas y reclamaciones | 5,8 | 5,0 | 6,8 | 1,4 | 6,6 | 5,4 | 4,3 |
| 51 | Compartir las medidas, las acciones y los instrumentos en foros de participación, como los consejos de salud | 5,4 | 5,0 | 6,8 | 1,4 | 5,8 | 5,9 | 5,0 |
CV: razón de variación intercuartílica (P75/P25); M: mediana; P25: percentil 25; P75: percentil 75.
Prioridad, impacto, factibilidad y temporalidad de las medidas «micro» propuestas para el impulso de la toma de decisiones compartidas
| N° | Descripción del ítem | Prioridad | Impacto/efectividad | Factibilidad | Temporalidad | |||
|---|---|---|---|---|---|---|---|---|
| M | P25 | P75 | CV | M | M | M | ||
| 6 | Implantar en las organizaciones modelos de gestión centrados en la persona que favorezcan la toma de decisiones compartidas | 8,0 | 8,0 | 8,8 | 1,1 | 7,3 | 5,5 | 4,8 |
| 8 | Trabajar la gestión del cambio de los profesionales, en particular de los médicos especialistas hospitalarios | 7,7 | 7,3 | 8,8 | 1,2 | 7,8 | 3,8 | 3,8 |
| 21 | Impulsar un modelo corporativo de participación de la ciudadanía en las organizaciones | 7,4 | 6,3 | 8,0 | 1,3 | 7,7 | 4,8 | 3,3 |
| 27 | Incluir la toma de decisiones compartidas en programas de mejora de la calidad e incentivar P4P | 7,2 | 7,0 | 8,0 | 1,1 | 7,1 | 5,6 | 4,3 |
| 29 | Incorporar al contrato de gestión elementos que supongan la promoción de la toma de decisiones compartidas | 7,1 | 6,3 | 8,0 | 1,3 | 6,8 | 6,5 | 6,2 |
| 31 | Auditar y monitorizar el proceso de toma de decisiones compartidas | 6,9 | 6,0 | 7,8 | 1,3 | 6,6 | 4,6 | 4,5 |
| 33 | Habilitar incentivos, no solo económicos, para motivar a los profesionales | 6,8 | 6,3 | 8,0 | 1,3 | 6,7 | 4,3 | 5,1 |
| 34 | Cambiar el modelo organizativo y salir de la atomización: pensar en procesos y no en episodios | 6,7 | 5,5 | 8,0 | 1,5 | 7,0 | 4,5 | 4,0 |
| 37 | Identificar y reconocer líderes en toma de decisiones compartidas entre pacientes y profesionales | 6,6 | 6,0 | 8,0 | 1,3 | 6,6 | 5,9 | 5,2 |
| 42 | Favorecer encuentros (físicos o virtuales) entre profesionales y pacientes en los que se presenten resultados en relación con la toma de decisiones compartidas | 6,1 | 5,3 | 8,0 | 1,5 | 6,2 | 6,1 | 5,8 |
| 44 | Promover las comunidades de práctica virtual para profesionales y ciudadanía con el fin de favorecer la toma de decisiones compartidas | 6,1 | 6,0 | 7,0 | 1,2 | 6,3 | 5,8 | 5,0 |
| 47 | Potenciar la figura del gestor de casos como facilitador de la toma de decisiones compartidas | 5,9 | 5,3 | 7,8 | 1,5 | 6,0 | 6,3 | 5,4 |
CV: razón de variación intercuartílica (P75/P25); M: mediana; P25: percentil 25; P75: percentil 75.
- 1)
Área de medidas estructurales
El área agrupa, en el tramo de mayor relevancia valorativa, decisiones estratégicas (7, 11), con respaldo financiero y normativo (10, 17) explícitos, para el conjunto del SNS. Las propuestas enfatizan la implicación del Consejo Interterritorial y de las comunidades autónomas (14), así como el despliegue efectivo del amparo legal a la información, la autonomía y la actualización del consentimiento informado del paciente garantizados por la Ley 41/2002 de 14 de noviembre8 (17).
- 2)
Área de inclusión curricular de la toma de decisiones compartidas en el sistema docente
En esta agrupación destacan las propuestas de inclusión de la toma de decisiones compartidas en el currículo de los sistemas docentes (5), con énfasis en la formación en comunicación (4, 38), y de acreditación de competencias profesionales (2). En un rango de valoración inmediatamente inferior sobresale la conveniencia de constituir grupos de trabajo interdisciplinarios (43) y la creación de alianzas estratégicas entre la universidad, la formación de especialistas y la colegiación profesional (46). En el mismo tramo se registran aportaciones formativas en el ámbito escolar (49) y el fomento de estrategias conjuntas de implantación de la toma de decisiones compartidas entre los sistemas de salud y educativo (50).
- 3)
Área de fomento del cambio cultural asociado a la toma de decisiones compartidas
Las personas consultadas otorgan la mayor relevancia al estímulo de la implicación ciudadana efectiva en los procesos y las decisiones operativas de implantación de la toma de decisiones compartidas, por medio de formación e información de profesionales y pacientes (5), valorando el activismo local y comunitario (19), así como tener en cuenta la temporalidad en la generación de efectos de las actuaciones (28).
En el escalón valorativo intermedio se registran respuestas relativas a cambios de actitud de los/las profesionales en cuanto a respeto, compromiso, comunicación y participación, y de extensión del conocimiento y despliegue de la toma de decisiones compartidas no solo a profesionales y pacientes, sino también al contexto comunitario y familiar (39).
Áreas y medidas correspondientes al nivel «meso»- 1)
Área de generación de información y de comunicación
Destaca en este grupo la recomendación de utilización de un lenguaje sencillo y asequible en la documentación, la interlocución y los mensajes habilitadores de la toma de decisiones compartidas (1), y la importancia de incorporar a la ciudadanía en la elaboración de los diferentes planes y estrategias (3). En el mismo registro valorativo, la consulta propone el acceso adecuado de profesionales y personas usuarias a las mismas plataformas y materiales informativos (16), destacando la importancia de la solvencia y la actualización sobre patologías, procesos diagnósticos y opciones de intervención y tratamiento (15).
Las personas consultadas también señalan la importancia de las estrategias de concienciación de profesionales y pacientes (12), poniendo el conocimiento de la toma de decisiones compartidas al alcance de la población vulnerable, incluyendo a los/las menores (30).
- 2)
Área de diseño y desarrollo de herramientas de ayuda
El área incluye propuestas de material gráfico, recursos audiovisuales y asistencia digitalizada o presencial a profesionales y usuarios/as en procesos de participación y fortalecimiento de la autonomía corresponsable de los/las pacientes. En el intervalo de priorización más alto se plantea la vinculación a la historia clínica digital de los instrumentos de ayuda a la práctica de la toma de decisiones compartidas (18), y se identifican iniciativas de capacitación y motivación, como las escuelas de pacientes (13).
Las personas consultadas subrayan asimismo la conveniencia de implicar a la ciudadanía y sus expectativas en el desarrollo y la evaluación de sistemas e instrumentos de ayuda (22). Destaca asimismo la relevancia otorgada a la adopción de sistemas de clasificación de la calidad de la evidencia de soporte de las recomendaciones médicas, con referencia explícita al sistema GRADE14 (26).
- 3)
Área de investigación y evaluación
La mayoría de las medidas incluidas en este grupo corresponden al intervalo de priorización de mayor puntuación, y destaca el establecimiento de líneas específicas de investigación para la implantación y el desarrollo de la toma de decisiones compartidas (20), poniendo de relieve la recomendación de acopiar evidencia de base científica sobre la efectividad de medidas e instrumentos (9). Destaca también la sugerencia de utilización de indicadores de resultados para estimar el progreso de la inclusión de la toma de decisiones compartidas en el cuadro de mando de las organizaciones asistenciales (24), y la utilización de medidas de la experiencia asistencial de los pacientes, como PROM (Patient Reported Outcomes Measures)15 y PREM (Patient Reported Experience Measures)16 (25).
Áreas y medidas correspondientes al nivel «micro»- 1)
Área de inclusión de la toma de decisiones compartidas en la relación entre profesional y paciente
Este apartado contempla actuaciones y medidas facilitadoras de la inserción de la toma de decisiones compartidas en las organizaciones, los centros y las instituciones proveedores de las prestaciones sanitarias del SNS.
La mayor relevancia de las aportaciones registradas corresponde a la implantación de modelos de gestión centrados en la persona (6). El mismo intervalo acoge medidas que apuntan al impulso de la participación ciudadana en los órganos de gobierno (21), el impulso de las comunidades de práctica virtual entre profesionales y pacientes (44), y sistemas de estímulo asociados con la incorporación de la toma de decisiones compartidas en programas de incentivación de la mejora de la calidad de las prestaciones y su inclusión en los contratos de gestión (8, 27, 29).
Se sugieren también propuestas de auditación y conocimiento conjunto de profesionales y pacientes del avance de la toma de decisiones compartidas en la práctica asistencial (31, 42, 44), y con menor puntuación la habilitación de medidas de motivación y reconocimiento no solo económicas (33), con la consideración hegemónica de los procesos sobre los episodios (34).
DiscusiónLa consideración de los resultados de la consulta debe tener en cuenta algunas de las limitaciones asociadas a las técnicas cualitativas utilizadas, en particular el sesgo de las aportaciones de las personas consultadas en función de su formación, experiencia, responsabilidad e ideología. En el ejercicio descrito se asumió esta posible limitación para obtener una visión innovadora modulada por la diversidad de perspectivas, entornos profesionales, experiencias y contribuciones de las personas seleccionadas. A este condicionamiento cabe añadir la posibilidad de que la unificación estadística de la subjetividad individual en la manifestación agregada de las propuestas de las personas consultadas hubiera introducido sesgos favorables a la priorización de medidas con mayor divulgación, en detrimento de innovaciones en procesos iniciales de emergencia y difusión. En la actualización y las posibles réplicas que suscite esta consulta grupal deberían incorporarse la representación no intermediada del asociacionismo de usuarios de la sanidad.
Aunque existen dificultades y obstáculos propios de la disrupción cultural y relacional asociada al pleno ejercicio de la toma de decisiones compartidas, el notable consenso con que se apunta la conveniencia de adoptar medidas estructurales para el conjunto del SNS sugiere al plano político como principal dificultad que hay que salvar para garantizar la integración y la consolidación de la toma de decisiones compartidas como atributo de calidad y legitimación social de las prestaciones y los servicios sanitarios de financiación pública.
No por escasamente debatida pasa desapercibida la alta priorización del impulso de diversas fórmulas de incentivación corporativa y profesional a la inclusión normalizada de la toma de decisiones compartidas en las organizaciones asistenciales y sus modalidades de gestión.
La atención de la consulta a los niveles político y organizativo llama la atención sobre la necesidad de equilibrar el más avanzado desarrollo de la información, y herramientas de apoyo e impulso a la legitimación social de la toma de decisiones compartidas, con desigual nivel de desarrollo de la toma de decisiones compartidas en los territorios del SNS. Apunta en este sentido el sólido consenso registrado acerca de la relevancia de factores estructurales de aval y credibilidad al desarrollo equilibrado de la toma de decisiones compartidas en el conjunto del SNS: regulación y priorización específica y explícita de su aplicación en la gestión clínica de centros, servicios y prestaciones sanitarias, y actualización de un marco legal de alcance estatal para el ejercicio sin restricciones de la toma de decisiones compartidas.
Es en este entorno facilitador en el que destacan algunas de las medidas e intervenciones de mayor relevancia: la difusión de información inteligible y actualizada producida conjuntamente por profesionales y pacientes; la investigación evaluativa como procedimiento de validación de la interacción corresponsable entre profesionales y pacientes, e instrumentos de verificación del progreso de la implantación y de la adopción de la toma de decisiones compartidas17; la inclusión curricular, conceptual y práctica de la toma de decisiones compartidas en distintos niveles del sistema docente; y la participación ejecutiva de la ciudadanía en la concepción y la elaboración de medidas, instrumentos e intervenciones. Todas ellas convergiendo en el proceso de cambio cultural necesario para asentar la toma de decisiones compartidas como innovación disruptiva de la hegemónica asimetría decisoria entre profesionales y pacientes18.
La perspectiva aportada por la consulta aspira modestamente a suscitar la valoración crítica de las propuestas aportadas como posibles factores de impulso en una visión anticipativa de transformación cualitativa del sistema público de salud y su renovada legitimación social.
En el Sistema Nacional de Salud conviven un destacable avance en el desarrollo conceptual e instrumental de la toma de decisiones compartidas y una fragmentación y variabilidad territorial observable en su implantación y consolidación, dada la carencia de una estrategia específica de respaldo normativo y financiero.
¿Que añade el artículo realizado a la literatura?Priorización de factores estructurales: presupuesto específico, incentivación de la toma de decisiones compartidas en la gestión clínica y actualización de un marco legal propio. Medidas de mayor relevancia: difusión de información inteligible y actualizada producida conjuntamente por profesionales y pacientes; investigación evaluativa; inclusión de la toma de decisiones compartidas en el sistema docente; y participación ejecutiva de la ciudadanía en la elaboración de medidas, instrumentos e intervenciones.
Miguel Ángel Negrín Hernández.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaM. Peiró dirigió el proyecto y la concepción del artículo. A. García-Altés y J.J. Artells participaron en la realización del proyecto. A. García-Altés lideró el grupo focal y realizó el análisis estadístico. J.J. Artells lideró la interpretación de resultados y la redacción del artículo. Todas las personas firmantes aprueban la versión final del artículo para su publicación.
FinanciaciónProyecto realizado por el Institute for Healthcare Management, ESADE Business School, y patrocinado por Bayer.
Conflictos de interesesA. García-Altés y J.J. Artells tomaron parte en la realización del proyecto contratados por el Institute for Healthcare Management, ESADE Business School.