Analizar los modelos de atención a pacientes crónicos de los distintos servicios de salud en España y discutir las cuestiones éticas derivadas de la aplicación de algunos de sus componentes.
MétodoRevisión narrativa de las estrategias y de los programas de atención a pacientes crónicos y el estudio de sus componentes, a partir de la búsqueda en las páginas web de las consejerías y departamentos de sanidad, utilizando los términos “Programas”, “Estrategias”, “Pacientes crónicos” y “Cronicidad”.
ResultadosSe encontraron 15 programas. En la mayoría se incluyen todos los componentes de los modelos de atención a pacientes crónicos, siendo el «apoyo a la toma de decisiones» el menos representado. Los principales conflictos en la autonomía de los pacientes surgen por el uso de bigdata para estratificar a la población y la telemonitorización. La estratificación de la población no considera los factores sociales que acompañan a la enfermedad.
ConclusionesLas estrategias de atención a pacientes crónicos deberían considerar la autonomía y la intimidad de los pacientes en el uso de los datos clínicos y la telemonitorización. Para ser equitativas, deberían prestar una atención integrada e incorporar medidas para reducir las desigualdades debidas a los determinantes sociales que acompañan a la enfermedad.
To examine the chronic care models of the different Spanish health services and to discuss the ethical questions derived from implementing some of their components.
MethodNarrative review of care strategies and programmes for chronic patients in the different Autonomous Communities, searching in official health departments’ web pages, using the terms “Programmes”, “Strategies”, “Chronic patients”, and “Chronicity”.
Results15 programmes were found. Most of them include all components of the chronic care model, “decision-making support” being under-represented. The main conflicts in the autonomy of patients arise from the use of big data to stratify the population and from telemonitoring. The stratification of population does not consider the social factors that accompany the disease.
ConclusionsChronic care strategies should consider the autonomy and privacy of patients in the use of clinical data and telemonitoring. In order to be equitable, they would have to provide an integrated health care system, incorporating measures to reduce the inequalities due to the social determinants that accompany the disease.
Las enfermedades crónicas son un problema de salud frecuente, con unos costes elevados para los sistemas sanitarios. Según la Organización Mundial de la Salud, las cuatro enfermedades crónicas causantes de una mayor mortalidad son las cardiovasculares, las respiratorias, el cáncer y la diabetes. En España, al menos una de cada seis personas con 15 o más años de edad padece alguno de los trastornos crónicos más frecuentes. El 3,9% de la población tiene enfermedad pulmonar obstructiva crónica (EPOC), el 7% tiene diabetes, el 5,5% padece alguna enfermedad cardiaca y el 6,5% sufre depresión crónica1.
Los costes para los servicios sanitarios generados por las enfermedades crónicas son altos. En un estudio llevado a cabo en Cataluña se estima que los pacientes con una enfermedad crónica tienen un gasto medio anual de 413 euros, y con cinco enfermedades este gasto es de 2413 euros. En total, los pacientes diabéticos consumen el mayor volumen de recursos sanitarios, seguidos por los que padecen EPOC2.
Las enfermedades crónicas tienen una distribución desigual entre la población: afectan con más frecuencia a las mujeres, las personas de mayor edad y las que tienen un nivel de estudios o de ingresos más bajo3. Además, la multimorbilidad termina deteriorando la calidad de vida de los pacientes, así como generando dependencia y discapacidad.
Por tanto, se hace necesario fortalecer los sistemas de salud y alinear programas de salud pública e intervenciones sociales4.
Como consecuencia del aumento en la demanda de los pacientes y del cambio en sus expectativas5, los servicios sanitarios se han tenido que adaptar para dar respuesta a las enfermedades crónicas. Los sistemas de salud se han orientado hacia modelos integrados de cuidados, apoyados en las tecnologías de la información y dirigidos a los cuidados centrados en el paciente y la familia6,7. Aunque existen varias definiciones de «cuidados integrados», parece que estos tienen unas características comunes, como son el liderazgo clínico y la implicación de los profesionales de ambos niveles asistenciales8.
Existen evidencias que sugieren unas mayores efectividad, calidad y eficiencia en los modelos integrados de cuidados9. A pesar de dicha evidencia emergente, todavía no son tantos los programas que incorporan efectivamente la atención integrada10,11.
Entre los modelos más utilizados se encuentran la Pirámide de Kaiser, que usa la estratificación de los pacientes según su perfil de morbilidad y su necesidad de recursos12. El Chronic Care Model desarrolla la atención a los pacientes crónicos con seis componentes: organización de la atención a la salud, sistema de provisión de los servicios, sistema de información clínica, apoyo a la toma de decisiones, apoyo al automanejo y recursos comunitarios13. El Innovative Care for Chronic Conditions incorpora una óptica de políticas de salud, optimizando los recursos sanitarios en un contexto poblacional concreto14.
Un aspecto común de estos modelos de atención y servicio es el énfasis en la inclusión de la perspectiva del paciente y la familia en la planificación y el seguimiento de los cuidados15. Esto puede deberse a que surgieron en los Estados Unidos, donde se tiende a considerar a los ciudadanos como consumidores de servicios16, o también por la percepción existente sobre las mejoras en la calidad y el incremento de la satisfacción de pacientes y profesionales17.
En España, ni el Plan de Calidad del Sistema Nacional de Salud (SNS) ni otras estrategias de las comunidades autónomas recogen siempre actuaciones para reducir las desigualdades en salud, lo que puede dar lugar a problemas éticos derivados de la aplicación de modelos poco equitativos, o en los que se pueda cuestionar la autonomía de los pacientes.
El objetivo principal de este estudio es analizar las estrategias de atención a pacientes crónicos desarrolladas por el Ministerio de Sanidad y los diferentes servicios de salud autonómicos, y valorar los conflictos éticos que surgen de su aplicación en relación con la autonomía de los pacientes y la equidad en la distribución de los recursos. Objetivos secundarios serían determinar los componentes de los modelos de cuidados crónicos incluidos en las estrategias para la cronicidad y discutir algunas de las cuestiones éticas planteadas por los autocuidados, la toma de decisiones compartidas, la estratificación de los pacientes y el uso de las tecnologías de la información.
MétodoRevisión narrativa, con enfoque cualitativo, de las estrategias y los programas de atención a pacientes crónicos publicados en las páginas web de las consejerías y departamentos de sanidad de las comunidades autónomas, así como la divulgada por el Ministerio de Sanidad, Servicios Sociales e Igualdad en el año 2012.
Entre los meses de febrero y marzo de 2017 se realizó una búsqueda electrónica de los programas y las estrategias de atención a los pacientes crónicos, utilizando los términos libres “Estrategia”, “Programa”, “Pacientes crónicos” y “Cronicidad”, y añadiendo el nombre de cada una de las 17 comunidades autónomas.
Para determinar la estrategia de búsqueda correcta y verificar que se incluían los programas que están publicados, se consultó con un experto que realiza gestión de programas de pacientes crónicos, con amplios conocimientos en las estrategias que se están desarrollando en España, y con otro experto en búsquedas bibliográficas y en la valoración de programas de salud, que trabaja en una agencia de calidad sanitaria.
Un médico de familia hizo una lectura de los documentos encontrados para determinar los componentes de los modelos de crónicos incluidos en los programas, con especial interés en aquellos relacionados con la autonomía del paciente y la equidad en la distribución de los recursos. Un enfermero contribuyó en la selección y el análisis de los documentos, fundamentalmente de aquellos relacionados con los cuidados.
Se eligieron los documentos que cumplían los siguientes criterios: 1) el programa corresponde al plan de cuidados crónicos para la comunidad autónoma de que se trate y el publicado para el SNS; 2) el plan incluye las actuaciones a llevar a cabo en la gestión de las enfermedades crónicas; y 3) se selecciona la versión más actualizada del plan. Se excluyeron los programas que estaban incompletos o en fase de desarrollo.
A partir de los componentes de los modelos de crónicos se consideraron los siguientes indicadores de evaluación de resultados: autocuidados, integración asistencial, apoyo en la toma de decisiones, organización de la atención, recursos sociosanitarios, usos de las tecnologías de la información y la comunicación (TIC), decisiones compartidas, discapacidad, cuidados centrados en el paciente y estratificación de la población.
ResultadosSe encontraron 15 estrategias y programas de atención a pacientes crónicos en las comunidades autónomas de Aragón, País Vasco, Cataluña, Andalucía, Región de Murcia, Madrid, Navarra, Castilla y León, La Rioja, Comunidad Valenciana, Asturias, Islas Canarias, Cantabria e Islas Baleares, además de la estrategia del SNS. Los dos primeros programas publicados fueron los de Aragón y País Vasco, en el año 2010.
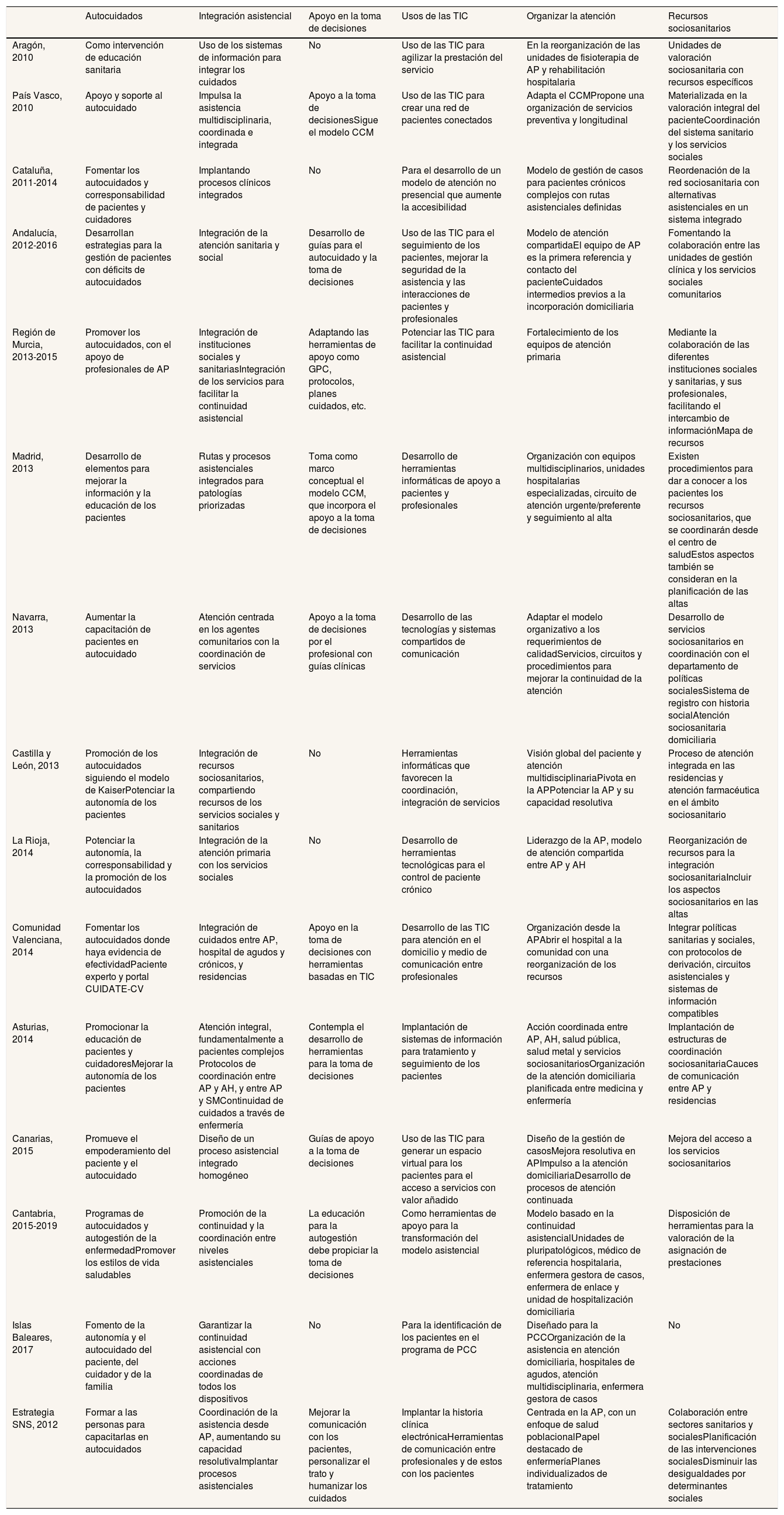
En la mayoría de ellos se recogen todos los componentes de los Chronic Care Models. En todos se hace referencia a los autocuidados, la integración y la disponibilidad de recursos sociosanitarios. El apoyo a la toma de decisiones es el aspecto que con más frecuencia está ausente (tabla 1).
Estrategias de cronicidad y componentes de los Chronic Care Model
| Autocuidados | Integración asistencial | Apoyo en la toma de decisiones | Usos de las TIC | Organizar la atención | Recursos sociosanitarios | |
|---|---|---|---|---|---|---|
| Aragón, 2010 | Como intervención de educación sanitaria | Uso de los sistemas de información para integrar los cuidados | No | Uso de las TIC para agilizar la prestación del servicio | En la reorganización de las unidades de fisioterapia de AP y rehabilitación hospitalaria | Unidades de valoración sociosanitaria con recursos específicos |
| País Vasco, 2010 | Apoyo y soporte al autocuidado | Impulsa la asistencia multidisciplinaria, coordinada e integrada | Apoyo a la toma de decisionesSigue el modelo CCM | Uso de las TIC para crear una red de pacientes conectados | Adapta el CCMPropone una organización de servicios preventiva y longitudinal | Materializada en la valoración integral del pacienteCoordinación del sistema sanitario y los servicios sociales |
| Cataluña, 2011-2014 | Fomentar los autocuidados y corresponsabilidad de pacientes y cuidadores | Implantando procesos clínicos integrados | No | Para el desarrollo de un modelo de atención no presencial que aumente la accesibilidad | Modelo de gestión de casos para pacientes crónicos complejos con rutas asistenciales definidas | Reordenación de la red sociosanitaria con alternativas asistenciales en un sistema integrado |
| Andalucía, 2012-2016 | Desarrollan estrategias para la gestión de pacientes con déficits de autocuidados | Integración de la atención sanitaria y social | Desarrollo de guías para el autocuidado y la toma de decisiones | Uso de las TIC para el seguimiento de los pacientes, mejorar la seguridad de la asistencia y las interacciones de pacientes y profesionales | Modelo de atención compartidaEl equipo de AP es la primera referencia y contacto del pacienteCuidados intermedios previos a la incorporación domiciliaria | Fomentando la colaboración entre las unidades de gestión clínica y los servicios sociales comunitarios |
| Región de Murcia, 2013-2015 | Promover los autocuidados, con el apoyo de profesionales de AP | Integración de instituciones sociales y sanitariasIntegración de los servicios para facilitar la continuidad asistencial | Adaptando las herramientas de apoyo como GPC, protocolos, planes cuidados, etc. | Potenciar las TIC para facilitar la continuidad asistencial | Fortalecimiento de los equipos de atención primaria | Mediante la colaboración de las diferentes instituciones sociales y sanitarias, y sus profesionales, facilitando el intercambio de informaciónMapa de recursos |
| Madrid, 2013 | Desarrollo de elementos para mejorar la información y la educación de los pacientes | Rutas y procesos asistenciales integrados para patologías priorizadas | Toma como marco conceptual el modelo CCM, que incorpora el apoyo a la toma de decisiones | Desarrollo de herramientas informáticas de apoyo a pacientes y profesionales | Organización con equipos multidisciplinarios, unidades hospitalarias especializadas, circuito de atención urgente/preferente y seguimiento al alta | Existen procedimientos para dar a conocer a los pacientes los recursos sociosanitarios, que se coordinarán desde el centro de saludEstos aspectos también se consideran en la planificación de las altas |
| Navarra, 2013 | Aumentar la capacitación de pacientes en autocuidado | Atención centrada en los agentes comunitarios con la coordinación de servicios | Apoyo a la toma de decisiones por el profesional con guías clínicas | Desarrollo de las tecnologías y sistemas compartidos de comunicación | Adaptar el modelo organizativo a los requerimientos de calidadServicios, circuitos y procedimientos para mejorar la continuidad de la atención | Desarrollo de servicios sociosanitarios en coordinación con el departamento de políticas socialesSistema de registro con historia socialAtención sociosanitaria domiciliaria |
| Castilla y León, 2013 | Promoción de los autocuidados siguiendo el modelo de KaiserPotenciar la autonomía de los pacientes | Integración de recursos sociosanitarios, compartiendo recursos de los servicios sociales y sanitarios | No | Herramientas informáticas que favorecen la coordinación, integración de servicios | Visión global del paciente y atención multidisciplinariaPivota en la APPotenciar la AP y su capacidad resolutiva | Proceso de atención integrada en las residencias y atención farmacéutica en el ámbito sociosanitario |
| La Rioja, 2014 | Potenciar la autonomía, la corresponsabilidad y la promoción de los autocuidados | Integración de la atención primaria con los servicios sociales | No | Desarrollo de herramientas tecnológicas para el control de paciente crónico | Liderazgo de la AP, modelo de atención compartida entre AP y AH | Reorganización de recursos para la integración sociosanitariaIncluir los aspectos sociosanitarios en las altas |
| Comunidad Valenciana, 2014 | Fomentar los autocuidados donde haya evidencia de efectividadPaciente experto y portal CUIDATE-CV | Integración de cuidados entre AP, hospital de agudos y crónicos, y residencias | Apoyo en la toma de decisiones con herramientas basadas en TIC | Desarrollo de las TIC para atención en el domicilio y medio de comunicación entre profesionales | Organización desde la APAbrir el hospital a la comunidad con una reorganización de los recursos | Integrar políticas sanitarias y sociales, con protocolos de derivación, circuitos asistenciales y sistemas de información compatibles |
| Asturias, 2014 | Promocionar la educación de pacientes y cuidadoresMejorar la autonomía de los pacientes | Atención integral, fundamentalmente a pacientes complejos Protocolos de coordinación entre AP y AH, y entre AP y SMContinuidad de cuidados a través de enfermería | Contempla el desarrollo de herramientas para la toma de decisiones | Implantación de sistemas de información para tratamiento y seguimiento de los pacientes | Acción coordinada entre AP, AH, salud pública, salud metal y servicios sociosanitariosOrganización de la atención domiciliaria planificada entre medicina y enfermería | Implantación de estructuras de coordinación sociosanitariaCauces de comunicación entre AP y residencias |
| Canarias, 2015 | Promueve el empoderamiento del paciente y el autocuidado | Diseño de un proceso asistencial integrado homogéneo | Guías de apoyo a la toma de decisiones | Uso de las TIC para generar un espacio virtual para los pacientes para el acceso a servicios con valor añadido | Diseño de la gestión de casosMejora resolutiva en APImpulso a la atención domiciliariaDesarrollo de procesos de atención continuada | Mejora del acceso a los servicios sociosanitarios |
| Cantabria, 2015-2019 | Programas de autocuidados y autogestión de la enfermedadPromover los estilos de vida saludables | Promoción de la continuidad y la coordinación entre niveles asistenciales | La educación para la autogestión debe propiciar la toma de decisiones | Como herramientas de apoyo para la transformación del modelo asistencial | Modelo basado en la continuidad asistencialUnidades de pluripatológicos, médico de referencia hospitalaria, enfermera gestora de casos, enfermera de enlace y unidad de hospitalización domiciliaria | Disposición de herramientas para la valoración de la asignación de prestaciones |
| Islas Baleares, 2017 | Fomento de la autonomía y el autocuidado del paciente, del cuidador y de la familia | Garantizar la continuidad asistencial con acciones coordinadas de todos los dispositivos | No | Para la identificación de los pacientes en el programa de PCC | Diseñado para la PCCOrganización de la asistencia en atención domiciliaria, hospitales de agudos, atención multidisciplinaria, enfermera gestora de casos | No |
| Estrategia SNS, 2012 | Formar a las personas para capacitarlas en autocuidados | Coordinación de la asistencia desde AP, aumentando su capacidad resolutivaImplantar procesos asistenciales | Mejorar la comunicación con los pacientes, personalizar el trato y humanizar los cuidados | Implantar la historia clínica electrónicaHerramientas de comunicación entre profesionales y de estos con los pacientes | Centrada en la AP, con un enfoque de salud poblacionalPapel destacado de enfermeríaPlanes individualizados de tratamiento | Colaboración entre sectores sanitarios y socialesPlanificación de las intervenciones socialesDisminuir las desigualdades por determinantes sociales |
AH: atención hospitalaria; AP: atención primaria; CCM: Chronic Care Models; GPC: guía de práctica clínica; PCC: pacientes crónicos complejos; SM: salud mental; SNS: Sistema Nacional de Salud; TIC: tecnologías de la información y la comunicación.
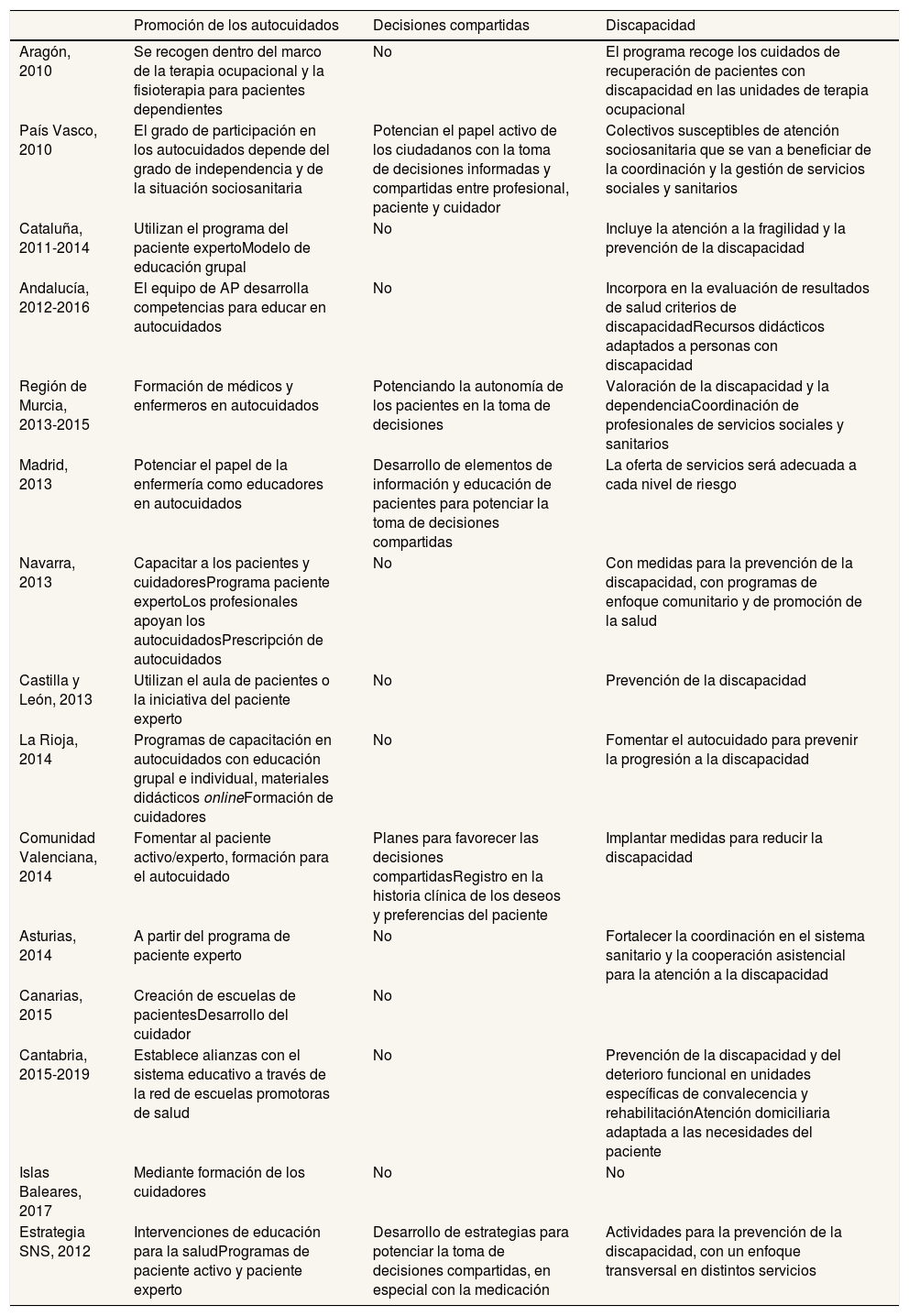
La promoción de los autocuidados, las decisiones compartidas y la discapacidad están incluidas en la dimensión «Autonomía del paciente» (tabla 2).
Dimensión «Autonomía del paciente»
| Promoción de los autocuidados | Decisiones compartidas | Discapacidad | |
|---|---|---|---|
| Aragón, 2010 | Se recogen dentro del marco de la terapia ocupacional y la fisioterapia para pacientes dependientes | No | El programa recoge los cuidados de recuperación de pacientes con discapacidad en las unidades de terapia ocupacional |
| País Vasco, 2010 | El grado de participación en los autocuidados depende del grado de independencia y de la situación sociosanitaria | Potencian el papel activo de los ciudadanos con la toma de decisiones informadas y compartidas entre profesional, paciente y cuidador | Colectivos susceptibles de atención sociosanitaria que se van a beneficiar de la coordinación y la gestión de servicios sociales y sanitarios |
| Cataluña, 2011-2014 | Utilizan el programa del paciente expertoModelo de educación grupal | No | Incluye la atención a la fragilidad y la prevención de la discapacidad |
| Andalucía, 2012-2016 | El equipo de AP desarrolla competencias para educar en autocuidados | No | Incorpora en la evaluación de resultados de salud criterios de discapacidadRecursos didácticos adaptados a personas con discapacidad |
| Región de Murcia, 2013-2015 | Formación de médicos y enfermeros en autocuidados | Potenciando la autonomía de los pacientes en la toma de decisiones | Valoración de la discapacidad y la dependenciaCoordinación de profesionales de servicios sociales y sanitarios |
| Madrid, 2013 | Potenciar el papel de la enfermería como educadores en autocuidados | Desarrollo de elementos de información y educación de pacientes para potenciar la toma de decisiones compartidas | La oferta de servicios será adecuada a cada nivel de riesgo |
| Navarra, 2013 | Capacitar a los pacientes y cuidadoresPrograma paciente expertoLos profesionales apoyan los autocuidadosPrescripción de autocuidados | No | Con medidas para la prevención de la discapacidad, con programas de enfoque comunitario y de promoción de la salud |
| Castilla y León, 2013 | Utilizan el aula de pacientes o la iniciativa del paciente experto | No | Prevención de la discapacidad |
| La Rioja, 2014 | Programas de capacitación en autocuidados con educación grupal e individual, materiales didácticos onlineFormación de cuidadores | No | Fomentar el autocuidado para prevenir la progresión a la discapacidad |
| Comunidad Valenciana, 2014 | Fomentar al paciente activo/experto, formación para el autocuidado | Planes para favorecer las decisiones compartidasRegistro en la historia clínica de los deseos y preferencias del paciente | Implantar medidas para reducir la discapacidad |
| Asturias, 2014 | A partir del programa de paciente experto | No | Fortalecer la coordinación en el sistema sanitario y la cooperación asistencial para la atención a la discapacidad |
| Canarias, 2015 | Creación de escuelas de pacientesDesarrollo del cuidador | No | |
| Cantabria, 2015-2019 | Establece alianzas con el sistema educativo a través de la red de escuelas promotoras de salud | No | Prevención de la discapacidad y del deterioro funcional en unidades específicas de convalecencia y rehabilitaciónAtención domiciliaria adaptada a las necesidades del paciente |
| Islas Baleares, 2017 | Mediante formación de los cuidadores | No | No |
| Estrategia SNS, 2012 | Intervenciones de educación para la saludProgramas de paciente activo y paciente experto | Desarrollo de estrategias para potenciar la toma de decisiones compartidas, en especial con la medicación | Actividades para la prevención de la discapacidad, con un enfoque transversal en distintos servicios |
AP: atención primaria; SNS: Sistema Nacional de Salud.
Para fomentar los autocuidados, la autonomía y la capacitación de los pacientes se utilizan los «programas de pacientes expertos», llevados a cabo en las escuelas de pacientes o similares, como ocurre en Cataluña, Castilla y León, Cantabria, Canarias, País Vasco, Comunidad Valenciana, Navarra y La Rioja. En los programas de Castilla y León, Navarra y La Rioja también se contribuye a la formación, la información y el asesoramiento de los cuidadores en cuanto a los autocuidados. En general, son los profesionales de atención primaria, fundamentalmente el personal de enfermería, quienes realizan la educación y el adiestramiento de los pacientes, sin encontrar referencia expresa a la formación de pacientes por otros pacientes.
Los autocuidados están asociados a la corresponsabilidad por el estado de salud y la sostenibilidad del sistema. En el programa del País Vasco, el grado de responsabilidad y participación de los pacientes en sus cuidados difiere según el tipo y la complejidad del proceso, el grado de independencia y la situación sociosanitaria del paciente, porque no todos tienen las mismas capacidades para afrontar los cuidados.
En los programas de Región de Murcia, Madrid, País Vasco, Andalucía y Comunidad Valenciana, y en el SNS, se considera la toma de decisiones compartidas como una herramienta para fomentar la autonomía de los pacientes y su responsabilidad en los cuidados.
En la mayoría de los programas está presente la prevención de la discapacidad, con actuaciones sobre los determinantes de la salud y la rehabilitación de los pacientes.
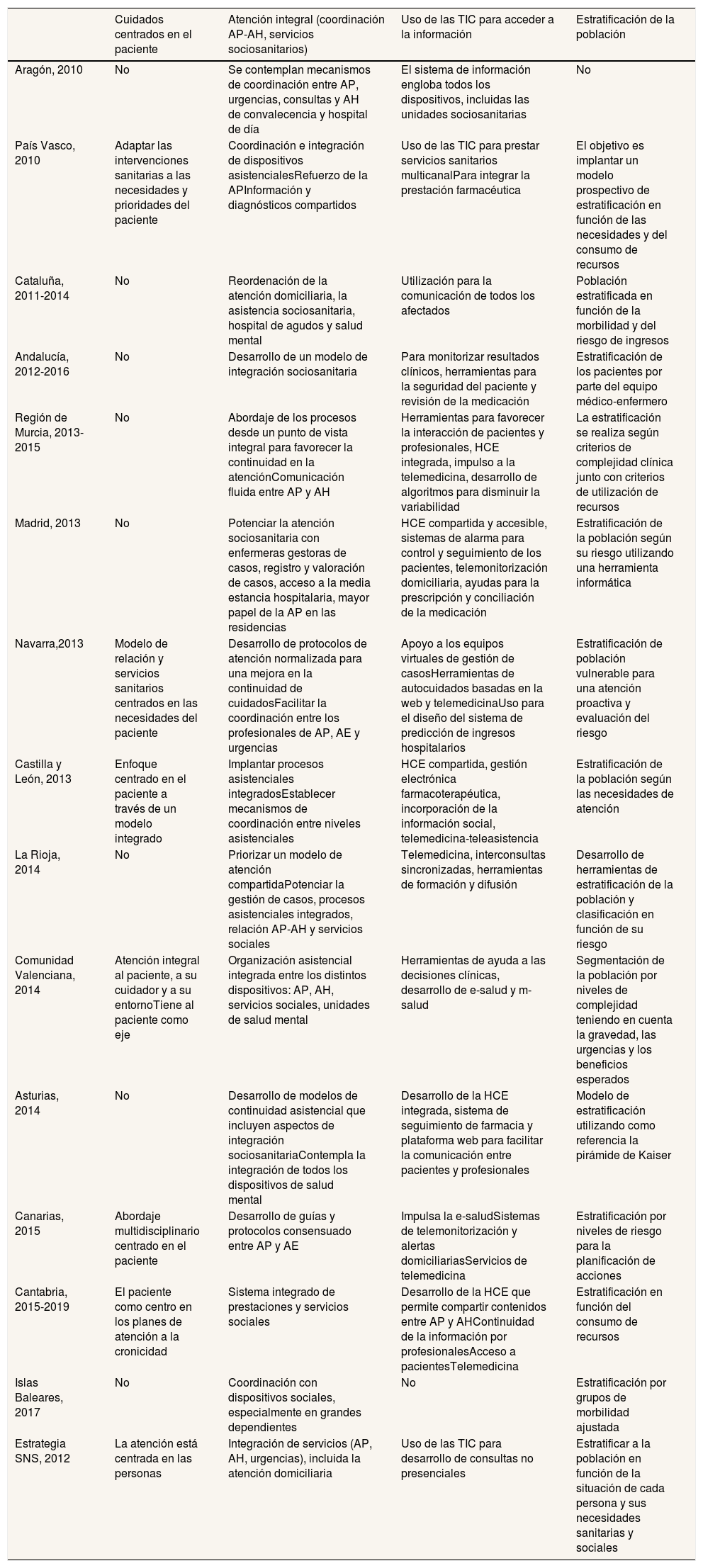
En cuanto a la dimensión «Equidad» (tabla 3), en muchos programas se hace alusión a un modelo de cuidados centrado en la persona, el cual garantiza la continuidad, la seguridad y la eficiencia de los cuidados.
Dimensión «Eficiencia/equidad»
| Cuidados centrados en el paciente | Atención integral (coordinación AP-AH, servicios sociosanitarios) | Uso de las TIC para acceder a la información | Estratificación de la población | |
|---|---|---|---|---|
| Aragón, 2010 | No | Se contemplan mecanismos de coordinación entre AP, urgencias, consultas y AH de convalecencia y hospital de día | El sistema de información engloba todos los dispositivos, incluidas las unidades sociosanitarias | No |
| País Vasco, 2010 | Adaptar las intervenciones sanitarias a las necesidades y prioridades del paciente | Coordinación e integración de dispositivos asistencialesRefuerzo de la APInformación y diagnósticos compartidos | Uso de las TIC para prestar servicios sanitarios multicanalPara integrar la prestación farmacéutica | El objetivo es implantar un modelo prospectivo de estratificación en función de las necesidades y del consumo de recursos |
| Cataluña, 2011-2014 | No | Reordenación de la atención domiciliaria, la asistencia sociosanitaria, hospital de agudos y salud mental | Utilización para la comunicación de todos los afectados | Población estratificada en función de la morbilidad y del riesgo de ingresos |
| Andalucía, 2012-2016 | No | Desarrollo de un modelo de integración sociosanitaria | Para monitorizar resultados clínicos, herramientas para la seguridad del paciente y revisión de la medicación | Estratificación de los pacientes por parte del equipo médico-enfermero |
| Región de Murcia, 2013-2015 | No | Abordaje de los procesos desde un punto de vista integral para favorecer la continuidad en la atenciónComunicación fluida entre AP y AH | Herramientas para favorecer la interacción de pacientes y profesionales, HCE integrada, impulso a la telemedicina, desarrollo de algoritmos para disminuir la variabilidad | La estratificación se realiza según criterios de complejidad clínica junto con criterios de utilización de recursos |
| Madrid, 2013 | No | Potenciar la atención sociosanitaria con enfermeras gestoras de casos, registro y valoración de casos, acceso a la media estancia hospitalaria, mayor papel de la AP en las residencias | HCE compartida y accesible, sistemas de alarma para control y seguimiento de los pacientes, telemonitorización domiciliaria, ayudas para la prescripción y conciliación de la medicación | Estratificación de la población según su riesgo utilizando una herramienta informática |
| Navarra,2013 | Modelo de relación y servicios sanitarios centrados en las necesidades del paciente | Desarrollo de protocolos de atención normalizada para una mejora en la continuidad de cuidadosFacilitar la coordinación entre los profesionales de AP, AE y urgencias | Apoyo a los equipos virtuales de gestión de casosHerramientas de autocuidados basadas en la web y telemedicinaUso para el diseño del sistema de predicción de ingresos hospitalarios | Estratificación de población vulnerable para una atención proactiva y evaluación del riesgo |
| Castilla y León, 2013 | Enfoque centrado en el paciente a través de un modelo integrado | Implantar procesos asistenciales integradosEstablecer mecanismos de coordinación entre niveles asistenciales | HCE compartida, gestión electrónica farmacoterapéutica, incorporación de la información social, telemedicina-teleasistencia | Estratificación de la población según las necesidades de atención |
| La Rioja, 2014 | No | Priorizar un modelo de atención compartidaPotenciar la gestión de casos, procesos asistenciales integrados, relación AP-AH y servicios sociales | Telemedicina, interconsultas sincronizadas, herramientas de formación y difusión | Desarrollo de herramientas de estratificación de la población y clasificación en función de su riesgo |
| Comunidad Valenciana, 2014 | Atención integral al paciente, a su cuidador y a su entornoTiene al paciente como eje | Organización asistencial integrada entre los distintos dispositivos: AP, AH, servicios sociales, unidades de salud mental | Herramientas de ayuda a las decisiones clínicas, desarrollo de e-salud y m-salud | Segmentación de la población por niveles de complejidad teniendo en cuenta la gravedad, las urgencias y los beneficios esperados |
| Asturias, 2014 | No | Desarrollo de modelos de continuidad asistencial que incluyen aspectos de integración sociosanitariaContempla la integración de todos los dispositivos de salud mental | Desarrollo de la HCE integrada, sistema de seguimiento de farmacia y plataforma web para facilitar la comunicación entre pacientes y profesionales | Modelo de estratificación utilizando como referencia la pirámide de Kaiser |
| Canarias, 2015 | Abordaje multidisciplinario centrado en el paciente | Desarrollo de guías y protocolos consensuado entre AP y AE | Impulsa la e-saludSistemas de telemonitorización y alertas domiciliariasServicios de telemedicina | Estratificación por niveles de riesgo para la planificación de acciones |
| Cantabria, 2015-2019 | El paciente como centro en los planes de atención a la cronicidad | Sistema integrado de prestaciones y servicios sociales | Desarrollo de la HCE que permite compartir contenidos entre AP y AHContinuidad de la información por profesionalesAcceso a pacientesTelemedicina | Estratificación en función del consumo de recursos |
| Islas Baleares, 2017 | No | Coordinación con dispositivos sociales, especialmente en grandes dependientes | No | Estratificación por grupos de morbilidad ajustada |
| Estrategia SNS, 2012 | La atención está centrada en las personas | Integración de servicios (AP, AH, urgencias), incluida la atención domiciliaria | Uso de las TIC para desarrollo de consultas no presenciales | Estratificar a la población en función de la situación de cada persona y sus necesidades sanitarias y sociales |
AE: atención especializada; AH: atención hospitalaria; AP: atención primaria; HCE: historia clínica electrónica; TIC: tecnologías de la información y la comunicación.
Las TIC facilitan la autonomía de los pacientes incorporando instrumentos de biomedicina y sensores personales que posibilitan los sistemas de telesalud personal y autocuidados en los entornos de la vida cotidiana. Este aspecto se recoge en los programas de Madrid, Cantabria, Navarra, Castilla y León, País Vasco y Andalucía, y en el SNS. También posibilitan las actividades formativas, crean una red de pacientes activados y conectados que comparten conocimientos, y mejoran la accesibilidad y la continuidad asistencial al permitir el intercambio rápido y eficiente de la información clínica y social entre los profesionales.
La estratificación de la población en los programas de Región de Murcia, Madrid, Navarra, País Vasco, La Rioja, Andalucía, Cantabria y Comunidad Valenciana, y en la estrategia del SNS, tiene como objetivo predecir las necesidades de los pacientes y adecuar los recursos sociosanitarios con la finalidad de mejorar su salud y calidad de vida, la eficiencia del sistema y el uso de los recursos.
DiscusiónLas estrategias y los programas para la atención a los pacientes crónicos incorporan los componentes del Chronic Care Model y del Innovative Care for Chronic Conditions (ICCM). Estos han demostrado ser más efectivos para los pacientes crónicos que los modelos tradicionales, disminuyendo las visitas a urgencias, las hospitalizaciones y las estancias medias en los pacientes con EPOC18, así como mejorando su calidad de vida; sin embargo, de su aplicación surgen algunos conflictos éticos relacionados con la autonomía de los pacientes y la equidad en la distribución de los recursos. Así, en los programas de crónicos estudiados se detectan déficits en cuanto a la incorporación de las decisiones compartidas en la relación clínica, la representación de los pacientes en el diseño de los modelos de atención personalizada y la consideración de los factores sociales en la estratificación de los pacientes.
En parte, los hallazgos son concordantes con el análisis de los valores éticos de los Chronic Care Models, en los que se considera la autonomía de las personas como su principal aportación, pero en los que hay que aclarar la forma en que se establece la confianza en la relación médico-paciente19.
Conflictos éticos en relación con la autonomía de los pacientesEl fomento del autocuidado en las estrategias de personas con enfermedades crónicas implica situar la autonomía de los pacientes en un primer plano, tanto en la dimensión decisional (autonomía para tomar las decisiones) como en la informativa (control de la información de carácter personal) y la funcional (capacidad para llevar a cabo las decisiones adoptadas)20.
La responsabilidad exige compromiso y diálogo21, pero para llevar a cabo las decisiones compartidas hay que facilitar el diálogo entre profesionales y pacientes22, contribuyendo a individualizar las intervenciones sobre los pacientes de acuerdo con sus preferencias. A pesar de las implicaciones que tienen las decisiones compartidas para la autonomía de los pacientes, solo aparecen reflejadas en seis de las 15 estrategias de crónicos. Es probable que esto se deba a que el diseño de estos programas está muy dirigido hacia los modelos de cuidados crónicos, que no incorporan las decisiones compartidas como uno de sus elementos.
En varios estudios, la toma de decisiones compartidas implica una reducción del conflicto decisional entre profesionales y pacientes23, una mejora en los conocimientos de los pacientes sobre su enfermedad24 y una mayor satisfacción con el tratamiento25.
Por otro lado, es frecuente que las enfermedades crónicas terminen generando algún grado de discapacidad con pérdida de la autonomía, entendida esta como la capacidad para llevar a efecto las decisiones personales sobre cómo vivir y desarrollar las actividades de la vida diaria.
Entendiendo que el desarrollo de la autonomía personal debe incluir el derecho a vivir con independencia y a participar en la sociedad26, la autonomía del paciente ya no está solo referida a la «decisión», sino que se amplía en el sentido de la «capacidad para hacer». La Convención Internacional sobre los Derechos de las Personas con Discapacidad puede considerarse el punto de partida para pensar en la dimensión «ejecutiva» de la autonomía, que se incluye así dentro de un modelo social en el que la discapacidad se reconoce en función de las limitaciones sociales27. El abordaje de la discapacidad en las estrategias y los programas de crónicos se hace fundamentalmente desde la prevención, y solo en algunos casos se trata desde una perspectiva social.
Estas estrategias deberían recoger intervenciones frente a la discapacidad y las alteraciones en la funcionalidad que incluyeran, además, medidas de apoyo social, tecnológico y educativo.
En los programas de crónicos, las TIC son una herramienta para mejorar la atención y los resultados en salud, en cuanto a la educación de los pacientes y el seguimiento de sus procesos28,29. Hay tres aspectos en el uso de las TIC que pueden plantear conflictos éticos. Uno es el referido a la utilización de los datos almacenados con fines diferentes a los asistenciales. En este caso, la Administración pública, como responsable de la gestión de los datos, debe garantizar su seguridad30. Otro es la telemonitorización domiciliaria, que mejora la calidad de los cuidados, pero puede interferir en la intimidad de las personas31. Para evitar la discriminación en el uso de las TIC, sería conveniente implicar a los ciudadanos en el diseño de los modelos de atención personalizada y conciliar los beneficios de las empresas que desarrollan estas aplicaciones con los derechos de las personas32. Y en tercer lugar, las diferencias sociales en cuanto al acceso a las tecnologías de la información, que están relacionadas con la capacidad económica y el nivel educativo de las personas. En algunos estudios se ha asociado el acceso a las tecnologías con los ingresos más altos y el mayor nivel educativo33,34.
Conflictos éticos relacionados con la equidad en las estrategias de pacientes crónicosUna distribución equitativa de los recursos implica destinar recursos especiales para las personas que más los necesitan35. La estratificación de la población puede ser equitativa en cuanto que su objetivo es ordenar los servicios sanitarios en relación con las necesidades de los pacientes y hacerlos más eficientes, estableciendo una discriminación positiva sobre la base de su vulnerabilidad. Se trataría de una forma de protección de los pacientes frágiles desde el sistema sanitario36.
Sin embargo, al considerar solo las variables clínicas y demográficas para la estratificación de las personas, sin tener en cuenta los factores sociales como el nivel educativo, el sexo, la clase social y los recursos económicos, puede resultar una clasificación sesgada, que discrimine a los que tienen peores condiciones sociales respecto a los que presentan una mayor complejidad clínica pero disponen de recursos económicos y de apoyo social37.
La cronificación de las enfermedades y su mala evolución pueden estar condicionadas por factores sociales, para lo que se precisan actuaciones desde diferentes políticas. En el apartado sociosanitario, debe plantearse un modelo integrado de cuidados que armonice las actuaciones de los servicios sociales y sanitarios38. Este resulta más equitativo porque previene las complicaciones evitables de la enfermedad y reduce las ineficiencias del sistema al disminuir las duplicidades de pruebas, las hospitalizaciones innecesarias y el uso de otros recursos para la salud39,40; sin olvidar los programas de intervención comunitaria y la detección de los activos en salud,
La atención integral es uno de los componentes de la «medicina centrada en el paciente», que tiene como objetivo ayudar a los pacientes a ser más activos en las consultas, entrenar a los médicos para transformar su rol hacia una atención más empática y colaboradora, y promover el papel de la atención primaria en la coordinación de la asistencia41. En un sentido ético, la medicina centrada en el paciente implica un profundo respeto por la dignidad de las personas. Los pacientes son informados, escuchados y respetados, y participan en las decisiones que afectan a su salud42.
Limitaciones del estudioEste estudio se ha realizado a partir de las estrategias de atención a pacientes con enfermedades crónicas publicadas por los departamentos y consejerías de sanidad, sin saber cómo están siendo aplicadas en la práctica. Así, en el nuevo programa de crónicos de Aragón, que aún no ha sido publicado, se ha realizado la estratificación de la población y se están utilizando las TIC para facilitar la comunicación entre niveles asistenciales y mejorar la continuidad asistencial.
No se han publicado los resultados de la aplicación de los componentes de los Chronic Care Model en los servicios sanitarios en España, e incluso se cuestiona si estos son los modelos más adecuados o si el problema de la cronicidad debería afrontarse fortaleciendo la atención primaria43.
En futuras investigaciones debería hacerse un análisis y una reflexión de los conflictos éticos derivados del desarrollo de estas estrategias en la práctica clínica.
ConclusionesLas estrategias de atención a los pacientes crónicos en España han adoptado los componentes de los modelos de cuidados crónicos, que tienen demostrada efectividad sobre los resultados en salud, mejorando la calidad de vida y los cuidados de los pacientes.
Los conflictos éticos que se plantean en cuanto a la autonomía de los pacientes resultan de la propuesta para el uso masivo de datos que puede dar problemas de confidencialidad, así como de la utilización de los sistemas de telemedicina para el control de las personas con las capacidades mentales disminuidas. Las estrategias deberían incluir medidas de apoyo social, tecnológico y educativo en las intervenciones frente a la discapacidad.
La estratificación de la población con criterios clínicos sin considerar las condiciones de vida, los recursos socioeconómicos y otros determinantes sociales de la salud puede dar lugar a inequidades en la distribución de los recursos en salud.
En los últimos años, los servicios de salud han desarrollado estrategias para hacer frente a los problemas generados por las enfermedades crónicas. En el sistema sanitario público español, los programas implementados derivan de los modelos de atención a pacientes crónicos, de cuyas acciones pueden resultar conflictos éticos relacionados con la autonomía de las personas y la incapacidad de los modelos para disminuir las desigualdades sociales.
¿Qué aporta el estudio realizado a la literatura?Este estudio aporta una reflexión ética sobre los programas de cuidados crónicos desde la autonomía de los pacientes y la equidad en la distribución de los recursos. Los resultados tienen implicaciones para la gestión sanitaria y la salud pública en tanto que los programas de crónicos deberían adaptar sus actuaciones para garantizar la confidencialidad de los datos y considerar en sus estrategias los condicionamientos sociales que acompañan a las enfermedades crónicas.
Enrique Castro Sánchez.
Declaración de transparenciaEl autor principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaLa concepción y el diseño del trabajo ha recaído mayoritariamente en R. Magallón Botalla, J. Cerezo Espinosa de los Monteros, V. Coronado-Vázquez y J. Gómez-Salgado. Para la recogida de los datos, su análisis y su interpretación ha cobrado especial relevancia el aporte de C. Canet Fajas, V. Coronado-Vázquez y J. Cerezo Espinosa de los Monteros. La escritura del artículo la ha realizado C. Canet Fajas, aportando R. Magallón Botalla y J. Gómez-Salgado matices importantes gracias a su revisión crítica con importantes contribuciones intelectuales. La aprobación de la versión final para su publicación ha sido considerada especialmente por J. Cerezo Espinosa de los Monteros, C. Canet Fajas y J. Gómez-Salgado.
AgradecimientosLos autores quieren agradecer a Javier Marzo su inestimable ayuda como experto en programas de pacientes crónicos, siendo luz y guía en el desarrollo de este estudio.
FinanciaciónNinguna.
Conflictos de interesesNinguno.