Durante los últimos meses, las noticias sobre vacunas en los medios de comunicación han tenido una significativa visibilidad en España. Distintas vacunas han acaparado titulares con trasfondo polémico. Se ha debatido sobre la baja adherencia a la vacuna antigripal o sobre la conveniencia de incluir las vacunas contra el neumococo y la varicela en el calendario infantil. Asimismo, el caso de difteria en Olot ha señalado a las minorías que rechazan la vacunación y reabierto la discusión sobre la obligatoriedad frente a la recomendación.
Este controvertido panorama ha desbordado el espacio de los/las expertos/as y se ha trasladado al espacio público, amplificado por el activismo de las redes sociales1. El resultado de esta difusión ha mostrado contradicciones entre expertos/as, desconcierto en la población y una aparente merma de crédito de las vacunas, que parecen afectadas por una crisis de confianza1.
El debate puede analizarse considerando la percepción general sobre las ventajas y la efectividad de las vacunas2, las preocupaciones sobre su seguridad2 y, finalmente, los enfoques emitidos por sus diferentes actores.
Beneficios y efectividad de la vacunaciónLas vacunas salvan millones de vidas cada año y constituyen una de las más seguras y efectivas intervenciones en salud pública, proporcionando beneficios sobre el control y la prevención de enfermedades, así como sociales y económicos2–5. Estos beneficios se han ido consolidando desde la creación del Programa Ampliado de Inmunización por la Organización Mundial de la Salud (OMS) en 1974 hasta la reciente elaboración del Plan Global de Acción en Vacunas (GVAP) para 2011-20203. El GVAP, aprobado por 194 países en la Asamblea Mundial de la Salud, es una hoja de ruta conjunta que reconoce la importancia de las vacunas y ratifica que expandir la vacunación es avanzar en el bienestar global4.
Una de las razones explicativas de sus ventajas es su contrastada efectividad2,5. Sin embargo, no existe una vacuna efectiva al 100%, ni todas lo son por igual. La efectividad expresa el comportamiento de una vacuna sobre el terreno y depende de la capacidad inmunitaria del receptor, del tipo de vacuna (atenuada, inactivada, toxoide, etc.), de su disponibilidad, tolerabilidad y estabilidad, o del adecuado cumplimiento de las dosis pautadas en el calendario. Se evalúa mediante estudios epidemiológicos observacionales y está relacionada con la cobertura vacunal alcanzada y la capacidad de producir inmunidad o protección de grupo7. También influye la duración estimada de la protección, que es variable; algunas vacunas (hepatitis B) pueden mantenerla más de 20 años, mientras que en otras se desvanece, lo que requiere dosis de refuerzo.
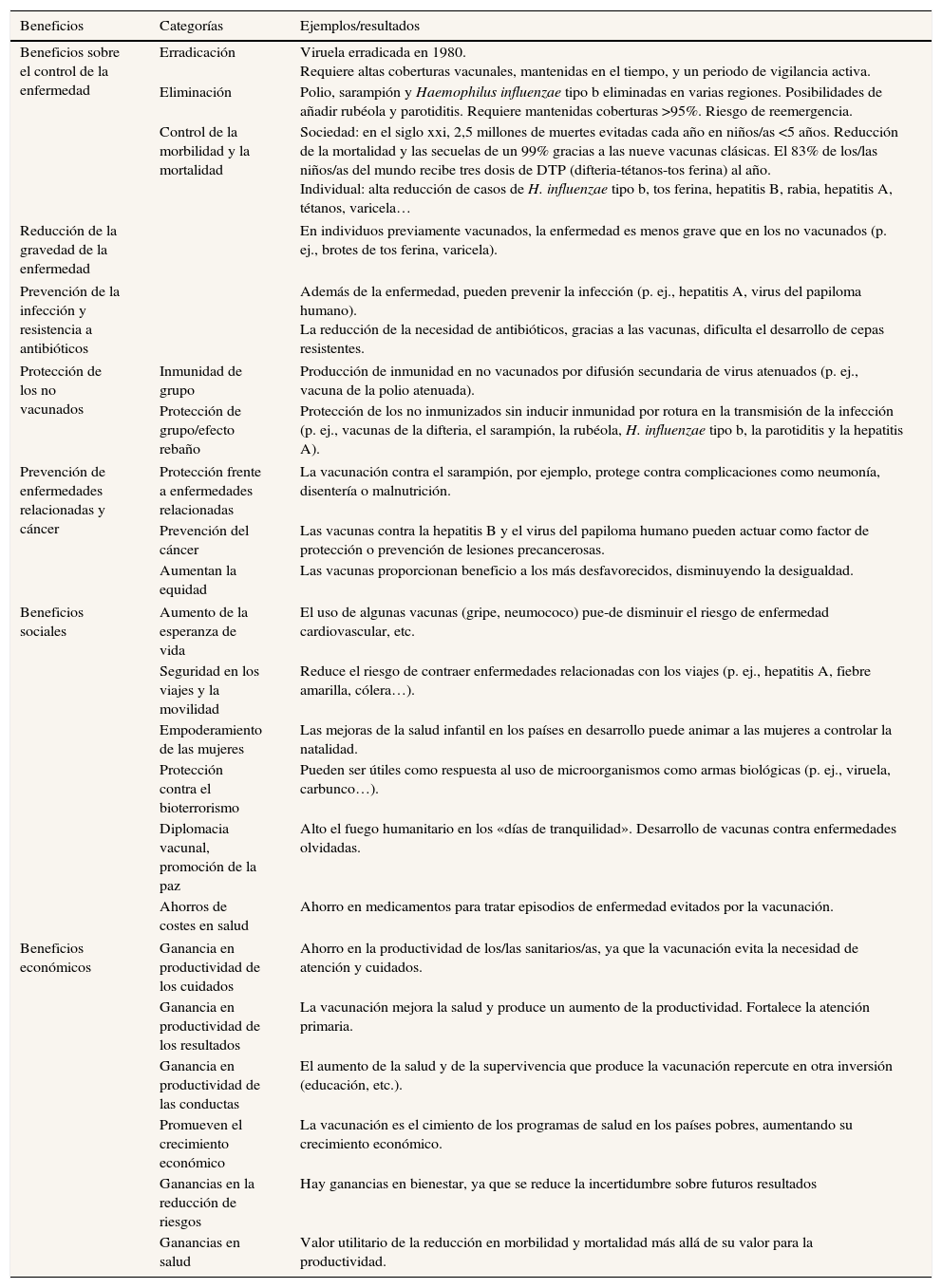
La tabla 1, elaborada ad hoc, enfatiza el beneficio de las vacunas de manera global según la literatura2–7. No obstante, para tomar decisiones y evaluar la efectividad hay que considerar más elementos. La OMS ha adaptado la metodología GRADE (Grading of Recommendations Assessment, Development, Evaluation)8 para clasificar la evidencia de forma transparente considerando el balance de los beneficios, los riesgos, los inconvenientes y los costes. Como resultado se obtiene una escala basada en la calidad de la evidencia y la fuerza de la recomendación, que orienta la necesidad o no de aplicar una vacuna en una población determinada8. Aunque no se prodigan, pueden encontrarse ejemplos de este tipo de evaluaciones en los Estados Unidos, realizadas para las vacunas contra el meningococo B, el virus del papiloma humano (VPH) 9-valente y el neumococo en inmunodeprimidos o en mayores de 65 años9. También en España se ha evaluado mediante GRADE la vacuna contra el neumococo conjugada 13-valente10,11.
Beneficios de la vacunación
| Beneficios | Categorías | Ejemplos/resultados |
|---|---|---|
| Beneficios sobre el control de la enfermedad | Erradicación | Viruela erradicada en 1980. Requiere altas coberturas vacunales, mantenidas en el tiempo, y un periodo de vigilancia activa. |
| Eliminación | Polio, sarampión y Haemophilus influenzae tipo b eliminadas en varias regiones. Posibilidades de añadir rubéola y parotiditis. Requiere mantenidas coberturas >95%. Riesgo de reemergencia. | |
| Control de la morbilidad y la mortalidad | Sociedad: en el siglo xxi, 2,5 millones de muertes evitadas cada año en niños/as <5 años. Reducción de la mortalidad y las secuelas de un 99% gracias a las nueve vacunas clásicas. El 83% de los/las niños/as del mundo recibe tres dosis de DTP (difteria-tétanos-tos ferina) al año. Individual: alta reducción de casos de H. influenzae tipo b, tos ferina, hepatitis B, rabia, hepatitis A, tétanos, varicela… | |
| Reducción de la gravedad de la enfermedad | En individuos previamente vacunados, la enfermedad es menos grave que en los no vacunados (p. ej., brotes de tos ferina, varicela). | |
| Prevención de la infección y resistencia a antibióticos | Además de la enfermedad, pueden prevenir la infección (p. ej., hepatitis A, virus del papiloma humano). La reducción de la necesidad de antibióticos, gracias a las vacunas, dificulta el desarrollo de cepas resistentes. | |
| Protección de los no vacunados | Inmunidad de grupo | Producción de inmunidad en no vacunados por difusión secundaria de virus atenuados (p. ej., vacuna de la polio atenuada). |
| Protección de grupo/efecto rebaño | Protección de los no inmunizados sin inducir inmunidad por rotura en la transmisión de la infección (p. ej., vacunas de la difteria, el sarampión, la rubéola, H. influenzae tipo b, la parotiditis y la hepatitis A). | |
| Prevención de enfermedades relacionadas y cáncer | Protección frente a enfermedades relacionadas | La vacunación contra el sarampión, por ejemplo, protege contra complicaciones como neumonía, disentería o malnutrición. |
| Prevención del cáncer | Las vacunas contra la hepatitis B y el virus del papiloma humano pueden actuar como factor de protección o prevención de lesiones precancerosas. | |
| Aumentan la equidad | Las vacunas proporcionan beneficio a los más desfavorecidos, disminuyendo la desigualdad. | |
| Beneficios sociales | Aumento de la esperanza de vida | El uso de algunas vacunas (gripe, neumococo) pue-de disminuir el riesgo de enfermedad cardiovascular, etc. |
| Seguridad en los viajes y la movilidad | Reduce el riesgo de contraer enfermedades relacionadas con los viajes (p. ej., hepatitis A, fiebre amarilla, cólera…). | |
| Empoderamiento de las mujeres | Las mejoras de la salud infantil en los países en desarrollo puede animar a las mujeres a controlar la natalidad. | |
| Protección contra el bioterrorismo | Pueden ser útiles como respuesta al uso de microorganismos como armas biológicas (p. ej., viruela, carbunco…). | |
| Diplomacia vacunal, promoción de la paz | Alto el fuego humanitario en los «días de tranquilidad». Desarrollo de vacunas contra enfermedades olvidadas. | |
| Ahorros de costes en salud | Ahorro en medicamentos para tratar episodios de enfermedad evitados por la vacunación. | |
| Beneficios económicos | Ganancia en productividad de los cuidados | Ahorro en la productividad de los/las sanitarios/as, ya que la vacunación evita la necesidad de atención y cuidados. |
| Ganancia en productividad de los resultados | La vacunación mejora la salud y produce un aumento de la productividad. Fortalece la atención primaria. | |
| Ganancia en productividad de las conductas | El aumento de la salud y de la supervivencia que produce la vacunación repercute en otra inversión (educación, etc.). | |
| Promueven el crecimiento económico | La vacunación es el cimiento de los programas de salud en los países pobres, aumentando su crecimiento económico. | |
| Ganancias en la reducción de riesgos | Hay ganancias en bienestar, ya que se reduce la incertidumbre sobre futuros resultados | |
| Ganancias en salud | Valor utilitario de la reducción en morbilidad y mortalidad más allá de su valor para la productividad. | |
Fuente: elaboración propia con datos recogidos de las referencias bibliográficas2–7.
El interés por la seguridad vacunal no es nuevo, aunque su abordaje se haya visto frenado por el temor a las reclamaciones o a la posibilidad de dar argumentos a los contrarios a la vacunación. Un estudio clásico sobre seguridad explicaba la secuencia: incremento de la cobertura vacunal, disminución de la morbilidad, pérdida del miedo a la enfermedad y declive de confianza en las vacunas, que se reactiva al producirse un brote12. Se sugería la necesidad de mejorar la comunicación del riesgo, establecer un programa de compensación de daños (creado en los Estados Unidos en 1988) y monitorizar los efectos adversos (sistema creado en los Estados Unidos en 1990)12.
Los/las profesionales de la sanidad deben aprender a negociar con las familias que quieren eximir a sus hijos/as de la vacunación, informando bien y evitando la intimidación13. El objetivo deseable sería que quien aplica una vacuna esté al corriente tanto de sus efectos beneficiosos como de sus posibles efectos adversos11. Ampliamente probadas y entre los productos biológicos más seguros, las vacunas sistemáticas pueden producir efectos adversos graves, poco frecuentes, que deben ser sopesados frente al beneficio protector que confieren14,15. No existe una clasificación general de las vacunas basada en su seguridad que permita compararlas entre sí; es necesario consultarlas de forma individual en las agencias que publican datos sobre su seguridad y efectos adversos.
El miedo a los efectos adversos ha sido la clave de la resistencia hacia algunas vacunas, como ocurrió en Francia con la hepatitis B o en el Reino Unido con la triple vírica13. Este último caso resultó un fraude científico que desató una histeria mediática con resultado negativo para la cobertura vacunal. Tal exceso de foco en los falsos riesgos puede eclipsar el reto de detectar los verdaderos, como acaba de ocurrir con la relación entre una vacuna antigripal pandémica y la aparición de casos de narcolepsia, al describirse una causa probable16.
En España no ha habido controversia sobre efectos adversos con decisiva influencia en la cobertura de ninguna vacuna. Incluso la polémica vacuna contra el VPH ha obtenido en 2014 una cobertura del 73,1%, similar a la media de otros países europeos17. Una última revisión sobre su seguridad considera seguras las dos presentaciones existentes a la vista de la evidencia científica, aunque constata una cobertura europea más baja de lo esperado17. Insiste además en la necesidad de una evaluación rápida y activa ante la sospecha de un evento grave17. Esta apreciación coincide con un artículo que apunta una posible asociación entre la administración de la vacuna contra el VPH y dos síndromes de difícil diagnóstico que podría explicar alguno de esos efectos graves18, hipótesis que va a ser revisada19. Esto es lo coherente: investigar y encontrar evidencia.
Vacunología socialEl papel de los/las emisores/as de mensajes es determinante para generar confianza o sembrar dudas20. La información sobre vacunas es transmitida por una variedad de personas con objetivos diferentes. Los/las periodistas, para llegar al público, exponen situaciones concretas apelando a las emociones y confrontando pareceres. Las sociedades científicas emplean argumentos basados en evidencias, aunque pueden defender enfoques diferentes. El caso de la inclusión de la vacuna contra la varicela en el calendario infantil muestra cómo ha prevalecido una posición sobre otra21, ambas científicamente correctas22.
La vacunología se ha convertido en una ciencia industrial con un mercado concentrado en unas pocas multinacionales23. Aun así, hay iniciativas de colaboración entre gobiernos y laboratorios fabricantes para distribuir vacunas de alta calidad y a precio asequible en los países en desarrollo24. La industria farmacéutica ha asumido tres papeles: la investigación, que antes se realizaba en las universidades; facilitar información, para lo que utilizan estrategias de marketing bien definidas; y financiar la formación, cubriendo el déficit de contenidos que ofrecen los estudios universitarios de ciencias de la salud. Este último aspecto debería reorientarse y quedar circunscrito al ámbito académico.
La tendencia española hacia la polaridad fomenta la crítica y soslaya el diálogo. Esto ha ocurrido con la emergencia del término «antivacunas», etiqueta que se coloca de manera indiscriminada a cualquiera que discrepe del canon oficialista. No existe un movimiento antivacunas organizado e influyente en España, como sí ocurre en otros países. Las personas que aquí rechazan las vacunas son muy minoritarias, tienden a congregarse, son audibles a través de las redes sociales y sus decisiones pueden acarrear problemas puntuales de salud pública. Hay, por otra parte, un colectivo cada vez mayor de padres y madres1,25, y de profesionales sanitarios26, que tienen dudas respecto a las vacunas, concepto entendido como «retraso en la aceptación o rechazo de la vacunación influido por factores como la complacencia, la comodidad y la confianza»1. Esto no les convierte en antivacunas, pero es un problema que puede afectar a la cobertura vacunal y aumentar el riesgo de brotes epidémicos. El alto porcentaje de las coberturas en España27, junto a la excelente opinión y la predisposición de las madres28, permite afirmar que las vacunas son confiables y no se corre peligro de desafección, aunque existe una razonable inquietud por recibir vacunas seguras28. El ruido mediático es otra cosa diferente, una falsa proyección para azuzar la coerción, el castigo o la obligatoriedad.
Los salubristas, en defensa de la vacunación, deben fomentar la transparencia, buscar la evidencia de forma independiente e investigar en seguridad vacunal13,14. Tienen que convencer a las autoridades sobre la necesidad de monitorizar los efectos adversos12, crear un fondo compensatorio por daños derivados de las vacunas12,29, hacer realidad un calendario único infantil y asumir la responsabilidad de formar en vacunología.
Esta no es la primera crisis de las vacunas. Hay que modificar las estrategias con políticas activas y transmitirlas con mensajes eficaces que reduzcan las dudas, poniendo en valor la vacunología social, un enfoque para construir la confianza a través del debate racional y persuasivo1,20,25.
Contribuciones de autoríaJ. Tuells es el único autor del artículo.
FinanciaciónNinguna.
Conflictos de interesesNinguno.