Describir la evolución de la morbilidad psíquica en la población adulta española en 2006, 2011 y 2017. Estudiar la salud mental en 2017, determinando la prevalencia de morbilidad psíquica, consumo de psicofármacos, diagnóstico y salud autopercibida. Todo ello tanto en el ámbito nacional como por comunidades autónomas, y diferenciando entre hombres y mujeres.
MétodoEstudio transversal. Fuente de información: Encuesta Nacional de Salud de los años 2006, 2011 y 2017. Variables: morbilidad psíquica (GHQ-12), salud autopercibida, diagnóstico de trastorno mental, prescripción de psicofármacos, sexo y comunidad autónoma. Se calcularon los porcentajes y los intervalos de confianza del 95%, y se consideró estadísticamente significativo un valor de p <0,05 en la prueba de ji al cuadrado.
ResultadosLa morbilidad psíquica global en España fue del 22,2% en 2006, el 22,1% en 2011 y el 19,1% en 2017. Salvo en Cantabria en 2011, la frecuencia de morbilidad psíquica fue mayor en las mujeres que en los hombres. En 2017, la mayoría de las comunidades autónomas tuvieron una frecuencia de diagnóstico y mala salud autopercibida similar a la media española (15,4% y 33,6%, respectivamente). La media española de prescripción de tranquilizantes fue del 9,2%; destacan Galicia con la frecuencia más elevada y Cantabria (global y hombres), Ceuta y Melilla (mujeres) con las más bajas. La media de prescripción de antidepresivos en España fue del 3,6%. Las frecuencias más altas se observaron en Asturias (global y mujeres) y en Galicia (hombres), y las más bajas en Ceuta y Melilla.
ConclusionesLa morbilidad psíquica es un fenómeno prevalente, aunque las cifras en España han descendido ligeramente. Existe una importante variabilidad con respecto a la prescripción de psicofármacos entre comunidades autónomas. Las mujeres presentan peores resultados en todos los indicadores de salud mental estudiados.
To describe the evolution of psychological distress in the adult Spanish population in 2006, 2011 and 2017. To study the mental health status of the population in 2017 analyzing the prevalence of psychological distress, prescription of psychiatric drugs, diagnosis and self-perceived health, in Spain and in the autonomous regions, and differentiating between men and women.
MethodCross-sectional study, using data from the 2006, 2011 and 2017 National Health Surveys in Spain. Variables: psychological distress (GHQ-12), self-perceived health, mental disorder diagnosis, prescription of psychiatric drugs, sex and autonomous community. The frequencies, percentages and confidence intervals at 95% were calculated. The statistical significance level for the chi-square test was p <0.05.
ResultsThe prevalence of psychological distress in Spain was 22.2% in 2006, 22.1% in 2011 and 19.1% in 2017. With the exception of Cantabria in 2011, in all cases the prevalence of psychological distress was higher in women than men. In 2017, most of the autonomous communities showed prevalence of diagnosis and poor self-perceived health near the Spanish average (15.4% and 33.6%, respectively). The Spanish average of tranquilizer prescription was 9.2%. The highest prevalence was found in Galicia while the lowest was found in Cantabria (overall population and men) and Ceuta and Melilla (women). The Spanish average of antidepressant prescription was 3.6%. The highest prevalence was found in Asturias (overall population and women) and in Galicia (men), while the lowest was found in Ceuta and Melilla.
ConclusionsPsychological distress is a prevalent phenomenon although its prevalence in Spain has decreased slightly. There are big differences in the prescription of psychiatric drugs between each autonomous community. Women showed poorer outcomes on each mental health indicator analyzed.
En los años 1980 comenzaron a realizarse numerosos estudios en diferentes países para estimar la frecuencia de los trastornos mentales en la población general. En ellos se puso de manifiesto que son muy frecuentes, constituyen una importante fuente de discapacidad que provoca una marcada disminución de la calidad de vida y causan elevados costes a los sistemas sanitarios1.
Hasta la fecha, el European Study of the Epidemiology of Mental Disorders (ESEMeD)2 es el mayor estudio europeo publicado, y encontró que el 25,9% de la población había sido diagnosticada de algún trastorno mental en algún momento de su vida. El proyecto Roadmap for Mental Health Research in Europe (ROAMER) estimó que, en 2010, el coste de los trastornos mentales en Europa fue de 461.000 millones de euros, a pesar de lo cual la salud mental recibe un porcentaje muy pequeño de financiación para investigación3.
En España, los últimos estudios publicados, entre los que se incluyen el IMPACT realizado en consultas de atención primaria4, el proyecto PEGASUS-Murcia5 y un estudio realizado con una muestra de población española en el que se analiza la coexistencia de violencia dentro de la pareja y trastornos mentales6, indican un aumento de estos trastornos en los últimos años. Recientemente también se ha publicado el estudio GRANAD∑P7,8, que forma parte del PISMA-ep9 y reporta una frecuencia del 11,3% al mes.
Estos estudios poblacionales suelen utilizar instrumentos o entrevistas diagnósticas estandarizadas que requieren personal entrenado6,8 y por tanto son especialmente costosos.
Otra forma de acercarnos a estimaciones de la carga de enfermedad en grupos poblacionales representativos es mediante las encuestas de salud que se realizan periódicamente10. En España se han realizado numerosos estudios que han abordado la salud mental a través de las diferentes encuestas (nacionales y europeas) y considerando diversos problemas o circunstancias, como población trabajadora11, en relación con el rol familiar y la carga de trabajo fuera y dentro del hogar12, o población inmigrante13.
En las encuesta de salud, el estado de salud mental se identifica con instrumentos autoadministrados, como el General Health Questionnaire (GHQ-12)14, que define la «morbilidad psíquica» clasificando a los sujetos como posible o no «caso psiquiátrico». El GHQ se viene utilizando en la Encuesta Nacional de Salud en España (ENSE) en las últimas décadas para asegurar la comparabilidad necesaria cuando se utilizan encuestas de diferentes años para analizar las evoluciones de la población15, establecer comparaciones entre grupos de población o ver el impacto de una situación concreta, como puede ser la crisis económica4,16.
En el informe Salud mental y salud pública en España: vigilancia epidemiológica se constata que los indicadores clínicos y asistenciales disponibles en España son poco útiles y resultan costosos a pesar de su gran número, y se destaca la utilidad de las encuestas de salud para monitorizar la morbilidad psíquica de la población, tanto para adultos como para menores17. Además, las ENSE permiten recoger otros indicadores de salud, relacionados con la salud mental de la población y su diversidad regional debido a la descentralización de la sanidad a las comunidades autónomas.
En el año 2010 analizamos, a partir de los datos de la ENSE 2006, diferentes indicadores de salud mental, como la frecuencia de morbilidad psíquica, diagnóstico psiquiátrico, consumo de psicofármacos y su relación con el apoyo social, tanto en el ámbito nacional como en cada comunidad autónoma18. Posteriormente se han llevado a cabo dos encuestas más, en los años 2011 y 2017, comparables en todos los aspectos.
Este estudio tiene como objetivos, por una parte, describir la evolución de la morbilidad psíquica en la población adulta española comparando tres periodos mediante los datos de las tres ENSE (años 2006, 2011 y 2017), y por otra, estudiar la salud mental de la población con los datos más recientes (ENSE 2017) determinando la prevalencia de morbilidad psíquica, el consumo de psicofármacos, el diagnóstico de trastorno mental y la salud autopercibida; todo ello en global, en hombres y en mujeres, en el ámbito nacional y en cada comunidad autónoma, incluyendo las ciudades autónomas de Ceuta y Melilla.
MétodoFuentes de información y participantesEn este trabajo se utilizan los datos de los cuestionarios de adultos y del hogar de las ENSE de los años 2006, 2011 y 201719.
Muestra, tipo de muestreo y procedimientoEl tipo de muestreo utilizado en las ENSE fue polietápico estratificado. Para cada comunidad autónoma se diseñó una muestra independiente, por ser uno de los objetivos de la encuesta facilitar datos con este nivel de desagregación. Las unidades de la primera etapa fueron las secciones censales, y las de la segunda fueron las viviendas familiares principales. Dentro de cada vivienda se seleccionó aleatoriamente una persona adulta (16 o más años en la ENSE 2006 y 15 o más años en las ENSE 2011 y 2017) para cumplimentar el cuestionario de adultos. La muestra fue de 29.478 personas en 200620, 21.007 personas en 201121 y 23.089 personas en 201710.
El método de recogida de información fue la entrevista personal, complementada, cuando fue necesario, en casos excepcionales, mediante entrevista telefónica.
Principales fortalezas y limitaciones de las ENSEComo fortaleza principal cabe destacar que cuentan con una muestra de gran tamaño, representativa de todo el país y de todas las comunidades autónomas; como limitaciones, las propias de una encuesta: la transversalidad y el hecho de que los datos se obtienen a través de información reportada por los participantes.
Variables en estudioLa definición de las variables se ajusta a la definición recogida en la encuesta:
- •
Sexo, comunidad autónoma.
- •
Indicadores de salud mental:
- –
Morbilidad psíquica: sí, no.
- –
Diagnóstico de trastorno mental a lo largo de la vida: sí, no.
- –
Tranquilizantes recetados en las últimas 2 semanas: sí, no.
- –
Antidepresivos recetados en las últimas 2 semanas: sí, no.
- –
Estado de salud autopercibida en los últimos 12 meses: bueno, malo.
La morbilidad psíquica se recogió mediante el GHQ-12. Este cuestionario fue desarrollado para estimar la frecuencia de morbilidad psíquica en pacientes no psiquiátricos y en población general, y ha sido validado en diferentes ámbitos y contextos. La versión de 12 ítems ha sido adaptada y validada en España. La puntuación del cuestionario oscila entre 0 y 12, con un punto de corte en 3 para la población general; las personas que obtienen una puntuación ≥3 se consideran probables casos psiquiátricos.
Análisis estadísticoPara determinar la frecuencia de morbilidad psíquica y del resto de variables se calcularon el porcentaje y los intervalos de confianza del 95% con el software estadístico R 3.5.1. Para determinar si existían diferencias estadísticamente significativas entre las cifras de morbilidad psíquica a lo largo de los tres periodos estudiados se utilizó la prueba de ji al cuadrado como contraste de hipótesis, estableciendo como significativo un valor de p <0,05. Este cálculo se realizó utilizando la calculadora estadística de Social Science Statistics.
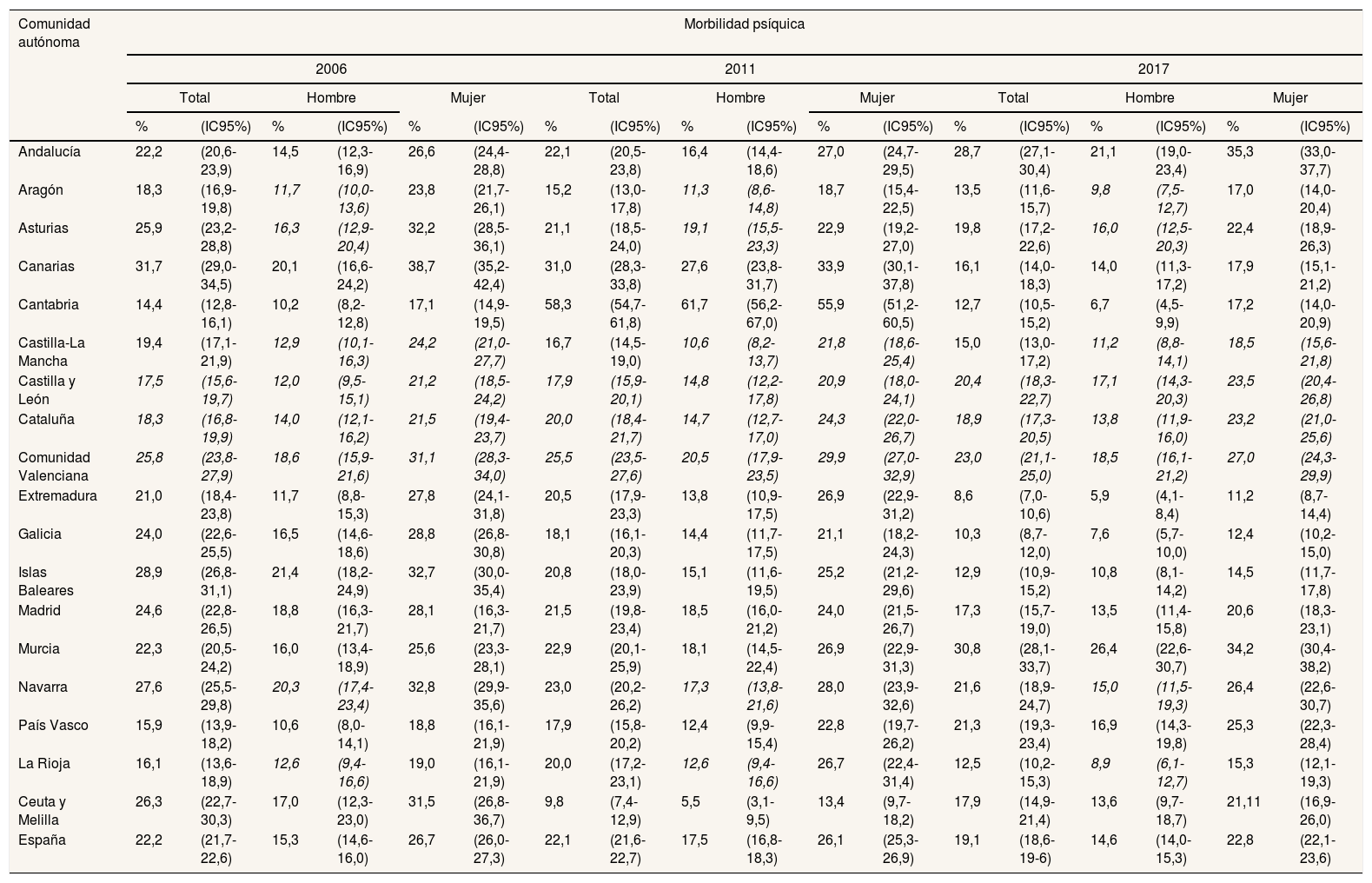
ResultadosLa morbilidad psíquica global en España fue del 22,2% en 2006, el 22,1% en 2011 y el 19,1% en 2017. En los tres periodos analizados, la frecuencia de morbilidad psíquica fue mayor en las mujeres que en los hombres: 26,7% vs. 15,3% en 2006, 26,1% vs. 17.5% en 2011, y 22,8% vs. 14,6% en 2017 (tabla 1).
Evolución de la morbilidad psíquica en España por comunidades autónomas, 2006-2011-2017. Diferencias en la distribución según el sexo
| Comunidad autónoma | Morbilidad psíquica | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2006 | 2011 | 2017 | ||||||||||||||||
| Total | Hombre | Mujer | Total | Hombre | Mujer | Total | Hombre | Mujer | ||||||||||
| % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | |
| Andalucía | 22,2 | (20,6-23,9) | 14,5 | (12,3-16,9) | 26,6 | (24,4-28,8) | 22,1 | (20,5-23,8) | 16,4 | (14,4-18,6) | 27,0 | (24,7-29,5) | 28,7 | (27,1-30,4) | 21,1 | (19,0-23,4) | 35,3 | (33,0-37,7) |
| Aragón | 18,3 | (16,9-19,8) | 11,7 | (10,0-13,6) | 23,8 | (21,7-26,1) | 15,2 | (13,0-17,8) | 11,3 | (8,6-14,8) | 18,7 | (15,4-22,5) | 13,5 | (11,6-15,7) | 9,8 | (7,5-12,7) | 17,0 | (14,0-20,4) |
| Asturias | 25,9 | (23,2-28,8) | 16,3 | (12,9-20,4) | 32,2 | (28,5-36,1) | 21,1 | (18,5-24,0) | 19,1 | (15,5-23,3) | 22,9 | (19,2-27,0) | 19,8 | (17,2-22,6) | 16,0 | (12,5-20,3) | 22,4 | (18,9-26,3) |
| Canarias | 31,7 | (29,0-34,5) | 20,1 | (16,6-24,2) | 38,7 | (35,2-42,4) | 31,0 | (28,3-33,8) | 27,6 | (23,8-31,7) | 33,9 | (30,1-37,8) | 16,1 | (14,0-18,3) | 14,0 | (11,3-17,2) | 17,9 | (15,1-21,2) |
| Cantabria | 14,4 | (12,8-16,1) | 10,2 | (8,2-12,8) | 17,1 | (14,9-19,5) | 58,3 | (54,7-61,8) | 61,7 | (56,2-67,0) | 55,9 | (51,2-60,5) | 12,7 | (10,5-15,2) | 6,7 | (4,5-9,9) | 17,2 | (14,0-20,9) |
| Castilla-La Mancha | 19,4 | (17,1-21,9) | 12,9 | (10,1-16,3) | 24,2 | (21,0-27,7) | 16,7 | (14,5-19,0) | 10,6 | (8,2-13,7) | 21,8 | (18,6-25,4) | 15,0 | (13,0-17,2) | 11,2 | (8,8-14,1) | 18,5 | (15,6-21,8) |
| Castilla y León | 17,5 | (15,6-19,7) | 12,0 | (9,5-15,1) | 21,2 | (18,5-24,2) | 17,9 | (15,9-20,1) | 14,8 | (12,2-17,8) | 20,9 | (18,0-24,1) | 20,4 | (18,3-22,7) | 17,1 | (14,3-20,3) | 23,5 | (20,4-26,8) |
| Cataluña | 18,3 | (16,8-19,9) | 14,0 | (12,1-16,2) | 21,5 | (19,4-23,7) | 20,0 | (18,4-21,7) | 14,7 | (12,7-17,0) | 24,3 | (22,0-26,7) | 18,9 | (17,3-20,5) | 13,8 | (11,9-16,0) | 23,2 | (21,0-25,6) |
| Comunidad Valenciana | 25,8 | (23,8-27,9) | 18,6 | (15,9-21,6) | 31,1 | (28,3-34,0) | 25,5 | (23,5-27,6) | 20,5 | (17,9-23,5) | 29,9 | (27,0-32,9) | 23,0 | (21,1-25,0) | 18,5 | (16,1-21,2) | 27,0 | (24,3-29,9) |
| Extremadura | 21,0 | (18,4-23,8) | 11,7 | (8,8-15,3) | 27,8 | (24,1-31,8) | 20,5 | (17,9-23,3) | 13,8 | (10,9-17,5) | 26,9 | (22,9-31,2) | 8,6 | (7,0-10,6) | 5,9 | (4,1-8,4) | 11,2 | (8,7-14,4) |
| Galicia | 24,0 | (22,6-25,5) | 16,5 | (14,6-18,6) | 28,8 | (26,8-30,8) | 18,1 | (16,1-20,3) | 14,4 | (11,7-17,5) | 21,1 | (18,2-24,3) | 10,3 | (8,7-12,0) | 7,6 | (5,7-10,0) | 12,4 | (10,2-15,0) |
| Islas Baleares | 28,9 | (26,8-31,1) | 21,4 | (18,2-24,9) | 32,7 | (30,0-35,4) | 20,8 | (18,0-23,9) | 15,1 | (11,6-19,5) | 25,2 | (21,2-29,6) | 12,9 | (10,9-15,2) | 10,8 | (8,1-14,2) | 14,5 | (11,7-17,8) |
| Madrid | 24,6 | (22,8-26,5) | 18,8 | (16,3-21,7) | 28,1 | (16,3-21,7) | 21,5 | (19,8-23,4) | 18,5 | (16,0-21,2) | 24,0 | (21,5-26,7) | 17,3 | (15,7-19,0) | 13,5 | (11,4-15,8) | 20,6 | (18,3-23,1) |
| Murcia | 22,3 | (20,5-24,2) | 16,0 | (13,4-18,9) | 25,6 | (23,3-28,1) | 22,9 | (20,1-25,9) | 18,1 | (14,5-22,4) | 26,9 | (22,9-31,3) | 30,8 | (28,1-33,7) | 26,4 | (22,6-30,7) | 34,2 | (30,4-38,2) |
| Navarra | 27,6 | (25,5-29,8) | 20,3 | (17,4-23,4) | 32,8 | (29,9-35,6) | 23,0 | (20,2-26,2) | 17,3 | (13,8-21,6) | 28,0 | (23,9-32,6) | 21,6 | (18,9-24,7) | 15,0 | (11,5-19,3) | 26,4 | (22,6-30,7) |
| País Vasco | 15,9 | (13,9-18,2) | 10,6 | (8,0-14,1) | 18,8 | (16,1-21,9) | 17,9 | (15,8-20,2) | 12,4 | (9,9-15,4) | 22,8 | (19,7-26,2) | 21,3 | (19,3-23,4) | 16,9 | (14,3-19,8) | 25,3 | (22,3-28,4) |
| La Rioja | 16,1 | (13,6-18,9) | 12,6 | (9,4-16,6) | 19,0 | (16,1-21,9) | 20,0 | (17,2-23,1) | 12,6 | (9,4-16,6) | 26,7 | (22,4-31,4) | 12,5 | (10,2-15,3) | 8,9 | (6,1-12,7) | 15,3 | (12,1-19,3) |
| Ceuta y Melilla | 26,3 | (22,7-30,3) | 17,0 | (12,3-23,0) | 31,5 | (26,8-36,7) | 9,8 | (7,4-12,9) | 5,5 | (3,1-9,5) | 13,4 | (9,7-18,2) | 17,9 | (14,9-21,4) | 13,6 | (9,7-18,7) | 21,11 | (16,9-26,0) |
| España | 22,2 | (21,7-22,6) | 15,3 | (14,6-16,0) | 26,7 | (26,0-27,3) | 22,1 | (21,6-22,7) | 17,5 | (16,8-18,3) | 26,1 | (25,3-26,9) | 19,1 | (18,6-19-6) | 14,6 | (14,0-15,3) | 22,8 | (22,1-23,6) |
IC95%: intervalo de confianza del 95%.
Las cifras en cursiva indican ausencia de diferencias significativas (p >0,05) entre los tres periodos estudiados al aplicar la prueba de ji al cuadrado.
Por comunidades autónomas, se observó una disminución de la morbilidad psíquica en 14 de las 18. Destaca que en el año 2006 las frecuencias más altas se encontraron en Canarias (global 31,7% y mujeres 38,7%) y las Islas Baleares (hombres 21,4%). Las frecuencias más bajas se observaron en Cantabria (global 14,4%, hombres 10,2% y mujeres 17,1%). En 2011, por el contrario, fue en Cantabria donde se observaron las frecuencias más altas (global 58,3%, hombres 61,7% y mujeres 55,9%), y las más bajas correspondieron a Ceuta y Melilla (global 9,8%, hombres 5,5% y mujeres 13,4%). En el año 2017, las frecuencias más altas se encontraron en Murcia (global 30,8%, hombres 26.4%), aunque en las mujeres fue más elevada en Andalucía (35,3%), y las frecuencias más bajas se observaron en Extremadura (global 8,6%, hombres 5,9% y mujeres 11,2%).
Las diferencias entre las cifras de morbilidad psíquica de los tres periodos estudiados fueron estadísticamente significativas, tanto las globales como las de los hombres y las de las mujeres, y tanto para el conjunto de España como para cada una de las comunidades autónomas, excepto Castilla y León, Cataluña y Comunidad Valenciana, donde no se observaron diferencias en las cifras globales, en las de los hombres ni en las de las mujeres; Castilla-La Mancha, donde no hubo diferencias en los hombres ni en las mujeres; y Aragón, Asturias, Navarra y La Rioja, donde no hubo diferencias en los hombres.
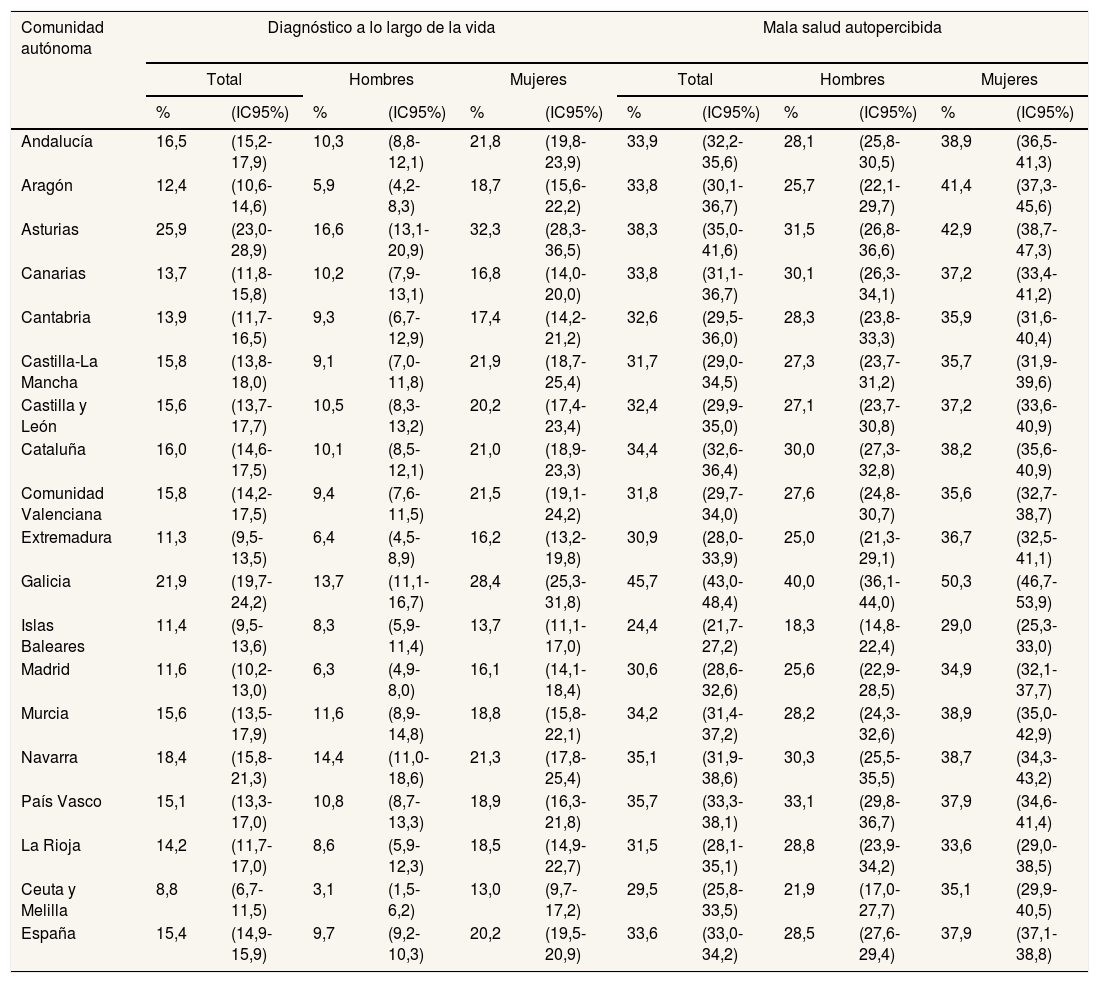
Al analizar el resto de los indicadores en 2017, la mayoría de las comunidades autónomas mostraron una frecuencia de diagnóstico de algún problema de salud mental similar a la media española (15,4%). Destacaron Asturias, con las frecuencias más altas tanto globales (25,9%) como en hombres (16,6%) y mujeres (32,3%), y Ceuta y Melilla con las frecuencias más bajas (global 8,8%, hombres 3,1% y mujeres 13,0%). Cabe destacar que en Aragón la frecuencia de diagnóstico en mujeres (18,7%) triplicaba a la de los hombres (5,9%), y en Ceuta y Melilla era cuatro veces mayor (13,0% vs. 3,1%) (tabla 2).
Diagnóstico de trastorno mental y mala salud autopercibida en España por comunidades autónomas en 2017. Diferencias en la distribución según sexo
| Comunidad autónoma | Diagnóstico a lo largo de la vida | Mala salud autopercibida | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Total | Hombres | Mujeres | Total | Hombres | Mujeres | |||||||
| % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | % | (IC95%) | |
| Andalucía | 16,5 | (15,2-17,9) | 10,3 | (8,8-12,1) | 21,8 | (19,8-23,9) | 33,9 | (32,2-35,6) | 28,1 | (25,8-30,5) | 38,9 | (36,5-41,3) |
| Aragón | 12,4 | (10,6-14,6) | 5,9 | (4,2-8,3) | 18,7 | (15,6-22,2) | 33,8 | (30,1-36,7) | 25,7 | (22,1-29,7) | 41,4 | (37,3-45,6) |
| Asturias | 25,9 | (23,0-28,9) | 16,6 | (13,1-20,9) | 32,3 | (28,3-36,5) | 38,3 | (35,0-41,6) | 31,5 | (26,8-36,6) | 42,9 | (38,7-47,3) |
| Canarias | 13,7 | (11,8-15,8) | 10,2 | (7,9-13,1) | 16,8 | (14,0-20,0) | 33,8 | (31,1-36,7) | 30,1 | (26,3-34,1) | 37,2 | (33,4-41,2) |
| Cantabria | 13,9 | (11,7-16,5) | 9,3 | (6,7-12,9) | 17,4 | (14,2-21,2) | 32,6 | (29,5-36,0) | 28,3 | (23,8-33,3) | 35,9 | (31,6-40,4) |
| Castilla-La Mancha | 15,8 | (13,8-18,0) | 9,1 | (7,0-11,8) | 21,9 | (18,7-25,4) | 31,7 | (29,0-34,5) | 27,3 | (23,7-31,2) | 35,7 | (31,9-39,6) |
| Castilla y León | 15,6 | (13,7-17,7) | 10,5 | (8,3-13,2) | 20,2 | (17,4-23,4) | 32,4 | (29,9-35,0) | 27,1 | (23,7-30,8) | 37,2 | (33,6-40,9) |
| Cataluña | 16,0 | (14,6-17,5) | 10,1 | (8,5-12,1) | 21,0 | (18,9-23,3) | 34,4 | (32,6-36,4) | 30,0 | (27,3-32,8) | 38,2 | (35,6-40,9) |
| Comunidad Valenciana | 15,8 | (14,2-17,5) | 9,4 | (7,6-11,5) | 21,5 | (19,1-24,2) | 31,8 | (29,7-34,0) | 27,6 | (24,8-30,7) | 35,6 | (32,7-38,7) |
| Extremadura | 11,3 | (9,5-13,5) | 6,4 | (4,5-8,9) | 16,2 | (13,2-19,8) | 30,9 | (28,0-33,9) | 25,0 | (21,3-29,1) | 36,7 | (32,5-41,1) |
| Galicia | 21,9 | (19,7-24,2) | 13,7 | (11,1-16,7) | 28,4 | (25,3-31,8) | 45,7 | (43,0-48,4) | 40,0 | (36,1-44,0) | 50,3 | (46,7-53,9) |
| Islas Baleares | 11,4 | (9,5-13,6) | 8,3 | (5,9-11,4) | 13,7 | (11,1-17,0) | 24,4 | (21,7-27,2) | 18,3 | (14,8-22,4) | 29,0 | (25,3-33,0) |
| Madrid | 11,6 | (10,2-13,0) | 6,3 | (4,9-8,0) | 16,1 | (14,1-18,4) | 30,6 | (28,6-32,6) | 25,6 | (22,9-28,5) | 34,9 | (32,1-37,7) |
| Murcia | 15,6 | (13,5-17,9) | 11,6 | (8,9-14,8) | 18,8 | (15,8-22,1) | 34,2 | (31,4-37,2) | 28,2 | (24,3-32,6) | 38,9 | (35,0-42,9) |
| Navarra | 18,4 | (15,8-21,3) | 14,4 | (11,0-18,6) | 21,3 | (17,8-25,4) | 35,1 | (31,9-38,6) | 30,3 | (25,5-35,5) | 38,7 | (34,3-43,2) |
| País Vasco | 15,1 | (13,3-17,0) | 10,8 | (8,7-13,3) | 18,9 | (16,3-21,8) | 35,7 | (33,3-38,1) | 33,1 | (29,8-36,7) | 37,9 | (34,6-41,4) |
| La Rioja | 14,2 | (11,7-17,0) | 8,6 | (5,9-12,3) | 18,5 | (14,9-22,7) | 31,5 | (28,1-35,1) | 28,8 | (23,9-34,2) | 33,6 | (29,0-38,5) |
| Ceuta y Melilla | 8,8 | (6,7-11,5) | 3,1 | (1,5-6,2) | 13,0 | (9,7-17,2) | 29,5 | (25,8-33,5) | 21,9 | (17,0-27,7) | 35,1 | (29,9-40,5) |
| España | 15,4 | (14,9-15,9) | 9,7 | (9,2-10,3) | 20,2 | (19,5-20,9) | 33,6 | (33,0-34,2) | 28,5 | (27,6-29,4) | 37,9 | (37,1-38,8) |
IC95%: intervalo de confianza del 95%.
Con respecto a la mala salud autopercibida, los datos de las distintas comunidades autónomas fueron también similares a la media de España (33,6%). En este caso, las frecuencias más altas se observaron en Galicia (global 45,7%, hombres 40,0%, mujeres 50,3%) y las más bajas en las Islas Baleares (global 24,4%, hombres 18,3%, mujeres 29,0%) (tabla 2).
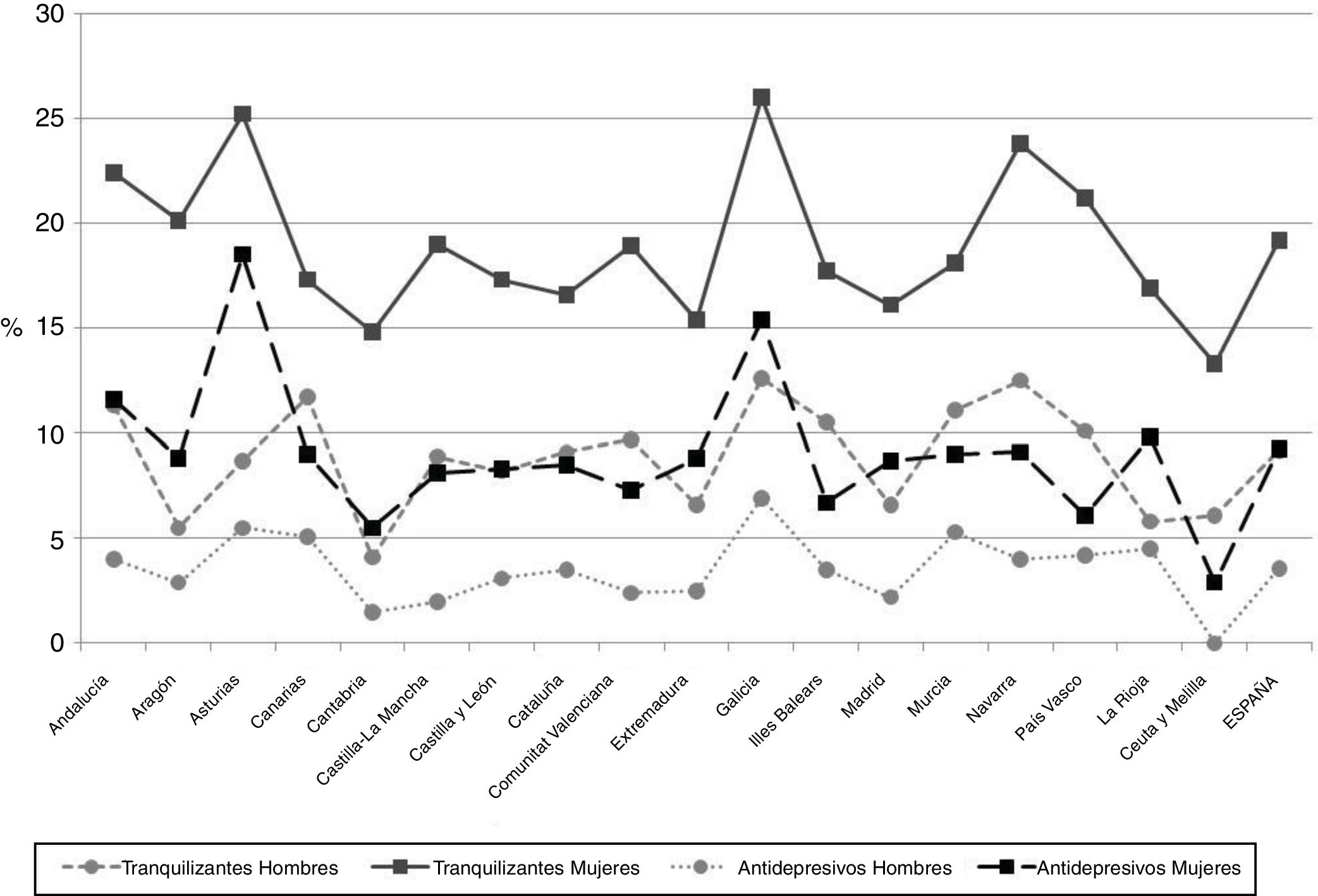
En la figura 1 se muestran los datos de 2017 correspondientes a la prescripción de tranquilizantes y antidepresivos en las últimas 2 semanas. Respecto a la prescripción de tranquilizantes, se observó variabilidad entre las comunidades autónomas. La media global fue del 9,2%, destacando con la frecuencia más alta Galicia (global 20,1%, hombres 12,6%, mujeres 26,0%) y con las más bajas Cantabria (global 10,2%, hombres 4,1%) y Ceuta y Melilla (mujeres 13,3%). La mayor frecuencia de prescripción se observó en mujeres en todas las comunidades, destacando Aragón, donde la prescripción de tranquilizantes en las mujeres fue más de tres veces mayor que en los hombres (20,1% vs. 5,5%).
En la prescripción de antidepresivos también se observaron diferencias entre las comunidades autónomas y entre hombres y mujeres. La media de España se situó en el 3,6%, mientras que las frecuencias más altas se observaron en Asturias (global 13,2%, mujeres 18,5%) y en Galicia (hombres 6,9%), y las más bajas en Ceuta y Melilla (global 1,7%, hombres 0,0%, mujeres 2,9%). En siete comunidades autónomas la prescripción de antidepresivos en las mujeres fue al menos tres veces mayor que en los hombres: Asturias (18,5% vs. 5,5%), Cantabria (5,5% vs. 1,5%), Castilla-La Mancha (8,1% vs. 2,0%), Comunidad Valenciana (7,3% vs. 2,4%), Extremadura (8,8% vs. 2,5%), Madrid (8,7% vs. 2,2%) y Ceuta y Melilla (2,9% vs. 0,0%).
DiscusiónLos resultados de este estudio muestran que las cifras totales de morbilidad psíquica en España se mantuvieron estables del año 2006 al año 2011, con un descenso en 2017, comparando con 2011, en 13 comunidades autónomas. Estas tendencias globales se mantuvieron para los hombres y las mujeres. Dentro de cada uno de los tres periodos analizados se observan diferencias estadísticamente significativas, tanto en las tasas globales como para hombres y mujeres, en la mayoría de las comunidades autónomas.
No podemos obviar el posible impacto de la crisis económica en esta variabilidad22. Aunque la salud mental ha sido el indicador más vulnerable a la crisis económica, los estudios publicados en nuestro país muestran resultados variables en función de los grupos poblacionales23. El análisis del impacto de la crisis en España ha tenido la particularidad de la descentralización de la sanidad por comunidades autónomas, y esto podría explicar la variabilidad de dicho impacto según factores individuales como la situación laboral16, pero también por factores contextuales como el producto interior bruto o el gasto per cápita en sanidad24.
El análisis de los diferentes indicadores de salud mental en 2017 permite observar que probablemente reflejan diferentes «situaciones» de un mismo problema que sigue un patrón: el 33,5% refirió «mala salud autopercibida», el 19% declaró morbilidad psíquica y el 15% recibió un diagnóstico de salud mental. La frecuencia de diagnósticos suele ser menor que la frecuencia de casos con morbilidad psíquica detectados, lo cual puede explicarse porque la frecuencia de diagnóstico está muy relacionada con factores individuales, como la conducta de la enfermedad o el apoyo social25; y su paralelismo con la morbilidad psíquica está condicionado por el instrumento de medición y por la ventana temporal que abarca.
En el estudio sobre las diferencias en salud mental por comunidades autónomas, en el año 200618 se observó que más de la mitad de las personas con morbilidad psíquica nunca habían recibido un diagnóstico de trastorno mental, y estos datos siguen siendo muy similares en 2017.
Lo que queda una vez más patente es la mayor vulnerabilidad de las mujeres independientemente del periodo analizado y de la comunidad autónoma. Las mujeres presentan mayor prevalencia de morbilidad psíquica que los hombres (salvo en Cantabria en 2011), peor salud autopercibida y mayor frecuencia de diagnóstico. Esta diferencia por sexo en todos los indicadores analizados contrasta con la ausencia de objetivos específicos planteados para disminuir esta brecha de género en los planes de salud mental de las diferentes comunidades autónomas26,27.
La mayor frecuencia de consumo de psicofármacos en las mujeres es uno de los indicadores más utilizados, sobre todo por el incremento del gasto sanitario. En 2017, el consumo de tranquilizantes en las mujeres fue más del doble en casi todas las comunidades autónomas, y casi se triplica en Aragón, Asturias, Cantabria y La Rioja. Y aún se observan más diferencias en el consumo de antidepresivos, pues las cifras se multiplican casi por tres en las mujeres en la mitad de las comunidades. Estos datos parecen indicar que puede haber casos de sobreprescripción de psicofármacos a las mujeres en comparación con los hombres28, ya que aunque las mujeres presentan mayor prevalencia de morbilidad psíquica, las cifras de prescripción de psicofármacos no son acordes con su perfil de salud mental, aunque también puede haber posibles sesgos en la práctica clínica habitual.
Tanto los datos de evolución como la «foto» del año 2017 pueden ser una información relevante para las personas responsables de la planificación de los servicios de salud en cada comunidad autónoma, pero lógicamente hay que ser cautelosos por las limitaciones de los objetivos planteados en este trabajo. Para poder explicar la variabilidad en las comunidades autónomas deberían contemplarse factores de carácter individual relacionados con la salud mental, como el papel del apoyo social, la situación sociolaboral y factores contextuales propios de la comunidad autónoma y de los periodos analizados. Los/las responsables e investigadores/as de la salud mental de cada comunidad autónoma podrían, a partir de estos datos, plantear estrategias que permitan explicar en profundidad la variabilidad observada.
Está ampliamente documentado que la morbilidad psíquica en la población general es muy frecuente, constituye una importante fuente de discapacidad que provoca una marcada disminución de la calidad de vida y causa elevados costes para los sistemas sanitarios. Se estima que tanto en España como en el resto de Europa más del 25% de la población sufrirá algún problema de salud mental a lo largo de su vida. La prevalencia de la morbilidad psíquica es mayor en las mujeres que en los hombres.
¿Qué aporta el estudio realizado a la literatura?Existe una gran variabilidad en los diferentes indicadores de salud mental entre comunidades autónomas a lo largo de los periodos estudiados. Se constata el hecho de que las mujeres presentan mayor prevalencia de morbilidad psíquica (salvo en Cantabria en 2011) en los tres periodos estudiados y en todas las comunidades autónomas, así como peores resultados en el resto de los indicadores de salud mental estudiados en 2017, entre los que destaca la sobreprescripción de psicofármacos.
Lucero Aída Juárez Herrera y Cairo.
Declaración de transparenciaLa autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.
Contribuciones de autoríaIR diseñó el estudio. JH realizó los análisis. IR y JH redactaron el manuscrito final.
AgradecimientosA Óscar Mendoza García, de la Escuela Andaluza de Salud Pública, por dar formato a los microdatos de la encuesta.
FinanciaciónNo precisó financiación.
Conflictos de interesesLos autores declaran no tener ningún conflicto de intereses.